Методы ортопедического лечения деформаций зубов
1. Ортопедическое лечение при деформациях зубных рядов
2.
Этология деформаций зубных рядов
Деформации возникают как осложнения
различных патологических процессов в
зубочелюстной системе. Чаще всего они
развиваются при:
• разрушении зубов кариесом,
• дефектах зубных рядов,
• повышенной стираемости,
• функциональной перегрузке пародонта,
• травме,
• новообразованиях челюстей.
В основе деформации лежит изменение
положения зубов и их альвеолярной части.
3.
При обследовании больных с
деформациями окклюзионной
поверхности зубных рядов необходим
анализ состояния зубов и зубных рядов,
лицевого скелета и его гнатической
части, жевательных мышц и височнонижнечелюстных суставов.
4.
Кроме клинического обследования больного
используются специальные методы для
уточнения формы патологии и ее
патогенеза. К ним относят:
1) изучение диагностических моделей
челюстей;
2) рентгенологическое исследование зубов и
височно-нижнечелюстных суставов;
3) телерентгенографию
(рентгеноцефалометрический анализ)
лицевого скелета;
4) миотонометрию;
5) электромиографию жевательных мышц.
5.
Необходимо различать понятия «деформация
зубных рядов» и «зубочелюстная аномалия».
Аномалия — это отклонение от структуры
(формы) и функции, присущей данному
биологическому виду (органу), возникшее
вследствие нарушения развития организма
при формировании зубочелюстной системы.
Деформациями следует называть только те
нарушения формы зубных рядов, окклюзии,
положения отдельных зубов, которые
возникли вследствие патологии, но уже после
того, как зубочелюстная система
сформировалась. В отличие от аномалий
деформации не обусловлены генетически.
6. Клинический осмотр
Начинают с изучения внешнего вида пациентов.
У всех больных следует исследовать височнонижнечелюстные суставы.
При осмотре пациента определяют высоту нижнего
отдела лица, профиль лица, угол нижней челюсти,
характер смыкания губ, изучают движение нижней
челюсти при открытии рта.
Исследование полости рта начинают с осмотра
слизистой оболочки. После этого изучают
соотношение зубных рядов.
Смыкание зубных рядов определяют не только в
центральной окклюзии, но также в передней и
боковых. При этом выявляют преждевременные
окклюзионные контакты и бугорки, мешающие
главному перемещению нижней челюсти.
7. Клинический осмотр
С помощью анатомо-функционального метода
находят величину свободного
межокклюзионного пространства (расстояние
между зубными рядами в положении
относительного функционального покоя
жевательных мышц).
Необходимо определить межальвеолярную
высоту.
Определяется степень зубоальвеолярного
удлинения, наклонов зубов в дефекты зубных
рядов или в других направлениях.
8.
Рентгенологическое исследование зубов и
височно-нижнечелюстных суставов
Проводится строго по показаниям.
В частности, рентгенологичское исследование
височно-нижнечелюстных суставов у
больных с деформациями окклюзионной
поверхности зубных рядов проводят:
1) когда имеются жалобы больного на боли в
суставе;
2) при целенаправленном обнаружении
патологии суставов;
3) для диагностики смещения нижней челюсти.
9.
Рентгеноцефалометрический анализ
лицевого скелета
Данный метод позволяет определить
степень сошлифовывания
переместившихся зубов, планировать
депульпирование их.
На телерентгенограмме можно
моделировать должное индивидуальное
положение окклюзионной плоскости.
10. Классификация деформаций окклюзионной поверхности зубных рядов
Е.И.Гаврилов выделил 5 групп деформации зубных
рядов:
I — деформации, возникшие при вертикальном
перемещении зубов;
II — деформации, возникшие при мезиальном или
дистальном смещении зубов;
III — деформации, возникшие при наклоне зубов в
небную (язычную) или щечную сторону;
IV — деформации, возникшие при повороте зубов вокруг
продольной оси;
V — деформации, возникшие при комбинированном
перемещении зубов.
11.
В.А.Пономарева выделила две формы вертикального
перемещения зубов.
При первой перемещение зубов сопровождается
гипертрофией альвеолярной части, иногда
создающей видимость опухолевого роста.
Клинические коронки зубов при этом почти не
увеличиваются и соотношение вне- и
внутриальвеолярной части зубов остается
нормальным. Гипертрофическая форма
зубоальвеолярного удлинения свойственна
молодому возрасту и более выражена на верхней
челюсти.
Вторая форма вертикального зубоальвеолярного
перемещения зубов наблюдается на фоне
развивающейся атрофии их лунок. Это проявляется:
удлинением клинических коронок, обнажением шеек
зубов. Может появляться патологическая
подвижность зубов.
12.
Мезиальный наклон 7 зуба в просвет
дефекта зубного ряда
13.
Модели челюстей со взаимным
перемещением моляров при повышенной
стираемости передней группы зубов
14.
15.
16.
К клиническим проявлениям деформаций
относятся:
• блокада движений нижней челюсти,
• функциональная перегрузка жевательных
мышц, височно-нижнечелюстного сустава,
пародонта,
• боковые или дистальный сдвиги нижней
челюсти.
Признаки деформаций быстрее развиваются у
больных молодого и среднего возраста.
Ввиду большей пористости верхней челюсти,
на ней, в отличие от нижней, быстрей
проявляются деформации зубных рядов.
17.
Блокада движений нижней челюсти
взаимно вертикально
переместившимися молярами
18.
Наклон премоляра
в дистальную сторону
19.
Деформация верхнего зубного ряда
20.
Компенсированная функциональная
перегрузка вторично перемещенного
моляра нижней челюсти
21.
Погружение премоляра в лунку
22. Методы исправления деформаций окклюзионной поверхности зубных рядов
Исправление деформаций окклюзионной поверхности
зубных рядов является специальной подготовкой
полости рта, предшествующей ее протезированию.
Способы исправления деформаций зубных рядов:
1. Ортопедические:
а) сошлифовывание зубов;
б) перемещение нижней челюсти;
в) аппаратурный (ортодонтический).
2. Хирургический.
3. Комбинированный или аппаратурно-хирургический.
23.
1. Выравнивание окклюзионной поверхности
путем укорочения зубов проводится после его
планирования на диагностических моделях
челюстей и рентгенограммах, в том числе
телерентгенограммах.
В зависимости от степени вмешательства
после сошлифовывания зубов проводят
полирование поверхности, импрегнацию
соединений кальция и фтора в нее, покрытие
укороченных зубов коронками.
Если при проведении окклюзионной плоскости
на диагностических моделях челюстей или
телерентгенограммах, она пересекает
полость переместившегося зуба, перед
сошлифовыванием его депульпируют.
24.
2. Перемещение нижней челюсти
осуществляется тогда, когда клинически и
рентгенологически определяется дистальный ее
сдвиг или имеются анатомо-топографические
условия для этого (широкая щель в переднем
отделе височно-нижнечелюстных суставов,
уменьшение межальвеолярной высоты).
Привычная, устойчивая задняя (дистальная)
окклюзия, развивающаяся годами, делает
сложной, а порой невозможной одномоментную
реадаптацию жевательного аппарата при
одномоментном восстановлении истинного
центрального положения нижней челюсти.
25.
Основная опасность при перемещении
заключается в формировании, так называемых
«разболтанных» суставов, порождающих две
привычных окклюзии: центральную и заднюю.
Кроме того, у жевательных мышц при
перемещении нижней челюсти меняются
расстояния между местами прикрепления.
Чаще всего мышцы растягиваются вследствие
увеличения межальвеолярной высоты.
На это они реагируют повышением тонуса
(миотатический рефлекс), который к 4-5 дню
превышает в 2-2,5 раза исходный тонус
функционального покоя этих мышц
(И.С.Рубинов, 1964).
26.
Примерно через неделю после этого
начинается снижение тонуса и на 19-21
день происходит его нормализация. По
истечении 4-6 недель реадаптация
жевательных мышц завершается, однако
продолжается реадаптация височнонижнечелюстных суставов (в среднем 4-7
месяцев). По мнению большинства
исследователей, нормализованная
межальвеолярная высота не должна
превышать высоты функционального
покоя.
27.
Для удержания нижней челюсти в истинном
центральном положении чаще всего
используют съемные пластиночные
протезы с выраженными бугорками
искусственных зубов. За счет этих бугорков
блокируется сагиттальное перемещение
нижней челюсти и предупреждается
возможный рецидив дистального сдвига. В
ряде случаев протез снабжается
дополнительной накусочной площадкой или
применяются каппы.
28.
3. Аппаратурный (ортодонтический) метод.
Используются накусочные протезы, одновременно
являющиеся ортодонтическими аппаратами
функционального действия. Они могут быть съемными с
системой опорно-удерживающих кламмеров и
несъемными.
Искусственные зубы в протезе с заведомым увеличением
межальвеолярной высоты, так что в контакте с ними
находятся лишь сместившиеся зубы. Остальные зубы
разобщены на 1-1,5 мм. Примерно через 2 недели
разобщенные зубы вступают в контакт с антагонистами.
Это происходит в результате перестройки альвеолярной
части в области переместившихся зубов вследствие
функциональной перегрузки на их пародонт. В основе
лежат явления атрофии, сопровождающиеся
истончением костных балок губчатого вещества и их
перегруппировкой. Альвеолярная часть при этом
укорачивается, и вместе с ней перемещаются зубы.
29.
В процессе лечения проводится серия
дезокклюзий путем наслоения
быстротвердеющей пластмассы на
жевательную поверхность накусочного
протеза.
Так поступают до тех пор, пока
перестройка альвеолярной части не
приведет к частичному исправлению
окклюзионных взаимоотношений
зубных рядов, и не появится
возможность рационального
протезирования.
30.
Наряду с терапевтическим аппараты-протезы
оказывают побочное действие, которое
заключается в атрофии беззубого
альвеолярного гребня, внедрении опорных
зубов, боковых сдвигах нижней челюсти.
Профилактикой этим явлениям служат
увеличение числа опорных зубов, четкие
отпечатки жевательной поверхности
переместившихся зубов на искусственных
зубах-антагонистах, введение наклонных
плоскостей.
Время пользования ортодонтическими
аппаратами составляет 3-12 месяцев. Метод
показан при вертикальном перемещении
зубов у лиц, не старше 40 лет.
31. Хирургический метод исправления деформаций
Удаление зубов как метод исправления деформации
применяют при значительном нарушении
окклюзионной поверхности, высокой подвижности
зубов, хронических околоверхушечных процессах,
не подлежащих лечению.
При выраженной гипертрофии альвеолярной части
применяют не только удаление зубов, но и
резекцию альвеолярной кости и бугорка верхней
челюсти.
Уровень резекции определяется расположением
верхнечелюстной пазухи, поэтому перед операцией
необходимо получить боковые рентгеновские
снимки.
32. Хирургический метод исправления деформаций
Предложена горизонтальная остеотомия
верхней челюсти по Шухарду:
над верхушками корней переместившихся
зубов создают тоннель и за счет
полученного пространства поднимают
причинные зубы с альвеолярным гребнем,
тем самым уменьшая или ликвидируя
деформацию.
33. Комбинированный (аппаратурно-хирургический) метод исправления деформаций
Комбинированный (аппаратурнохирургический) метод исправления
деформаций
При данном методе воздействию аппарата
предшествует хирургическое вмешательство,
называемое кортикотомией или
компактостеотомией. Она заключается в
рассечении компактной пластинки челюстной
кости в области деформации.
Известно два способа кортикотомии: линейная
(Е.И.Гаврилов) и решетчатая (А.Т.Титова).
После спадения отека и других воспалительных
послеоперационных явлений накладывается
накусочный аппарат-протез.
Источник
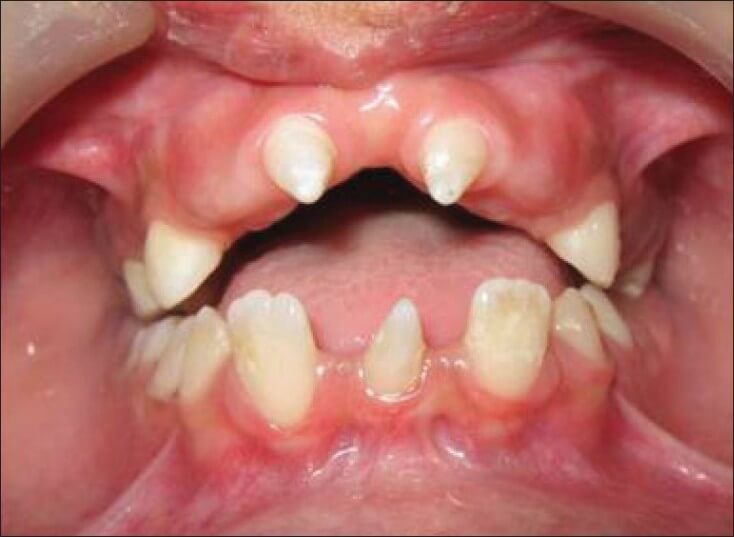
На постсоветском пространстве наблюдается негативная тенденция к росту количества дефектов зубных рядов у лиц молодого и среднего возраста.
Это поднимает вопросы по разработке более эффективных и экономичных методов лечения, в том числе адаптированных для пациентов с зубочелюстными деформациями.
Развитие стоматологии базируется на разработке новых материалов, методов лечения стоматологических заболеваний, усовершенствованных ортопедических конструкций и методов протезирования.
Вместе с тем сохраняется недостаточная обеспеченность населения стоматологической помощью и низкий уровень профилактики заболеваемости, что обусловливает значительную распространенность кариеса, заболеваний пародонта и, как следствие, высокую распространенность частичной и полной потери зубов.
Методы лечения дефектов зубных рядов
Малые дефекты зубного ряда, осложненные зубочелюстными деформациями, в том числе при потере первого или второго постоянного моляра, замещают следующими методами:
Ортопедическое лечение
Ортопедическое замещение малых дефектов осуществляется путем изготовления мостовидных протезов, препарируя соседние зубы и используя их как опору при фиксации протеза, а также путем изготовления адгезивных мостовых протезов или частично съемных протезов, в том числе из термопластичных материалов.
Хирургическое лечение
Обычно хирургическое лечение проводится путем удаления зубов, конвергирующих в область дефекта зубного ряда, с установкой дентального имплантата и последующим изготовлением искусственной коронки на него.
Ортодонтическое лечение
Метод предполагает использование несъемной конструкции (брекет-систем) путем дистализации смещенных или конвергирующих в область дефекта моляров.
Комплексное лечение
Комплексный подход предполагает более сложное лечение с перестройкой самой рефлекторной деятельности зубочелюстной системы пациента.
Дистализация моляров для создания ортодонтического пространства
Лечение зубочелюстных деформаций как осложнений частичной потери зубов у взрослых имеет свои особенности, поскольку проводится при сформированном лицевом скелете.
Костная ткань у взрослых пациентов менее податлива и хуже перестраивается, что связано с ослаблением обменных процессов, снижением пластичности и увеличением плотности.
Кроме того, у взрослых процесс адаптации к ортодонтическим аппаратам протекает медленно и сложно; не все виды зубочелюстных деформаций у взрослых могут быть ортодонтически излечимыми.
Решение этой проблемы ортодонтическими конструкциями (съемными и несъемными) в той или иной степени освещается ведущими отечественными и зарубежными специалистами.
Причем в центре внимания находятся методики дистального перемещения боковых зубов верхней и нижней челюстей.
При применении распространенных съемных пластиночных аппаратов происходит не только корпусное, но и перемещение с наклоном и вращением зуба вокруг своей оси, что становится причиной морфофункциональных нарушений в боковых отделах зубных рядов.
Кроме того, эффективность таких аппаратов недостаточно высокая.
Существующие схемы лечения с применением несъемной ортодонтической техники достаточно трудоемкие и не всегда дают адекватные эстетические результаты.
Из-за негативного отношения пациентов к ношению лицевой дуги и разцементирования опорных колец на молярах эффективность этих методов резко снижается, что значительно увеличивает сроки стоматологического лечения.
Дистализация моляров позволяет в дальнейшем создать благоприятные условия для замещения дефекта зубного ряда рациональными конструкциями зубных протезов, а коррекция положения моляров в зубной дуге обеспечивает более благоприятную трансформацию жевательного давления через ткани пародонта.
Дистализация моляров может применяться для устранения деформаций зубного ряда в связи с лечением конвергенции зубов в области дефекта зубного ряда.
Поэтому создание свободного пространства путем дистализации моляров для дальнейшего восстановления дефекта зубного ряда является очень актуальным вопросом, особенно у лиц молодого возраста. Дистализация моляров достигается использованием специально разработанных аппаратов.
Такая техника может потребоваться для создания пространства, установки дентального имплантата и рационального протезирования при малых дефектах зубных рядов третьего класса по Кеннеди (в частности, при потере первого и второго постоянного моляра).
Поскольку дистализация происходит под действием силы, создаваемой ортодонтическим аппаратом, первой проблемой ортодонтического лечения является проблема определения величины усилия, необходимого для его проведения.
При этом важно не только определение величины ортодонтического усилия, но и способа приложения его к перемещаемому зубу. Важным аспектом является учет плотности костной ткани, как в области перемещаемых зубов, так и в области предстоящей установки дентального имплантата.
Второй проблемой, которая возникает в процессе дистализации зубов, является определение опоры для ортодонтического аппарата, на которую действует сила со стороны этого аппарата.
Сила реакции аппарата по значению равна ортодонтическому усилию, но направлена в противоположном направлении. Опорные элементы, на которые опирается ортодонтическое устройство, должны быть такими, чтобы не перемещались в процессе лечения и не приводили к осложнениям дистализации зубов.
Упомянутые проблемы решаются с помощью механико-математического моделирования процессов передвижения зубов, которое находит все большее применение в стоматологии.
Новые материалы и конструкции зубных протезов
Одним из наиболее важных элементов планирования ортодонтического лечения является прогнозирование времени для замещения дефектов зубных рядов, основанное на знаниях механических свойств костной ткани.
Механические характеристики костной ткани конкретного пациента зависят от ее структурно-функционального состояния, в частности, наличия локальных и системных патологических процессов, а также от возраста и пола пациента.
Учет индивидуальных особенностей зубочелюстной системы является предпосылкой адекватного планирования лечебных мероприятий в сложных клинических случаях и обязательно требует индивидуального подхода.
В случае невозможности проведения ортодонтического лечения деформации зубного ряда применяется терапевтическая подготовка, которая проводится строго по показаниям.
Подготовка предусматривает эндодонтическое лечение (депульпирование) смещенных зубов с целью зашлифовывания коронок зубов, сместившихся к уровню протетической плоскости, лечение заболеваний пародонта и слизистой оболочки ротовой полости.
Показаниями к девитализации опорных зубов в случае последующего замещения дефекта мостовидным протезом считаются зубочелюстные деформации с выраженным вертикальным и горизонтальным смещением зубов в сторону дефекта, ортопедическое лечение которых требует препарирования значительного слоя твердых тканей зубов.
Для ортопедического замещения отсутствующего зуба может быть использован съемный или несъемный протез или коронка на имплантате, что предполагает восстановление функциональной окклюзии.
Проблему малых дефектов зубного ряда часто решали путем применения классических мостовидных протезов, изготовление которых предусматривает препарирование твердых тканей коронок опорных зубов, а в некоторых ситуациях их депульпирование, что является абсолютно нефизиологичным при наличии интактных опорных зубов.
Из-за ошибок на этапах протезирования с помощью покровныхнесъемных мостовидных протезов встречаются такие осложнения, как термический ожог пульпы зубов, гингивит и краевой пародонтит, травматические перегрузки пародонта опорных зубов, а также дискоординация функции жевательных мышц и заболевания ВНЧС.
Кроме того, возникают различного характера осложнения после проведенного эндодонтического лечения, часто неоправданного.
Особенно это актуально у пациентов молодого возраста, когда необходимо замещение единичного дефекта. Для замещения включенных дефектов зубного ряда чаще применяются различные несъемные мостовидные протезы: штамповано-пластинчатые, цельнолитые и комбинированные, керамические, пластмассовые.
По статистике, около 1/3 специалистов в своей практической деятельности рекомендуют своим пациентам устранение единичного включенного дефекта зубного ряда. Остальные 2/3 стоматологов рекомендуют замещение одиночного включенного дефекта зубного ряда ортопедической конструкцией, в зависимости от клинической ситуации.
Незначительный процент специалистов считают необязательными восстановление целостности зубного ряда при малом включенном дефекте.
Использование общеизвестных мостовидных протезов рекомендуется во фронтальном отделе зубного ряда в 36,5% (в том числе металлокерамических протезов 30%), штамповано-паяных протезов в жевательной отделе зубного ряда в 49%, что объясняется повышенной жевательной нагрузкой в боковом отделе зубного ряда.
Однако при наличии интактных опорных зубов общеизвестные мостовидные протезы врачи рекомендуют в два раза реже. Для передних зубов чаще применяются металлокерамические мостовидные протезы и операции имплантации отдельных зубов (32, 30 и 19% соответственно).
В боковом отделе зубного ряда картина меняется: 19%, 37,5% и 18% соответственно, что связано с повышенным жевательным нагрузкам в указанном отделе.
Недостатки ортопедических методов состоят в том, что при протезировании нарушается целостность твердой ткани зуба, то есть отсутствие одного зуба приводит к необходимости препарирования двух, зачастую полностью интактных зубов.
Приведенные недостатки несъемных мостовидных протезов, а также создание композиционных материалов и техники протравливания, изменение предпочтений пациентов стали толчком к разработке конструкций адгезивных мостовидных протезов, фиксируемых на опорных зубах с помощью клеевых композиций и композиционных материалов.
В 1980 году была предложена методика восстановления зубного ряда с потерей одного или двух зубов путем создания мостовидного протеза, промежуточной частью которого является искусственный зуб с двумя опорными накладками, охватывающих соседние опорные зубы.
К преимуществам адгезивных мостовидных протезов относят:
минимальное препарирование опорных зубов в пределах эмали, благодаря чему использование адгезивных мостовидных протезов можно считать консервативным методом протезирования;
возможность повторного наложения протеза;
отсутствие травмы дентина и раздражение пульпы;
исключение необходимости временных коронок;
отсутствие контакта с десной;
исключения обезболивания;
снижение стоимости протеза;
высокий эстетический эффект.
Недостатками применения адгезивных мостовидных протезов являются увеличение толщины опорных зубов с оральной поверхности и недостаточную прочность фиксации.
Один из современных методов одномоментного замещения единично отсутствующего зуба предполагает изготовление мостовидного протеза из композиционного материала светового отверждения. Для них создают полости на контактных поверхностях опорных зубов и наносят композицию и фотополимеризуют, формируя искусственный зуб.
Его промежуточной частью являются армирующие элементы, которые охватывают соседние опорные зубы. Армирующие элементы изготавливаются из ортодонтической проволоки.
Недостатком этой методики является меньшая адгезия большинства фотокомпозитов к металлу по сравнению с эмалью зуба и усадка фотокомпозиционного материала до 3-4%. Последнее свойство может приводить к существенному нарушению краевого прилегания к тканям зуба, образованию трещин и сколов конструкции.
Ряд авторов предлагает технологию изготовления адгезивного протеза с использованием шинирующих лент. Отсутствующий зуб может быть замещен стандартным пластиковым зубом или смоделирован из фотокомпозиционного материала.
Метод одномоментного замещения единичного отсутствующего зуба с помощью различных вариантов без армирующих конструкций с использованием фотокомпозиционных материалов является достаточно эффективным и щадящим, поскольку требует минимального препарирования опорных зубов.
Удачным решением считают применение для фиксации искусственного зуба экстракоронарных (внекоронковых) аттачменов.
Анализ литературных источников показал, что современные методы лечения дефектов зубных рядов меняются в сторону более простых и щадящих видов протезирования.
Использование новых материалов позволит внедрить технологии, которые улучшат качество протезов и минимизируют вмешательство по подготовке опорных зубов.
Применение современных композиционных материалов в сочетании с армирующими волокнами расширяет показания к применению терапевтических методов восстановления дефектов зубных рядов адгезивными протезами.
Современные аспекты дентальной имплантации
При потере уже одного зуба зубочелюстная система является по своему характеру патологической и требует протезирования.
Одним из современных направлений реабилитации больных с дефектами зубных рядов является дентальная имплантация — создание искусственных опор для несъемных или съемных зубных протезов.
Дентальная имплантация как метод ортопедической реабилитации стоматологических больных сегодня становится одним из ведущих при замещении дефектов зубных рядов.
Метод направлен не только на восстановление жевательной функции, но и на получение высокого прогнозируемого результата ортопедической реабилитации.
Развитие направления возможно благодаря достижениям в области материаловедения, биомеханики и новейших технологий, а также в результате изучения закономерностей биологического взаимодействия имплантатов с тканями.
Дентальная имплантация характеризуется высокой эффективностью и значительным спектром возможностей, как при замещении дефектов зубных рядов, так и в целостной реабилитации пациентов при полном отсутствии зубов.
Но ортопедическая реабилитация стоматологических больных с применением дентальных имплантатов часто бывает ограничена и сопровождается определенными трудностями.
Прежде всего, это близкое расположение важных анатомических структур, а именно гайморовой пазухи, носовой полости и сосудисто-нервного пучка нижней челюсти.
Такое анатомическое расположение, согласно статистическим данным, встречается в 30% случаев, поэтому применение дентальных имплантатов не всегда приводит к устойчивому гарантированному успеху. Вероятность неудовлетворительных результатов, по данным различных авторов, колеблется от 7 до 50%.
Длительное отсутствие зубов вызывает вторичные нарушения зубочелюстной системы:
атрофия альвеолярного отростка;
вторичные окклюзионные деформации;
патологические изменения височно-нижнечелюстных суставов.
На современном этапе дентальная имплантация направлена на минимизацию продолжительности остеинтеграции за счет новых систем имплантатов, которые имеют остекондуктивные свойства для создания благоприятных условий для остеинтеграции.
Оптимизация хирургического этапа дентальной имплантации, как этапа подготовки к протезированию, особенно при использовании дентальной имплантации, существенно повышает эффективность реабилитации и делает результат предсказуемым.
Биологические и биомеханические процессы в костной ткани находятся в тесной взаимосвязи друг с другом согласно биологическому принципу, называемому адаптивным костным моделированием и ремоделированием, известным также как «закон Вольфа».
Этот закон гласит, что костная ткань стремится приобрести структуру, лучше приспособленную к восприятию соответствующей нагрузки. Соответственно, если такой нагрузки не происходит, природа имеет тенденцию освобождаться от ненужного объема кости, которая не функционирует (принцип «use it or loose it»).
Таким образом, нагрузка в пределах допустимого стимулирует развитие костной ткани.
Нагрузка, превышающая физиологические пределы, вызывает ее резорбцию.
Исходя из сказанного, показаниями к немедленной функциональной нагрузке дентальных имплантатов могут быть клинические ситуации, в которых показано лечение дентальными имплантатами, при условии достаточной первичной стабильности и отсутствии функциональных перегрузок, то есть травмирующих нагрузок.
Раннее нагрузки предусматривает нагрузки после заживления сроком шесть недель.
Если первичная стабильность отсутствует или вызывает сомнение, некоторые авторы отстаивают необходимость пролонгированного периода заживления ради достижения стабильности имплантата.
Некоторыми авторами рекомендуется нагрузка имплантатов сразу после окончания срока остеоинтеграции в шесть месяцев, считая, что период ремоделирования (от 3 до 5 недель) является периодом риска для функциональной нагрузки.
Сроки нагрузки определяются индивидуально для каждого пациента, в зависимости от клинической ситуации. Но при этом необходимо помнить, что процесс полного созревания кости и минерализации вокруг установленного имплантата длится примерно 6-8 месяцев.
Безусловным правилом достижения полноценной функциональной реабилитации больных с дефектами зубных рядов, замещенных современными конструкциями зубных протезов, в том числе с опорой на дентальные имплантаты, является достижение оптимальной функциональной окклюзии.
Заключение
Одним из самых распространенных патологических состояний зубочелюстной системы является частичная потеря зубов, которая при несвоевременном замещении осложняется различными зубочелюстными дефектами.
Среди комплекса стоматологических мероприятий по реабилитации больных различают ортодонтическую, терапевтическую, хирургическую подготовку и ортопедическое лечение.
Адекватное протезирование с деформациями зубных рядов в некоторых случаях может быть проведено без предварительного ортодонтического лечения, но выбор методов комплексного лечения данной категории пациентов, сроков его проведения и показаний остаются противоречивыми и требуют дальнейшего изучения.
Источник


