Малоинвазивные методы лечения аденомы предстательной железы
К малоинвазивным методам лечения аденомы простаты (а также рака простаты) относятся так называемые малоинвазивные процедуры, которые связаны с минимальным вмешательством.
Среди них можно выделить следующие:
Баллонная дилатация
Уретральные стенты
Фокусированный ультразвук высокой интенсивности
Криодеструкция
Трансуретральная вапоризация простаты
Трансректальная микроволновая терапия
Трансуретральная игольчатая абляция
Интерстициальная лазерная терапия
БАЛЛОННАЯ ДИЛАТАЦИЯ
Баллонная дилатация обычно проводится для расширения просвета суженных кровеносных сосудов.
Метод заключается в том, что с помощью эндоскопической техники в уретру вводится катетер с раздувающимся баллончиком на конце. Во время процедуры катетер подводится к суженному участку простаты и его баллончик надувается, тем самым происходит расширение просвета мочеиспускательного канала.
К сожалению, эффективность данного метода значительно уступает другим методам, таким как ТУРП или ТУИП, однако преимуществом этого метода является низкая вероятность осложнений дилатации.
Фактически, вместе со стентированием этот метод является самым малоинвазивным.
УРЕТРАЛЬНЫЕ СТЕНТЫ
Стент — представляет собой каркас в виде цилиндра, который служит для сохранения ширины просвета уретры. В урологии эти стенты изготавливаются из полимерных материалов.

Установка стента проводится с помощью цистоуретроскопа.
Показаниями к стентированию, а также к баллонной дилатации уретры является необходимость облегчить проявления аденомы простаты, не прибегая к инвазивным вмешательствам, например, при различных сопутствующих заболеваниях.
Несмотря на то, что установка стента позволяет сразу же облегчить течение аденомы простаты, некоторые больные отмечают отсутствие эффекта от него. Это может быть связано со смещением стента в уретре, болезненным мочеиспусканием и частыми инфекционными осложнениями. Зачастую стенты сужаются «обрастающей» тканью, а удаление их бывает довольно трудным. Эти осложнения, а также их цена делают стенты менее популярным методом лечения аденомы предстательной железы.
ФОКУСИРОВАННЫЙ УЛЬТРАЗВУК ВЫСОКОЙ ИНТЕНСИВНОСТИ (ФУВИ)
Этот метод основан на воздействии ультразвука высокой интенсивности на ткань простаты. Под действием ФУВИ происходит нагревание ткани простаты и, соответственно, ее разрушение.
Процедура выполняется с помощью эндоскопической техники. Обезболивание при этой процедуре обычно выполняется в виде регионарной анестезии или обычных обезболивающих средств с седативными препаратами.
КРИОДЕСТРУКЦИЯ
Этот метод также заключается в воздействии на простату заморозкой. Для этого используется жидкий азот.
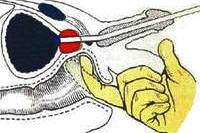
Для проведения криодеструкции используется эндоскопическая техника. На конце вводимого катетера обычно имеется замораживающая головка, которая воздействует на ткань простаты.
В настоящее время при проведении криодеструкции простаты используется особое согревание уретры на всем ее протяжении, чтобы избежать ее повреждения холодом. Криодеструкция применяется также и для лечения рака простаты.
ТРАНСУРЕТРАЛЬНАЯ ВАПОРИЗАЦИЯ ПРОСТАТЫ
Метод вапоризации простаты заключается в применении лазерного излучения, которое нагревает воду в ткани простаты. Происходит испарение воды, и одновременно коагуляция ткани простаты.
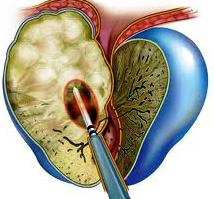
Этот метод применяется обычно при небольших степенях аденомы простаты. Его преимуществом является меньшая частота внутри- и послеоперационных осложнений.
ТРАНСРЕКТАЛЬНАЯ МИКРОВОЛНОВАЯ ТЕРАПИЯ (ТУМТ)
Метод трансуретральной микроволновой терапии заключается в использовании микроволн высокой частоты. Они воздействуют на простату через стенку прямой кишки.
В отличие подобной трансуретральной процедуры, для ее проведения применяется ректоскоп. Через него к области предстательной железы подводится излучающая головка, которая испускает микроволны высокой частоты. Это приводит к нагреванию ткани простаты и ее разрушению. Каких-либо побочных воздействий на ткань прямой кишки во время данной процедуры не бывает.
Ранее термотерапия при аденоме простаты проводилась с использованием температуры 45°С. Это было связано с тем, что данное значение является предельным для простаты.
В настоящее время для используется высокоэнергетическая микроволновая терапия в сочетании с охлаждающей системой, которая позволяет применять более высокую температуру для разрушения ткани простаты (70°С).
Вся процедура ТУМТ проводится амбулаторно и больной может идти домой в тот же день.
Данный метод лечения неэффективен при больших размерах аденомы простаты и необычных формах железы. Кроме того, ТУМТ не рекомендуется больным с имплантированными электронными кардиостимуляторами или другими металлическими имплантатами.
Эффект от проведения ТУМТ замечается обычно через несколько недель. Наилучшие результаты отмечаются у мужчин с легкими и умеренными симптомами ДГПЖ.
Обычно в восстановительном периоде могут отмечаться небольшая болезненность и некоторое количество крови в моче при мочеиспускании. Кроме того, может отмечаться снижение эякуляции. Однако, в отличие от традиционных хирургических вмешательств, для ТУМТ нехарактерны такие осложнения, как импотенция, недержание мочи или ретроградная эякуляция.
Среди осложнений ТУМТ основным является задержка мочи более чем на неделю. Причиной ее является отек тканей, который возникает практически после любых вмешательств. Для устранения этого осложнения обычно проводится цистостомия — введение катетера в мочевой пузырь через стенку живота в лобковой области. Проблемы с эрекцией и ретроградной эякуляцией, как мы уже отметили, встречаются при ТУМТ гораздо реже, чем при трансуретральной резекции простаты (ТУРП). Кроме того, иногда могут отмечаться стриктуры уретры (сужение).
ТРАНСУРЕТРАЛЬНАЯ ИГОЛЬЧАТАЯ АБЛЯЦИЯ (ТУИА)
Эта процедура также называется радиочастотной терапией.
Принцип метода ТИУА заключается в применении радиоволн, под действием которых происходит нагревание тканей простаты и их разрушение.
Процедура трансуретральной игольчатой абляции проводится с помощью цистоскопа, через который в ткань простаты устанавливаются специальные иглы. Через них далее подается радиочастотное излучение, которое нагревает ткань простаты.
ТУИА менее эффективна, чем хирургические вмешательства. Она также неэффективна при больших размерах простаты.
Среди осложнений ТУИА отмечаются те же, что и при ТУМТ: задержка мочеиспускания, кровь в моче, болезненное мочеиспускание и небольшой риск ретроградной эякуляции.
Процедура трансуретральной игольчатой абляции так же, как и ТУМТ, проводится амбулаторно. Больной может идти домой в тот же день.
ИНТЕРСТИЦИАЛЬНАЯ ЛАЗЕРНАЯ ТЕРАПИЯ (ИЛТ)
Эта процедура также называется интерстициальной лазерной коагуляцией.
Принцип метода заключается в применении лазерного луча для разрушения ткани простаты.
Лазерная терапия проводится не так часто, как игольчатая абляция или микроволновая терапия.
Лазерная терапия проводится обычно под регионарной или общей анестезией либо под местной анестезией гелем лидокаина.
Для проведения ИЛТ в уретру вводится цистоскоп, через который к простаты подводится тонкий катетер, излучающий лазер. Далее этот катетер вводится в ткань простаты, после чего происходит облучение ее лазером. Обычно таких введений катетера в простату требуется несколько. После процедуры в моче обычно может отмечаться небольшое количество крови.
ИЛТ показана обычно больным с нормальными или умеренно увеличенными размерами простаты, при отсутствии задержки мочи и нормальной функции мочевого пузыря. Ввиду коагулирующего эффекта лазера эта методика чаще применяется у больных, которые принимают антикоагулянты или у больных с нарушениями свертываемости крови.
Эффект от данной процедуры наступает обычно через несколько недель, пока пройдет отек и воспаление тканей простаты. Иногда ненадолго симптомы аденомы простаты могут даже ухудшиться (что опять-таки, связано с отеком тканей).
Эффект ИЛТ в отношение улучшения проявлений аденомы и размеров простаты умеренный. По своей эффективности эта процедура сравнима с ТУМТ, но не так эффективна, как трансуретральная резекция простаты.
Побочные эффекты
Воспаление тканей после процедуры может привести к ухудшению оттока мочи, поэтому на несколько дней может потребоваться установка уретрального катетера.
Наиболее частым осложнением является инфекция мочевыводящих путей, обычно в виде уретрита, при этом риск этого осложнения тем выше, чем дольше держится катетер.
Риск таких осложнений, как ретроградная эякуляция или импотенция, низкий, как и при ТУМТ.
Малоинвазивные операции при аденоме простаты отличаются своей краткосрочностью и меньшей кровопотерей по сравнению с открытой аденомэктомией и даже ТУРП.
Эти методы лечения аденомы прекрасно подходят для больных с сердечно-сосудистыми заболеваниями, с тяжелой сопутствующей патологией, сахарным диабетом, гипертонической болезнью, бронхиальной астмой, хроническими заболеваниями дыхательных путей, нарушениями свертываемости крови и больным преклонного возраста.
Преимуществами малоинвазивных вмешательств при аденоме простаты являются меньшая частота послеоперационных осложнений, более быстрое течение послеоперационного периода, меньшая интенсивность кровопотери во время операции, меньшее ощущение болезненности после процедуры.
Недостатком всех этих операций является то, что некоторые эти процедуры не излечивают полностью аденому простаты, а лишь временно облегчают состояние больного.
Источник
Доброкачественная гиперплазия предстательной железы (или аденома простаты) – заболевание, которое характеризуется увеличением уретральных желез. Оно вполне излечимо, если вовремя диагностировать. До сих пор не изучен механизм возникновения опухоли, но ученые выделяют три наиболее значимые факторы:
- Генетическая предрасположенность к болезни.
- Избыточный вес.
- Несбалансированное, неправильное питание.
Статистика ВОЗ показывает, что 82% мужчин 80 лет имеют аденому простаты, после 80 лет процент возрастает до 96%. Мужчины среднего возраста (40-50 лет) болеют аденомой реже – всего 12%.
Но данную проблему нельзя игнорировать, так как опухоль может переродиться в злокачественное образование. При малейших подозрениях следует пройти проверку. Также научитесь распознавать симптомы рака. Чем раньше вы обнаружите болезнь, тем больше шансов на успешное лечение.
Лечение аденомы сводится к трем видам традиционной медицины:
- Хирургические методы;
- Лечение медикаментами;
- Малоинвазивные способы.
Малоинвазивные методы отличаются минимальным хирургическим вмешательством. Несмотря на это, являются успешными и широко применяются в больницах, если аденома обнаружена на ранних стадиях.
В статье вы более подробно узнаете о данном виде медицины, взвесите все за и против. Но мы не рекомендуем самостоятельно подбирать способ лечения. Аденома простаты – серьезное заболевание, которое требует подробной диагностики и консультации специалиста.
1
Отличия от хирургических методов
Малоинвазивная операция протекает быстрее, при таких вмешательствах происходит минимальная кровопотеря. Реабилитация и послеоперационный период проходит быстрее и комфортнее для самого пациента. Такие манипуляции подходят больным с сопутствующими заболеваниями и осложнениями (среди них диабет, гипертония, астма и другие).
К противопоказаниям относят следующие состояния пациентов:
- Сердечно-сосудистые заболевания;
- Заболевания почек (цистит, пиелонефрит и т.д);
- Почечная недостаточность;
- Атеросклероз сосудов в мозге;
- Наличие стимуляторов или других имплантатов.
Эти противопоказания совсем не означают, что проведение операций невозможно. Состояние больного с такими сопутствующими симптомами корректируются соответствующим лечением и подбирается наиболее подходящая терапия.
2
Криотерапия
Терапия холодом. Для проведения используют жидкий азот. В промежность больного вводят катетер со специальной охлаждающей головкой на конце. В катетер подается жидкий азот. При замораживании клетки простаты отмирают.
В настоящее время при проведении такой операции ткань уретры специальным образом согревают на протяжении всей процедуры, чтобы не повредить ее низкими температурами. Такая процедура проводится под наблюдением специалиста, который сидит за УЗИ аппаратом.
Метод действенен на ранних стадиях заболевания. Применяется и для лечения первой и второй стадий рака простаты.
3
Микроволновая терапия
Действие терапии похоже на принцип работы микроволновки. В уретру пациента через мочеиспускательный канал вводится специальный катетер с тонкой антенной. При воздействии электромагнитных волн патологические клетки нагреваются и разрушаются.
Ранее максимальная температура при подобной процедуре была 40-45 С, сейчас подобная терапия производится в сочетании с охлаждающими компонентами позволяет использовать температуру до 70 С.
Противопоказанием является наличие имплантированных кардиостимуляторов или других металлических имплантатов. Из-за высокой температуры они могут нагреться и повредить органы.
Обезболивание производится средствами местной (гель лидокаина) или регионарной (спинальная, эпидуральная) анастезии.
Осложнением данного способа может быть задержка мочи примерно на неделю и сужение уретры. Поэтому для облегчения реабилитации в мочевой пузырь вводится катетер.
4
Ультразвук
Полное название – фокусированный ультразвук высокой интенсивности (ФУВИ).
Метод основан на воздействии ультразвука высокой мощности на ткань простаты. Ткани опухоли нагреваются и разрушаются. Благодаря эндоскопической технике есть возможность воздействовать непосредственно на место возникновения аденомы, не задевая других органов.
Обезболивание проводится в виде регионарной анестезии или седативных препаратов.
5
Уретральные стенты
Стентирование является методом, позволяющим облегчить симптомы течения болезни, не прибегая к хирургическим вмешательствам.
Для этого в уретру пациента вводится металлический или полимерный стент циллиндрической формы и служит для расширения просвета уретры. Процедура проводится при использовании цистоуретроскопа. Часто этот метод используют, если у пациента имеются другие заболевания.
Недостатками такого лечения является то, что не все больные ощущают облегчение после установки прибора. Также стент через некоторое обрастает тканью. Это усложняет его удаление. Неуверенность в эффективности метода делают его менее популярным среди других.
6
Баллонная дилатация
Происходит при введении в уретру баллона, который, попадая в узкую часть, расширяется.
Самый безопасный из всех методов, не вызывает осложнений.
Практически не имеет противопоказаний и используется тогда, когда медикаментозное лечение малоэффективно, а от хирургического вмешательства пациент отказывается.
7
Трансуректальая вапоризация
Другое название – выпаривание. Для этого используется лазер, который нагревает воду в тканях простаты. Происходит сворачивание тканей и уменьшение опухоли.
Метод действует на ранних стадиях аденомы. При осложнениях является неэффективным.
Преимуществом является меньшая частота возникновения осложнений и кровотечений.
Заключение
Заключение
Малоинвазивные методы более безопасны, чем хирургические, так как предотвращают возникновение осложнений и не имеют противопоказаний. Но они являются эффективными только на ранних стадиях гиперплазии предстательной железы.
Следует помнить, что перед решением воспользоваться любым из перечисленных выше методов, нужно пройти консультацию врача. Самолечение может быть опасно для вашего здоровья.
Видео к материалу
Если вы увидели ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Источник
Среди новых направлений лечения доброкачественной гиперплазии предстательной железы особое место занимают малоинвазивные аппаратные методы, основанные на воздействии тепловой энергии.
Применяются методы, основанные на различных видах теплового воздействия в широких температурных пределах. В качестве источника энергии для нагрева ткани простаты чаще всего используются микроволновое, радиочастотное излучения и фокусированный ультразвук. Принята терминология, согласно которой в зависимости от уровня и способа подачи энергии и ее действия на ткань предстательной железы выделяют гипертермию, термотерапию и термоаблацию (от англ. «ablation» — удаление, разрушение).
О гипертермии следует говорить, если температура в тканях поддерживается в интервале 40—45 °С, что позволяет воздействовать на патологические клетки, сохраняя неповрежденными здоровые ткани. Термотерапия предусматривает повышение температуры в тканях простаты выше 45—70 °С. При этом подведение энергии всегда осуществляется трансуретральным доступом. Во время термотерапии в глубине ткани простаты образуется зона некротических изменений, а слизистая уретры остается интактной, для чего используются системы охлаждения различной конструкции. В последнее время приобретают распространение методики с использованием более высоких энергий (70—100 °С), в результате воздействия которых происходит массивное разрушение ткани предстательной железы, сопровождающееся уменьшением объема органа или образованием «простатической полости». Для определения данного метопа применяется термин «термоаблация».
Наиболее широкое применение в клинической практике получила трансуретральная микроволновая термотерапия. Энергия подводится к предстательной железе с помощью антенны, смонтированной на баллонном уретральном катетере. Сеанс термотерапии обычно однократный, продолжительностью 60 мин. Метол не требует анестезиологического пособия и может применяться в амбулаторных условиях на фоне местных анестетиков и внутримышечного введения седативных препаратов (рис. 1).
Рис. 1. Схема проведения трансуретральной микроволновой термотерапии
Объективный эффект лечения методом трансуретральной термотерапии отмечается у 40—75% больных, а субъективный — у 50—80%. Результаты наблюдения за больными, перенесшими сеанс термотерапии низкой интенсивности, демонстрируют достоверное уменьшение симптоматики и некоторый рост уродинамических показателей в сроки до 1 года после процедуры.
Однако анализ отдаленных результатов показал, что через 2—4 года в большинстве случаев происходит возврат к исходным значениям. Симптоматический эффект оказался более длительным. Высокоинтенсивная термотерапия демонстрирует значительное уменьшение симптомов, увеличение максимальной скорости потока мочи и уменьшение количества остаточной мочи у большинства больных, причем достигнутый результат сохраняется более 1 года. Наилучший клинический эффект применения трансуретральной термотерапии наблюдается у пациентов с большим объемом гиперплазированной ткани. Наличие фиброзных изменений и очагов кальцинации снижает эффективность лечения.
Сравнение высокоинтенсивной термотерапии и трансуретральной резекции показывает, что оперативное лечение имеет достоверное преимущество при сопоставлении результатов уродинамических показателей, однако термальный метод дает сопоставимый симптоматический эффект. Вместе с тем термальное лечение более безопасно, чем проведение электрорезекции.
Низкоинтенсивная термотерапия показана пациентам с доброкачественной гиперплазией предстательной железы с преобладанием симптомов накопления и незначительной инфравезикальной обструкцией, а высокоинтенсивная — больным с явлениями умеренной инфравезикальной обструкции. Термотерапия может явиться методом выбора при наличии и более выраженных изменений на фоне интеркуррентных заболеваний, ограничивающих возможность применения радикального оперативного лечения.
Лопаткин Н.А., Пугачев А.Г., Аполихин О.И. и др.
Урология
Опубликовал Константин Моканов
Источник

