Ложный сустав с остеомиелитом лечение
Больной X., 37 лет, по месту жительства в течение 1,5 месяца лечился по поводу открытого перелома средней трети правой плечевой кости вытяжением на шине ЦИТО. Ввиду отсутствия сращения через 2 месяца произведен металлоостеосинтез стержнем Богданова. Спустя 2 месяца, при отсутствии сращения и образовании ложного сустава, стержень удалили.
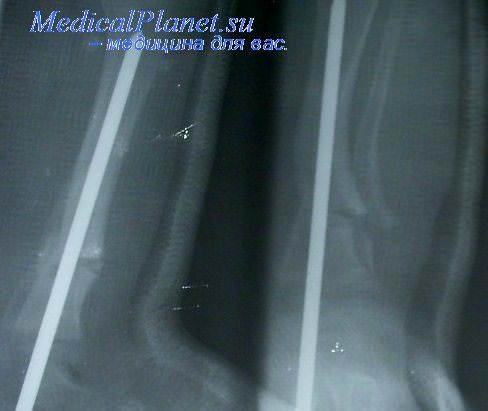
Через 11 месяцев после травмы повторно произведен металлоостеосинтез штифтом Кюнчера без обнажения зоны ложного сустава. После операции рентгенограмму произвели в одной проекции и наложили торакобрахиальную повязку. Спустя 2,5 месяца на контрольной рентгенограмме в двух проекциях обнаружено, что штифт не вошел в костномозговую полость дистального костного фрагмента и находится сзади от него. Сращение не наступило, штифт удален.
От дальнейшего лечения больной отказался и при резкой деформации правого плеча, укорочении его на 5 см и наличии ложного сустава остался ограниченно трудоспособным.
Приведенное наблюдение является иллюстрацией того, к чему может привести нарушение принципа обязательного рентгенологического контроля. Произведенная только в переднезадней проекции рентгенография не могла выявить грубого дефекта остеосинтеза и действительного расположения костных фрагментов и штифта. Повторная рентгенография, произведенная в двух проекциях, показала, что штифт не был введен в дистальный костный фрагмент, а находился сзади от него, являясь причиной деформации плеча и несращения костных фрагментов.
В настоящее время установлено, что при условии абсолютного покоя образование первичной костной мозоли начинается примерно на 5-й неделе, а ранняя функциональная нагрузка оказывает благоприятное воздействие на процесс костеобразования. Хирурги по-разному понимают сроки ранней нагрузки, нередко не учитывают те обстоятельства, которые способны оказать отрицательное влияние на ход репаративных процессов.
При стабильном остеосинтезе и хорошей внешней иммобилизации дозированную нагрузку на оперированную конечность можно разрешить по истечении 2-недельного срока, т. е. до начала образования первичной мозоли. В других случаях, особенно при непрочном остеосинтезе в сочетании с дефектами иммобилизации, нагрузка до образования первичной мозоли может оказать извращающее и замедляющее действие на процессы регенерации, а также на прочность скрепителя.
Поэтому эти сроки, как и сроки устранения гипсовой иммобилизации и полной нагрузки на конечность, должны быть строго индивидуальными.
Особая сложность в выборе лечебной тактики возникает при ложных суставах, осложненных хроническим остеомиелитом, хотя сама техника оперативного вмешательства мало отличается от общих принципов лечения по поводу основной патологии, Одни хирурги считают необходимым вначале ликвидировать остеомиелитический процесс, а затем, по истечении значительного периода времени при отсутствии рецидивов и благоприятных клинико-рентгенологических показателях, приступать к ликвидации ложного сустава, другие эти вмешательства производят одномоментно.
В некоторых случаях, при соответствующем опыте хирурга и тщательной предоперационной подготовке с учетом микрофлоры и ее чувствительности к антибиотикам, такую тактику нельзя считать ошибочной. Однако подход к ней должен быть строго обоснованным. Прежде всего, операция должна носить радикальный характер, а в послеоперационном периоде через иглу, введенную в дистальный метафиз оперированного сегмента, в течение 10—12 дней необходимо внутрикостно вводить специфические антибиотики, которые таким путем поступают непосредственно в очаг поражения, создавая в нем постоянную концентрацию. Отказ от внутрикостного применения антибиотиков, а также любые погрешности, связанные с его осуществлением, как и другие дефекты послеоперационного лечения, опасны новыми, более тяжелыми последствиями и рецидивом остеомиелитического процесса.
— Читать далее «Аппараты для лечения ложных суставов. Пример успешной костной пластики при ложном суставе»
Оглавление темы «Проблема ложных суставов в травматологии»:
1. Ложный сустав. Ошибки лечения переломов
2. Операции при ложных суставах. Ошибки лечения ложных суставов
3. Техника операции при ложном суставе. Фиксация отломков ложного сустава
4. Металлические конструкции при ложном суставе. Осложнения неправильной фиксации ложного сустава
5. Пример лечения ложного сустава. Послеоперационный контроль лечения ложного сустава
6. Ошибки лечения ложного сустава. Ложный сустав в сочетании с остеомиелитом
7. Аппараты для лечения ложных суставов. Пример успешной костной пластики при ложном суставе
8. Нагноение после операции на ложном суставе. Прогноз при ложном суставе
9. Посттравматический остеомиелит. Частота посттравматического остеомиелита
10. Причины посттравматического остеомиелита. Ошибки лечения остеомиелита
Источник
Крайне желательно перед оперативным вмешательством провести общеукрепляющее лечение больного, корригировать иммунологический статус. Необходимо ликвидировать дерматиты или экзематозные поражения, так часто развивающиеся при остеомиелите. За 3 — 5 дней до операции конечность тщательно моют с мылом, освобождают от шелушащейся кожи и засохших гнойных струпов. Исследуют микрофлору и определяют ее чувствительность к антибиотикам.
Показаниями к применению аппарата являются ложные суставы и дефекты костей, осложненные остеомиелитическим процессом. Противопоказаниями следует считать тяжелые трофические изменения конечности, когда и после сращения отломков появляются сомнения в полноценности конечности в функциональном отношении. Временно противопоказан внеочаговый чрескостный остеосинтез аппаратом при обострении остеомиелита. В этих случаях проводят санирующую операцию, и только после стихания инфекционного процесса накладывают аппарат.
Внеочаговый чрескостный остеосинтез без оперативного вмешательства на гнойном очаге. Такая методика лечения может быть применена при тугих ложных суставах, осложненных остеомиелитом, особенно при ограниченных краевых поражениях гнойно-некротическим процессом. Аппарат накладывают. руководствуясь основными принципами внеочагового чрескостного остеосинтеза. Однако есть и некоторые особенности: спицы проводят только через здоровые участки конечности. Нельзя вводить их через очаги инфекции, рубцы, раны и язвы. Учитывают расположение свищей. Тщательно ухаживают за местами проведения спиц в мягких тканях.
Аппарат лучше собирать накануне операции, что значительно сокращает ее продолжительность. Надежное обездвиживание отломков достигают обычно аппаратом из 4 колец, однако при необходимости число их может быть увеличено. В случае углообразной деформации монтируют на отломках по 2 кольца, а затем их соединяют резьбовыми стержнями. Если имеется укорочение сегмента конечности и необходимо его компенсировать путем остеотомии и дистракции, аппарат должен состоять минимум из 5 колец. В условиях прочной фиксации отломков аппаратом, состоящим из 4 колец, происходит более совершенное и быстрое образование сосудов, нормализуется регионарное кровообращение, улучшаются обменные процессы, изменяется реакция среды от щелочной к кислой, создаются неблагоприятные условия для жизнедеятельности микробов. В процессе лечения в гнойном очаге исчезают микробные ассоциации и появляются монокультуры [Мельникова В. М., 1984]. Все это создает благоприятные условия для сращения отломков и затихания инфекционного процесса. Следует иметь в виду, что стабильная фиксация отломков не является основным условием для излечения остеомиелита. Оно, как правило, должно сочетаться с хирургическим вмешательством, предусматривающим радикальную санацию гнойного очага. Надо учитывать, что применение внеочаговой чрескостной фиксации нередко приводит к обострению остеомиелита, нагноению мягких тканей в местах введения спиц, что еще раз подчеркивает необходимость комплексного подхода при лечении таких больных.
Внеочаговый чрескостный остеосинтез с вмешательством на гнойном очаге.
При наличии секвестров проводят комплексное лечение остеомиелита, включающее коррекцию иммунологического статуса, переливание крови, антибиотикотерапию (внутриартериальные или внутрикостные инфузии), общую укрепляющую терапию и оперативное лечение. В плане операции предусматриваются удаление секвестров, санация гнойного очага с применением физических методов (ультразвук, обработка полости дезинфицирующими препаратами под давлением пульсирующей струей, активная аспирация раневого содержимого и др.), заполнение остаточной полости или тотальная резекция пораженного отдела кости с последующим возмещением образовавшегося дефекта несвободной костной пластикой. После операции устанавливают активный дренаж с постоянным орошением раны дезинфицирующими препаратами или антибиотиками.
Резекция пораженных остеомиелитом отломков и внеочаговая чрескостная фиксация.
При тяжелых формах остеомиелита, сопровождающегося тотальным поражением отломков с наличием венечных секвестров, следует прибегать к резекции их в пределах здоровых тканей.
Методика.
Удаляют секвестры, вскрывают затеки, иссекают гнойные грануляции, проволочной пилой поперечно удаляют пораженные участки отломков. Адаптируют и сближают отломки. На голени обязательно проводят резекцию малоберцовой кости. Размеры резекции определяют величиной имеющегося дефекта большеберцовой кости. С целью более успешного сближения отломков на длинном фрагменте кости делают поперечную поднадкостничную остеотомию. Накладывают аппарат из 5 колец (по 2 на проксимальном и дистальном фрагментах и 1 — на промежуточном). Отломки сопоставляют и сближают, создавая между ними компрессию, а на месте остеотомии, начиная с 8 —10-го дня, проводят дистракцию до восстановления необходимой длины сегмента.
При дефектах длинных трубчатых костей, осложненных остеомиелитом, проводят оперативное удаление секвестров пораженных участков отломков, инородных тел, гнойных очагов и грануляций. Для замещения дефекта кости предложены методики, предусматривающие выполнение косой или 2-образной остеотомии на протяжении более длинного отломка и смещение образованного костного фрагмента, сохраняющего связь с мягкими тканями в направлении дефекта. Для удержания фрагмента используют скелетное вытяжение или аппарат внешней внеочаговой фиксации. Однако при нанесении косой или 2-образной остеотомии значительные участки кости лишаются связи с окружающими тканями; образуется остаточная полость, что не создает оптимальных условий для ликвидации гнойного очага и замещения костного дефекта. Учитывая эти недостатки, Н. Н. Турин предложил проводить поперечную поднадкостничную остеотомию проволочной пилой и накладывать аппарат, состоящий из 4 колец (по 2 на отломки и 1 — на промежуточный фрагмент) с одномоментным сближением костей на месте дефекта за счет временного укорочения конечности. Восстановления длины сегмента достигают дистракцией в области остеотомии и последующим образованием костного регенерата. Одномоментно могут быть сближены отломки, отстоящие друг от друга на 8 — 10 см. На голени следует проводить резекцию соответствующего участка малоберцовой кости. Методически крайне важно добиться надежного обездвиживания отломков и применения дозированной нагрузки, что обеспечивает формирование полноценного регенерата.
Неудачи применения метода в основном зависят от следующих факторов: неправильные показания к применению аппарата, применение несовершенных конструкций аппарата; погрешности в методике применения аппаратов, заключающиеся в недостаточном обездвиживании отломков и восстановлении оси сломанной кости; частые осложнения, связанные в основном с нагноением мягких тканей в области прохождения спиц.
С.С. Ткаченко
Опубликовал Константин Моканов
Источник
Остеомиелит – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). В зависимости от этиологии остеомиелита он подразделяется на неспецифический и специфический (туберкулезный, сифилитический, бруцеллезный и т. п.); посттравматический, гематогеный, послеоперационный, контактный. Клиническая картина зависит от вида остеомиелита и его формы (острая или хроническая). Основу лечения острого остеомиелита составляет вскрытие и санация всех гнойников, при хроническом остеомиелите — удаление полостей, свищей и секвестров.
Общие сведения
Остеомиелит (от лат. osteon кость + myelos костный мозг + itis воспаление) – воспаление костного мозга, при котором обычно поражаются все элементы кости (надкостница, губчатое и компактное вещество). По статистике, остеомиелит после травм и операций составляет 6,5% всех болезней опорно-двигательного аппарата. Чаще поражает бедренную и плечевую кость, кости голени, позвонки, нижнечелюстные суставы и верхнюю челюсть. После открытых переломов диафиза трубчатых костей посттравматический остеомиелит возникает в 16,3% случаев. Мужчины болеют остеомиелитом чаще женщин, дети и пожилые – чаще людей молодого и среднего возраста.
Классификация
Выделяют неспецифический и специфический остеомиелит. Неспецифический остеомиелит вызывают гноеродные бактерии: золотистый стафилококк (90% случаев), стрептококк, кишечная палочка, реже – грибки. Специфический остеомиелит возникает при туберкулезе костей и суставов, бруцеллезе, сифилисе и т. д.
В зависимости от пути, которым микробы проникают в кость, различают эндогенный (гематогенный) и экзогенный остеомиелит. При гематогенном остеомиелите возбудители гнойной инфекции заносятся через кровь из удаленного очага (фурункул, панариций, абсцесс, флегмона, инфицированная рана или ссадина, тонзиллит, синусит, кариозные зубы и пр.). При экзогенном остеомиелите инфекция проникает в кость при ранении, операции или распространяется с окружающих органов и мягких тканей.
В начальных стадиях экзогенный и эндогенный остеомиелит различаются не только по происхождению, но и по проявлениям. Затем отличия сглаживаются и обе формы болезни протекают одинаково. Выделяют следующие формы экзогенного остеомиелита:
- посттравматический (после открытых переломов);
- огнестрельный (после огнестрельных переломов);
- послеоперационный (после проведения спиц или операций на костях);
- контактный (при переходе воспаления с окружающих тканей).
Как правило, остеомиелит вначале протекает остро. В благоприятных случаях заканчивается выздоровлением, в неблагоприятных – переходит в хронический. При атипичных формах остеомиелита (абсцессе Броди, альбуминозном остеомиелите Оллье, склерозирующем остеомиелите Гарре) и некоторых инфекционных болезнях (сифилисе, туберкулезе и др.) острая фаза воспаления отсутствует, процесс носит первично-хронический характер.
Острый остеомиелит
Проявления острого остеомиелита зависят от пути проникновения инфекции, общего состояния организма, обширности травматического поражения кости и окружающих мягких тканей. На рентгенограммах изменения видны спустя 2-3 недели с начала заболевания.
Гематогенный остеомиелит
Как правило, развивается в детском возрасте, причем треть пациентов заболевает в возрасте до 1 года. Достаточно редкие случаи развития гематогенного остеомиелита у взрослых на самом деле являются рецидивами болезни, перенесенной в детском возрасте. Чаще поражает большеберцовую и бедренную кости. Возможно множественное поражение костей.
Из удаленного очага воспаления (абсцесс мягких тканей, флегмона, инфицированная рана) микробы с кровью разносятся по организму. В длинных трубчатых костях, особенно – в их средней части хорошо развита широкая сеть сосудов, в которой скорость кровотока замедляется. Возбудители инфекции оседают в губчатом веществе кости. При неблагоприятных условиях (переохлаждение, снижение иммунитета) микробы начинают усиленно размножаться, развивается гематогенный остеомиелит. Выделяют три формы заболевания:
Септико-пиемическая форма. Характерно острое начало и выраженная интоксикация. Температура тела поднимается до 39—40°, сопровождается ознобом, головной болью и повторной рвотой. Возможны потеря сознания, бред, судороги, гемолитическая желтуха. Лицо больного бледное, губы и слизистые оболочки синюшны, кожа сухая. Пульс учащенный, давление снижено. Селезенка и печень увеличиваются, иногда развивается бронхопневмония.
На 1-2 сутки болезни появляется точно локализованная, резкая, сверлящая, распирающая или рвущая, усиливающаяся при малейших движениях боль в области поражения. Мягкие ткани конечности отечны, кожа горячая, красная, напряженная. При распространении на близлежащие суставы развивается гнойный артрит.
Через 1-2 недели в центре поражения формируется очаг флюктуации (жидкость в мягких тканях). Гной проникает в мышцы, образуется межмышечная флегмона. Если флегмону не вскрыть, она может вскрыться самостоятельно с образованием свища или прогрессировать, приводя к развитию параартикулярной флегмоны, вторичного гнойного артрита или сепсиса.
Местная форма. Общее состояние страдает меньше, иногда остается удовлетворительным. Преобладают признаки местного воспаления кости и мягких тканей.
Адинамическая (токсическая) форма. Встречается редко. Характеризуется молниеносным началом. Преобладают симптомы острого сепсиса: резкое повышение температуры, тяжелый токсикоз, судороги, потеря сознания, выраженное снижение артериального давления, острая сердечно-сосудистая недостаточность. Признаки костного воспаления слабые, появляются поздно, что затрудняет постановку диагноза и проведение лечения.
Посттравматический остеомиелит
Возникает при открытых переломах костей. Развитию болезни способствует загрязнение раны в момент травмы. Риск развития остеомиелита увеличивается при оскольчатых переломах, обширных повреждениях мягких тканей, тяжелых сопутствующих повреждениях, сосудистой недостаточности, снижении иммунитета.
Посттравматический остеомиелит поражает все отделы кости. При линейных переломах зона воспаления обычно ограничена местом перелома, при оскольчатых переломах гнойный процесс склонен к распространению. Сопровождается гектической лихорадкой, выраженной интоксикацией (слабость, разбитость, головная боль и т. д.), анемией, лейкоцитозом, повышением СОЭ. Ткани в области перелома отечны, гиперемированы, резко болезненны. Из раны выделяется большое количество гноя.

МРТ стопы. Остеомиелит таранной и большеберцовой кости с наличием обширной зоны деструкции костной ткани.
Огнестрельный остеомиелит
Чаще возникает при обширных поражениях костей и мягких тканей. Развитию остеомиелита способствует психологический стресс, снижение сопротивляемости организма и недостаточная обработка раны.
Общие симптомы сходны с посттравматическим остеомиелитом. Местная симптоматика при остром огнестрельном остеомиелите нередко выражена слабо. Отек конечности умеренный, обильное гнойное отделяемое отсутствует. О развитии остеомиелита свидетельствует изменение раневой поверхности, которая становится тусклой и покрывается серым налетом. В последующем воспаление распространяется на все слои кости.
Несмотря на наличие очага инфекции, при огнестрельном остеомиелите обычно наступает сращение кости (исключение – значительная раздробленность кости, большое смещение отломков). При этом гнойные очаги оказываются в костной мозоли.
Послеоперационный остеомиелит
Является разновидностью посттравматического остеомиелита. Возникает после операций по остеосинтезу закрытых переломов, ортопедических операций, проведения спиц при наложении компрессионно-дистракционных аппаратов или наложении скелетного вытяжения (спицевой остеомиелит). Как правило, развитие остеомиелита вызвано несоблюдением правил асептики или большой травматичностью операции.
Контактный остеомиелит
Возникает при гнойных процессах окружающих кость мягких тканей. Особенно часто инфекция распространяется с мягких тканей на кость при панариции, абсцессах и флегмонах кисти, обширных ранах волосистой части головы. Сопровождается увеличением отека, усилением болей в области повреждения и образованием свищей.
Лечение
Только в стационаре в отделении травматологии. Выполняют иммобилизацию конечности. Проводят массивную антибиотикотерапию с учетом чувствительности микроорганизмов. Для уменьшения интоксикации, восполнения объема крови и улучшения местного кровообращения переливают плазму, гемодез, 10% раствор альбумина. При сепсисе применяют методы экстракорпоральной гемокоррекции: гемосорбцию и лимфосорбцию.
Обязательным условием успешного лечения острого остеомиелита является дренирование гнойного очага. На ранних стадиях в кости делают трепанационные отверстия с последующим промыванием растворами антибиотиков и протеолитических ферментов. При гнойных артритах выполняют повторные пункции сустава для удаления гноя и введения антибиотиков, в некоторых случаях показана артротомия. При распространении процесса на мягкие ткани образовавшиеся гнойники вскрывают с последующим открытым промыванием.
Хронический остеомиелит
При небольших очагах воспаления, комплексном и своевременном лечении, преимущественно у молодых пациентов восстановление костной ткани преобладает над ее разрушением. Очаги некроза полностью замещаются вновь образованной костью, наступает выздоровление. Если этого не произошло (примерно в 30% случаев), острый остеомиелит переходит в хроническую форму.
Примерно к 4 неделе при всех формах острого остеомиелита происходит секвестрация – образование омертвевшего участка кости, окруженного измененной костной тканью. На 2-3 месяц заболевания секвестры окончательно отделяются, на месте разрушения кости формируется полость и процесс становится хроническим.
Симптомы
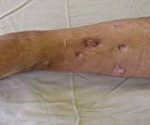
При переходе острого остеомиелита в хронический состояние пациента улучшается. Боли уменьшаются, становятся ноющими. Формируются свищевые ходы, которые могут выглядеть, как сложная система каналов и выходить на поверхность кожи далеко от места повреждения. Из свищей выделяется умеренное количество гнойного отделяемого.
В период ремиссии состояние пациента удовлетворительное. Боли исчезают, отделяемое из свищей становится скудным. Иногда свищи закрываются. Продолжительность ремиссии при остеомиелите колеблется от нескольких недель до нескольких десятков лет, зависит от общего состояния и возраста больного, локализации очага и т. д.
Развитию рецидива способствуют сопутствующие заболевания, снижение иммунитета и закрытие свища, приводящее к скоплению гноя в образовавшейся костной полости. Рецидив болезни напоминает стертую картину острого остеомиелита, сопровождается гипертермией, общей интоксикацией, лейкоцитозом, повышением СОЭ. Конечность становится болезненной, горячей, краснеет и отекает. Состояние пациента улучшается после открытия свища или вскрытия гнойника.

КТ стопы. Посттравматический хронический остеомиелит пяточной кости с наличием секвестра (красная стрелка) и свищевого хода (синяя стрелка).
Осложнения
Хронический остеомиелит часто осложняется переломами, образованием ложных суставов, деформацией кости, контрактурами, гнойным артритом, малигнизацией (злокачественным перерождением тканей). Постоянно существующий очаг инфекции влияет на весь организм, вызывая амилоидоз почек и изменения внутренних органов. В период рецидива и при ослаблении организма возможен сепсис.
Диагностика
Постановка диагноза при хроническом остеомиелите в большинстве случаев не вызывает затруднений. Для подтверждения проводят МРТ, КТ или рентгенографию. Для выявления свищевых ходов и их связи с остеомиелитическим очагом выполняют фистулографию.
Лечение
Операция показана при наличии остеомиелитических полостей и язв, гнойных свищей, секвестров, ложных суставах, частых рецидивах с интоксикацией, выраженной болью и нарушением функции конечности, малигнизации, нарушении деятельности других органов и систем вследствие хронической гнойной инфекции.
Выполняют некрэктомию (секвестрэктомию) – удаление секвестров, грануляций, остеомиелитических полостей вместе с внутренними стенками и иссечение свищей с последующим промывным дренированием. После санации полостей проводят костную пластику.
Источник


