Ложный сустав при закрытом лечение

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день…
Читать далее »
По праву, одним из основных органов опорно двигательного аппарата можно назвать лодыжку. Голеностопный сустав является опорой всего организм, амортизирует тело при движении, участвует в удержании равновесия и выполнении других важный функций. Посему, перелом голеностопного сустава является очень неприятным недугом. Реабилитация после перелома лодыжки может затянуться на долгое время — из-за нагрузки, оказываемой на ногу при лечении и восстановлении.
Анатомия
По статистике, 20% всех травм опорно-двигательного аппарата приходится на повреждение голеностопного сустава. Чаще всего страдает сочленение в зимнее время года, когда одно неосторожное движение на скользкой поверхности приводит негативным последствиям.

Знание анатомии этой части нашего тела позволит понять, какие именно элементы сустава подвержены переломам, отличить перелом и вывих друг от друга, а также предупредить получение той или иной травмы.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Голеностопный сустав состоит из нескольких основных элементов:
- латеральной лодыжки, которая является продолжением малоберцовой кости;
- медиальной лодыжки, являющейся концом большой берцовой кости;
- таранной кости, которая является своеобразным блокиратором двух предыдущих и обеспечивает стабильность сочленению.
Две лодыжки образуют собой нечто похожее на вилку, которая охватывает таранную кость, образуя тем самым голеностопный сустав.
Виды переломов
Чтобы перейти к переломам голеностопного сустава, необходимо разобраться с двумя основными причинами их возникновения:
- Группа прямых травм, чаще всего ударное воздействие, которое непосредственно влияет на целостность одного или нескольких компонентов лодыжки.
- Группа непрямого воздействия — самая частая причина обращения в пункт травматологии. К ней относят: проскальзывание на льду, неаккуратная ходьба, подворачивание ноги на ступеньках и другие. При этом перелом сопровождает вывих и подвывих, образуются осколки костной ткани, которые повреждают мышцы и приводят к открытому перелому.

Соответственно определенной причине, различаю открытые и закрытые переломы латеральной или медиальной лодыжки, перелом со смещением, когда мышцы смещают положение осколков кости, повреждение обеих лодыжек и трехлодыжечный перелом — страдают обе названных части сустава и часть большеберцовой кости. Кроме того, подобные травмы делят еще на несколько групп, соответственно механизму ее получения.
При подворачивании стопы наружу, может происходить перелом латеральной (наружной) и медиальной (внутренней) лодыжек, в сочетании с растяжением и разрывом связок, а также повреждением берцовой части ноги (краевой перелом) и вывихом.
При подворачивании голеностопа вовнутрь — вывих, в сочетании с отрывом латеральной и переломом медиальной (внутренней) лодыжек, повреждением берцовой кости.
При повороте ноги с закрепленной на месте стопой — возникает вывих или подвывих, перелом берцовых костей, отрыв или перелом либо медиальной, либо латеральной лодыжек (двойной, реже тройной перелом).
Знание вида перелома, а также основные причины его возникновения, помогут вам оказать существенную помощь при постановке диагноза специалистом. Лечение не может начаться, без определения типа повреждения.

Отличия вывиха от перелома
Так как вывих и перелом голеностопного сустава имеют довольные похожие симптомы, не лишним будет отличать один вид травмы от другой:
- симптомы боли при переломе являются нарастающими, и может пройти от 2 до 3 минут с момента получения повреждения, прежде чем больной ее почувствует. Это связанно с шоковым состоянием;
- если у больного вывих, то он не сможет повернуть ногу в суставе. При переломе наоборот, наблюдается повышенная подвижность в сочленении;
- вывих, равно как и перелом, сопровождает отек ноги. Только подобные симптомы при вывихе являются более обширными и могут распространяться на всю стопу, а при повреждении кости покраснение и опухоль может появиться спустя несколько дней;
- симптомы болей при пальпации во время перелома заметно усиливаются.
Кроме того, отличить вывих от перелома позволяет такой факт, как зрительное укорочение ноги. Происходит это из-за смещения костей.
Особого слова заслуживает трехлодыжечный перелом, симптомы которого немногим отличаются от обыкновенной нарушения целостности. Во-первых, наблюдается обширная гематома в области травмы. Во-вторых, меняется самая форма голеностопа и стопы. В-третьих, возможность пошевелить пальцами ноги полностью отсутствует.

Методы лечения
Основные методы лечения переломов голеностопа заключаются в консервативном и оперативном подходе. При традиционном восстановлении врач сначала вправляет часть поврежденного сустава (внутренней или внешней лодыжки) на место, затем ногу запечатывают в гипсе, назначают прием медикаментов.
Оперативное вмешательство проводится, когда перелом наружной лодыжки, или внутренней, происходит со смещением и образованием большого количества осколков. Кроме того, операция может понадобиться при застарелой травме, когда традиционное лечение не эффективно, либо диагностирован перелом внутренней и наружной костей.
Традиционное восстановление кости без смещения
Традиционное лечение показано при закрытых переломах внутренней или наружной лодыжки, без смещения осколков относительно друг друга. В таком случае сначала накладывают тугую повязку — с целью закрепить положение сломанной кости.
Затем, спустя несколько дней, крепятся специальные металлические вставки, которые еще жестче должны зафиксировать сочленение. Накладывается гипс. Важно! Ходить можно только после того, как гипс полностью застынет. В течение всего лечения снимают ряд рентгеновских снимков — для убеждения, что не произошло смещения и лечение идет должным образом.

Консервативное лечение перелома со смещением
После того, как было диагностировано повреждение внутренней или наружной лодыжки со смещением, врач должен поставить осколки на свои места. Для этого делается местный наркоз. Сразу после этого накладывается гипс для фиксации ноги.
Дальнейшее лечение заключается в периодическом исследовании сочленения на рентгеновских снимках. Если будет обнаружено, что гипс не помог, и произошло повторное смещение осколков, то придется заново их вправлять. Чтобы этого избежать, рекомендуется не нагружать больную ногу и ходить только на костылях.
Оперативное лечение
Хирургическое вмешательство проводится в случаях, когда произошел трехлодыжечный перелом, а также открытый перелом наружной лодыжки. Основные цели, которые преследует хирургическое вмешательство, являются следующие:
- стерильная обработка места повреждения;
- остановка кровотечения;
- возвращение былой структуры сочленения (вправка осколков на место);
- фиксация поврежденных элементов;
- восстановление связочного аппарата.

Особое слово стоит сказать о методах фиксации. Подобная процедура проводится под общим наркозом и заключается во вкручивании, вставке, закреплении в костях металлических элементов — болтов, шурупов, штифтов. После операции, на ногу накладывается гипс, который держится на ноге от 6 недель. Гипс формируют так, чтобы был свободный доступ к месту повреждения. Восстановление и дальнейшее лечение сопровождается обязательным наблюдением состояния посредством рентгеновских снимков.
Сколько носят гипс?
Сколько нужно ходить в гипсе? Этот вопрос беспокоит каждого пациента, а другие даже задаются вопросом — а нужен ли гипс вообще? Фиксация ноги является главенствующим компонентом лечения. Она необходима на протяжении всего периода, когда кость срастается.
На вопрос, сколько носить гипс, нельзя дать однозначного ответа. Все зависит от индивидуальных особенностей, как пациента, так и наблюдаемого повреждения. Обычно, кость срастается за срок 6-8 недель при закрытом переломе, и 2-3 месяца при открытом. Чем серьезнее характер травмы, тем большее время придется провести в повязке.
Медикаменты
При переломе внутренней или наружной части голеностопа, чтобы течение болезни прошло как можно комфортнее и быстрее, назначается прием лекарственных препаратов. Сколько употреблять и какие именно средства — назначает врач, в строгом соответствии с особенностями организма пациента.

Кроме того, во время болезни назначаются витаминные комплексы с высоким содержанием кальция и коллагена — главных строительных компонентов костной ткани. Если вы хотите, чтобы гипс сняли как можно раньше, рекомендуется самостоятельно приступать к приему минералов.
Восстановительный период
Реабилитация после перелома лодыжки является неотъемлемой частью лечения. Она необходима для восстановления полной функциональности сустава. Кроме того, на этом этапе проводятся манипуляции, чтобы устранить отек. В качестве восстановительных процедур проводят следующие мероприятия — лечебная гимнастика и специальные упражнения, массаж и физиотерапевтические процедуры.
Важно, чтобы реабилитация проводилась в строгом сотрудничестве со специалистом и включала в себя только то, что назначено лечащим врачом.
Лечебно-физическая культура
Спустя месяц, как сняли гипсовую повязку, врачом назначается лечебная гимнастика. Главный ее принцип состоит в том, чтобы упражнения постепенно увеличивали свою силу. Сначала делают упражнения, которые в незначительной мере воздействуют на поврежденный сустав, а затем дают динамические нагрузки.

Первые упражнения рекомендуется выполнять в ванночке с теплой водой, чтобы расслабить мышцы и не вызвать сильных болевых ощущений. Прежде чем делать упражнения, ногу можно разогреть, используя специальную мазь.
Течение болезни накладывает негативный отпечаток на здоровье и функционал конечности. Мышцы, в результате длительного бездействия, становятся дряблыми, слабыми и атрофируются. Упражнения же позволяют вернуть работоспособность ноге, и подготавливают ее к повседневной жизни.
С особым вниманием стоит подойти к выполнению упражнения на развитие голеностопа пациентам, у кого был диагностирован трехлодыжечный перелом, так как он является одной из самых серьезных травм.
Устранение отека
Так как, повреждение лодыжки сопровождает отек, необходимо создать основательную базу для его устранения. Препараты, для устранения отечности должен назначить врач. Они могут быть одной из двух групп — консервативной или альтернативной.
Устраняя отек, врачи, в первую очередь, стремятся достигнуть улучшения кровообращения в мелких сосудах, тонизировать вены, а также удалить мертвые тела клеток крови.

Чтобы устранить отек, в первую очередь назначается мазь, крем или специальный гель. Мазь может содержать в своем составе гепарин, противовоспалительные компоненты и обладать согревающим воздействием.
Чтобы устранить отек применяются и физиопроцедуры, главным образом электрофорез, массаж водой, электростимуляция мышечных тканей и другие мероприятия, которые призваны повысить проницаемость тканей и улучшить кровообращение в поврежденной области.
Небольшие физические упражнения, а также массаж, также могут помочь устранить отек. Главное в этом деле — комплексный подход.
Массажные процедуры
Массаж применяться для лечения многих заболеваний, и перелом костей он не обошел стороной. Массаж — это комплексное воздействие, которое снимает отек, улучшает кровообращение, снимает спазм мышц, улучшает тонус сосудов и способствует скорейшему выздоровлению. Кроме того, массаж является процедурой, которую допустимо выполнять самостоятельно.

НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Но проводя массаж самостоятельно, важно руководствоваться своими ощущениями. После того, как сняли гипс, нога будет находиться в уязвимом состоянии, и чтобы не допустить усиление посттравматического синдрома, прекратите выполнение процедур при сильном дискомфорте или боли.
Общие рекомендации
Массаж, восстановительная гимнастика и прочие методы реабилитации не окажут должного эффекта, если вы не будете следить за своим питанием. Лучше составить сбалансированный рацион, с высоким содержанием орехов, фруктов, овощей, круп соленой рыбы и бобовых культур. Кроме того, чаще проводите время на свежем воздухе, принимайте солнечные ванны и регулярно посещайте врача с профилактическими визитами. Ведь сколько бы времени не прошло, перелом может способствовать развитию других недугов опорно-двигательного аппарата.
2016-12-19
Источник
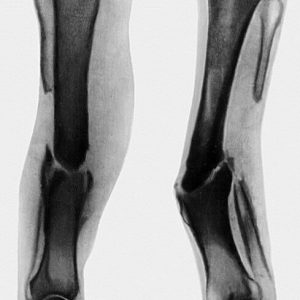
Процесс сращивания костей после перелома характеризуется образованием «костной мозоли», которая представляет собой массу, не имеющую четких форм и структуры (высокая рыхлость). Чтобы сращение костей было более точным, врачи используют различные методы – например, наложение гипса, применение металлических пластин или спиц для надежного совмещения фрагментов/осколков, вытяжение костей скелета и так далее. Но даже при таком грамотном подходе к лечению переломов бывают случаи, когда трубчатая кость просто не срастается. Результатом становится сглаживание соприкасающихся краев кости и образование ложного сустава – в медицине такое образование называют псевдоартрозом.
Вообще, рассматриваемое осложнение переломов считается достаточно часто встречающимся – если у пациента диагностируют закрытый перелом кости, то врачи прогнозируют развитие ложного сустава с вероятностью в 5-11%, а вот при открытых – в 8-35%. Чаще всего рассматриваемая патология имеет место быть при переломе шейки бедра, немного реже – при переломе лучевой кости, а если данная патология носит врожденный характер – на голени.
Оглавление:
Причины возникновения ложного сустава
Классификация ложных суставов
Симптомы ложного сустава (псевдоартроза)
Диагностические мероприятия
Лечение ложного сустава
— Общие лечебные мероприятия
— Местное лечение
— Компрессионно-дистракционный остеосинтез
— Устойчивый остеосинтез
— Костная пластика
Причины возникновения ложного сустава
Появление врожденного ложного сустава всегда связано с какой-либо внутриутробной патологией плода. Такой вид рассматриваемого патологического состояния встречается, на самом деле, достаточно редко – на 190 000 новорожденных только один случай. Причинами рождения малыша с ложным суставом могут быть:
- фиброзная дисплазия;
- нейрофиброматоз Реклингхаузена;
- амниотическая перетяжка;
- эмбриональный дефект кровеносных сосудов по причине их недоразвитости.
Приобретенные ложные суставы – часто встречающееся осложнение переломов и их причины появления четко определены врачами:
- последствия хирургических вмешательств – например, неправильно проведенная фиксация отломков кости, когда нет нужной прочности соединения, или их резекция;
- гнойные осложнения переломов;
- неправильное лечение переломов – например, пациент слишком рано начал нагружать конечность, либо врач вынужден был несколько раз за период лечения менять гипс;
- неправильно проведенное обездвижение поврежденной конечности гипсом, нарушение правил скелетного вытяжения, раннее удаление аппарата для фиксации отломков;
- некоторые заболевания, которые могу привести к нарушению нормальной регенерации костей и обмена веществ – рахит, опухолевая кахексия, общая интоксикация организма, патологии эндокринной системы.
Кроме всего вышеизложенного можно выделить и несколько провоцирующих факторов, которые тоже могут привести к появлению приобретенного ложного сустава:
- присутствие большого количества осколков/фрагментов кости;
- травмирование надкостницы медицинскими работниками при проведении различных процедур;
-
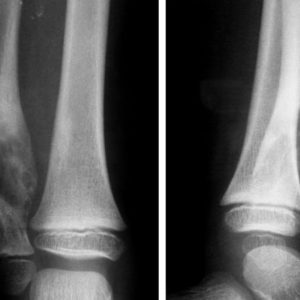 длительный прием антикоагулянтов или стероидных лекарственных препаратов;
длительный прием антикоагулянтов или стероидных лекарственных препаратов; - попадание мягких тканей или инородных тел в щель между отломками кости;
- ранее диагностированный остеопороз;
- неадекватная реакция организма на приспособления из металла во время проведения металлоостеосинтеза, когда кость фиксируется пластинами, болтами и гвоздями;
- получение дополнительных поражений тканей наряду с переломом – например, облучение или ожоги;
- нарушение правил сопоставления концов сломанной кости;
- отсутствие гематомы между концами сломанной кости;
- закупоривание и закрытие пластиной костно-мозгового канала в отломках;
- нарушение кровообращения в зоне расположения отломков;
- большое расстояние между концами сломанной кости.
Классификация ложных суставов
В зависимости от того, что явилось провоцирующим фактором или истинной причиной рассматриваемого состояния, различают врожденный и приобретенный псевдоартроз. Если же рассматривать данную патологию со стороны характера повреждения, то выделят лишь огнестрельные и неогнестрельные псевдоартрозы. А вот классификация ложных суставов по их клиническим проявлениям более развернутая:
- Формирующийся ложный сустав. Возникает в конце периода, который нужен для нормального срастания костей. Рентген помогает выявить четкие границы «щели» перелома и костную мозоль. Больной жалуется на постоянную тянущую боль в области формирования ложного сустава, а при попытке ее ощупать указывает на повышение интенсивности болевых ощущений.
- Фиброзный псевдоартроз. Врач четко диагностирует присутствие фиброзной ткани, расположенной между осколками кости, а результатом рентгена будет четко определяемая щель между ними. При таком ложном суставе, если он формируется в области суставов, подвижность последних становится резко ограниченной.
- Некротический ложный сустав. Встречается часто после ранений огнестрельного характера, но может быть и при переломах, если имеется высокая вероятность развития некроза костей. Подобные гнойные псевдоартрозы врачи достаточно часто диагностируют при травмах шейки таранной и бедренной или срединной части ладьевидной кости.
- Псевдоартроз костного регенерата. Он появляется при неправильной остеотомии большеберцовой кости, если врач допустил нарушение правил проведения растяжения или некачественно провел фиксацию при использовании специального оборудования для удлинения сегментов.
- Истинный ложный сустав (неоартроз). Чаще всего развивается на однокостных сегментах при их чрезмерной подвижности. Подобные псевдоартрозы характеризуются образованием на краях отломков кости волокнистой хрящевой ткани с участками гиалинового хряща. Вокруг обломков появляется образование, которое по своему составу и внешнему виду напоминает околосуставную сумку.
По способу формирования и интенсивности костеобразования рассматриваемое патологическое состояние классифицируют следующим образом:
- гипертрофический ложный сустав – костная ткань начинает разрастаться конкретно на концах поврежденной кости;
- нормотрофический ложный сустав – на отломках кости никаких разрастаний не обнаруживается;
- атрофический ложный сустав – четко определяется недостаточность кровоснабжения, недостаточное костеобразование, может быть диагностирован остеопороз.
Кроме этого, ложный сустав может быть неосложненным – состояние, при котором отсутствует инфицирование или появление гноя в месте формирования псевдоартроза. Но в некоторых случаях врачи ставят диагноз «инфицированный псевдоартроз», а это значит, что произошло присоединение гнойной инфекции. В таком случае у больного будут образовываться в месте травмирования кости свищи и полости разных размеров, из которых периодически выделяется гнойное содержимое. Чаще всего в таких ложных уставах присутствуют осколки снарядов или металлические фиксаторы.
Симптомы ложного сустава (псевдоартроза)
Признаки рассматриваемого патологического состояния достаточно специфичны, поэтому диагностика не представляет трудностей. К наиболее выраженным симптомам ложного сустава относятся:
- увеличение амплитуды движений, изменение их направленности, которые нельзя назвать характерными для конечности;
- немного ниже места перелома формируется большой отек, имеющий четкие границы;
- нетипичная подвижность тех частей тела, в которых в норме движений не должно быть;
- изменение функций близко расположенных к месту перелома суставов;
- мышцы конечности теряют характерную силу – при ложном суставе больной не может сжать пальцы, поднять легкий предмет;
- нарушение функций сломанной конечности.
Диагностические мероприятия
Вполне информативным методом диагностики при подозрении на формирование ложного сустава является обычная рентгенография. Компьютерную томографию проводят крайне редко, только в случае тяжелого течения перелома и невыясненного ложного сустава.
Изучение рентгеновских снимков при псевдоартрозе помогает врачу выявить:
-
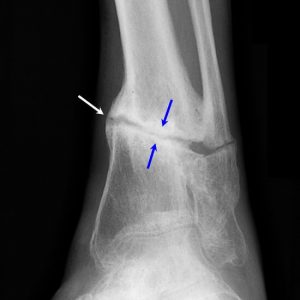 несоединенные отломки, то есть характерная для переломов костная мозоль отсутствует;
несоединенные отломки, то есть характерная для переломов костная мозоль отсутствует; - отломки сломанной кости становятся закругленными и гладкими;
- заращение и появление замыкательных пластинок на концах отломков полости кости, что способно прекратить регенерацию в тканях костного мозга;
- щель, расположенную между «суставными поверхностями».
Рентгеновские снимки позволяют только выявить и подтвердить факт наличия ложного сустава, а вот для определения степени костеобразования и диагностирования конкретной формы рассматриваемой патологии пациенту будет назначено радиоизотопное исследование.
Лечение ложного сустава
Основным методом лечения рассматриваемого патологического состояния является хирургическая операция. Целью такого лечения становится восстановление непрерывности сломанной кости и уже затем врачи предпринимают меры по устранению деформаций. Тактика лечения подбирается в индивидуальном порядке, потому что все зависит от конкретного клинического случая и особенностей организма пациента.
Ложный сустав устраняют лечебными мероприятиями общего и местного действия.
Общие лечебные мероприятия
Под этим термином подразумеваю мероприятия, которые направлены на повышение мышечного тонуса, нормализацию кровообращения непосредственно в месте формирования ложного сустава, врачи стараются максимально сохранить функциональность поврежденной нижней или верхней конечности. Чтобы достичь указанных целей, пациенту назначаются различные физиотерапевтические процедуры, массаж и комплекс упражнений по леченой гимнастике.
Местное лечение
Подразумевает проведение операции, целью которой становится создание благоприятных условий для срастания отломков кости. Во время работы с пациентом хирург не только восстанавливает нормальную форму кости путем сближения и соединения отломков, но и обеспечивает нормальное кровообращение в этом месте. Профилактические мероприятия, которые направлены на предупреждение присоединения инфекции и развития гнойного воспаления считаются в данном случае обязательными к проведению.
Местное лечение проводится по разным методикам:
- костная пластика;
- компрессионно-дистракционный остеосинтез;
- устойчивый остеосинтез.
Конкретная тактика местного лечения выбирается в зависимости от вида ложного сустава. Например, если он имеет гипертрофическую форму, то на конечность просто будет наложен компрессионно-дистракционный аппарат. А вот при атрофическом псевдоартрозе придется проводить костную пластику.
Компрессионно-дистракционный остеосинтез3
Этот метод лечения подразумевает использование специальных аппаратов, которые обеспечат сопоставление отломков кости. Врач должен обеспечить полную неподвижность травмированной конечности и уже в этом состоянии начинается использование аппарата, которые приблизит и совместит отломки кости. Именно компрессионно-дистракционный остеосинтез помогает специалистам устранять укорочение и/или деформации конечностей.
Устойчивый остеосинтез
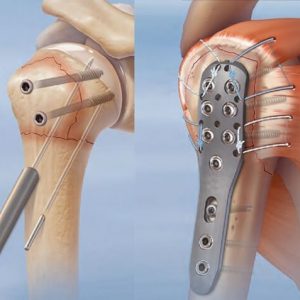 Данный метод лечения ложного сустава подразумевает применение металлических деталей (пластины или стержни), которые будут обеспечивать срастание поврежденной кости. Чтобы их наложить, хирург должен будет полностью обнажить кость в месте перелома – такая операция проводится под общим наркозом.
Данный метод лечения ложного сустава подразумевает применение металлических деталей (пластины или стержни), которые будут обеспечивать срастание поврежденной кости. Чтобы их наложить, хирург должен будет полностью обнажить кость в месте перелома – такая операция проводится под общим наркозом.
Если у больного диагностирован гипертрофический псевдоартроз, то выполнение операции по костной пластике не требуется, а вот в случае лечения атрофического псевдоартроза она необходима.
Костная пластика
Проводится редко, перед операцией обязательно нужно устранить любые воспалительные процессы и убедиться в отсутствии рубцовых изменений. Если таковые имеются, то сначала вылечивается гнойное воспаление и проводится иссечение изменений рубцового характера. Операция по костной пластике может быть проведена только через 8 месяцев после указанного лечения, но врачи обычно выдерживают 12 месяцев.
Если проведено лечение ложного сустава, то пораженная конечность должна быть иммобилизирована (обездвижена) в течение довольно долгого времени. Как только врачи разрешают двигаться, пациент должен пройти курс восстановительной терапии. В рамках такого реабилитационного периода проводятся массаж и курсы лечебной физкультуры, физиотерапевтические процедуры, может быть назначено санаторно-курортное лечение.
Вообще, результат такого комплексного лечения обычно отличный – в 72% случаев пациенты выписывались домой с полностью восстановленными функциями поврежденной конечности.
Ложный сустав – патология, которую очень легко диагностировать, поэтому врачи рекомендуют просто пройти полноценный курс лечения, который будет назначен лечащим врачом – обращение в любом случае будет своевременным.
Цыганкова Яна Александровна, медицинский обозреватель, терапевт высшей квалификационной категории
12,110 просмотров всего, 6 просмотров сегодня
Загрузка…
Источник


