Липодистрофия лечение на ногах
В медицинской литературе встречаются различные определения синдрома липоатрофии, или липодистрофии. Этим термином объединены разнородные приобретенные или врожденные патологические состояния, общими для которых являются аномальные изменения в жировой ткани в сочетании с лабораторными признаками нарушений, преимущественно, липидного обмена, а при некоторых формах и без лабораторной симптоматики.
Общее понятие о патологии
Патологические состояния организма и развития подкожно-жировой клетчатки могут выражаться в следующих формах:
- Атрофической, которая заключается в потере объема подкожной клетчатки в избирательных участках тела. При этом разрушения мышечной ткани с уменьшением ее массы, в отличие от обычных дистрофических изменений в организме, не происходит. Особенно выражена липодистрофия лица, конечностей и ягодиц. Липоатрофия лица встречается очень у многих пожилых людей, но при этом, в отличие от патологического состояния, она является косметическим недостатком, поскольку связана с возрастным деградированием тканей, в том числе и жировой.
- Гипертрофической, смысл которой состоит в избыточном накоплении объема жировой ткани в таких частях тела, как живот, молочные железы, задняя область шеи и верхние отделы спины, иногда — мышцы и печень.
- Сочетанной — обеднение жировой тканью в одних участках тела и накопление ее — в других.
Эти клинические признаки нередко имеют много общего с комплексными расстройствами метаболизма, например, с резистентностью к влиянию инсулина печеночной и периферических тканей, нарушение устойчивости последних к глюкозе с возможным развитием сахарного диабета второго типа, с повышением содержания в крови триглицеридов, холестерина с преобладанием повышения липопротеидов низкой и очень низкой плотности. Иногда отклонение от нормы лабораторных показателей предшествует клинической симптоматике. В то же время метаболические изменения достигают наибольшей выраженности среди пациентов, у которых также выражена и клиническая картина.
Конечно, метаболический синдром сочетается с увеличение массы тела по висцеральному типу, но, хотя это и парадоксально, потеря объема жира (липодистрофия) также может сопровождаться метаболическими расстройствами. Они подобны таковым при метаболическом синдроме, то есть сопровождаются увеличением уровня свободных жирных кислот и синтеза печенью липопротеидов очень низкой плотности, накоплением жиров в мышцах, жировой дистрофией печени, тканевой резистентностью к инсулину, увеличением риска сердечно-сосудистой патологии и т. д.
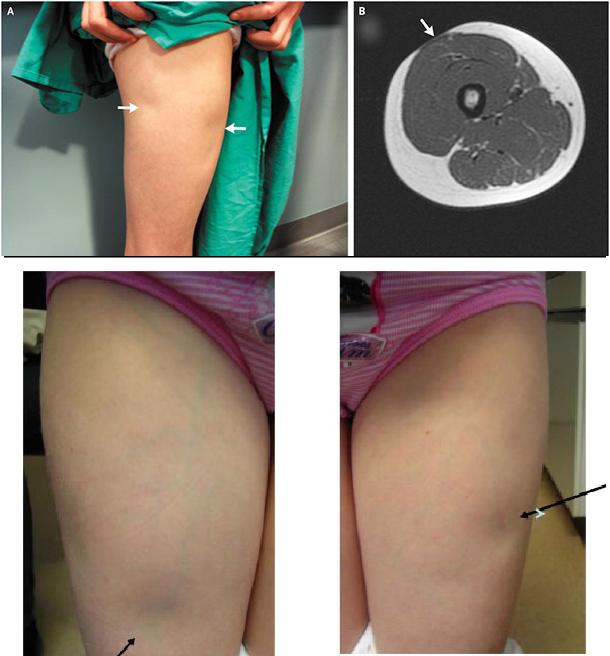
Проявления липоатрофии у больных диабетом
Проявления липодистрофии и причины развития
В соответствии с типом распространения изменений жировой ткани в организме различают липодистрофии частичные (сегментарные), генерализованные, ограниченные (локальные), а в зависимости от причин, которые далеко не всегда возможно установить, их подразделяют на:
- Приобретенные
- Наследственные
Каждый вид патологического состояния характеризуется спецификой механизма развития и клинической картины.
Приобретенные формы заболевания
Частичная липодистрофия у инфицированныхвирусом иммунодефицитачеловека(ВИЧ)
Является в настоящее время наиболее распространенным типом рассматриваемой патологии. Частота последней среди этих пациентов составляет 10-80%. Такой «разброс» показателей частоты связан с возрастом пациентов, предшествующим заболеванию состоянием организма, уровнем иммуносупрессии, типом и продолжительностью лечения антиретровирусными препаратов. Все они обладают свойством вызывать те или иные явления липодистрофии, но характер и выраженность их различны.
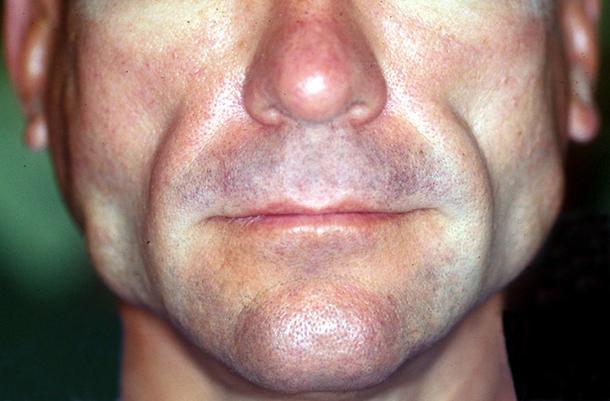
Липодистрофия лица у ВИЧ-больного
Так, например, атрофия жировой ткани при лечении ВИЧ-инфицированных пациентов объясняется, в основном, влиянием Ставудина, Зиновудина и некоторых других препаратов, являющихся нуклеозидными аналогами химических соединений, подавляющих фермент ревертазу. Нарушения же липидного обмена возможны в результате приема, практически, любого из антиретровирусных средств, но все-таки чаще у лиц, которые получают терапевтические схемы, включающие ингибиторы протеаз. Последние способствуют развитию устойчивости к инсулину и, соответственно, увеличению риска развития сахарного диабета, что, в свою очередь, усугубляет метаболические расстройства. Однако конкретные механизмы, которые способствуют развитию липоатрофии при лечении препаратами, являющимися ингибиторами протеаз, не выяснены.
У лиц ВИЧ-инфицированных очень часто развивается липоатрофия лица, верхних и нижних конечностей. Эти изменения иногда могут сочетаться с избыточным отложением жира на теле (в области задней поверхности шеи и верхних отделов спины), перераспределение его на фоне общей потери массы тела, нарушений печеночной функции, молочнокислого ацидоза и асцита (жидкость в брюшной полости). Но при этом избыточная концентрация инсулина и липидов в крови встречается достаточно редко.
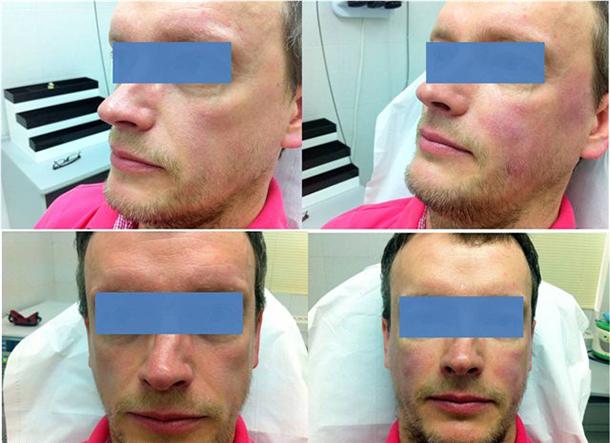
Коррекция объема лица у ВИЧ-больного методом введения гидроксиапатита кальция (Радиесс)
Синдром Барракера-Симонса
Или сегментарная, прогрессирующая липодистрофия. По частоте в числе приобретенных частичных форм этой патологии занимает второе место. Он встречается в виде полной или неполной формы (только в верхней половине туловища). Женщины болеют в 4 раза чаще. Неполная форма встречается в основном у мужчин.
Заболевание развивается еще в детском или юношеском возрасте. Оно характеризуется исчезновением подкожной жировой клетчатки преимущественно в области лица, шеи, верхних отделов грудной клетки, верхних конечностей, подложечной области живота. Одновременно возможно, особенно у женщин, увеличение объема жировой ткани в нижних отделах передней брюшной стенки, поясничной области, ягодиц и бедер. Резистентность тканей к инсулину и связанные с этим осложнения встречаются крайне редко. Приблизительно через 8 лет от начала проявления заболевания у 20% больных развивается мембранопролиферативный гломерулонефрит.
Причина патологии не установлена. Предполагается возможность расстройства функции гипоталамуса мозга, щитовидной железы и др. Но предпочтение отдается аутоиммунной этиологии. Нередко у пациентов с этой патологией выявляются и такие аутоиммунные заболевания, как ювенильный дерматомиозит и системная красная волчанка.
Приобретенная генерализованная форма
Или синдром Лоуренса. Встречается редко (описано всего 80 случаев, в числе которых мужской пол составляет около 33%). Потеря подкожно-жировой клетчатки так же, как и в предыдущем случае, возникает в детском или юношеском, реже – в среднем возрасте. Это происходит на значительных по площади участках в основном лица и конечностей, реже — в области ладоней и стоп и при сохранении, как правило, жировой ткани костного мозга и ретроорбитальной жировой клетчатки. Объем потери внутрибрюшинного жира различный. У большинства больных с детского возраста развиваются черный акантоз, жировая дистрофия печени и у 20% — цирроз печени.
Причиной приобретенной генерализованной формы липодистрофии у 25% пациентов считается редко встречающееся и протекающее в различных формах малоизученное заболевание панникулит, представляющее собой прогрессирующее воспалительное поражение подкожной жировой клетчатки в виде воспалительных узелков, еще у 25% — аутоиммунные заболевания, преимущественно ювенильный дерматомиозит, у остальных 50% — идиопатическая форма. У пациентов с липоатрофией, которая обусловлена панникулитом, по сравнению с остальными больными с приобретенной генерализованной формой, отмечается меньшая выраженность потери жировой ткани, меньшая частота сахарного диабета второго типа и гипертриглицеридемии.
Ограниченные формылиподистрофии
Характеризуются потерей или, наоборот, накоплением (в виде липом) жировой ткани, в основном, на незначительных участках. Значительно реже в процесс вовлекаются большие по площади участки туловища, верхних или нижних конечностей. Патологические изменения, как правило, развиваются в местах инъекционного введения инсулиновых (липодистрофия при диабете) или кортикостероидных препаратов, после длительного механического сдавления, панникулита, а иногда и без видимой причины. Наиболее часто ограниченная липодистрофия ассоциируется с инъекционным лечением диабета.
Ограниченное накопление жировой ткани или, наоборот, липоатрофия после инъекций инсулина является специфическим осложнением терапии инсулинозависимого сахарного диабета. Раньше оно встречалось достаточно часто. Однако в настоящее время для терапии диабета широко применяются высокоочищенные биосинтетические человеческие инсулины. В связи с этим случаи липоатрофии стали очень редким осложнением, но формирование липом, то есть накопление жировой ткани в местах инъекций инсулина, является распространенным осложнением среди больных инсулинозависимым диабетом даже с небольшим сроком болезни. Они затрудняют всасывание в кровь введенного инсулина и его метаболизм, чем затрудняют дозирование последнего и увеличивают потребность в препарате, усложняют возможности компенсации диабета.
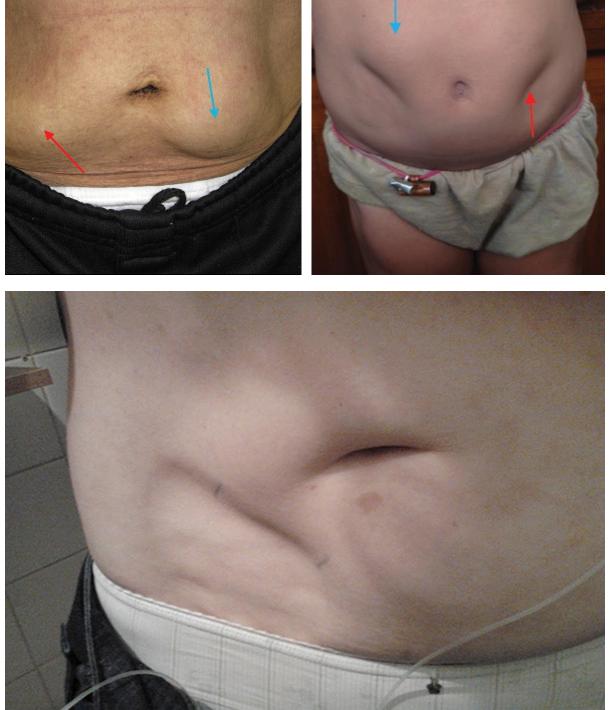
Участки липодистрофии, образовавшиеся вследствие введения инсулина
Предполагается, что причиной служит некорректная техника инсулиновых инъекций в виде нарушения схемы чередования квадрантов или участков инъекций, несоблюдение расстояний (не менее 10 мм) между инъекциями во избежание повторных травмирований тканей, повторные использования разовых шприцев, повреждение сосудов и нервных окончаний. Иногда причину определить невозможно.
Гиноидная липодистрофия
Или целлюлит, который ВОЗ расценивает не как заболевание, а в качестве естественных возрастных изменений тканей определенных зон тела, преимущественно, у женщин. Эти изменения различной степени выраженности встречаются в среднем у 90% женщин среднего возраста.
Изменения тканей при гиноидной форме происходят в 4 этапа. Механизм развития заключается в формировании в коже коллагеновых волокон высокой плотности, которые образуют септы (перегородки). Последние нарушают микроциркуляцию в мелких кровеносных и лимфатических сосудах, что со временем приводит к застою жидкости и отеку мягких тканей.
Наиболее выраженные изменения отмечаются в третьей стадии, которую определяют выраженное развитие грубых коллагеновых волокон и избыточное неравномерное разрастание жировой ткани, значительное нарушение кожного рельефа, формирование узлов и т. д. На последних этапах появляется значительная болезненность тканей при пальпации, возможны инфекционно-воспалительные процессы, некроз тканей. До этой стадии целлюлит развивается очень редко.
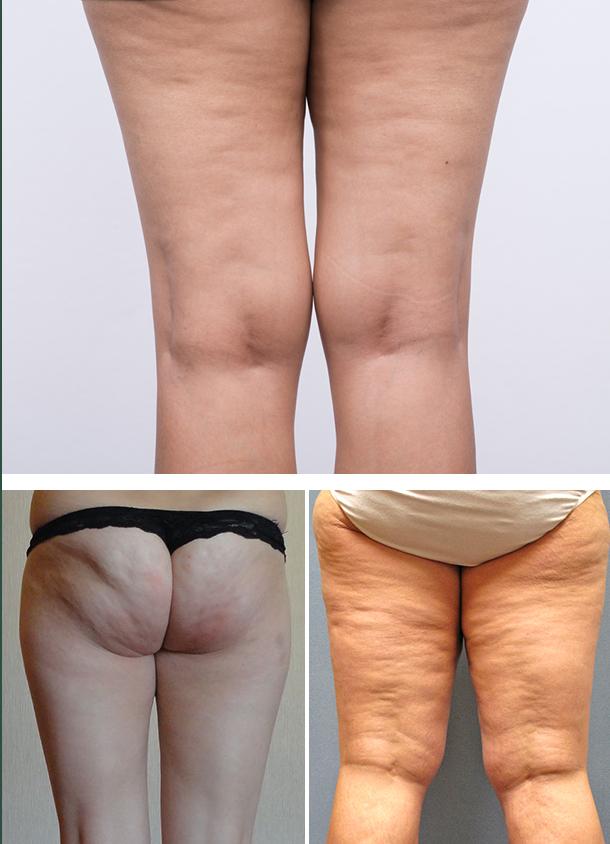
Гиноидная липодистрофия
Наследственные липодистрофии
Наследственные липодистрофии встречаются значительно реже приобретенных. Из них наиболее частые формы — это:
- врожденная генерализованная форма, или синдром Берардинелли-Сейпа, являющийся редким аутосомно-рецессивным заболеванием с распространенностью 1:10 млн. человек. Синдром характеризуется, в основном, почти полным отсутствием подкожной жировой клетчатки при хорошо выраженном уже при рождении мышечном контуре, ускоренным ростом, повышенным аппетитом, а в дальнейшем — черным акантозом в шейной области, на туловище и на участках трения кожи; кроме того, часто отмечаются увеличение печени и селезенки, акромегалия;
- семейная частичная липодистрофия, вызываемая точечными мутациями в гене PPAR-гамма — описано несколько случаев;
- липодистрофия, которая ассоциирована с мандибулярной (нижнечелюстной) дисплазией — крайне редкая патология;
- некоторые другие.
Принципы лечения
Способы устранения липодистрофии зависят от предполагаемой причины и происходящих изменений в организме и теле.
Так, например, у ВИЧ инфицированных пациентов в замене специфических антиретровирусных препаратов на их аналоги может заключаться основное лечение липодистрофии. Коррекция очень выраженной потери подкожной жировой клетчатки лица может осуществляться посредством липофилинга и инъекционных филлеров гиалуроновой кислоты, ягодиц и конечностей — путем применения различных косметических хирургических вмешательств, в том числе с использованием имплантов.
Читайте также: Глютеопластика
В случаях значительных накоплений жировой ткани в шейной области и верхних отделах грудной клетки, например, могут быть применены методики липосакции или липэктомии, при сахарном диабете — соблюдение правил введения инсулина, проведение массажа и физиотерапевтических процедур в местах инъекций и т. д.
Кроме того, пациентам, у которых в крови выявлен высокий уровень триглицеридов, рекомендуются диета с низким суточным содержанием жиров (меньше 15%), производные фиброевой кислоты, а в целях уменьшения резистентности тканей к инсулину путем повышения чувствительности к нему специфических рецепторов — аэробные нагрузки.
Источник
Одно из самых распространенных осложнений, встречающееся среди инсулинозависимых людей с сахарным диабетом — липодистрофия. К сожалению, врачи практически не уделяют внимание этой проблеме. А зря, ведь она зачастую является причиной декомпенсации сахарного диабета.
Что такое липодистрофия
Липодистрофия — (жировая дистрофия) — патология жировой ткани.
Липодистрофия бывает двух видов: липоатрофия и липогипертрофия.⠀
Липоатрофия — клинически проявляется в виде щербин и кратеров на теле в местах инъекций инсулина. В настоящее время в связи с использованием высокоочищенных препаратов человеческого инсулина и аналогов инсулина липоатрофии практически не встречаются.
Липогипертрофия — проявляется в виде отеков или уплотнений жировой ткани. Очень распространена среди диабетиков. Обычно представляет собой утолщенное каучукообразное поражение подкожных тканей.
Липоатрофия и липогипертрофия
Как понять, что есть липогипертрофии
Липогипертрофии можно увидеть как визуально, так и определить на ощупь. Нормальную кожу можно плотно ущипнуть, а при липогипертрофическом поражении этого сделать нельзя.
Под пальцами можно почувствовать плотные комки или образования в виде небольших горошин.
Еще один способ выявления липодистрофии — ультразвуковое исследование подкожно-жировой клетчатки в местах инъекций.
Причины возникновения липогипертрофий
- применение старых, плохо очищенных препаратов инсулина;
- отсутствие чередования мест инъекций инсулина, использование для инъекций ограниченных зон;
- многоразовое использование игл.
Липогипертрофия
Чем опасны липодистрофии
При наличии липодистрофий не стоит в эти образования ставить инъекции инсулина. Его всасывание из участков с патологией может быть замедленным или неравномерным и способно привести как к гипергликемиии, так и непредсказуемой гипогликемии или частым скачкам сахара в крови.
На что влияет наличие липогипертрофий (источник):⠀
- частые необъяснимые гипогликемии;
- уровень HbA1c (гликированный гемоглобин) на 0.55% выше среднего;
- увеличение дозы инсулина до 10,1 единиц в сутки;
- возникновение диабетического кетоацидоза.
Влияние липогипертрофии на значимые показатели
Повторное использование игл и липогипертрофия
Риск липогипертрофии серьезно увеличивается при многоразовом использовании инсулиновых игл:⠀
- при использовании одной и той же иглы более 2-х раз риск увеличивается на 54%
- более 3-х раз — на 76%
- более 6 раз — на 85%
Как убрать липогипертрофии
Убрать липогипертрофии возможно, но достаточно трудно. Для этого необходимо соблюдать ряд важных условий:
- не делать инъекции в места уплотнений,
- грамотно чередовать места уколов,
- как можно чаще менять инсулиновые иглы.
Время рассасывания липодистрофий может растянуться на период от нескольких месяцев до нескольких лет.
Диабетики, кто сталкивался с этой проблемой, советовали на местах уплотнений делать массаж вакуумными банками, физиопроцедуры магнитом или ультразвуком. Говорили также, что неплохо помогает простой массаж и баня. Но эти действия шли всегда вкупе с вышеописанными основными рекомендациями.
Берегите себя, друзья! Ведь мне намного радостнее получать от вас позитивные комментарии и сообщения.
Ставьте “лайк”, подписывайтесь и присоединяйтесь к общению в комментариях!
Источник
Липодистрофия – является довольно редким заболеванием, при котором у человека полностью отсутствует жировая ткань, необходимая каждому организму, поскольку она принимает участие во многих обменных процессах. От обычной дистрофии такой недуг отличается тем, что не происходит снижения массы тела, а пострадавший не выглядит истощенным.
Онлайн консультация по заболеванию «Липодистрофия».
Задайте бесплатно вопрос специалистам: Эндокринолог.
Первопричиной такого недуга может стать большое количество факторов, как патологических, так и физиологических. Наиболее часто провокаторами выступает протекание сахарного диабета, пристрастие к вредным привычкам и нерациональное питание.
Жировая дистрофия отличается медленным прогрессированием и практически бессимптомным течением. В некоторых ситуациях выражается беспричинная слабость, повышенное потоотделение, внутренняя дрожь и чувство голода.
Диагностика основывается на данных клинической картины, а также результатах лабораторно-инструментальных обследований. Помимо этого, процесс диагностирования в обязательном порядке должен включать в себя тщательный осмотр больного.
Специфическое лечение недуга в настоящее время не разработано – в терапии наиболее часто обращаются к приему лекарственных препаратов, облегчающих симптоматику, а также соблюдению щадящего рациона. Вопрос о проведении операции решается индивидуально с каждым больным.
В настоящее время остаются до конца не изученными причины развития липодистрофии или липоатрофии, однако наиболее вероятными предрасполагающими факторами принято считать:
- широкий спектр метаболических процессов, при которых нарушается обмен тех или иных веществ;
- гормональный дисбаланс;
- многолетнее пристрастие к распитию спиртных напитков и выкуриванию сигарет;
- нерациональное питание – сюда стоит отнести отсутствие режима потребления пищи, длительный отказ от еды с последующим перееданием, чрезмерное употребление сладостей и жирных блюд;
- проникновение в человеческий организм паразитов, глистов или простейших;
- вирусное поражение печени;
- длительный прием некоторых медикаментов в лечебных целях, в частности, гормональных средств;
- неблагоприятное влияние экологии;
- профессиональные вредности, например, частый контакт с химикатами или ядовитыми веществами.
Очень часто развивается жировая дистрофия у диабетиков, что обуславливается повторяющимся инъекционным введением инсулина. В таких ситуациях степень выраженности недуга будет варьироваться от небольшого углубления в области укола до тотального отсутствия жировой прослойки на определенной площади. В качестве предрасполагающих факторов принято рассматривать:
- неправильное введение лекарственного вещества, направленного на нормализацию функционирования поджелудочной железы;
- низкую температуру инсулина;
- травмирование тканей в области осуществления инъекции;
- влияние инсулина как вещества, повышающего липолиз;
- неадекватная реакция иммунной системы на препарат – большинство исследователей уверены, что именно защитная реакция иммунитета приводит к атрофии жировой ткани. В таких случаях тело воспринимает укол как угрозу и определенным образом реагирует на него.
В крайне редких случаях липодистрофия может выступать в качестве врожденной патологии, возникновение которой объясняется нарушением метаболизма жировой ткани, обусловленной генетическими отклонениями и наследованием мутирующего гена от одного из родителей.
Разделение болезни в зависимости от распространенности патологического процесса делит липоатрофию на:
- генерализованную – в таких случаях отсутствие подкожной жировой прослойки наблюдается лишь в определенном участке тела;
- диффузную – отличается полным отсутствием жировой ткани. Несмотря на то, что человек внешне не выглядит истощенным, ему необходима квалифицированная медицинская помощь.
Врожденная жировая дистрофия может протекать в нескольких формах:
- липодистрофия 1 типа – обуславливается мутацией гена AGPAT2, который находится в 9 хромосоме;
- липодистрофия 2 типа – является следствием мутирования гена BSCL2, расположенного в 11 хромосоме;
- липодистрофия 3 типа – формируется на фоне мутации CAV1, гена, локализующегося на 7 хромосоме;
- липодистрофия 4 типа – вызвана мутацией гена PTRF, входящего в состав 17 хромосомы.
Помимо этого, существуют такие формы недуга:
- гиноидная липодистрофия – в подавляющем большинстве ситуаций диагностируется у представительниц женского пола. Подобная разновидность широко известна под названием целлюлит, поскольку в откладывается в области живота, бедер и ягодиц. Особенностью является то, что в других областях жировые ткани могут полностью отсутствовать;
- печеночная липодистрофия – деструктивный процесс развивается на фоне жировой болезни печени, что также называется гепатоз, поскольку именно этот орган отвечает за расщепление липидов в организме;
- инъекционная липодистрофия – при этом атрофия и липогипертрофия жировой ткани локализуется там, где многократно осуществлялось инъекционное введение лекарственных веществ;
- инсулиновая или липодистрофия при сахарном диабете.
Главным клиническим проявлением любой разновидности подобного заболевания выступает практически полная атрофия подкожного жирового слоя.
На фоне подобного признака могут выражаться следующие симптомы:
- повышенный аппетит;
- крупные размеры стоп и кистей в сравнении с остальными частями тела – наиболее часто такое проявление наблюдается у детей;
- боли в области под правыми ребрами – это проекция поджелудочной железы;
- увеличение полового члена у представителей мужского пола;
- угревая болезнь;
- нарушение менструального цикла;
- изменение размеров клитора у женщин в большую сторону;
- желтушность кожных покровов, видимых слизистых и склер – это указывает на тяжелое течение патологии;
- приступы головной боли;
- учащенное сердцебиение;
- различные аритмии;
- незначительное увеличение молочных желез у мужчин;
- повышенное оволосение;
- возрастание показателей АД;
- нарушение рельефа кожи – наиболее часто отмечается при гиноидной липодистрофии, что вынуждает пациентов помимо основного лечения обращаться за помощью к косметологам или пластическим хирургам.
Вышеописанную симптоматику целесообразно относить как к детям, так и к взрослым.

Фото женщины, страдающей липодистрофией
Благодаря присутствию ярко выраженных и довольно специфических клинических проявлений с установлением правильного диагноза практически никогда не возникает проблем. Тем не менее, для установления причин жировой дистрофии необходимо осуществление лабораторно-инструментальных обследований.
Тем не менее, в первую очередь клиницисту необходимо выполнить ряд манипуляций, среди которых:
- изучение истории болезни – для установления основного патологического этиологического фактора;
- сбор и анализ жизненного анамнеза – сюда стоит отнести информацию относительно питания и образа жизни человека;
- ознакомление с наследственным анамнезом;
- детальный физикальный осмотр, направленный на оценивание внешнего вида больного и состояния кожного покрова. Помимо этого, необходимо измерение ЧСС и кровяного давления;
- тщательный опрос больного – для составления специалистом полной картины протекания подобного патологического процесса.
Лабораторные исследования предполагают осуществление:
- общеклинического анализа крови и урины;
- биохимии крови;
- генетических тестов;
- гормональных проб;
- тестов на чувствительность к инсулину;
- глюкозотолерантного теста.
Инструментальная диагностика ограничивается такими процедурами:
- ЭКГ и ЭхоКГ;
- УЗИ поджелудочной железы;
- КТ и МРТ.

Компьютерная томография (КТ)
Липодистрофию стоит дифференцировать от:
- анорексии;
- болезни Иценко-Кушинга;
- тиреотоксикоза;
- изменений подкожной жировой ткани, происходящих при ВИЧ-инфекции или СПИДе.
Специально направленной терапии, повышающей количество подкожного жирового слоя, в настоящее время не существует. Однако для того чтобы бороться с симптомами подобного заболевания, улучшить самочувствие пациентов и предупредить развитие осложнений обращаются к консервативным методам терапии.
Медикаментозное лечение включает в себя прием:
- гепатопротекторов;
- стимуляторов метаболизма;
- спазмолитиков;
- тиазолидионов;
- гиполипидемических средств;
- гормональных веществ;
- витаминных комплексов.
Не запрещается прохождение физиотерапевтических процедур, а именно:
- ульразвука;
- индуктометрии;
- электрофореза;
- фонофореза.
Для коррекции чрезмерно худых черт лица необходимы косметологические процедуры или пластическая операция. Не исключается получение положительного эффекта от лечебного массажа, который может быть аппаратным или ручным. В некоторых ситуациях пациентам необходима помощь психолога. Также больным нередко назначают соблюдение лечебного рациона питания, тем не менее, он никак не влияет на повышение уровня жировой ткани.
Игнорирование клинических признаков, полное отсутствие или неправильное лечение жировой дистрофии чревато формированием опасных для жизни последствий, среди которых стоит выделить:
- хроническую почечную недостаточность;
- мужское и женское бесплодие;
- злокачественную артериальную гипертензию;
- умственную отсталость у детей;
- тяжелые кардиомиопатии;
- сердечную недостаточность.
Многие из вышеуказанных последствий приводят к летальному исходу.
Предупредить развитие врожденной липодистрофии поджелудочной железы не представляется возможным, поскольку она обуславливается генными мутациями. Снизить вероятность развития такого редкого заболевания приобретенной формы можно при помощи таких профилактических рекомендаций:
- полный отказ от пагубных пристрастий;
- правильное и полноценное питание;
- адекватное использование инсулина при сахарном диабете с соблюдением всех правил, установленных лечащим врачом;
- прием только тех медикаментов, которые назначит клиницист;
- использование индивидуальных средств защиты при работе с химикатами и ядами;
- полноценное лечение тех заболеваний, которые могут привести к возникновению такого дегенеративного процесса.
Исход липодистрофии зачастую неопределенный, поскольку зависит от варианта протекания, этиологического фактора и индивидуальных особенностей организма того или иного пациента. При соблюдении терапевтических рекомендаций удается добиться благоприятного для жизни прогноза.
Источник


