Лимфатические отеки ног причины лечение
 Лимфостазом принято называть нарушение оттока лимфы в нижних конечностях. Недуг может быть наследственным и возникнуть на фоне других заболеваний. Из-за сбоя в процессе оттока лимфатической жидкостной составляющей, ноги начинают сильно отекать.
Лимфостазом принято называть нарушение оттока лимфы в нижних конечностях. Недуг может быть наследственным и возникнуть на фоне других заболеваний. Из-за сбоя в процессе оттока лимфатической жидкостной составляющей, ноги начинают сильно отекать.
Лимфатический отек еще называют лимфедемой. Исходя из статистических данных, этот недуг наблюдается у десяти процентов населения земного шара. При неправильном или несвоевременном лечении заболевание может прогрессировать, приводя к слоновости, которая, в свою очередь, причиняет не только психологические и физические страдания, но и зачастую является причиной инвалидизации.
Причины
На развитие лимфостаза нижних конечностей оказывает влияние множество факторов. Отток лимфы может нарушиться из-за проблем с сердцем, почками или в результате гипопротеинемии. Данные болезни приводят к сужению лимфатических сосудов, в результате чего они плохо пропускают лимфу и она задерживается в тканях, вызывая отечности.
Лимфа может задерживаться в ногах из-за венозной недостаточности в хронической стадии, которая появляется при декомпрессионном варикозе, артериовенозных свищах и посттромбофлебическом синдроме. При выведении большого количества жидкостной составляющей, происходит расширение сосудистой лимфатической сетки, в результате чего снижается тонус, и плохо работают клапаны, отвечающие за распределение жидкости по лимфатической системе.
Лимфостаз может наблюдаться при врожденных дефектах лимфосистемы из-за непроходимости лимфатической сосудистой сетки, которая образуется в результате механических повреждений, сдавливаний или воспалений сужающих просвет в сосудах.
Потеря тонуса сосудов лимфосистемы, наблюдающаяся при лимфадените, приводит к тому, что они расширяются, и нарушается нормальная работа клапанов других сосудов. В итоге происходит застой лимфы и появляется сильная отечность.
При раке молочной железы, часто проводят мастэктомию, которая, в свою очередь, осложняется лимфедемой, верхних и нижних конечностей. Зачастую мастэктомия проводится на подмышечной впадине. Хирурги удаляют лимфатические узлы, пораженные раковыми клетками и из-за того, что теперь лимфоток «некому контролировать», жидкость застаивается, и руки начинают отекать. Если метастазы обнаружены в паховой области, то лимфоузлы будут удалены там, что приведет к лимфедеме нижних конечностей.
Застой лимфы может вызывать и рак простаты, при котором удаляются паховые узлы, и проводится лучевая терапия, приводящая к проблемам в лимфосистеме.
Нарушаться лимфоотток, может и по причине стрептококковых лимфангитов, имеющих рецидивирующий характер и в результате заражения паразитарными инфекционными недугами.
В тропических странах проблемы с лимфатической системой могут вызывать комары, являющиеся переносчиками лимфатического филяриоза, который поражает и приводит к увеличению лимфоузлов, появлению лихорадки, сильной алгии и обширной отечности.
Классификация
В зависимости от причин развития лимфедемы она может быть первичной и вторичной.
При первичном типе, заболевание может быть как врожденным, так и приобретенным. В случае врожденной аномалии, недуг может проявляться в младенчестве или переходном возрасте.
При вторичном типе на развитие заболевания могут повлиять следующие факторы:
- Малоактивный образ жизни.
- Опухолевые процессы в лимфосистеме.
- Травмы, приводящие к повышению давления в сосудах.
- Хронические венозные недуги нижних конечностей.
- Инфекционные недуги, приводящие к нарушениям в основных системах организма.
- Ожирение.
- Оперативное вмешательство.
Симптомы
 Лимфостаз имеет три стадии развития:
Лимфостаз имеет три стадии развития:
- I стадию характеризуют наличие отечностей, которые появляются время от времени и самостоятельно исчезают. Ноги отекают ближе к вечеру, за время ночного отдыха лимфоотток нормализуются и они исчезают. Набухание тканей происходит при сильной физической нагрузке или при долгом нахождении в одной позе. Нагрузки на нижние конечности также провоцируют нарушение оттока лимфатической жидкости. На начальном этапе диагностируется изменение и разрастание соединительных тканей. В таком случае врач может назначить консервативную методику, которая зачастую позволяет остановить заболевание и не давать ему развиваться.
- При диагностировании II степени заболевания, отечности уже не исчезают и сохраняются даже после сна. Соединительные ткани разрастаются, кожные покровы натягиваются, уплотняются и при нажатии на них человек испытывает болевые ощущения. При пальпированной области отека, на месте нажатия остаются следы, которые долго не исчезают. Застоявшаяся лимфа провоцирует появление судорог и приводит к быстрой утомляемости.
- Если недуг развился до III стадии, то врач диагностирует необратимые нарушения в лимфатической системе. Ткани нижних конечностей подвергаются сильной деформации, в результате чего ноги перестают полноценно функционировать, теряя пропорции и контуры. На этом этапе заболевание могут диагностироваться проблемы с суставами, а кожные покровы часто покрываются ранами и язвами, что в итоге приводит к сепсису и летальному исходу. Также зачастую эта стадия приводит к лимфосаркоме.
К общей симптоматике лимфедемы можно отнести:
- Слабость и повышенную утомляемость.
- Постоянную головную боль.
- Язык, покрытый белым налетом.
- Отсутствие концентрации внимания.
- Ожирение.
- Алгия в суставных сочленениях.
Диагностика

Ультразвуковое исследование вен
Если у пациента имеется характерная недугу симптоматика, то для того чтобы подтвердить диагноз, врач назначает ультразвук венозной сетки нижних конечностей. Помимо этого, может быть назначено УЗИ брюшины и тазового дня для того чтобы можно было выявить изменения в органах и болезни, которые могут вызывать лимфатические отеки.
Также больному необходимо, пройти рентгеновскую лимфографию и лимфосцинтиграфию и сдать общие анализы крови и мочи. Два первых исследования позволяют просмотреть насколько у сосудов хорошая проходимость, и в каком месте расположен лимфатический блок. К тому же они позволяют определить есть ли какие-либо сосудистые изменения, рассмотреть их зону извитости и просмотреть их на предмет клапанной недостаточности и лимфоангиэктазии.
Хирург может провести дифференциальные исследования, чтобы определить, нет ли тромбоза глубоких вен и постфлебического синдрома, так как именно они дают одностороннюю лимфедему, с наличием мягкой отечности, пигментации, экземы и варикозного расширения вен на ногах. Чтобы исключить венозную патологию, назначается УЗГД венозной сетки конечностей.
Если есть необходимость, хирург может назначить обследование и других органов, для того чтобы сократить рецидивы заболевания, после того, как оно будет устранено.
Лечение
Лечение отечности направлено на поэтапное восстановление оттока лимфы из больных конечностей. Зачастую подобное лечение представлено:
- Постоянным ношением компрессионных гольфов или штанов.
- Магнитотерапией.
- Аппаратной пневмокомпрессией.
- Водным и ручным лимфодренажным массажем.
- Лазерной терапией.
К тому же при отеках больные должны:
- Соблюдать специальную диету и полностью исключить из рациона соль.
- Посещать бассейн неимение двух раз в неделю.
- Заниматься скандинавской ходьбой.
- Ежедневно выполнять лечебную гимнастику для уменьшения отечности.
Медикаментозная терапия включает в себя препараты:
- С флеботоническим действием.
- Ангиопротекторы.
- Иммуностимуляторы и энзимы
Если конечности начали покрываться ранами и трофическими язвами, с основным лечением проводят и терапию по их устранению. При постановке диагноза «лимфедема» необходимо тщательно ухаживать за ступнями, дабы предотвратить лимфангит. Для этой цели следует обратиться к подологу, чтобы время от времени проводить медицинский аппаратный педикюр со специальными терапевтическими средствами.
При наличии грибкового поражения нужно применять противогрибковые мази и гели, также возможно употребление таблетированные препаратов.
Если консервативные методики не дали благоприятных результатов и недуг продолжает прогрессировать, имеются обширные язвы и деформирующие лимфатические мешки необходима срочная хирургическая операция. Она направлена на микрохирургическое расширение сосудистых просветов и липосакцию.
При первичной лимфедеме больному назначают пересадку лимфоидных тканей. Если у пациента явная слоновость, то радикальные оперативные вмешательства не проводятся. Ему показано туннеллирование пораженных тканей для того, чтобы отвести лимфу в здоровые тканевые участки. Также может применяться резекция.
Чтобы не запускать заболевание при первых ее признаках нужно сразу же обращаться к врачу, дабы не допустить осложнений и быстрее избавиться от недуга.
Источник
Если вечером обнаружить у себя отек ног, как правило, боли и отечность нижних конечностей к утру исчезают, но если этого не происходит, или происходит не в полной мере, следует задуматься и начать серьезное обследование, в ходе которого может быть выявлен лимфостаз нижних конечностей. Согласно статистике, данным заболеванием страдает около 10% людей земного шара.
Немного о лимфатической системе
Несомненна связь сердечно-сосудистой и лимфатической сетей, так как последняя является частью кровеносной. Лимфатическая система представлена сетью сосудов, располагающейся во всем организме и по которым циркулирует лимфа. Лимфа образуется в процессе фильтрации плазмы крови, то есть жидкость проникает в межклеточное пространство, а оттуда вместе с крупнодисперсными белками межтканевого пространства попадает в лимфатические капилляры, а затем в лимфатическую сеть, где происходит «очистка» лимфы (в лимфоузлах), и снова вливается в кровеносную систему в районе нижних отделов шеи.
Лимфатическая система имеет свои «обязанности»:
- с ее помощью тканевая жидкость эвакуируется из межтканевого пространства (предупреждение отеков);
- вместе с белками межтканевого пространства через подключичные вены транспортирует тканевую жидкость обратно в кровяное русло;
- участвует в переносе жиров из тонкого кишечника в кровь;
- синтезирует лимфоциты, которые являются частью защитного механизма организма;
- отфильтровывает в лимфоузлах тканевую жидкость и удаляет из нее токсины, микроорганизмы, опухолевые клетки, инородные вещества;
- участвует в образовании антител.
Лимфатическая система состоит из лимфатических капилляров, сосудов, узлов, стволов и протоков. При любом повреждении лимфатических путей (слипание, закупорка или зарастание) свободный отток лимфатической жидкости от тканей нарушается, что приводит к отеку, в дальнейшем переходящий в лимфостаз.
Лимфостаз нижних конечностей: определение
Патологическое состояние, при котором нарастает отек тканей вовлеченной в процесс области (в данном случае нижние конечности) называется лимфостазом ног или лимфедемой (лимфатический отек). Данное заболевание обусловлено нарушением оттока жидкости по лимфатическим сосудам, что приводит к ее застою в тканевом пространстве и отеку. Среди пациентов с патологией периферических сосудов 3 – 7% составляют люди с лимфостазом ног.
Классификация лимфедемы
Различают первичный и вторичный лимфостаз ног. И если первичный лимфостаз нижних конечностей имеет врожденный характер, то вторичный развивается в течение жизни под действием каких-либо провоцирующих факторов. В свою очередь, вторичный лимфостаз подразделяется на юношеский (возникает в промежутке между 15 и 30 годами) и взрослый (развивается после 30 лет).
Причины
Первичный лимфостаз нижних конечностей имеет следующие причины возникновения:
- диаметр лимфатических сосудов очень мал;
- недостаточное количество лимфоотводящих путей;
- аномалии лимфатических сосудов (заращение, облитерация, удвоение);
- амниотические перетяжки, которые приводят к формированию рубцов, сдавливающих сосуды;
- генетическая предрасположенность к недоразвитию лимфатической системы;
- врожденные опухолевидные образования лимфосистемы.
Вторичный лимфостаз обусловлен различными заболеваниями, которые приводят к застою лимфы и отеку нижних конечностей:
- повреждение лимфатических путей как следствие травмы нижних конечностей (переломы, вывихи, хирургическое вмешательство);
- формирование рубцов и повреждение лимфососудов в результате ожогов, радиационного облучения;
- недостаточность сердечно-сосудистой системы;
- хроническая венозная недостаточность (после перенесенного тромбофлебита);
- доброкачественные и злокачественные новообразования лимфатической системы;
- избыточный вес;
- воспалительные процессы кожи ног (рожа);
- паразитарные инфекции (например, внедрение филярий в лимфососуды нарушает лимфоток, что вызывает вухерериоз – слоновую болезнь);
- гипоальбуминемия (недостаточность белка);
- хирургические вмешательства в области грудной полости и клетки (в том числе и мастэктомия);
- патология почек;
- удаление лимфоузлов;
- длительный постельный режим или неподвижность ног.
Симптомы лимфостаза ног
Лимфостаз ног в своем развитии проходит три стадии, имеющие разные проявления:
Первая стадия
Начальная фаза заболевания называется легким или обратимым отеком и называется лимфедемой. Отек/отеки ног при лимфостазе появляется в районе голеностопного сустава, у оснований пальцев и между костями плюсны с тыла стопы. Обычно подобное явление возникает к вечеру и/или после физической нагрузки. Кожа над отекшим местом бледная, легко собирается в складку при прощупывании. Разрастания соединительной ткани нет, а сам отек безболезненный и достаточно мягкий. После сна или отдыха нога/ноги быстро приходят в норму.
Вторая стадия
Данная стадия характеризуется необратимым отеком нижней конечности и носит название фибредемы. Фаза необратимого отека протекает медленно, до нескольких лет и проявляется разрастанием соединительной ткани. Отек «поднимается» вверх, становится достаточно плотным, а кожа над ним натягивается и утолщается, собрать ее в складку становится невозможным. Отек имеет постоянный характер, не исчезает в покое и сопровождается болевым синдромом или ощущением тяжести при физической нагрузке.
В эту стадию нижняя конечность начинает деформироваться, окружность ноги значительно увеличивается, а долгое стояние приводит к возникновению судорог в икроножных мышцах и суставах стопы. Кожные покровы приобретают синюшный оттенок, уплотняются (гиперкератоз), возможно появление бородавчатых выростов. Осложнениями данной стадии являются раны и язвы в местах постоянного трения кожи (контакт с одеждой, кожные складки), они воспаляются и постоянно сочатся лимфой. Разница диаметров здоровой и больной ноги может достигать 50 см.
Третья стадия
Это заключительная и самая тяжелая фаза болезни. На данном этапе заболевание называется слоновой болезнью или элефантиазом (элефантизм). Характеризуется значительным разрастанием соединительной ткани под отеком, кожа становится очень плотной и грубой, «как у слона», натянута и отливает синевой. Пораженная конечность сильно увеличена в размерах, утрачиваются ее контуры, а в мягких тканях развивается фиброз и кистозные изменения. Нога становится похожей на слоновью и полностью утрачивает свои функции. К осложнениям третьей стадии относятся: развитие остеоартроза, контрактур, экземы, трофических незаживающих язв и рожистого воспаления. 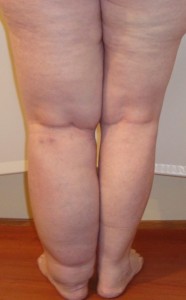
Кроме местных проявлений лимфостаза нижних конечностей имеют место и общие симптомы:
- общая слабость;
- быстрая утомляемость;
- боли в голове;
- язык обложен белым налетом;
- утрата внимания и трудности с его концентрацией;
- прибавка веса, ожирение;
- боли в суставах.
Диагностика
После тщательного сбора анамнеза и жалоб, сосудистый хирург (ангиохирург, флеболог или лимфолог) проводит осмотр нижних конечностей и назначает дополнительные методы обследования:
Лимфография
Относится к рентгенологическим методам обследования. Заключается во введении промежуток (между 1 и 2 пальцами) стопы 1 – 2 кубика лимфотропного красителя, а потом между костями плюсны (1 и 2) производят поперечный надрез около 2 см, в котором видны окрашенные в синий цвет лимфососуды. В любой из видимых сосудов вводится рентгенконтрастное вещество, и делаются снимки.
Лимфография позволяет определить количество сосудов, их форму и проходимость, подключение коллатеральных сосудов и запасных, проницаемость стенки лимфососуда. Если имеет место равномерное заполнение сосуда контрастом с сохраненным диаметром его диаметром по всей длине, то говорят о сохранении проходимости и повреждении сократительного аппарата.
- При первичном лимфостазе отмечается недоразвитие сосудов
- При вторичном нарушенный ход сосудов, измененные формы, заполнение контрастом кожной сети и распространение вещества в подкожную клетчатку (экстравазация).
Лимфосцинтиграфия
Это метод радиоизотопной диагностики (в подкожную клетчатку вводится изотопное вещество, откуда оно попадает в лимфосеть, затем специальной гамма-камерой производятся снимки). Метод позволяет проводить наблюдение состояние лимфатической системы в динамике и определить характер лимфотока: коллатеральный, магистральный или диффузный, а также полный лимфостаз, оценить проходимость сосудов, их извитость и состояние клапанов.
Доплерография сосудов нижних конечностей
Или дуплексное сканирование сосудов – ультразвуковое исследование сосудов с применением эффекта Доплера (позволяет дифференцировать венозные и лимфатические отеки).
Прочие анализы
- УЗИ органов малого таза — выявление воспалительных заболеваний или опухолей, которые нарушают лимфоток.
- Биохимический и общий анализ крови — определение белков крови, печеночных ферментов, выявление признаков воспаления и прочее.
- Общий анализ мочи — для исключения патологии почек.
- Исследование сердца — назначаются УЗИ, ЭКГ сердца для выявления/исключения сердечной патологии.
Лечение
При лимфостазе нижних конечностей в обязательном порядке проводится лечение. Причем, чем раньше оно начато, тем выше шансы на успех. Терапия заболевания представляет собой задачу сложную, которая совмещает множество методик (лечебное питание, массаж, прием лекарств и прочее) и направлена на улучшение лимфооттока из нижних конечностей.
Все консервативные методы лечения применяются только на 1 стадии заболевания (фаза лимфедемы), когда еще не начались структурные изменения кожи и соединительной ткани. Как лечить лимфостаз, зависит от причины, его вызвавшей. В первую очередь необходимо (по возможности) устранить этиологический фактор (например, при наличии опухоли малого таза, сдавливающие лимфососуды, показано ее удаление). Общие рекомендации для больных с данной патологией:
- категорически запрещается посещать баню, сауну или загорать (тепловое воздействие способствует расширению сосудов, в том числе и лимфатических, что ухудшает крово- и лимфоток в ногах);
- нельзя носить обувь на каблуках или со шнуровкой (каблук увеличивает нагрузку на ноги и ухудшает лимфоток, а шнуровка перетягивает мягкие ткани и сосуды, в них проходящие, что тоже негативно влияет на заболевание);
- избегать подъема тяжестей и статических нагрузок (длительное стояние или сидение);
- обрабатывать даже незначительные повреждения кожи (в том числе и укусы) растворами антисептиков;
- отказаться от ношения тесного нижнего белья и облегающей одежды (во-первых, способствует сдавливанию лимфососудов, а, во-вторых, трение кожи в местах контакта с одеждой провоцирует образование трофических нарушений);
- нельзя сидеть, особенно долго, положив ногу на ногу (кстати, излюбленная поза женщин), так как такое положение затрудняет лимфо — и кровоток в ногах и органах малого таза;
- запрещается ходить босиком вне дома (высока вероятность повреждения кожи стоп и образования долго незаживающей язвы);
- при приеме ванны использовать специальные масла (Бальнеум Плюс), а после водных процедур протирать кожу ног кремами и лосьонами без отдушек и консервантов, что не только очищает кожу, но и смягчает ее, а также восстанавливает защитный барьер;
- использовать пудру (тальк, детскую присыпку) при сильной потливости ног, что снижает потоотделения и риск развития трофических нарушений;
- своевременно и аккуратно стричь ногти на ногах;
- при проведении массажа исключить приемы разминания.
Лечебное питание при лимфостазе
В первую очередь лечение заболевания должно начинаться с корректировки питания, особенно это актуально для больных с ожирением. Диета при лимфостазе направлена на ограничение потребления соли (хлорид натрия вызывает задержку жидкости в тканях и отеки) и острых блюд (вызывают жажду и повышают потребление жидкости).
Количество свободной жидкости должно быть не менее, но и не более 2 литров в день (чай и кофе заменить травяными чаями, компотами без сахара, морсами), исключить газированные напитки. Также следует ограничить простые углеводы (хлеб, выпечку, кондитерские изделия, конфеты и прочее), что способствует прибавке лишних килограммов, заменив их сложными (хлеб из муки грубого помола или отрубей, каши на воде или разведенном молоке: пшенная, ячневая, кукурузная).
Увеличить потребление овощей и фруктов (можно запекать, тушить, но не жарить), отдавать предпочтение салатам из свежих овощей, заправленных растительным маслом. Ограничить потребление животных жиров (около 10 гр. в день), так как насыщенные (животные) жиры в большом количестве затрудняют лимфоток. А растительных масел в питании должно быть не менее 20 гр. ежедневно. Кроме того, избыток животных жиров провоцирует развитие атеросклероза, что усугубляет течение лимфостаза.
Также в питании должно быть достаточное количество белков растительного и животного происхождения, что необходимо для образования антител и усиления иммунитета. Из животных жиров предпочтение отдавать кисломолочным продуктам, море- и субпродуктам. Источники растительного белка – гречка, бобовые культуры и орехи.
Компрессионное лечение и кинезиотерапия
Компрессионная терапия заключается в сдавливании кожи и подкожной клетчатки больной ноги таким образом, чтобы сила давления нарастала от стопы к голени и бедру. Пациентку в течение дня рекомендуется по возможности держать пораженную ногу в приподнятом положении, а на ночь подкладывать под нее валик или подушку (создание угла 45%).
Компрессия осуществляется эластическим бинтованием нижней конечности и ношением эластичного чулка. Наложение эластичного бинта проводится утром, не вставая с постели, начиная с каждого пальца, затем переходя на стопу и далее на голень и бедро. На ночь ногу разбинтовывают (см. выбор компрессионного белья при варикозе).
Также применяется и метод пневмокомпрессии с помощью специальных аппаратов, который заключается в последовательном механическом сжатии ноги с определенным давлением. Для этого на больную ногу надевается специальный пневматический сапог, в который нагнетается воздух по направлению от стопы к бедру. На курс полагается 10 – 14 процедур. После каждого сеанса проводятся легкие гимнастические упражнения.
Кинезиотерапия – это проведение лимфодренажного массажа и выполнение упражнений лечебной физкультуры. Массаж при лимфостазе ног поддерживает лимфоток, «выгоняет» лимфу из отечных тканей, стимулирует фагоцитоз макрофагами, усиливает работу капиллярного лимфатического насоса. Также с помощью массажа разрушаются крупномолекулярные вещества, которые препятствуют нормальному лимфотоку.
Лимфодренажный массаж осуществляется специалистом и противопоказан при трофических нарушениях кожи больной ноги, тромбозе вен и при наличии опухолей и заболеваний внутренних органах. Допускается и проведение самомассажа (на начальных стадиях). В домашних условиях массаж рекомендовано проводить после принятия теплой ванны, и после нанесения на кожу ноги специального крема.
В первые 3 – 5 минут осуществляются круговые поглаживающие движения (важно помнить: массаж выполняется по ходу лимфотока, то есть от стопы вверх), затем осуществляются растирающие движения и надавливание и заканчивают сеанс похлопываниями. Продолжительность массажа составляет 15 минут. Рекомендованы курсы на 14 дней с 1 – 2-недельным перерывом. После завершения сеанса массажа следует совершить 10 легких прыжков на носках или 15 раз потянуться на носках.
Лечебная гимнастика (ЛФК) проводится дважды в день, по 5 – 10 минут и включает следующие упражнения (на твердой поверхности):
- в горизонтальном положении выполнять «велосипед» как больной, так и здоровой ногой;
- поднять больную ногу вверх (не сгибая) и выполнять ею круговые движения;
- в положении сидя сгибать и разгибать пальцы стоп;
- вращать ноги коленным, а затем голеностопным суставами;
- в положении сидя рисовать ступнями «восьмерки» и вращать поочередно одной и другой ступней.
ЛФК проводится обязательно в чулках или эластичных бинтах.
Кроме того, при лимфостазе показано плавание и «скандинавская» ходьба (с лыжными палками).
Лекарственная терапия
Медикаментозное лечение лимфостаза нижних конечностей включает широкий спектр лекарственных препаратов, которые нормализует крово- и лимфоток, снижают проницаемость стенок сосудов и повышают их эластичность:
- флеботропные средства (детралекс, троксевазин и гель троксерутин) – улучшают тканевую микроциркуляцию, повышают тонус вен, восстанавливают лимфоток;
- энзимные препараты (вобэнзим, флогэнзим) – стимулируют иммунитет, борются с отеками, оказывают противовоспалительное и фибринолитическое действие;
- бензопироны (кумарин) – снижают высокобелковые отеки, разжижают кровь, активизируют протеолиз за счет активации макрофагов; также назначаются и добезилат кальция, по действию схожий с бензопиронами;
- гомеопатическое средство – лимфомиазот, стимулирующий обмен веществ, улучшающий лимфоотток и усиливающий выведение токсинов из организма;
- ангиопротекторы (лекарства из вытяжки конского каштана) – нормализуют тонус лимфатических сосудов и вен, уменьшают проницаемость сосудистой стенки, что снижает интенсивность отеков (эскузан, венитан, аэсцин);
- диуретики – назначаются с осторожностью под контролем врача;
- антиагреганты (разжижают кровь) – трентал, курантил;
- антибиотики и противовоспалительные препараты при трофических нарушениях кожи (язвы, экземы, рожистое воспаление);
- антигистаминные средства – рекомендованы при рецидивах рожистого воспаления и подавляют тормозящее влияние гистамина на сократительную активность лимфососудов (см. все антигистаминные средства);
- солкосерил – снижает отечность тканей, оказывает регенеративное действие, повышает тонус сосудистой стенки (стимулирует образование коллагена в стенках сосудов);
- иммуномодуляторы (янтарная кислота, настойка элеутерококка, ликопид) – стимулируют иммунитет, укрепляют сосудистую стенку;
- витамины (аскорбиновая кислота, витамин Е, РР, Р) – укрепляют сосудистую стенку, снижают проницаемость сосудов, оказывают антиоксидантный эффект.
Физиотерапевтические процедуры
Из физиолечения при данном заболевании применяется:
- электростимуляция сократимости лимфососудов;
- лазеротерапия;
- магнитотерапия;
- амплипульстерапия;
- УФО аутокрови – реинфузия собственной крови после ее облучения ультрафиолетом.
Народные методы лечения
Лечение народными средствами применяется как дополнительное к основной терапии лимфостаза и проводится после консультации с врачом:
- компрессы из березового дегтя и запеченного лука на больную ногу;
- компрессы с капустным соком или прикладывание капустных листьев к пораженной конечности;
- настой из листьев подорожника;
- настой чеснока и меда — 250 гр. измельченного чеснока, 350 гр. меда, настаивается 1 неделю, прием по 1 ст. ложке 3 р/день в течение 3 месяцев за час до еды;
- употребление свекольного сока;
- прием сока одуванчика и подорожника;
- отвар цветков бессмертника (2 части), подорожника и листьев одуванчика (по 1 части) заливают поллитром кипятка, 6 часов дают настояться, прием в течение месяца 4 р/день по 100 мл перед едой.
Но следует учитывать, что народная терапия эффективна только в начальной стадии заболевания.
Источник

