Лейкоз и лечение зубов
Лейкоз
Лейкозы среди других болезней системы крови занимают первое место по частоте. Различают лейкоз острый и хронический.
Острый лейкоз. На основании клинико-морфологической и цитохимической картины выделяют следующие варианты острого лейкоза: миелобластный, лимфобластный, монобластный (старое название ретикулез неправильное, так как ретикулярная клетка не является кроветворной), промиелоцитарный, не-дифференцируемый [Ковалева Л. Г., 1978]. Клинические проявления острого лейкоза служат следствием накопления злокачественных лейкозных бластных клеток.
Острый лейкоз встречается преимущественно в молодом возрасте (до 30 лет). Начальные признаки заболевания нередко имитируют картину гриппа, ангины и других заболеваний. У 10% больных заболевание начинается с профузного кровотечения (из носа, матки, лунки удаленного зуба, десны и т. д.) и язвенного стоматита. Возможны боли в костях уже в начальном периоде острого лейкоза. Такие больные могут находиться под наблюдением врачей разных специальностей с диагнозом ревматизма, неврита, полиартрита обменного характера и т. д.
Симптомы развернутой фазы нелеченого острого лейкоза разнообразны и охватывают все важнейшие системы организма. Однако клиническая картина складывается из четырех основных синдромов: гиперпластического, геморрагического, анемического и интоксикационного. Проявления гиперпластического синдрома различны. Отмечается безболезненное увеличение лимфатических узлов, печени, миндалин. Гиперплазия десны определяется у 5% больных, обычно при тяжелом течении процесса, и расценивается гематологами как неблагоприятный прогностический признак. В 18% случаев гиперплазия сочетается с язвенно-некротическими изменениями в полости рта. Это объясняется лейкозной инфильтрацией подслизистого слоя, нарушением питания, распадом тканей, образованием язв и очагов некроза.
Гиперпластические процессы с локализацией в десне, на небе, спинке языка, периосте, губах при остром лейкозе следует отличать от гипертрофического гингивита другой этиологии, а также от других специфических процессов (глубокие микозы, сифилис и др.). При распознавании природы гиперпластических процессов в полости рта следует учитывать при лейкозе внезапность начала, быстрое увеличение объема десен, повышение температуры, ухудшение общего состояния, иногда резкое усиление кровоточивости и появление некроза десен, регионарного лимфаденита на фоне системной гиперплазии всего лимфатического аппарата.
В основе геморрагического синдрома, который выявляется у 50—60% больных, лежит резкая тромбоцитопения. Тромбоцитопения и анемия развиваются в результате угнетения нормального кроветворения из-за лейкозной гиперплазии и инфильтрации костного мозга. Клинические проявления геморрагического синдрома различны: от мелкоточечных или мелкопятнистых высыпаний на коже и слизистых оболочках до обширных кровоизлияний и профузных кровотечений.
В полости рта наиболее характерными проявлениями этого синдрома служат резкая кровоточивость десен при дотрагивании, наличие кровоизлияний на слизистой оболочке щек по линии смыкания зубов, на языке и других отделах полости рта. Иногда обнаруживаются обширные геморрагии и гематомы. Подобные изменения сочетаются с неспецифическими проявлениями в виде снижения аппетита, слабости, повышенной утомляемости, повышения температуры тела. В стоматологической практике проявления геморрагического синдрома могут быть ошибочно приняты за следствие прикусывания слизистой оболочки (при единичных кровоизлияниях, особенно по линии смыкания зубов на слизистой оболочке щек), за проявление гиповитаминоза С и др., что ведет не только к неправильной диагностике, но и необоснованным вмешательствам.
Картина крови в развернутой стадии острого лейкоза характеризуется изменением числа лейкоцитов от нескольких сотен до сотен тысяч в 1 мкл, анемией и тромбоцитопенией.
Сравнительно частое поражение слизистой оболочки рта при остром лейкозе объясняют повышенной ранимостью ее вследствие тяжелых дистрофических изменений, развивающихся при этом заболевании, угнетением общей реактивности организма, снижением местных защитных механизмов, ослаблением лейкоцитарной защиты, местным расстройством кровообращения и другими факторами.
У больных острым лейкозом нарушается вкусовая чувствительность вследствие потери вкусового восприятия у части грибовидных сосочков.
В результате резкого снижения сопротивляемости организма нередко развивается кандидоз. Поданным ряда авторов, грибковые поражения слизистой оболочки рта обнаружены у 25% больных острым лейкозом и развиваются вследствие специфического лейкемического процесса и действия лекарств (антибиотики, цитостатики, кортикостероиды).
Лечение основного заболевания осуществляется в специальном гематологическом или терапевтическом отделении. Местная терапия — снятие зубных отложений, лечение и удаление зубов и т. д. проводится по согласованию с гематологом в условиях стационара или поликлиники (в стадии ремиссии). Используют слабые антисептические вещества, обезболивающие (ромазулан, йодинол, лизоцим с новокаином, масло шиповника, облепихи и др.). Все эти препараты назначают при язвенно-некротических изменениях слизистой оболочки рта. При обнаружении грибковых поражений, герпетических высыпаний и других проявлений проводится их лечение общепринятыми средствами, описанными в соответствующих разделах учебника.
Источник
Характеризуется увеличением количества бластных, «молодых» клеток в костном мозге, селезенке, лимфатических узлах и других органах и тканях. В зависимости от морфологических и цитохимических особенностей бластных клеток выделяют несколько форм острого лейкоза: миелобластный, лимфобластный, плазмобластный и др. Поражение слизистой оболочки рта наблюдается у 90,9% больных острым лейкозом. Встречается преимущественно в молодом возрасте (до 30 лет).
В диагностике острого лейкоза важная роль принадлежит общим симптомам (общая слабость, недомогание, быстрая утомляемость, бледность кожных покровов). Тем-пература тела может быть высокая с большими перепадами, но иногда бывает и субфебрильной. Пациент производит впечатление тяжелобольного. Вследствие резкого снижения защитных сил организма у больных лейкозом иногда развивается кандидоз, проявляется герпетическая инфекция в полости рта. В крови присутствуют бластные клетки, количество тромбоцитов и эритроцитов часто уменьшено.
Большое значение в распознавании острого лейкоза имеют симптомы со стороны полости рта. Они очень характерны и легко обнаруживаются. При осмотре отмечают бледность кожных покровов, бледность, пастозность, легкую ранимость и кровоточивость слизистой оболочки рта, кровоизлияния на деснах, щеках (особенно по линии смыкания зубов), небе, языке. Гематомы и геморрагии могут наблюдаться как на слизистой оболочке, так и на коже.
Кровоточивость десен очень часто является первым клиническим признаком острого лейкоза. Десны при этом становятся рыхлыми, кровоточат, изъязвляются. Кровоточи-вость возникает при малейшем дотрагивании, а иногда и спонтанно. Может наблюдаться кровоточивость не только из десен, но и из языка, щек по линии смыкания зубов и других участков слизистой оболочки рта. Иногда обнаружи-ваются обширные геморрагии и гематомы слизистой обо-лочки рта. Клинические проявления геморрагического син-дрома могут быть различными: от мелкоточечных геморра-гии на слизистой оболочке рта и коже до обширных гематом и профузных кровотечений. Геморрагический синдром выявляется у 50—60% больных и в основе его лежит резко выраженная тромбоцитопения, развивающаяся в результате угнетения нормального кроветворения вследствие лей-козной гиперплазии и инфильтрации костного мозга.
Дифференцировать геморрагический синдром при остром лейкозе следует от гиповитаминоза С, травматических повреждений (особенно на слизистой оболочке щек по линии смыкания зубов). Окончательный диагноз устанавли-вается на основании клинической картины заболевания,общего анализа крови и исследования пунктата костного мозга.
Гиперплазия десны является частым симптомом острого лейкоза, особенно при тяжелом его течении и оценивается гематологами как неблагоприятный прогностический признак. Гиперплазия и инфильтрация десен лейкозными клетками бывает столь значительной, что коронки зубов почти полностью закрываются рыхлым, кровоточащим, местами изъязвленным валом, мешающим больному есть и разговаривать. Характерно, что в значительной части случаев уже в самом начале заболевания гиперплазия более выражена на внутренней (небной или язычной) поверхности, чем на щечной. Этот клинический симптом иногда помогает дифференцировать гиперплазию десен при лейкозе от банального гипертрофического гингивита.
Согласно гистологическим данным, гиперплазия десен вызывается инфильтрацией соединительнотканного слоя слизистой оболочки миелоидными клетками, что приводит к нарушению трофики с последующим некрозом тканей и образованием язв.
Язвенно-некротические поражения слизитой оболочки рта часто развиваются при остром лейкозе. Характерно, что некрозу подвергается верхушка десневого сосочка. Вокруг очага некроза десна имеет синюшный цвет, в то время как вся слизистая оболочка бледная, анемичная (рис. 11.38). Некроз быстро распространяется и вскоре вокруг зуба образуется язва с грязно-серым зловонным налетом. Нередко некроз выявляется на миндалинах, в ретромолярной области и других отделах полости рта. Особенностью некротического процесса при остром лейкозе является его склонность к распространению на соседние участки слизистой оболочки. В результате могут возникать обширные язвы с неправильными контурами, покрытые серым некротическим налетом. Реактивные изменения вокруг язвы отсутствуют или выра-жены слабо. При наличии некротических изменений в по-лости рта больные жалуются на резкую болезненность в случае приема пищи, затрудненность глотания, гнилостный зловонный запах изо рта, общую слабость, головокружение, головную боль. В начале развития язвенно-некротических изменений может отмечаться гиперсаливация, а затем коли-чество слюны уменьшается, что связывают с дистрофическими процессами в слюнных железах.
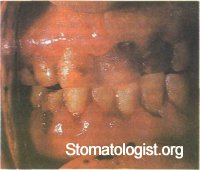
Рис. 11.38. Острый лейкоз. Язвенно-некротический гингивит с гиперплазией и кровоточивостью десен.
Причины некротических процессов на слизистой оболочке рта при остром лейкозе окончательно не выяснены. Считают, что некроз может возникать в результате распада лейкемических инфильтратов, на участках обширных кровоизлияний, а также вследствие нервно-трофических расстройств в тканях и нарушения защитных сил организма. Важным моментом, обусловливающим возникновение некроза, является действие внешних факторов, особенно микроорганизмов.
Лимфатические узлы при остром лейкозе увеличиваются незначительно — до 0,5—1 см, они мягкие, безболезненные. В некоторых случаях острый лейкоз может протекать с образованием выраженных специфических лейкемических инфильтратов в коже и слизистой оболочке рта. В результате образования инфильтратов в деснах происходит резкая деформация десневого края. Такое состояние нередко диагностируют как гипертрофический гингивит. Лейкеми-ческие инфильтраты могут изъязвляться, что нередко приводит к кровотечениям.
Дифференциальная диагностика. Дифференцировать проявления острого лейкоза на слизистой оболочке следует от:
А гипертрофического гингивита другой этиологии;
А язвенно-некротического стоматита Венсана;
? гиповитаминоза С;
А интоксикации солями тяжелых металлов.
Решающим в диагностике лейкозов являются результаты исследования крови.
Лечение. Задачей стоматолога является правильное и своевременное распознавание острого лейкоза по клинической симптоматике в полости рта и другим проявлениям, анализу периферической крови. Лечение острого лейкоза проводят в условиях специализированного гематологичес-кого отделения. Местное лечение проводят по согласованию с гематологом. Очень важным является соблюдение гигиены полости рта. Лечение и удаление зубов, снятие зубного камня проводят под наблюдением гематолога в условиях стационара. При наличии язвенно-некротических поражений слизистой оболочки рта проводят ее обезболивание, обра-батывают растворами антисептиков (перекись водорода, хлорамин, этоний, ромазулан, фурацилин и др.), протео-литическими ферментами и средствами, стимулирующими эпителизацию (масло шиповника, облепихи, препараты прополиса, масляный раствор витаминов А, Е и др.). При выявлении грибковых или герпетических поражений слизистой оболочки рта проводят общепринятую противогрибковую или противовирусную терапию, подробно описанную в соответствующих разделах учебника.
Источник
До начала
стоматологического лечения пациента
с лейкозом следует проконсультироваться
с его гематологом и онкологом или
основным лечащим врачом. Необходимо
получить следующую информацию:
1. Диагноз основного
заболевания.
2. Проводимый курс
лечения и прогноз.
3. Лечение в
настоящий момент и планируемое
лечение.
4. Состояние
пациента на настоящий момент.
5. Гематологический
статус.
Следует также
узнать у лечащего врача пациента
наиболее благоприятное время для
проведения стоматологического
лечения и в соответствии с этим
составить график посещений, а также
обсудить целесообразность всех
планируемых стоматологических
процедур.
Если
заболевание не находится в стадии
ремиссии, все необязательные
стоматологические процедуры следует
отложить. Тем не менее, очень важно
устранить все источники инфекции,
обнаруженные в полости рта, в самое
ближайшее время вне зависимости от
стадии основного заболевания (например,
удалить кариозные молочные зубы с
пораженной пульпой).
Профилактические
мероприятия, а также рутинные
реставрационные и хирургические
процедуры следует проводить при полной
ремиссии лейкоза, даже если
противоопухолевая химиотерапия
продолжается. Время, когда такие
процедуры могут быть проведены без
риска осложнений, зависит от специфики
и времени приема препаратов. Перед
посещением стоматолога, желательно в
тот же день, нужно сделать общий анализ
крови, включая подсчет количества
тромбоцитов, для того чтобы опре- делить
риск спонтанного кровотечения и других
осложнений. Стоматологическое лечение
пациента, находящегося в стадии ремиссии
более 2 лет и уже не нуждающегося в
химиотерапии, проводят как обычно.
Анализ крови перед посещением
стоматолога не требуется.
Таблица
24.3 Клиническое значение количества
тромбоцитов*
Количество | Значение |
150 000-400 000 | Норма |
50 000-100000 | Увеличение |
20 000-50 000 | Умеренный |
Менее | Высокий |
* Абсолютным показанием к
переливанию тромбоцитов служит массивное
кровотечение. При количестве тромбоцитов
менее 20 000-30 000/мм’ перед стоматологическим
вмешательством рекомендуется перелива-ние
тромбоцитарной массы. При количестве
тромбоцитов менее 10 000/мм1
показано профилактическое переливание
тромбоцитарной массы. Применение
тромбоцитарных препаратов без показаний
может привес-ти к появлению антитромбоцитарных
антител.
Эндодонтическое
лечение молочных зубов всем пациентам
с лейкозом противопоказано. Эндодонтическое
лечение постоянных зубов не рекомендуется
у пациентов с лейкозом, у которых имеется
хроническая периодическая супрессия
гранулоцитов. Даже при тщательном
соблюдении методики в периапикальных
тканях может сохраниться небольшой
участок хронической инфекции, который
у здоровых пациентов обычно не вызывает
осложнений. Однако у пациентов с
иммунодефицитным нейтропеническим
статусом, имеющимся при лейкозе, это
может иметь непредсказуемые последствия.
Эндодонтическое лечение у пациентов,
находящихся в стадии длительной полной
ремиссии, не проходящих курс химиотерапии,
проводится по усмотрению врача-стоматолога.
Адекватным
для проведения большинства стоматологических
процедур считается количество
тромбоцитов 100000/мм3
(табл. 24.3). Рутинные мероприятия, включая
местную анестезию (кроме проводниковой),
можно проводить при количестве тромбоцитов
50 000/мм3.
При количестве тромбоцитов от 20000 до 50
000/мм3
при неадекватной гигиене полости
рта, заболеваниях пародонта и наличии
местных раздражающих факторов может
наблюдаться кровоточивость десен,
возникающая, например, при чистке
зубов. Если количество тромбоцитов ниже
20 000/мм3,
спонтанные кровотечения (петехии,
экхимозы, открытые кровотечения) могут
наблюдаться из любых тканей полости
рта. В таких ситуациях не следует
проводить никаких стоматологических
мероприятий без предварительного
профилактического переливания
тромбоцитов. При таком содержании
тромбоцитов необходимо поддерживать
достаточную гигиену полости рта,
однако чистку зубов щеткой придется
заменить протиранием их влажными
марлевыми тампонами и частыми полосканиями
физиологическим раствором. Абсолютное
количество нейтрофилов характеризует
способность организма противостоять
инфекции. Оно высчитывается по следующей
формуле:
Абсолютное
количество нейтрофилов =
= (% нейтрофилов +
% диапазона) х общее количество лейкоцитов
/ 100
Клиническое
значение абсолютного количества
нейтрофилов представлено в табл. 24.4.
При абсолютном количестве нейтрофилов
менее 1000/мм3
несрочные стоматологические мероприятия
следует отложить. Пациентам с низким
абсолютным количеством нейтрофилов
некоторые стоматологические процедуры
необходимо проводить под прикрытием
антибиотиков широкого спектра
действия. Для выбора препарата и дозы
требуется проконсультироваться с
лечащим врачом пациента.
В 80%
случаев причиной смерти детей с лейкозом
служат инфекции. Второй по частоте
причиной является кровотечение. Поэтому
основные задачи при стоматологическом
лечении детей с лейкозом —
предотвращение, подавление и устранение
воспаления, кровотечения и инфекции.
Таблица
24.4Клиническое
значение количества лейкоцитов
Абсолютное | Значение |
Более | Норма |
500-1000 | Риск |
200-500 | При |
Менее | Высокий |
Нередко инфекции
и кровотечения сочетаются с
заболеваниями пародонта. У пациентов
с лейкозом, с нейтропенией или у
пациентов, принимающих кортикостероиды,
симптомы воспаления ослаблены, поэтому
обычно степень воспаления трудно
определить. Спонтанные десневые
кровотечения часто наблюдаются у
пациентов с тромбоцито-пенией при
несоблюдении правил личной гигиены
полости рта и наличии местных раздражающих
факторов.
Излишне говорить,
что пациентам с лейкозом необходимо
проводить хорошую профилактику,
делая особый упор на соблюдение гигиены
полости рта. Для удаления зубного налета
рекомендуется использовать мягкие
нейлоновые зубные щетки, даже у пациентов
с тромбоцитопенией. Пока десна остается
здоровой и гигиенические мероприятия
не вызывают значительных кровотечений,
нецелесообразно прекращать чистку
зубов щеткой только из-за низкого
содержания тромбоцитов. Возможность
чистки зубов флоссами определяется
индивидуально.
Важно устранить
местные раздражающие факторов, такие
как ортодонтические аппараты. Кюретаж
пародонтальных карманов не следует
проводить, особенно если имеется большой
риск кровотечения и внедрения инфекции.
Пациентам с классическим лейкозным
гингивитом, чтобы ослабить симптомы,
рекомендуются полоскания теплым
физиологическим раствором несколько
раз в сутки.
У детей
с лейкозом часто наблюдаются эрозии
и язвы на слизистой оболочке рта. Нередко
это связано с применением противоопухолевых
препаратов, особенно метотрексата, а
также антрациклиновых антибиотиков
дауномицина и доксорубицина. Поражение
полости рта может быть первым
проявлением токсичности препарата.
Эрозии и язвы обычно заживают в
течение нескольких дней после уменьшения
дозы или отмены препарата. Лечение
направлено на снижение неприятных
ощущений у пациента (табл. 24.5).
У пациентов с
гранулоцитопенией травма может привести
к появлению язв, чаще на боковой
поверхности языка и слизистой оболочке
щек. Природа таких язв обычно
доброкачественная, хотя часто они
долго не заживают. Лечение состоит
в применении обезболивающих средств.
В некоторых случаях
наблюдаются кровотечения, возникшие
спонтанно или в результаты травмы.
При этом показано применение местных
кровоостанавливающих средств, таких
как бычий тромбин или коллагеновая
губка, а также наложение защитной
повязки.
У ослабленных
пациентов, находящихся в стадии
обострения, при развитии сепсиса или
при выраженной гранулоцитопении, язвы
требуют пристального внимания. Такие
повреждения могут служить местом
скопления и размножения микроорганизмов
и способствуют развитию вирусной,
бактериальной и грибковой инфекции.
Поэтому следует провести посев отделяемого
из этих язв, чтобы определить
чувствительность к антибиотикам, и
начать антибиотикотерапию.
У детей
с лейкозами часто встречается кандидамикоз.
Это объясняется (1) слабостью общего
состояния, (2) иммуносупрессией, (3)
длительной антибиотикотерапией, (4)
противоопухолевой химиотерапией и
(5) плохой гигиеной полости рта. Для
лечения кандидами-коза полости рта у
таких пациентов эффективно местное
применение суспензии нистатина
100000 ед./мл. Полость рта полоскают 5 мл
суспензии в течение 5 минут, которую
затем проглатывают. Полоскание
повторяют каждые 6 часов; после заживления
язвы полоскания продолжают еще 48
часов.
Таблица
24.5 Местные препараты для облегчения
болей в полости рта (применяющиеся в
детской больнице JamesWhitcomb)
Комбинация | Применение | Показания |
1часть | Полоскать | Генерализованный |
Banacort—lentastat Гидрокортизон60 мг Тетрациклин 1,5 г Суспензия нистатина 100000ед,/мл 60 мл Раствор | —»— | —»— |
Средство Эликсир дифенгидрамина 90 мл Суспензия Маалокс 90 Вязкий 2 Дистиллированная вода 180 мл + | —»— | —»— |
Паста или | Наносить на пораженные участки при помощи ватного | Отдельные болезненные дефекты |
*
Использовать осторожно, т. к. лидокаин
токсичен.
Если кандидамикоз
сохраняется, можно применять флуконазол
один раз в сутки внутрь или в/в (маленьким
детям 16 мг/кг в первый день, затем по 3
мг/кг; детям старшего возраста и
взрослым 200 мг в первый день, затем по
100 мг).
Пациентам с
тромбоцитопенией или с риском ее
развития не следует назначать препараты,
угнетающие функцию тромбоцитов (например,
салицилаты — аспирин).
Источник


