Лечение заболеваний твердых тканей зуба пульпы
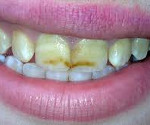
Заболевания твердых тканей зуба – патологический процесс, сопровождающийся деминерализацией и разрушением эмали, дентина, цемента. При кариесе пациенты жалуются на гиперестезию. В отличие от пульпита, самопроизвольной боли нет, повышенная чувствительность проходит сразу после устранения причинного фактора. При некариозных поражениях развивается локальная или диффузная деструкция тканей. С целью диагностики заболеваний твердых тканей зуба проводят сбор жалоб, физикальный осмотр, рентгенографию, ЭОД. Лечение заболеваний твердых тканей зуба направлено на реминерализацию эмали и дентина, восстановление анатомической формы и утраченных функций зубов.
Общие сведения
Заболевания твердых тканей зуба – нарушение структуры эмали, дентина, цемента кариозного или некариозного происхождения. На сегодняшний день распространенность кариеса достигает высоких цифр. По данным статистики, у 90% людей во время профилактического осмотра выявляют скрытые кариозные полости. Чаще поражения обнаруживают на зубах верхней челюсти (за исключением моляров). В большинстве случаев встречается фиссуральный и апроксимальный кариес, реже – пришеечный, циркулярный. Крайне редко диагностируют кариозные поражения вестибулярной или оральной поверхности. Среди всех заболеваний твердых тканей зуба в детском возрасте выявляют преимущественно кариес и такие врожденные некариозные патологии, как гипоплазия, флюороз, наследственные аномалии развития. Если у молодых людей частота диагностирования клиновидных дефектов и гиперестезии зубов составляет не больше 5%, то с возрастом наблюдается явный прирост приобретенных некариозных заболеваний твердых тканей зуба, к 60 годам повышенную стираемость и клиновидные дефекты обнаруживают у каждого второго пациента.
Заболевания твердых тканей зуба
Причины и классификация
Кариозные заболевания твердых тканей зуба возникают при неудовлетворительном уровне гигиены. Налет, скапливающийся в пришеечной области и в интерпроксимальных промежутках, содержит большое количество микроорганизмов, под воздействием которых происходит вымывание минеральных веществ из эмали и дентина с последующим расплавлением органического матрикса. Весомая роль в развитии кариозных заболеваний твердых тканей зуба отводится качественному и количественному составу слюны. При гипосаливации нарушаются процессы естественного очищения зубов, вследствие чего вероятность кариозного процесса существенно возрастает. К общим предрасполагающим факторам, способствующим возникновению кариозных заболеваний твердых тканей зуба, относят неправильное питание (чрезмерное употребление рафинированных углеводов), дефицит микро- и макроэлементов, патологии эндокринной системы, проживание в местности с низким уровнем фтора в питьевой воде.
Врожденные некариозные заболевания твердых тканей зуба проявляются при нарушении фолликулярного развития. Перенесенные беременной женщиной инфекционные заболевания, болезни органов ЖКТ – все это может привести к прорезыванию у ребенка зубов с признаками гипоплазии. Флюорозные поражения бывают не только врожденными, но и приобретенными. Возникают при поступлении в организм повышенного количества ионов фтора. Наследственные заболевания твердых тканей зуба развиваются в результате изменения структуры генов, кодирующих формирование эмали и дентина. Выполнение горизонтальных движений во время чистки может привести к появлению клиновидных дефектов. Эрозия и некроз эмали появляются при гиперфункции щитовидной железы. Кислотный некроз также может становиться следствием нейрогенных заболеваний, интоксикации организма. Артикуляционная перегрузка отдельной группы зубов при дефектах зубного ряда приводит к повышенному стиранию режущих краев. Признаки патологической стираемости нередко обнаруживают при сниженном содержании в крови паратгормона.
Всего различают две группы заболеваний твердых тканей зуба:
1. Кариозные поражения. Основная причина – воздействие на ткани зуба кислотообразующих и протеолитических микроорганизмов.
2. Некариозные дефекты. К этой категории относят врожденные и приобретенные поражения, развивающиеся на фоне общесоматической патологии, вследствие профессиональных вредностей, при окклюзионной перегрузке зубов.
Симптомы заболеваний твердых тканей зуба
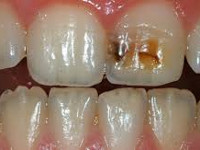
На начальной стадии заболеваний твердых тканей зуба кариозного происхождения выявляют участок деминерализации эмали в виде матового или пигментированного пятна. При зондировании в участке поражения эмаль гладкая. Жалобы отсутствуют. Только после окрашивания зоны деминерализации пациенты указывают на появление точечной пигментации, которую невозможно удалить с помощью обычной чистки. Дефект эмали формируется при поверхностном кариесе. Поражение в пределах плащевого и припульпарного дентина выявляют при среднем и глубоком кариесе соответственно. При глубокой кариозной полости высоки риски перфорации пульповой камеры и развития пульпита. Дефект, заполненный детритом, с подрытыми мягкими стенками и дном свидетельствует об остром течении кариозных заболеваний твердых тканей зуба. В этом случае пациенты жалуются на кратковременную чувствительность при употреблении сладких продуктов, холодных напитков. После устранения провоцирующего фактора болезненность исчезает. Пигментированные плотные стенки кариозной полости обнаруживают при хронизации заболеваний твердых тканей зуба, жалобы на гиперестезию возникают редко.
При гипоплазии – врожденном заболевании твердых тканей зуба – со щечной стороны фронтальной группы зубов и на буграх моляров появляются пятна белого или желтого цвета. В ходе осмотра эмаль гладкая. При флюорозе на поверхности зубов возникают светло-желтые или коричневые точки, штрихи, пятна. Также флюорозные поражения могут сопровождаться деструкцией эмали. При наследственных заболеваниях твердых тканей зуба происходит раннее прогрессирующее разрушение эмали и дентина. Клиновидный дефект представляет собой участок в пришеечной зоне клиновидной формы с основанием, обращенным к десне. Эмаль плотная, блестящая. При эрозии – приобретенном некариозном заболевании твердых тканей зуба – на щечных поверхностях резцов образуются дефекты овальной формы. Характерным признаком кислотного некроза являются темные пятна, в центральной части которых во время зондирования удается выявить размягченные ткани.
Диагностика заболеваний твердых тканей зуба
Диагностика заболеваний твердых тканей зуба сводится к анализу жалоб, данных, полученных в ходе физикального осмотра, результатов дополнительных методов исследования. При кариозном поражении эмаль шероховатая, определяется утрата блеска. У пациентов со средним кариесом при зондировании дна полости болезненности не возникает. Препарирование эмалево-дентинной границы болезненное. При глубоком кариозном поражении наблюдается равномерная болезненность по всему дну. При нанесении метиленового синего деминерализированная зона окрашивается. При неосложненных кариозных заболеваниях твердых тканей зуба на рентгенограмме периапикальные изменения отсутствуют. Значения ЭОД в пределах от 2-12 мкА, что подтверждает витальность пульпы.
При некариозных заболеваниях твердых тканей зуба эмаль гладкая, плотная, утраты блеска не наблюдается. При нанесении метиленового синего некариозные поражения не окрашиваются. ЭОД в пределах нормы, снижение показателей возможно при наследственных патологиях, приобретенном дисколорите. У пациентов с некариозными заболеваниями твердых тканей зуба (за исключением несовершенного дентиногенеза) патологические периапикальные изменения отсутствуют. Кариозные заболевания твердых тканей зуба дифференцируют с пульпитом, периодонтитом, а также с некариозными поражениями. Пациента обследует стоматолог-терапевт.
Лечение заболеваний твердых тканей зуба
На начальной стадии заболеваний твердых тканей зуба кариозного происхождения показана реминерализирующая терапия. Если участки поражения меловидного цвета, после нанесения аппликаций кальций- и фторсодержащих препаратов возможна регрессия патологического процесса. Пигментированные пятна подлежат сошлифовыванию с последующем восстановлением зуба стеклоиономерными или композитными материалами. При среднем и глубоком кариесе проводят препарирование полости. Для удаления некротически измененных размягченных тканей врач-стоматолог использует экскаватор или микромотор. С целью антисептической обработки в стоматологии применяют растворы на основании хлоргексидина биглюконата. При глубоком кариозном поражении на дно отпрепарированной полости ставят лечебную и изолирующую прокладки. Коронковую часть зуба восстанавливают с помощью светоотверждаемых композиционных материалов.
Реминерализирующая терапия показана также пациентам с некариозными заболеваниями твердых тканей зуба. Флюорозные пятна сошлифовывают, после чего проводят прямой или непрямой виниринг. Внутрь назначают кальцийсодержащие препараты. Основным методом лечения наследственных заболеваний является протезирование. Выбор мероприятий, направленных на устранение клиновидных дефектов, зависит от симптоматики. При отсутствии жалоб дефект не устраняют. В случае гиперестезии целостность пришеечного участка восстанавливают путем реставрирования. Прогноз при заболеваниях твердых тканей зуба благоприятный. При своевременном обращении пациентов в клинику, квалифицированном лечении удается устранить гиперестезию, эстетический дефект, предотвратить развитие осложнений.
Источник

Зрительные дефекты коронок, тупая или острая боль – первые признаки болезней твердых тканей зубов. Они приносят массу неудобств, нарушают целостность покровов слизистой оболочки полости рта, лишают возможности нормально есть и говорить.
Виды и патогенез болезней твердых тканей зубов
Точно определить разновидность поражения может только стоматолог. Существует два вида поражения твердых тканей зубов: кариозные и некариозные. Последние, в свою очередь, делятся на те, которые появляются и развиваются до прорезывания зубов и те, которые возникают после.
Некариозные поражения, возникающие до прорезывания
До рождения, в так называемый период фолликулярного развития зубов возникают следующие виды заболеваний:
- Гипоплазия эмали – порок развития твердых тканей из-за нарушений белкового и минерального обмена. Недуг проявляется в виде пятен и углублений, эмаль на которых, имеет пониженную твердость или отсутствует вовсе.
- Тетрациклиновые зубы – одна из разновидностей гипоплазии, которая развивается в результате попадания в организм беременной матери или новорожденного ребенка антибиотиков тетрациклиновой группы. Вещество накапливается в организме и окрашивает зубы в желтый, иногда коричневый оттенок.
- Флюороз – образуется в результате проникновения в организм чрезмерного количества фтора. В зону риска попадают жители районов с повышенным содержанием фтора в воде и работники алюминиевой промышленности. Заболевание проявляется в виде желто-коричневых пятен и разводов, при этом эмаль становится матовой.
Некариозные поражения, возникающие после прорезывания
Чрезмерная стираемость твердых тканей. В течение жизни поверхность зубов постепенно изнашивается. Стремительно прогрессирующее стирание является патологией и появляется при механическом воздействии протезов, зубной щетки, жевательной резинки и других предметов. Заболевание может приобрести V-образную форму –клиновидный дефект.
Эрозия – убыль твердых тканей вследствие воздействия кислот, сопровождается повышенной чувствительностью. Подразделяется на три вида, в зависимости от глубины поражения.
Перелом коронки зуба происходит в результате сильного механического воздействия на зуб с ухудшенной минерализацией или пораженный кариесом. Перелом может затронуть пульпу, в случае чего, ее придется удалить.
Кариозные поражения и их симптомы
Кариес – самый распространенный вид болезни твердых тканей зубов. Представляет собой патологический процесс, при котором происходит деминерализация (вымывание минералов), размягчение тканей и, как следствие, появление полостей. Кариес возникает, когда микроорганизмы, живущие в налете, длительное время ферментируют сахара (например, лактозу).
 Различают кариес:
Различают кариес:
- эмали;
- дентина;
- цемента.
Кариес может иметь быстротекущую, хроническую и медленнотекущую формы. Обычно болезнь развивается постепенно, долгое время не доставляя неудобств носителю.
Характеризуется появлением темно-коричневого пятна с неровными пологими или острыми краями. Боль возникает при воздействии внешней среды: попадания пищи или прикосновения холодной или горячей температурой. Конец мучениям приходит сразу после удаления раздражителей и пломбирования пораженной полости. Если кариес не лечить, он достигнет пульпы (соединения мягких тканей, нервов и сосудов в центре зуба).
Причины развития заболеваний
Появление и развитие болезней твердых тканей зубов характеризуется четырьмя основными причинами:
- патологическое размножение бактерий на фоне заболеваний внутренних органов и систем: заболевания эндокринной, нервной систем, болезни ЖКТ, печени, почек;
- наследственность;
- нарушение развития зубов;
- воздействие внешних факторов: нарушение правил гигиены, неправильное питание, механическое или химическое воздействие.
Лечение заболеваний твердых тканей зубов
Выбор метода лечения требует профессиональной диагностики. В зависимости от вида и степени поражения врач назначает экстренное или плановое лечение. Главными задачами специалиста являются:
-
 выяснение источника заболевания (для этого могут назначаться консультации других специалистов),
выяснение источника заболевания (для этого могут назначаться консультации других специалистов), - устранение воспаления,
- восстановление функциональных и эстетических свойств зубов с помощью современных методов лечения.
Основные методы лечения:
- кариес лечится путем удаления поврежденной поверхности твердых тканей зуба. При этом часто требуется применение обезболивания. Затем полость просушивается, обрабатывается и заполняется пломбировочным материалом;
- тетрациклиновые зубы и флюороз в легкой форме устраняются с помощью современных методов отбеливания (химических и лазерных);
- эрозию лечат медикаментозным, реставрационным (коронки, виниры) или ортопедическом методами, в зависимости от степени поражения;
- для лечения глубоких форм стирания и переломе коронки применяют пломбирование или протезирование;
- гипоплазия также устраняются путем пломбирования.

При болезнях твердых тканей назначается реминерализация зубов локальными и внутренними препаратами, комплексы витаминов и минералов, диеты, полоскания, лечебные пасты.
Источник
Когда у нас болит зуб, чаще всего это следствие воспаление его пульпы. Пульпа (от лат. pulpa — мягкий) — это живая и чувствительная ткань зуба. В отличие от дентина (твердой оболочки) пульпа содержит в себе живые клетки — одонтобласты, а также кровеносные сосудики и нервные волокна. Их функцией является создание твердой ткани.
Причины заболевания пульпы
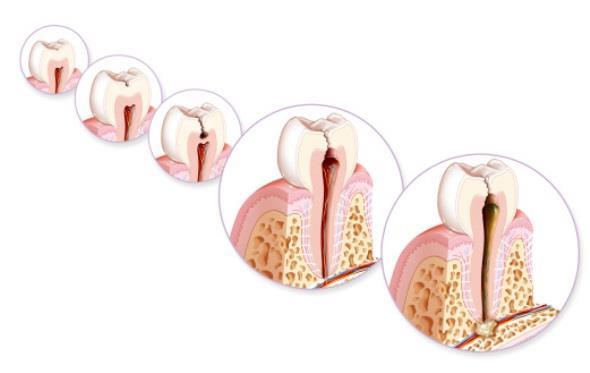
К заболеванию пульпы приводит несколько причин. Это может быть химическое повреждение, ошибки технологии лечения налета или перегрев при процедуре препарирования. Но основной причиной, конечно, является распространение зубного налета и кариеса.
Кариес негативно воздействует на дентин. Его скопления разрушают оболочку токсическими веществами, и пульпа зуба остается беззащитной перед бактериями. Ее воспаление называется пульпитом, который требует немедленного лечения.

Совет стоматолога
Не экономьте на покупке зубной щетки. Дешевые (до 30 рублей) чаще всего сделаны из непригодных для чистки зубов материалов. Покупайте щетки только в аптеке и меняйте через два – два с половиной месяца. Иначе накапливаются микробы и щетка становится источником инфекции.
Виды пульпита
В зависимости от стадии пульпита, можно выделить такие его виды:
- острый;
- острый гнойный;
- хроническая форма;
- хроническая гипертрофическая форма;
- хроническая гангренозная форма.
Острый пульпит характеризуется болью при действии раздражителя. Своевременное лечение и пломбирование нарушенного дентина устраняет воспаление. Но без лечения воспаление пульпы принимает опасный хронический характер течения. Пульпа может увеличиться в размерах и кровоточить.
При гипертрофическом пульпите наблюдаются гранулематозные разрастания и начинающиеся изменения в лимфатических сосудах и кровеносных каналах. На последней стадии нерв может превратиться в фиброзную ткань. Соединительные ткани постепенно отмирают, а также существует риск потерять зуб.
Кроме пульпита выделяют также иные повреждения живой ткани зуба.
Реакционные изменения в пульпе
В большинстве случаев морфологические изменения мягкой ткани — следствие пульпита. В их число входят как подлежащие лечению изменения, так и неустранимые.
Перечислим основные их проявления и причины.
Нарушение кровообращения в пульпе
Различают несколько патологических процессов в кровотоке пульпы:
- при остром пульпите наблюдается явление гиперемии. То есть приток крови преобладает над его оттоком;
- отек;
- интрапульпарные геморрагии;
- тромбоз;
- эмболия сосудов;
- ишемия пульпы.
Медики считают, что некоторые нарушения кровообращения в зубе связаны с защитной функцией. Например, отек, возникающий при гиперемии, должен сдерживать развитие воспаления пульпы.
Атрофические и дистрофические изменения
Эти явления могут возникать либо как следствие пульпита, либо на почве нарушенного обмена веществ. Течение характеризуется тем, что одонтобласты и клетки соединительной ткани (пульпоциты) постепенно погибают. В итоге мягкая ткань зуба становится «сетчатой».
Некроз ткани
Некроз протекает безболезненно. Но это последняя стадия воспаления. Если не устранить воспаление заблаговременно, ткани начинают постепенно отмирать. При отмирании клеток изо рта чувствуется неприятный запах.
Появление дентиклей
Дентикли — это твердые образования непосредственно внутри мягких тканей. Наблюдается при длительном хроническом течении пульпита. На сегодня нет точного объяснения причин их появления, но есть предположение, что эти «наросты» способствуют изоляции омертвевших клеток пульпы от еще живых. Удалять их бессмысленно, лечить тоже. В некоторых случаях их наличие мешает проводить какие-либо стоматологические процедуры.
Интрапульпарные кисты
Кисты — это полости в ткани. Они могут возникать по различным причинам. Задевают стенки кровеносных сосудов. Иногда добираются до коллагеновых волокон.
Кальцинаты
К заболеванию пульпы иногда относят еще кальцинаты. Это своеобразные капсулы из кальция, заполняющие соединительную ткань пульпы. Хотя эти образования из кальция могут образовываться в любой мягкой ткани организма. Кальцинаты абсолютно не лечатся, но в некоторых случаях могут рассасываться сами.
Диагностика заболеваний мягкой ткани зуба
Существует несколько способов узнать, что происходит внутри зуба. Методы диагностики позволяют выяснить степень воспаления и выбрать подходящий метод лечения.
- Электроодонтодиагностика (ЭОД). Пропуская определенное количество тока через зуб, можно судить о реакции его нервных волокон на возбудитель. Снижение электровозбудимости зуба говорит о том, что он поражен пульпитом, пародонтозом либо периодонтитом. Снижение реакции до 100 мкА свидетельствует о поражении корневой пульпы.
- Термодиагностика. Ноющая боль в зубе при изменении температуры тела на 6–7 °C скажет о том или ином роде воспаления. Этот метод в стоматологии очень стар, а потому проверен временем.
- Рентген челюсти. На рентгене можно увидеть деформацию периодонтальной щели, полость от кариеса или наличие дентиклей.
- Реодентография (РДГ) фиксирует пульс кровотока в исследуемом зубе. Сравнивая пульс в здоровом и воспаленном зубе, врач может дать свое заключение.
Лечение пульпита
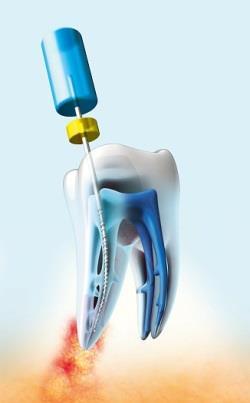 Для начала врачу нужно предоставить всю нужную ему информацию. История вашей болезни называется анамнезом. Какая боль по характеру — приступообразная или длительная, ноющая или, возможно, острая. Все данные о вашем состоянии необходимы для установления правильного диагноза и имеют ключевое значение для лечения. Устранение воспаления пульпы предусматривается биологическое, хирургическое и биолого-хирургическое.
Для начала врачу нужно предоставить всю нужную ему информацию. История вашей болезни называется анамнезом. Какая боль по характеру — приступообразная или длительная, ноющая или, возможно, острая. Все данные о вашем состоянии необходимы для установления правильного диагноза и имеют ключевое значение для лечения. Устранение воспаления пульпы предусматривается биологическое, хирургическое и биолого-хирургическое.
При биологическом методе лечения действия врача направлены на сохранение пульпы и восстановление твердой оболочки. Если восстановить пульпу нет возможности, удаляется верхняя коронковая ее часть. Полость, оставшаяся после проведения ампутации пульпы, заполняется лечебной мазью. А потом ставится постоянная пломба. Это биолого-хирургическое лечение.
При полном хирургическом удалении пульпы риск осложнений наименьший. Врач полностью удаляет корневую пульпу, и зуб фактически мертвеет. Но при этом процесс интоксикации удается остановить.
Если воспаление не лечить, со временем может возникнуть ряд осложнений, таких как:
- абсцесс;
- острый периодонтит;
- воспаление костной ткани;
- воспаление костного мозга.
Профилактика пульпита
В качестве профилактики стоматологи настоятельно советуют следить за состоянием ротовой полости. При первых симптомах воспаления (боль при жевании, переохлаждении) лучше прийти на осмотр к стоматологу, который вовремя даст рекомендации относительно ухода за зубами. К таким рекомендациям относится чистка зубов два раза в сутки подходящими вам средствами. Вообще, необходим ежегодный осмотр, так как со временем дентин уменьшается и становится уязвимым. Поэтому визит к стоматологу лучше нанести раньше, чем потребуется длительное и сложное лечение тяжелого пульпита. Помните об этом.
Источник


