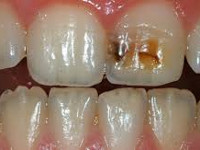
Лечение вывихов и переломов зубов у детей
Травма зубов
Повреждения зубов у детей являются достаточно распространенной типичной травмой при падении на лицо, при ударе лицом о твердые предметы или при ударе твердым предметом по лицу. Наиболее часто травмируются верхние резцы, затем нижние резцы, редко — премоляры (4, 5 зубы) и моляры (6, 7, 8 зубы).
Наиболее частый вид травм — вывихи временных зубов, скол коронок (без вскрытия полости зуба) и вывих постоянных зубов. Перелом корней зубов встречается редко (молочных — практически не встречается).
Классификация травм зубов:
1. Ушиб зуба.
2. Травматическая дистопия зуба (неполный вывих):
по вертикали (вколоченный вывих);
сагиттали;
трансверзали.
3. Потеря зуба (полный вывих, экстракция).
4. Нарушение целостности зуба:
перелом коронки;
перелом корня (косой, продольный, поперечный).
5. Комбинированная травма.
Ушиб зуба
Ушиб зуба — это механическое воздействие на зуб без повреждения его целостности. При ушибе зуба возможно кровоизлияние в пульпу вследствие разрыва сосудисто-нервного пучка. Прикус при этом практически никогда не меняется.
Клиническая картина
Непосредственно после травмы и в течение некоторого времени после нее ребенок может жаловаться на незначительную боль в зубе при накусывании.
При осмотре может выявляться незначительная подвижность травмированного зуба в одном направлении, болезненная перкуссия (постукивание), никаких изменений окружающих тканей и зуба не отмечается. Хирургическое лечение в таком случае не показано.
Состояние пульпы в дальнейшем необходимо оценивать по данным электроодонтодиагностики (ЭОД) учитывая, временные это или постоянные зубы, постоянные со сформированным или с несформированным корнем. ЭОД проводится через 1, 3 и 6 месяцев после травмы в условиях поликлиники. Если со временем прослеживается рост показателей ЭОД, что свидетельствует о гибели пульпы, необходимо проводить эндодонтическое лечение — депульпирование зуба с его пломбированием и пломбированием его канала, если зуб постоянный).
Ушиб зуба следует отличать от:
а) неполной травматической дистопии (в таком случае подвижность зуба возможна в нескольких направлениях, на рентгенограмме — расширение периодонтальной щели):
б) перелома корня (рентгенологическая картина характеризуется нарушением его целостности):
в) внутрипульпарной гранулемы, при которой розовая окраска коронки зуба наблюдается на одной из его поверхностей.
Лечение
Лечение ушиба зуба заключается в обеспечении покоя, исключения его из прикуса, соблюдения механически щадящей диеты. При необходимости проводится противовоспалительное лечение.
Если клинически и по данным ЭОД определяется гибель пульпы в постоянных зубах, следует провести ее удаление и пломбирование канала, а во временных, в зависимости от состояния корня, — лечение или удаление зуба.
В результате ушиба зуба возможны различные исходы:
восстановление функции пульпы;
гибель пульпы;
облитерация канала;
развитие посттравматического периодонтита;
развитие радикулярной кисты;
прекращение формирования корня в постоянном или временном зубе.
Травматическая дистопия зуба (вывих)
В общепринятом понимании слово «вывих» означает стойкое смещение суставных поверхностей сочлененных костей за пределы их физиологической подвижности, вызывающее нарушение функции сустава. Зуб и его соединение с лункой не образуют сустав, ибо отсутствуют компоненты сустава: суставные поверхности, суставная полость и синовиальная жидкость, поэтому и не может быть его вывиха. Исходя из анатомических взаимоотношений зуба и лунки, следует говорить о его травматической дистопии. Понятие «вывих зуба» здесь является условным, как и вывих глаза, хрусталика, сухожилия, нерва, яичка, тем не менее это понятие прочно прижилось в медицинской практике и лексиконе.
Травматическая дистопия (неполный вывих) зуба — это смещение зуба относительно лунки за счет разрыва или растяжения периодонтальных связок и травмирования корнем зуба стенок лунки. При этом происходит изменение положения зуба в одном из трех направлений: по вертикали (выход или погружение его в костную ткань альвеолярного отростка; поворот вокруг продольной оси), по сагиттали (смещение в передне-заднем направлении), по трансверзали (боковое смещение, в сторону соседних зубов).
Жалобы
На наличие подвижного зуба, изменение его положения (увеличение высоты; поворот зуба; смещение коронки кнаружи или внутрь), изменения прикуса после травмы.
Клиническая картина
Травматическая дистопия зуба характеризуется повышенной его подвижностью, изменением обычного положения. При выходе зуба из лунки его режущий край выступает над окклюзионной плоскостью (плоскостью смыкания зубов) — над режущим краем других зубов. При травматическом повороте зуба он может принимать положение под углом вокруг продольной оси. В результате таких перемещений зубов обычно нарушается прикус. При этом нижняя челюсть часто приобретает вынужденное положение, так как ребенок смещае т ее в положение, при котором вывихнутый зуб не контактирует с противостоящим ему зубом на другой челюсти. Помимо этого, отмечается боль в зубе при накусывании. Часто это сопровождается отеком тканей губы, десен, иногда может быть небольшое кровотечение из периодонтальной щели, что свидетельствует о травме сосудисто-нервного пучка. При травматической дистопии зуба пучок часто растягивается, но не рвется, то есть пульпа функционирует. Перкуссия травмированного зуба болезненна. На рентгенограмме определяется расширение периодонтальной щели (равномерное или неравномерное).
При вколоченном вывихе (погружение зуба в костную ткань альвеолярного отростка) может быть отек губы. В полости рта — отек десен, кровотечение из них; зуба на месте нет или видна часть его коронки с уменьшением ее высоты по сравнению с таковой у соседних зубов. Перкуссия травмированного зуба болезненна. Иногда при пальпации альвеолярного отростка под десной можно выявить часть коронки зуба. В случае неясности диагноза и трудности его установления при осмотре проводят рентгенографию альвеолярного отростка в травмированном участке. На рентгенограмме — режущий край коронки травмированного зуба верхней челюсти расположен выше (на нижней челюсти — ниже) соседних зубов. Прослеживаются участки нормальной периодонтальной щели и тень корня без нее (в месте вколачивания). Если сила удара была большой и зуб вышел за пределы лунки, то его можно обнаружить в челюсти, верхнечелюстной пазухе или в мягких тканях.
Дифференциальная диагностика проводится с: переломом альвеолярного отростка; положением зубов при диастеме (треме) в период формирования прикуса; перемещением зуба при болезнях пародонта; аномалией положения зуба; переломом коронки.
Лечение
При травматической дистопии постоянного зуба со смещением под местной или общей (в зависимости от объема травмы, возраста и поведения ребенка) анестезией смещенный зуб устанавливается в правильное положение (репозиция) и фиксируется (иммобилизация).
Фиксация может осуществляться при помощи:
проволочных лигатур, фиксирующих зуб к соседним зубам;
проволочных лигатур на металлической шине-скобе (которая фиксируется к соседним 2-4 зубам, а к ней — вывихнутый зуб);
шины-каппы (из быстротвердеющей пластмассы), фиксирующей травмированный и соседние 2-3 зуба;
шины из пломбировочного материала и т. д.
Выбор материала зависит от характера и объема травмы, от того, какой это зуб, от степени прорезывания соседних зубов, от возраста ребенка.
Вывихнутые молочные зубы репозиции и иммобилизации практически не подлежат и обычно удаляются. Исключением является вколоченный вывих, при котором зуб необходимо оставить на месте, так как в дальнейшем его рост может продолжиться с восстановлением положения зуба (в возрасте до 2 лет). При отсутствии восстановления положения зуба показана консультация ортодонта на предмет необходмости восстановления положения зуба или, что чаще, — удаления. Однако если в результате вколоченного вывиха молочного зуба возникло посттравматическое воспаление (периодонтит), зуб однозначно подлежит удалению. Дефект, оставшийся после удаления зуба можно заместить функционально-косметическим съемным протезом на время, пока не прорежется постоянный зуб.
При вколоченном вывихе постоянного зуба он также, как правило, оставляется на месте (если его смещение в пределах альвеолярного отростка). В дальнейшем показана консультация ортодонта для решения вопроса о восстановлении положения зуба.
В последующем ребенок должен находиться под наблюдением ортодонта (для предотвращения деформаций зубного ряда) и стоматолога-терапевта, который проводит контрольную ЭОД травмированного зуба для выявления возможной гибели пульпы или изменений в тканях периодонта. Если показатели ЭОД свидетельствуют о гибели пульпы, то необходимо провести ее удаление и пломбирование канала зуба.
Неполный вывих зуба может приводить к повреждению сосудисто-нервного пучка этого зуба; развитию периодонтита и периостита, прекращению формирования корня в постоянном или временном зубе; сращению зуба с остатками периодонта в неправильном положении; дефектам и деформациям зубного ряда.
Полный вывих зуба
При таком виде травмы зуб полностью теряет связь с лункой и мягкими тканями (происходит разрыв тканей периодонта, круговой связки, сосудисто-нервного пучка). Чаще во время травмы вывихиваются центральные верхние резцы.
Типичны жалобы на боль в участке травмированного альвеолярного отростка, отек губы, на кровотечение из области травмы и на отсутствие зуба. Иногда пациенты приносят вывихнутый зуб с собой.
Клиническая картина
При осмотре участка повреждения выявляется отсутствие зуба, может быть умеренное кровотечение из лунки, возможно повреждение мягких тканей альвеолярного отростка.
На рентгеновских снимках отмечается отсутствие зуба как в лунке, так и в окружающих тканях.
Необходимо удостовериться, что это не вколоченный вывих и не перелом зуба в области корня.
Лечение
При полном вывихе осуществляют реплантацию зуба (постоянные зубы со сформированным хотя бы на половину длины корнем). Во всех других случаях реплантация не проводится, а через 1-2 месяца осуществляют замещение отсутствующего зуба протезом. Вопрос реплантации молочного зуба со сформированным и не начавшем рассасываться корнем — спорный и сложный, так как надежность фиксации зуба сильно зависит от состояния соседних зубов.
Этапы реплантации такие: под местным или общим обезболиванием проводится тщательный кюретаж лунки — убирается сгусток, мелкие отломки кости, инородные тела, проводится обработка лунки антисептиками и обязательно вызывают кровотечение со стенок лунки (то есть лунка не должна быть «сухой»). В дальнейшем врач избирает лечебную тактику относительно пульпы вывихнутого зуба. Ориентировочный срок, прошедший от момента потери зуба до его реплантации, когда можно обойтись без пломбирования канала, — 6-12 часов. Опыт свидетельствует, что в эти сроки пульпа не погибает. При отдаленной реплантации, когда с момента травмы прошло более 12 часов, проводят удаление пульпы и пломбирование канала зуба. Затем зуб помещают в лунку и фиксируют.
Обязательно проводится противовоспалительная (антибактериальная) терапия. Особое значение в процессе приживления зуба имеет соблюдение гигиены полости рта.
Возможными последствиями полного вывиха зуба при отсутствии лечения может быть возникновение воспалительных процессов мягких тканей и кости; дефект зубного ряда.
Перелом коронки зуба (скол)
Различают скол эмали, скол коронки в пределах дентина, скол всей коронки.
Жалобы
При сколе эмали зуба и коронки в границах дентина дети предъявляют жалобы только на наличие дефекта коронки зуба, пульпа чаще не поражается. При переломе зуба в пределах дентина или всей коронки жалобы на боль при приеме горячей или холодной пищи или на острый край, царапающий язык или слизистую губы или щеки.
Клиническая картина
Отмечается нарушение целостности коронки зуба в пределах эмали и дентина (иногда с раскрытием полости зуба) или почти полное отсутствие коронки. Повышенная подвижность зуба наблюдается редко или может быть в незначительной степени. Иногда бывает болезненной перкуссия. На рентгенограмме определяется дефект коронки в границах эмали и дентина, над пульповой камерой имеется слой дентина (при невскрытой полости зуба) или он отсутствует (при открытой полости зуба).
Лечение
При переломе коронки в пределах эмали (скалывании) проводится шлифование острых краев и покрытие поверхности фторлаком или другим реминерализирующим средством, зубу обеспечивается покой путем «исключения» его из прикуса. В последующем дефект коронки зуба устраняют пломбировочными материалами.
При скалывании коронки зуба в пределах эмали и дентина без раскрытия пульпарной камеры на место скола накладывают защитную пломбу и предохранительную коронку. Через 1-2 недели, когда сформируется достаточное количество нового дентина, после проведения контрольной ЭОД осуществляется восстановление коронки пломбировочными материалами.
При переломах коронки зуба с раскрытием пульпарной камеры, если после травмы прошло 24 часа, проводится удаление пульпы с последующим пломбированием канала и устранением дефекта коронки зуба. Если травма зуба была получена не позднее 24 часов от момента обращения, возможно сохранить пульпу с защитой коронки зуба и последующим устранением дефекта пломбировочными материалами. Дети с переломом коронки зуба находятся на диспансерном наблюдении до полного формирования корня зуба.
При полном переломе коронки зуба проводится пломбирование канала и в последующем проводится восстановление коронки штифтовым зубом в случае постоянного зуба со сформированным или сформированным на две трети корнем или без штифта пломбировочными материалами.
Перелом корня зуба
Как правило, чаще ломаются корни постоянных резцов. Переломы корней молочных зубов наблюдаются очень редко, что обусловлено особенностями анатомии молочного зуба и альвеолярного отростка у младших детей.
Перелом корня постоянного зуба бывает косым, продольным, осколочным и комбинированным.
Жалобы
Ребенок обычно жалуется на боль при накусывании, подвижность зуба, отек десен в области травмированного зуба.
Клиническая картина при переломах корня зуба скудная и зависит от уровня перелома, степени смещения отломков, повреждения пульпы. Может быть незначительная подвижность, болезненные перкуссия и надавливание на зуб.
Окончательный диагноз устанавливается после прицельного рентгеновского снимка зуба. На рентгенограмме определяется место перелома корня зуба.
Лечение
В подавляющем большинстве случаев при переломе корня молочного зуба зуб подлежит удалению.
При переломе верхушки корня у постоянного зуба и последующем возникновении периодонтита верхушка корня подлежит удалению после пломбирования канала и ликвидации воспалительных явлений. Если же воспаления нет, то верхушку не удаляют.
При переломе корня постоянного зуба в средней его части, если пульпа погибла, канал пломбируют и изготовляют штифтовую коронку. В тех случаях, когда пульпа не погибает, зубу обеспечивается покой путем выключения его из прикуса. В течение последующих 6 месяцев ребенок находится под наблюдением стоматолога-терапевта, который осуществляет контроль ЭОД зуба и при необходимости проводит его лечение.
Продольный (вертикальный) перелом зуба, как и оскольчатый, — абсолютное показание к удалению зуба.
Комбинированная травма
Характеризуется сочетанием нескольких видов повреждений зубов:
смещение зуба в двух или нескольких направлениях при вывихе;
вывих зуба с переломом коронки;
вывих зуба с переломом корня;
вколоченный вывих зуба с переломом коронки;
вколоченный вывих зуба с переломом корня;
полный вывих зуба в сочетании с переломом коронки или корня его и т. д.
Лечение осуществляется в зависимости от вида травмы.
Источник
Повреждения
зубов верхней челюсти, по данным
литературы, составляют 64,4%, нижней-22,1%,обеих
челюстей одновременно- 13,5%.
Вывих
зуба. Различают
неполный, полный и вколоченный вывихи
зуба. При этом происходят частичный
или полный разрыв волокон периодонта,
различной степени повреждения
сосудисто-нервного пучка зуба. Вывих
может быть изолированным, сопровождаться
переломом коронки или корня зуба,
переломом альвеолярного отростка или
челюсти.
Перелом
зуба. Перелом
может возникнуть в любом участке зуба.
Возможен отлом части коронки без вскрытия
полости зуба и со вскрытием ее, отлом
всей коронки, перелом корня на различном
уровне, перелом коронки и корня
одновременно. Перелом зуба может быть
продольным, поперечным, косым. Линия
перелома может проходить по эмали,
эмали и дентину, цементу и дентину. Не
исключены и другие взаимоотношения.
Классификация
острой травмы зуба. (Чупрынина Н.М., 1985)
Перелом
(поперечный, косой, продольный):
а)
коронки в зоне эмали;
б)
коронки в зоне эмали и дентина без
вскрытия полости зуба;
в)
коронки в зоне эмали и дентина со
вскрытием полости зуба;
г)
зуба в области эмали, дентина и цемента;
д)
корня в пришеечной, средней и верхушечной
трети.
2. Переломы альвеолярного отростка.
Классификация
переломов альвеолярного отростка
(К.С.Ядрова, 1968)
1.частичный
— линия перелома проходит через наружную
часть альвеолярного отростка; возникает
перелом наружной компактной пластинки
в пределах лунок нескольких зубов и
части межзубных перегородок;
2.неполный
— линия перелома в виде трещины проходит
через всю толщу альвеолярного отростка,
захватывая наружную и внутреннюю
компактные пластинки, губчатое вещество;
смещения отломков не происходит;
3.полный
— две вертикальные линии перелома
объединены одной горизонтальной и
проходят через толщу всего альвеолярного
отростка;
4.оскольчатый
— линии переломов пересекаются в
нескольких направлениях;
5.с
дефектом кости — отрыв сломанной части
альвеолярного отростка.
Альвеолярный
отросток верхней челюсти ломается чаще,
чем отросток нижней,
и преимущественно во фронтальном
отделе, реже — в боковом.
Переломы
челюстных костей бывают: травматический
и патологический; прямой, непрямой
(отраженный) и смешанный; полный и
неполный (трещина); одинарный, двойной,
множественный; односторонний и
двусторонний; линейный,крупно- и
мелкооскольчатый; с наличием зубов на
отломках и при отсутствии зубов; со
смещением отломков и без смещения;
открытые и закрытые; проникающие (в
полость рта, носа, придаточные пазухи,
глотку, трахею) и непроникающие;
изолированные и сочетанные. Переломы
в зависимости от направления щели
перелома и ее формы могут быть: поперечные,
продольные, косые, дырчатые, аркообразные,
винтообразные и зигзагообразные.
3. Переломы верхней челюсти.
Неогнестрельные
переломы верхней челюсти по данным
различных авторов составляют от 4,6
до10% от всех переломов костей лица.
Переломы
верхней челюсти проходят обычно по
одной из трех типичных линий наименьшего
сопротивления, описанных Ле-Фором:
верхней, средней и нижней. Их принято
называть линиями Ле-Фора (Из учебника
«Хирургическая стоматология» под ред.
Т.Г Робустовой. – М.: Медицина, 1990).
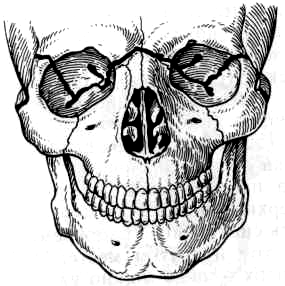 I
I
тип (Ле-Фор I)
— Линия
перелома проходит через носолобный
шов, по внутренней стенке глазницы до
места соединения верхнеглазничной и
нижнеглазничной щелей. Далее она
переходит на наружную стенку глазницы,
образованную глазничной поверхностью
большого крыла клиновидной кости и
скуловой кости, идет по ней вверх и
кпереди до верхнего наружного угла ее,
который пересекает в области
лобно-скулового шва или вблизи от него.
Затем направляется кзади и вниз по
большому крылу клиновидной кости и
доходит до верхнего отдела крыловидного
отростка и тела этой кости. Ломается
скуловой отросток височной кости и
перегородка носа в вертикальной
плоскости. При переломе Ле-Фор- I
отделяются лицевые кости от костей
лицевого скелета.
I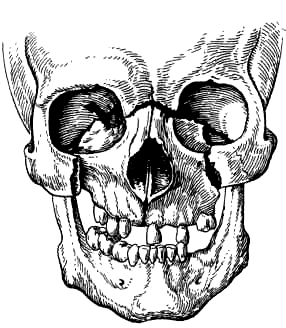 I
I
тип (Ле-Фор-II)
— Линия перелома проходит в месте
соединения лобного отростка верхней
челюсти с носовой частью лобной кости
и костями носа(носолобный шов) , а затем
– по медиальной стенке глазницы,
образованной слезной костью и латеральной
поверхностью тела клиновидной кости,
вниз до нижней глазничной щели. Далее
по нижней стенке глазницы, которая
образована глазничной поверхностью
верхней челюсти и скуловой кости,
глазничным отростком небной кости,
линия перелома идет кпереди до
подглазничного края, пересекает его по
скулочелюстному шву или вблизи от него.
Линия перелома может пройти через
подглазничное отверстие. По передней
стенке верхней челюсти вдоль скулочелюстного
шва она переходит кзади на бугор верхней
челюсти и крыловидный отросток
клиновидной кости. При двустороннем
переломе может ломаться перегородка
носа в вертикальной плоскости. Часто
ломается решетчатая кость с решетчатой
пластинкой, т.е. основание черепа.
Возможны сотрясение мозга и перелом
основания черепа не только в передней,
но и в средней черепной ямке.
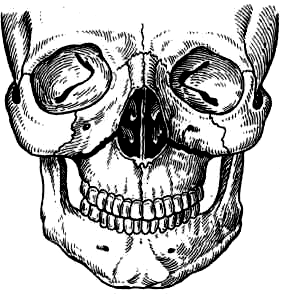 III
III
тип (Ле-Фор III)
– Линия
перелома проходит в горизонтальной
плоскости, над альвеолярным отростком
и сводом твердого неба. Начинаясь у края
грушевидного отверстия с двух сторон,
она идет кзади выше дна верхнечелюстной
пазухи, проходит через бугор и нижнюю
треть крыловидного отростка клиновидной
кости.
В
клинике переломы верхней челюсти не
всегда бывают симметричными. Например
перелом верхней челюсти может произойти
по Ле Фор-I
с одной стороны и Ле Фор-II
с другой, или по Ле Фор-II
с одной стороны и Ле Фор-III
с другой, а также быть односторонним.
Односторонний
перелом верхней челюсти.
При
этом ломается тело верхней челюсти
с крыловидным отростком клиновидной
кости соответствующей стороны или без
него. В области передней и подвисочной
стенок (бугра) верхней челюсти линия
перелома проходит выше дна верхнечелюстной
пазухи, а в области твердого неба —
латеральнее срединного шва. По средней
линии твердого неба линия перелома
никогда не проходит,так как
приложенная сила чаще всего направлена
параллельно небному контрфорсу. На
твердом небе линия перелома может иметь
зигзагообразную или линейную форму.
Таким образом, при этом типе перелома
образуется два неодинаковых по размерам
костных фрагмента, представленных
сломанной челюстью с одной стороны и
неповрежденной — с другой. Каждый из
них включает верхнюю челюсть, небную
кость, крыловидный отросток клиновидной
кости. Перегородка носа соединена с
неповрежденной верхней челюстью.
Однако она может ломаться, если щель
перелома пересекает среднюю линию.
Отломленный фрагмент смещается вниз
и кзади (действие приложенной силы и
тяга медиальной крыловидной мышцы), а
также кнаружи (действие волокон нижней
головки латеральной крыловидной мышцы,
прикрепляющихся к наружной поверхности
крыловидного отростка клиновидной
кости). Это обуславливает нарушение
прикуса.
Соседние файлы в папке ортопедия 8 семестр
- #
- #
Источник