Лечение ушиба поджелудочной железы
Открытые травмы как причины разрыва
От хронического панкреатита одинаково умирают как женщины, так и мужчины.
Чаще всего наступление летального исхода наблюдается в первую неделю развития острой формы болезни.
В такой ситуации диагностируется врачами геморрагическая или смешанная форма болезни. Прогрессирование патологии сопровождается изменениями в поджелудочной, которые могут спровоцировать смерть больного.
Летальный исход наступает в следующих случаях:
- В случае появления тотальных изменений в структуре тканей и клеток органа.
- При формировании экссудата и формирования некротических очагов.
- При реактивных патпроцессах в очагах.
При указанных выше ситуациях время до наступления летального исхода исчисляется от нескольких часов до нескольких суток.
В редких ситуациях срок жизни пациента в такой ситуации может исчисляться месяцем.
Это связано с тем что панкреатические ферменты содержащиеся в составе сока поджелудочной железы не находя выхода в просвет двенадцатиперстной кишки активируются в тканях поджелудочной и осуществляют переваривание тканей органа.
Самопереваривание приводит к некрозу ткани органа. Смерть от поджелудочной железы может наступить по причине перекрытия протока поджелудочной.
Объем и характер механических повреждений этого органа зависят от травмы – открытая она или закрытая. Бывают и мелкие, незаметные кровоизлияния и сотрясения тканей поджелудочной железы. 3) полный разрыв железы. При открытых травмах чаще всего страдает тело органа, а при закрытых — головка и хвост. При огнестрельных и колото-резаных ранениях железы повреждаются селезеночные сосуды.
Виды разрывов поджелудочной железы
Под панкреатитом понимается целый комплекс отличающихся между собой патологических нарушений сопровождающих функциональную деятельность поджелудочной железы.
Различные типы заболевания делятся на отдельные недуги в зависимости от характера поражения органа, в зависимости от течения болезни, а также в зависимости от фазы прогрессирования болезни.
Определение типа недуга определяется в процессе проведения диагностики патологии.
Система классификации в зависимости от течения включает в себя следующие разновидности патологии:
- Острую.
- Острую рецидивирующую.
- Хроническую.
- Обострение хронической формы.
В зависимости от характера поражения выделяют следующие формы:
- отечную;
- деструктивную, представляющую собой панкреатонекроз;
- мелкоочаговую;
- среднеочаговую;
- крупноочаговую;
- тотально-субтотальную, представляющую собой одновременное поражение всех частей тела железы;
В зависимости от прогрессирования недуга выделяют следующие фазы болезни:
- Ферментативная – до 5 первых суток.
- Реактивная, начинается с 6 суток и продолжается до 14.
- Секвестрационная – начинается после 15 суток.
Последняя фаза прогрессирования недуга – исходная, начинается спустя полугодие после начала развития патологии.
Причины разрыва поджелудочной железы чаще всего заключаются в ходе получения ранения из огнестрельного или холодного оружия, а также в случае получения сильных побоев, сдавливания брюшной полости, удара в область живота и поясницы, в ходе проведения операции. Другие причины разрыва мало возможны.
Развитие патологии в результате получения травмы железы
В результате получения травмы орган может получить надрыв или разрыв, лопнуть в такой ситуации может только сформировавшаяся киста, которая на протяжении длительного времени располагалась в тканях органа. В результате травмы ферменты вырабатываемые железой начинают разрушать ткани саго органа. В случае получения такой травмы очень сложно провести сшивание разрыва ткани.
Сшивание поврежденной железы является неотложной хирургической операцией. Расположение железы обеспечивает ей относительно надежную защиту от внешнего травматического воздействия.
Симптомы и лечение панкреатита у детей
Организм детей более динамичен, чем взрослый и живо отвечает на все изменения.
Любое нарушение привычного режима может спровоцировать у ребенка заболевание, в том числе и панкреатит – воспаление поджелудочной железы.
Поджелудочная железа — один из важнейших органов, который производит ферменты, расщепляющие компоненты продуктов. Сок, выделяемый железой, помогает переварить еду.
Также она производит гормоны, которые корректируют количество сахара в организме. В целом проблемы, связанные с панкреатитом, влекут за собой сбои во всем организме.
Классификация панкреатита у детей
Лишь от 5 до 20% детского населения сталкиваются с этой проблемой.
Признаки тяжелых форм заболевания
Острый и хронический панкреатит в момент его обострения имеют схожие симптомы.
Основным отличием между этими формами болезни является то, что при хронической разновидности появление характерной симптоматики не происходит резко, зато появляющиеся симптомы длятся дольше, чем при остром.
Первым признаком патологии являются болевые ощущения.
Ушибы, надрывы капсулы и ткани поджелудочной железы, кровоизлияния, глубокие и полные разрушения и размозжения могут вызвать сильное кровотечение в брюшную полость или забрюшинную клетчатку. Из-за нарушения целостности панкреатических протоков в окружающие ткани поступают ферменты, вырабатываемые поджелудочной железой, что вызывает отеки, тромбозы, жировые некрозы сосудов и самой железы.
Разрушение железы является серьезным осложнением панкреатита, в результате которого развился смертельно опасный перитонит.
Симптомы и лечение панкреатита у детей
Признаки повреждения схожи с симптомами при панкреатите. А именно: ноющие или острые боли в области живота, чувство тошноты и рвоты, а также резкое повышение температуры. Но в целом степень проявления и сами симптомы во многом зависят от характера повреждений, наличия сопутствующих инфекций, воспалительных процессов и других заболеваний.
Тем не менее, существуют ряд симптомов, которые указывают на серьезные повреждения органа и, несомненно, обратят внимание на состояние человека. Такими симптомами являются:
- Болевой шок.
- Внутреннее кровотечение с явным потемнением кожного покрова в этой области (от багрового до синего).
- Жгучая боль в подвздошной области с отдачей в поясницу.
- Резкая острая боль сразу после получения травмы, которая достаточно быстро стихает, но вскоре за ней появляется еще более сильная боль.
- Развитие перитонита и скопление в капсуле железы крови или геморрагического выпота.
- Бледность кожи.
- Понижение артериального давления.
- Болезненность при пальпации.
- Слабый пульс.
- Мышцы живота практически не участвуют во время дыхания.
- Повышается температура тела.
При наличии внутреннего кровотечения наблюдается тахикардия и гипотония. Очень часто, если человек получил травму в состоянии алкогольного опьянения, то симптомы проявляются позже и в меньшей степени. Но с течением времени резко осложняются, что влечет за собой серьезные последствия вплоть до летального исхода.
Важно. Это обусловлено изменением состава крови алкоголем и притуплением многих чувств.
Методы диагностики
При проведении диагностики для выявления патологии применяются различные методы.
При проведении общего анализа крови выявляется увеличение показателя СОЭ, повышается количество лейкоцитов в крови, помимо этого в крови наблюдаются и другие признаки наличия в организме пациента воспалительного процесса. Дополнительно проводится тест на глюкозу.
Проведение биохимического анализа крови позволяет определить степень активности амилазы, трипсина и иных ферментов вырабатываемых поджелудочной.
Проведение анализа мочи позволяет выявить наличие в организме воспалительного процесса.
Анализ каловых масс дает возможность выявить наличие в них непереваренных остатков и вкраплений жира, что свидетельствует о нарушении процессов пищеварения.
Использование УЗИ органов брюшной полости выявляет наличие патологий в железе и изменение ее структуры и размеров.
Помимо этого при необходимости лечащий врач для уточнения диагноза назначает проведение следующих обследований:
- рентгенографию брюшной полости;
- эзофагогастродуоденоскопию;
- эндоскопическую ретроградную холангиопанкреатографию.
Выбор способа терапии осуществляется лечащим врачом после проведения полного обследования организма и получения результатов обследования.
Диагноз подтверждается совокупностью данных:
- Характерным анамнезом (упоминание о падении или получении удара в живот, например).
- Типичной клинической картиной.
- Изменениями в биохимическом исследовании крови.
- Результатами ультразвукового обследования или компьютерной томографии.
При открытой травме живота экстренно выполняется лапаротомия, а диагностика основывается на интраоперационной ревизии брюшной полости.
Диагностика травмы в поджелудочной железе осложняется наличием алкогольного опьянения пациента или травмой головы. При этом симптоматика бывает не ярко выражена, а при не проведении операции через 2-3 суток разрыва органа чаще всего наступает смерть. Основными методами диагностика повреждения органа являются:
- Сдача мочи на показатель активности амилазы.
- Сдача крови на уровень сахара, лейкоцитов, эритроцитов и уровень гемоглобина.
- Лапароскопия. Помогает определить тип, опасность травмы и необходимость операции.
Кстати во время лапароскопии врач видит наличие внутреннего кровотечения, повреждение соседних органов и тканей, а также присутствие гнойного воспаления и некроза тканей. На основе всех полученных данных определяется необходимость лечения и ее метод.
Рентген при диагностике поджелудочной железы практически не эффективен, а также очень часто не может быть задействован ввиду тяжелого состояния больного.
Диагностика и лечение данного вида повреждений значительно сложнее. При состояниях, требующих экстренного оперативного вмешательства (внутрибрюшное кровотечение, повреждение полого органа), диагностические проблемы решают с помощью интраоперационной ревизии.
Хирургическая тактика и принципы оказания оперативного пособия не отличаются от таковых при открытых повреждениях поджелудочной железы.
.
В диагностике закрытых повреждений поджелудочной железы имеет значение механизм травмы и особенности травмирующего фактора, когда точка приложения вектора силы приходится на эпигастрий, левое подреберье, поясничную область.
На точку приложения силы травмирующего фактора при клиническом обследовании пострадавшего могут указывать следы ушибов, кровоподтёки и ссадины. Особое внимание должны привлекать такие ситуации, как закрытая травма живота в результате автомобильной аварии, падения с высоты, удара в область эпигастрия или в поясничную область, когда повреждение поджелудочной железы наиболее вероятно.
В первые часы после травмы наибольшую информацию о состоянии поджелудочной железы даёт определение активности её ферментов в сыворотке крови и в моче. Самый распространённый и доступный метод — исследование амилазы.
Даже небольшое повышение её активности хотя бы в одной из исследуемых сред следует расценивать как возможное проявление травматического панкреатита и показание к проведению специфической терапии. Исследование необходимо повторять неоднократно в течение суток и в последующие дни, что позволит судить о развитии патологического процесса и эффективности проводимой терапии.
Нормальные показатели активности амилазы не свидетельствуют об отсутствии патологического процесса в поджелудочной железе, что может быть связано с различными причинами: нарушением функции почек, гемодилюцией, масштабами панкреонекроза и прочими факторами.
Известно, что чувствительность амилазного теста в диагностике травматического панкреатита прямо пропорциональна срокам, прошедшим после травмы, и не превышает 50%. Сегодня наиболее чувствительным (98%) лабораторным экспресс-тестом в ранней диагностике травматического панкреатита является определение концентрации трипсиноген-активированного пептида в моче пострадавшего.
Лечение
Лечение проводится комплексное, с использованием оперативного доступа и методов консервативной терапии.
При подозрении на поверхностные небольшие разрывы допускается операция лапароскопически методом. В случае большого повреждения, массивного кровотечения доступ только срединный. В ходе операции возможно ушивание поврежденной ткани, иссечение части органа или гематомы, лигирование сосудов, санация брюшной полости и введение при необходимости резиновых дренажей.
Консервативная терапия направлена на остановку кровотечения (проведение инфузионной терапии эритроцитарной массой, криоплазмой, внутривенное введение дицинона, аминокапроновой кислоты) и купирование панкреатической токсемии (путем введения ингибиторов протеолиза).
Таким образом, травматическое повреждение поджелудочной железы носит серьезный характер и в большом проценте случаев приводит к развитию осложнений и даже летального исхода.
Лечение травмы в поджелудочной железе проводится только хирургическим путем методом лапаротомии. Такая методика способствует предотвратить большие кровопотери, а также возможные неприятные последствия, такие как киста. Наряду с этим обязательно проводят медикаментозную терапию по устранению болевого шока.
При незначительной травматизации органа обходятся обкалыванием места травмы обезболивающим, после чего накладывают несколько швов в месте повреждения органа и устанавливают дренажную трубку в капсуле железы.
В случае же большого разрыва железы требуется серьезная операция по сшиванию краев в месте разрыва. Стоит отметить, что такая операция проводится только при помощи необходимого современного оборудования и требует высокой квалификации врача.
Важно. Если же произошел отрыв части поджелудочной железы, тогда целесообразным будет проведение резекции органа с удалением поврежденной части.
Возможные последствия
Причины развития осложнений патологии достаточно закономерны в своем развитии. Кровоизлияния, ушибы, разрывы капсулы и паренхимы могут сопровождаться образованием подкапсульной или внутриорганной гематомы, а также развитием сильного внутреннего кровотечения в полость брюшины и забрюшинную клетчатку.
Разрушение ткани железы всегда сопровождается нарушением целостности мелких сосудов и панкреатических ходов. Следовательно, ферменты поступают в окружающие ткани и структуры, вызывая их отек, формирование тромбозов, некрозов.
Впоследствии присоединяется посттравматическое воспаление паренхимы, которое может закончиться расплавлением ткани поджелудочной и образованием гнойных секвестров, абсцессов в забрюшинном пространстве.
Частые последствия разрыва поджелудочной железы:
- панкреонекроз;
- панкреатит;
- внутреннее (скрытое) кровотечение и геморрагический шок;
- тромбоз воротной, верхней брыжеечной, селезеночной вены;
- абсцессы и секвестры.
Клинический опыт и различные исследования доказали, что панкреатит после травмы железы развивается в любом случае независимо от степени тяжести полученной патологии.
Травматический панкреатит имеет все аналогичные стадии и фазы, которые характерны для обычного острого деструктивного воспаления поджелудочной. Особенность заключается лишь в том, что должная фаза токсемии обычна завуалирована сопутствующими проявлениями травмы, а период деструкции наступает гораздо раньше и характеризуется более яркой клинической картиной.
Сложность и опасность последствий зависит от серьезности травмы, а также от времени, которое прошло после нее. К основным последствиям относят:
- Разрыв органа (полный или частичный).
- Сотрясение железы.
- Сквозной или подкапсулярный разрыв паренхимы.
- Тромбоз вены (селезеночной, брыжеечной или воротной).
- Отек.
- Кровоизлияние, гематома органа. Кровоизлияние может быть в забрюшинную клетчатку и соседние ткани.
- Некроз тканей органа.
- Попадание панкреатического сока в брюшную полость и ткани.
- Острый воспалительный процесс.
- Наступление болевого шока.
- Перитонит и панкреонекроз.
Это наиболее частые последствия разрыва поджелудочной железы. Но наиболее опасные – это некроз и панкреатит, так как именно они часто приводят к смерти без вовремя оказанной профессиональной медицинской помощи.
Источник
Лечение травм поджелудочной железы. Тактика
Комитет AAST по градации повреждений органов выпустил руководство по лечению и категоризации травм поджелудочной железы. Оно разработано на основе ряда опубликованных систем классификации, которые были предложены для описания этих повреждений. Это руководство подчеркивает, что главными факторами, определяющими осложнения и смертность при травме поджелудочной железы, являются структурная целостность главного панкреатического протока и расположение места повреждения относительно брыжеечных сосудов.
Шкала органных повреждений для поджелудочной железы:
I степень травмы: Гематома — небольшой ушиб без повреждения протоков
Разрыв — поверхностный разрыв без повреждения протоков
II степень травмы: Значительный ушиб без травмы протоков и потери ткани
Значительный разрыв без травмы протоков и потери ткани
III степень травмы: Полный дистальный разрыв или повреждение паренхимы и протоков
IV степень травмы: Полный проксимальный (справа от верхней брыжеечной вены) разрыв transection или повреждение паренхимы
V степень травмы: Массивный разрыв головки поджелудочной железы
Лечение I и II степеней травм поджелудочной железы
Подавляющее большинство повреждений и ушибов паренхимы при интактном протоке лечится путем хирургического гемостаза и дренирования. Разрывы капсулы, которые не кровоточат, не ушиваются и могут быть просто дренированы закрытой системой с аспирацией.109 Бессмысленные попытки ушить разрывы без признаков разрыва протока (III степень) или утраты ткани могут привести к образованию в дальнейшем псевдокисты, тогда как подавляющее большинство отграниченных незначительных панкреатических свищей самоограничивается и может быть легко излечено мягкими активными дренажами (Jackson Pratt).
Мы широко используем катетерные дренажи, так как многие из небольших повреждений потребуют дренирования в течение нескольких дней. Если концентрация амилазы в отделяемом ниже, чем в сыворотке крови, то дренажи обычно удаляют через несколько дней. Если уровень амилазы поднимается, мы продолжаем дренирование, пока не исчезнут признаки истечения панкреатического сока.
Так как даже при небольших травмах поджелудочной железы часто бывает длительная динамическая кишечная непроходимость, то в таких случаях мы часто применяем доступ к дистальной тонкой кишке в виде пункционной катетерной еюностомии. Учитывая, что состав большинства стандартных средств для энтерального питания увеличивает объем панкреатического секрета и концентрацию амилазы, элементные диеты с низким содержанием жира и более высоким рН (4,5) меньше стимулируют поджелудочную железу и особенно хорошо подходят для введения через катетерную еюностому.
Лечение III степени травмы поджелудочной железы
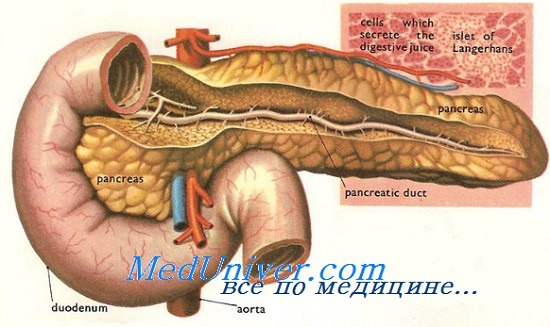
Повреждения панкреатического протока (III—IV степень) всегда требуют лечения для предотвращения панкреатического асцита или свища с обильным отделяемым. Большинство повреждений протоков можно обнаружить либо при предоперационном обследовании стабильного пациента, либо операционной ревизии, как было описано выше. Анатомическая граница между головкой и телом поджелудочной железы располагается около места, где верхние брыжеечные сосуды проходят под шейкой железы.
Эта анатомическая граница разделяет панкреатическую ткань приблизительно пополам и служит анатомическим маркером правой и левой части железы. Тактика лечения основывается на анатомическом расположении травмы паренхимы и протока (проксимально или дистально). Повреждения протока у шейки или дистальнее нее часто происходят в результате закрытой травмы и окончательно устраняются путем дистальной резекции железы. У подавляющего большинства пациентов дистальная резекция не связана с сомнениями по поводу дальнейшей экзокринной и эндокринной функции поджелудочной железы.
Если в этой ситуации есть соображения относительно проксимального повреждения протока (IV степень), то можно выполнить панкреатографию через конец пересеченного протока. По нашему опыту, такие ситуации встречаются редко. Поджелудочная железа пересекается в месте повреждения протока и проксимальная культя закрывается, часто с помощью сшивающего устройства. Мы предпочитаем использовать тип ТА со скобками 4,8 мм, чтобы избежать избыточного раздавливания железы. В качестве альтернативы паренхиму можно ушить полнослойными матрацными швами из нерассасывающегося материала, используя технику без раздавливания.
У молодых пациентов с травмой панкреатический проток маленький, но его обычно можно обнаружить с помощью петель. После обнаружения его нужно отдельно перевязать во время пересечения железы. Хотя некоторые авторы предлагают при более проксимальных резекциях отведение секрета через панкреатикоеюностомию на петле по Ру, мы не считаем, что это оправдано. У гемо-динамически стабильного пациента дистальную резекцию часто можно выполнить без спленэктомии. При первичной лапаротомии практически у всех пациентов с повреждениями III степени и более нужно предпринять все попытки для создания доступа к тонкой кишке для энтерального питания, чтобы избежать использования парентерального питания с неизбежными рисками и осложнениями.
Лечение IV степени травмы поджелудочной железы
Повреждения справа от сосудов и повреждения головки поджелудочной железы являются наиболее сложными из травм железы. Обдумывая расширенную дистальную резекцию поджелудочной железы, нужно тщательно оценить оставшуюся ткань железы с учетом дальнейшей функции.116 Перед этим проводится детальная оценка состояние панкреатического протока и общего желчного протока. Возможности интраоперационной оценки включают дуоденотомию и панкреатографию, хотя в большинстве случаев адекватно определить непрерывность протока можно при ревизии и местном осмотре. Если состояние протока не определяется, мы предпочитаем широкое наружное дренирование и послеоперационную ЭРХПГ оценку протока при возможности со стентированием.
Резекция более 85% поджелудочной железы может быть связана с существенным риском панкреатической недостаточности. Иногда проксимальные повреждения протока (справа от сосудов) можно устранить путем расширенной дистальной резекции железы, но только когда ампула интактна и останется не менее 20% ткани железы. В редких случаях, когда резекция приведет к оставлению менее 20% интактной ткани поджелудочной железы, ее следует пересечь, проксимальный сегмент закрыть, а дистальный дренировать в панкреатикоеюностомию с кишкой по Ру. При обзоре четырех самых больших недавних публикаций о травме поджелудочной железы, начиная с 1990 г., такая операция была применена всего у двух (0,5%) из 399 пациентов.
Современные тенденции подчеркивают эффективность изолированного активного закрытого дренирования даже при обширных проксимальных травмах железы. Однако эффективность этой техники при тяжелых повреждениях протока еще нужно доказать.
Сочетанные повреждения поджелудочной железы и двенадцатиперстной кишки. Сочетанные повреждения поджелудочной железы и двенадцатиперстной кишки достаточно часты, учитывая их близкое расположение. Такие повреждения чаще бывают при проникающей травме. Наличие повреждения обоих органов значительно увеличивает частоту осложнений и смертельных исходов, которые при со-четанных травмах превышают 30%, в два раза больше, чем при изолированных травмах. Поэтому сочетанные повреждения требуют особого внимания. Простые повреждения двенадцатиперстной кишки с ограниченной утратой ткани, в сочетании с панкреатической травмой при интактном протоке можно лечить путем первичного шва кишки и дренирования.
В этой ситуации повышен риск несостоятельности швов двенадцатиперстной кишки, и мы широко применяем в качестве дополнения выключение привратника. Соображения о защите линии швов при этом особенно оправданы, когда сомнительна целостность панкреатического протока.
Лечение V степени травмы поджелудочной железы
Недавний опыт применения техник поэтапного ограничения последствий травмы показывает, что при разрушительных травмах головки поджелудочной железы панкреатодуоденальная резекция, хотя и редко обоснована, но может быть выполнена с результатами, похожими на таковые при онкологических операциях. Другие показания к этой операции включают подтвержденное пересечение внутрипанкреатической части желчного протока и проксимального главного панкреатического протока, или отрыв фатеровой ампулы от двенадцатиперстной кишки с полным разрушением второй части кишки. Диагностика требует холангиографии, обычно через желчный пузырь, для подтверждения наличия или отсутствия сообщения между желчным протоком и двенадцатиперстной кишкой. В некоторых случаях оценку ампулы и общего желчного протока можно выполнить через место повреждения. Недавние опубликованные работы по травме поджелудочной железы показывают, что частота панкреатодуоденальных резекций после травмы составляет 3%.
У некоторых пациентов поздние осложнения в виде рецидивирующего сепсиса или не закрывающегося свища могут потребовать экстирпации.
Таким образом, при обширной травме поджелудочной железы и двенадцатиперстной кишки необходим индивидуальный подход. Такие травмы почти всегда имеют место на фоне сочетанных повреждений сосудов или других органов, поэтому активную обработку и реконструкцию у нестабильных пациентов с коагулопатией следует отложить. В некоторых случаях невосстановимое на первый взгляд повреждение выглядит более перспективно при повторном осмотре на следующий день.
Неоперативное лечение травм поджелудочной железы
С ростом неоперативных подходов в педиатрии развернулись дискуссии относительно лечения закрытых травм поджелудочной железы. В нескольких работах сообщалось об успешном неоперативном лечении, которое включало полный покой кишечника, парентеральное питание и последовательная КТ с наблюдением. Успех этого подхода безусловно определяется редкостью серьезных повреждений протока у детей, например, в одной серии частота была 0,12%. Хотя большинство успешно вылеченных случаев относилось к I и II степени, другие авторы сообщили об удовлетворительном лечении разрыва протока с помощью ЭРХПГ и стентирования, включая отдельные случаи во взрослой популяции. При осложнениях, таких как панкреонекроз и образование псевдокист, выполнялось чрескожное дренирование, а лапаротомия была оставлена для отдельных случаев.
Мы считаем, что в большинстве случаев риск пропущенного повреждения и связанных с ним осложнений не позволяет проводить неоперативное лечение. Наш подход заключается в ведении таких пациентов как взрослых, с особым вниманием к возможности сохранения селезенки, если выполняется дистальная резекция поджелудочной железы.
— Также рекомендуем «Кровотечение при травме поджелудочной железы и двенадцатиперстной кишки. Тактика»
Оглавление темы «Травма кишечника, поджелудочной железы»:
- Кровотечение, кишечные свищи после лечения травмы желудка, кишечника
- Кишечная непроходимость после операции на кишечнике. Профилактика спаечной болезни
- Синдром короткой кишки после операции на кишечнике. Стадии
- История лечения травм двенадцатиперстной кишки, поджелудочной железы. Этапы
- Эпидемиология травм двенадцатиперстной кишки, поджелудочной железы. Исходы
- Анатомия, физиология двенадцатиперстной кишки, поджелудочной железы. Топография
- Диагностика травм двенадцатиперстной кишки, поджелудочной железы. Методы исследования
- Лечение травм двенадцатиперстной кишки. Тактика
- Лечение травм поджелудочной железы. Тактика
- Кровотечение при травме поджелудочной железы и двенадцатиперстной кишки. Тактика
Источник