Лечение связочного капсульного аппарата лучезапястного сустава
Причины повреждений

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Спровоцировать травму капсульно-связочного аппарата сустава может воздействие на опорно-двигательную систему таких факторов:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- недостаточное поступление в организм витаминов и белка, которые являются строительным материалом клеток;
- перенесенные повреждения сочленения в прошлом;
- воспалительные заболевания;
- аномалии развития сустава;
- избыточный вес;
- гормональный дисбаланс;
- чрезмерная нагрузка;
- наследственные патологии строения коллагеновых волокон;
- слабость мышечного корсета конечностей;
- нарушение трофики в сочленении;
- перенесенные переломы костей;
- малоподвижный образ жизни;
- хроническое инфицирование сустава.
Неудачное падение может привести к получению такой травмы.
Вызвать травму капсульно-связочного аппарата может прямое механическое воздействие, оно может появиться во время падения или чрезмерной нагрузки на сустав. Трофические нарушения являются причиной слабости коллагеновых волокон и сильного их износа. Эти причины вызывают слабость связочного аппарата и в результате этого даже незначительное механическое воздействие на сустав провоцирует повреждение его мягких тканей.
Вернуться к оглавлению
Механизм нарушения целостности КСА
Повреждение связочного аппарата коленного сустава чаще всего диагностируется в результате сильного удара. Особенно подвержены такому типу повреждений спортсмены контактных видов спорта.
Травмирование связочного аппарата также наблюдается в результате нетипичных движений в области колена, во время прыжка, резкой ротации или сильного удара.
В 70% случаев травматологи диагностируют растяжение связок первой или второй степени. Такое повреждение волокон частично нарушает биомеханику сустава, а пациент отмечает умеренные болевые ощущения, которые проходят через несколько часов. Снижение симптоматики происходит за счет способности мышечных волокон к быстрому восстановлению.
В остальных случаях у пациентов наблюдаются повреждение третей степени – полный отрыв связки, который сопровождается появлением нестабильности сустава и требует незамедлительного оперативного вмешательства.
ОБРАТИТЕ ВНИМАНИЕ! Специалисты выделяют несколько типов нестабильности суставов, которая возникает на фоне растяжения 3 степени – первичную и вторичную. Первичная нестабильность коленного сустава диагностируется в результате острого разрыва микроволокон. Вторичная – является следствием хронической перегрузки (растяжения).
Механизмы повреждения структур связочного аппарата коленного сустава:
- Травмирование медиального связочного комплекса с последующим вовлечением передней крестообразной связки возникает в результате прямого удара по поверхности конечности с наружной стороны. При таком воздействии происходит ротация, отведение бедра внутрь (по отношению к голени), наблюдается растяжение связок.
- Травмирование малоберцовой коллатеральной связки с последующим вовлечением сухожилий двуглавой, а также подколенной мышцы диагностируется после ротации бедра по отношению к голени наружу. Такое повреждение связочного аппарата встречается достаточно редко.
- Повреждение передней крестообразной связки диагностируется при неестественном переразгибании конечности в колене. Стоит отметить, что при воздействии силы возможно травмирование не только передней, но и задней крестообразной связки одновременно.
- Растяжение или полный отрыв волокон передней и задней крестообразной связки наблюдается при неестественном смещении голени в результате сильного удара по задней поверхности колена.
ЭТО ИНТЕРЕСНО! Во врачебной практике часто встречаются случаи диагностирования сразу нескольких видов повреждений капсульно-связочного аппарата коленного сустава. В 80% случаев такие травмы сопровождаются гемартрозом.
Распространённые причины повреждений связочного аппарата коленного сустава:
- удар по боковой поверхности сустава (пострадавший стоит на ногах);
- переразгибание ноги;
- прыжок с бордюра или со стула, с последующим падением на колени;
- резкое поднятие груза из положения полусидя (тяжелая атлетика);
- падение на согнутую в коленном суставе конечность при предшествующем подворачивании голеностопного сустава (встречается у футболистов).
Какие встречаются повреждения связок?
Колено – это мобильное сочленение, в котором кости, хрящи удерживаются связками, рядом с которыми расположены утолщения суставных капсул. Структура связок позволяем им растягиваться, сокращаться, тем самым обеспечивая сгибание/разгибание, вращение в колене.
При перенапряжении капсульно-связочного аппарата коленного сустава, что происходит под воздействием травм, ударов и неестественных движений, нагрузок волокна неизбежно перерастягиваются и начинают рваться. В зависимости от вида стороннего воздействия на ногу может повреждаться определенная часть колена и одна или несколько связок.
Часто чрезмерно растянутая связка даже без травмы приводит к гипермобильности, то есть нестабильности колена, что в свою очередь становится причиной повторных травм или хронических патологий.
В зависимости от задействованных в повреждение волокон связки,
диагностируется различная степень поражения:
- При 1 степени в повреждение вовлекается не больше 10 % тканей. Частично надорванная связка восстанавливается консервативным путем.
- Для 2 степени характерно повреждение до половины тканей, но сама связка, а часто и капсула остается целой. Лечение требует длительной иммобилизации на время срастания волокон.
- При 3 степени связка рвется полностью. Часто для устранения такой травмы требуется операция.
Риск получения определенной травмы зависит от многих обстоятельств, включая физические возможности сустава, его анатомические особенности, а также нагрузки и стороннее воздействие на ногу. От места локации повреждения будет зависеть симптоматика, методы лечения и сроки полного восстановления.
Чаще всего подвергаются травмированию крестообразные и боковые связки. Может разрываться связка надколенника. Самыми распространенными являются комплексные травмы, когда одновременно страдает несколько связок, мениски или кости.
Как определить вывих плечевого сустава?
Вывих плечевого сустава – это перемещение головки кости с нарушением целостности самого сустава из суставной впадины, в результате травматического или нетравматического воздействия. Такое повреждение широко распространено, и характерно для мужчин в возрасте от 20 до 40 лет.
Причины
Высокая частота данного поражения связана с анатомическими особенностями этой области. Плечевой сустав относится к шаровидным. При данной форме движения в суставе минимально ограничены. Также высокая подвижность связана со слабым фиксирующим аппаратом, малого количества укрепляющих связок и сухожилий, а также очень тонкой суставной капсулой. Поэтому получить вывих в данной области достаточно просто. Так, падение на локоть, на отведенную или на прямую руку, физическое перенапряжение этой области или внезапный удар в область плеча могут привести к вывиху.
Классификация
Классифицировать все вывихи можно и по времени и частоте возникновения.
- При первичном вывихе такие изменения возникают впервые.
- Застарелый вывих возник давно, но в силу каких-либо обстоятельств он не был распознан, и не было проведено эффективных лечебных мероприятий для вправления.
- Привычным вывихом называют рецидив нарушения целостности сустава со сдвигом головки с одной и той же стороны после первичного вывиха в течение от 3-6 месяцев до 1-2 лет.
Клинические признаки и симптомы
Все клинические симптомы могут быть классифицированы соответственно типу вывиха. Чаще всего преобладает передний вывих плечевого сустава, но могут встречаться и редкие формы – нижний или задний.
Соответственно к клиническим симптомам переднего вывиха относятся: смещение головки ближе к ключице, где она выступает и хорошо доступна прощупыванию. Объем движений в проекции сустава будет закономерно уменьшен, резко ограничен в диапазоне и будет сопровождаться болезненными ощущениями. Ось самого плеча разворачивается вовнутрь. Поврежденная конечность отведена, больной сгибает локоть и поддерживает ее противоположной рукой. Непроизвольно человек разворачивает и наклоняет голову и туловище по направлению к вывихнутой конечности.
К признакам нижнего вывиха относится перемещение головки вниз в подмышечную впадину, рука визуально удлиняется, движения пострадавшего существенно ограничены, а сама рука резко отведена.
При заднем вывихе головка плечевой кости смещается назад от суставной впадины, при этом укрепляющие связки напряжены, а движения болезненны и ограничены.
Для всех типов данного вывиха основным клиническим симптомом является боль, интенсивность которой зависит от давности возникновения поражения. То есть, в первые дни боль очень сильная, пронизывающая. При давних вывихах болевой синдром проявляется нечастыми тянущими непродолжительными болями.
Также изменение формы плечевого сустава сопутствует любому типу вывиха, то есть смещение головки плечевой кости из суставной впадины с фиксацией ее вне анатомической области сустава. Такое изменение формы называется деформацией сустава. Невозможность и ограничение движений на стороне поражения также является постоянным симптомом любого вывиха, но интенсивность также варьирует и зависит от типа вывиха. Так первичный вывих сопровождается полным ограничением движения, но при привычных вывихах движения возможны, но не в полном объеме. В любом случае, пострадавший щадит руку с поврежденной стороны, старается придерживать ее свободной здоровой рукой.
Первичный вывих сопряжен с увеличением размеров сустава. Это происходит вследствие внутреннего отека и набухания поврежденных тканей. Но значительное увеличение размеров чаще всего является результатом отрыва частей большого бугорка или перелома плеча, именно поэтому у всех пациентов с подозрением на вывих плеча в первую очередь должен быть исключен перелом. Для этого достаточно проверить симптомы наличия или отсутствия крепитации кости, убедиться в достаточной чувствительности пальцев кисти и оценить пульс на поврежденной конечности.
При привычном вывихе наблюдается гипотрофия на стороне поражения, мышцы уменьшаются в размере, ослабевают. Также истончается и капсула сустава в области передненижней стенки, где и располагаются все фиксирующие связки.
Основные методы лечения
Лечение вывиха заключается в его вправлении. Все вывихи могут быть устранены только после полной релаксации мышц верхнего плечевого пояса, что достигается либо продолжительным свешиванием поврежденной конечности с кушетки, либо медикаментозным обезболиванием.
На сегодняшний день чаще всего травматологи используют метод Кохера для лечения застарелых или привычных вывихов. Этот метод включает несколько последовательных движений. Сначала травматолог приводит конечность к туловищу, но локоть в руке должен быть согнут, затем врач поворачивает конечность кнаружи, при этом он удерживает локоть у туловища. Затем локоть выводится вперед и, одновременно, проводится внутренний поворот плеч.
Для вправления свежих первичных вывихов показано использование метода Гиппократа. Сначала пострадавшего укладывают на твердую поверхность. Врач разворачивается лицом к нему, устанавливает свою ногу в область подмышечной впадины и, удерживая его за нижнюю треть предплечья, вытягивает руку по ходу оси плеча. В случае правильного и успешного проведения манипуляций по вправлению вывиха будет слышен специфический щелчок, что говорит о том, что головка кости заняла свое исходно правильное анатомическое положение в суставной впадине.
Посттерапевтическое восстановление
Основной причиной рецидива вывиха плеча является отсутствие полного восстановления капсульно-связочного аппарата и окружающих мышц после полученной травмы. Поэтому все лечебные мероприятия после вправления плеча в первую очередь должны восстановить функции данного сустава. Этот процесс достаточно медленный и продолжительный. Поэтому пострадавший долгое время должен ограничивать себя в тяжелых физических нагрузках этой области, и, наоборот, должен медленно разрабатывать и укреплять связки и мышцы посредством специальных физических упражнений. Для этого необходимо делать массаж и физические упражнения на укрепление мышечного каркаса верхней плечевой области, лечебную гимнастику.
Источник
Лучезапястный сустав — это костное сочленение, которое образуют лучевая кость и три кости запястья: полулунная, ладьевидная и трехгранная. Данный сустав соединяет кисть и предплечье. С наружной стороны сустав укрыт прочной оболочкой (суставной сумкой). Суставная сумка с помощью связок прикрепляется с одной стороны к костям кисти, а с другой – к лучевой кости и суставному диску. Лучезапястный сустав – особо подвижное соединение костей верхней конечности: предплечья и кисти человека. Этот сустав является сложным по составу входящих в него костей, отвечает за многообразие действий в руке (вращательную функцию кисти руки, за сгибание, разгибание, отведение и приведение кисти) и принимает на себя различные силовые нагрузки, поэтому данный участок очень уязвим.
Виды повреждений
К часто встречающимся повреждениям лучезапястного сустава можно отнести следующие виды:
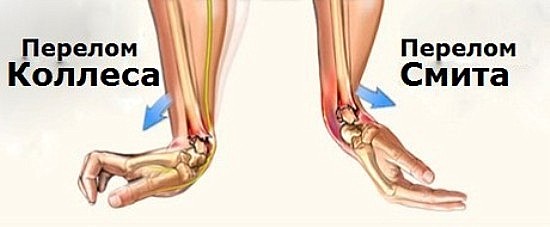
- Переломы. Особенно часто травмируется лучевая кость. Существует два вида перелома лучевой кости в лучезапястном суставе:
- Перелом Смита (сгибательный перелом). Причиной травмы служит падение на вытянутую руку, на ее тыльную сторону. Кость ломается и при этом происходит смещение костных отломков в сторону ладони.
- Перелом Коллеса (разгибательный перелом). Повреждение случается при падении человека на ладонь, наблюдается смещение костных отломков в сторону большого пальца и тыльной поверхности кисти.
- Растяжение связок. При растяжении происходит повреждение волокон связок в результате их чрезмерного натяжения, ткани при этом остаются целыми, но на определенное время утрачивается работоспособность сустава.
- Вывихи. При вывихах в области лучезапястного сустава происходит смещение суставных концов, в результате чего они полностью теряют контакт друг с другом. Вывихи бывают патологическими (вследствие заболеваний костей и суставов) и травматическими (вследствие травмы).
- Воспалительные заболевания. Могут возникать на фоне перенесенных травм, гормональных нарушений, чрезмерного напряжения сустава, инфекций и др.
- Тендовагинит –воспалительное поражение сухожилий и окружающих оболочек в области запястья.
- Стилоидит – воспаление связок, прикрепляющихся к шиловидным отросткам лучевой или локтевой костей.
- Синовит – воспалительное поражение синовиальной оболочки сустава.
- Бурсит – воспалительное заболевание синовиальных сумок с образованием и накоплением в ее полости жидкости.
- Артрит – воспалительное патологическое заболевание суставов (ведущее к их разрушению) и всего организма в целом. Различают следующие основные виды заболевания (в зависимости от причины возникновения): ревматоидный артрит, остеоартроз, псориатический, подагрический, инфекционный и реактивный артриты. Воспаление при артритах распространяется на все элементы лучезапястного сустава (начинается в синовиальной оболочке сустава, потом распространяется на хрящ, капсулу сустава, связки сухожилия и сумки).
- Артроз – возрастное дегенеративное хроническое заболевание, при котором суставы деформируются или истираются. Чаще всего встречаются посттравматические артрозы, формирующиеся после вывихов и переломов костей запястья. Как правило, артроз – это изолированная патология, которая затрагивает только лучезапястный сустав.
- Гигрома (ганглий) лучезапястного сустава – опухолевидное новообразование в виде кисты на запястье, содержащее жидкость серозно-слизистого или серозно-фибринозного характера. Гигромы чаще всего образуются и развиваются на суставах, испытывающих регулярные однообразные физические нагрузки, трение и сдавливание. Гигрома не является злокачественным образованием. Гигромы могут возникать в любом возрасте, в том числе у пожилых людей и детей.
Симптоматика и локация боли
Для каждого вида из вышеперечисленных повреждений существуют характерные симптомы, опираясь на которые квалифицированный специалист установит точный диагноз и назначит необходимое лечение. К основным признакам повреждения лучезапястного сустава можно отнести:
- Боли в суставе различной интенсивности и локализации
- Отек и припухлость травмированного участка
- Изменение внешнего вида кисти и запястья
- Покраснение кожи в поврежденной области
- Кровоизлияние в месте травмы
- Контрактура сустава (резкое ограничение подвижности сустава)
- Повышение общей температуры
- Слабость, недомогание, озноб
- Появление шишек (при гигромах)
К какому врачу обращаться
В зависимости от признаков проявляющегося заболевания следует обратиться за помощью и консультацией к следующим специалистам:
- Травматологу, хирургу (при переломах, ушибах, вывихах, растяжениях, гигромах, синовитах)
- Ревматологу, терапевту, дерматологу, урологу (при различных видах артрита, артрозах, бурситах).
Диагностика
Диагностика различных видов заболеваний лучезапястного сустава в основном включает в себя:
- Первоначальный осмотр у специалиста
- Анализы мочи и крови
- УЗИ
- КТ или МРТ
- Рентген кисти
- Направление на консультации к профильным специалистам (с назначением необходимого дополнительного обследования)
Лечение
Лечение зависит от степени серьезности заболевания (возможны два варианта: консервативное или хирургическое). По показаниям лечащего врача назначается необходимый в каждом конкретном случае вариант лечения (восстановление поврежденного сустава с помощью медикаментов, физиотерапии, лечебной физкультуры или проведение хирургической операции). При любом варианте лечения пациенту необходима последующая реабилитация для скорейшего выздоровления и возвращения работоспособности.
Источник
Реабилитация при травме связочного аппарата лучезапястного сустава
Травматические повреждения связочного аппарата лучезапястного сустава могут быть вызваны падением на руку, подъемом тяжестей, ударом, резким движением. Травму может спровоцировать выполнение упражнений силового тренинга, вис на перекладине и даже выгул крупной собаки на поводке. Чаще всего страдают коллатеральные связки, ладьевидно-полулунные и полулунно-трехгранные, а проявляется повреждение болью, отеком и невозможностью выполнения естественных движений.
Чем опасна травма лучезапястного сустава?
Острые симптомы травмы — боль и нарушение функции сустава — причиняют временный дискомфорт. Они мешают работать, не дают тренироваться в полную силу, затрудняют выполнение ежедневных дел. При повреждении лучезапястного сустава всегда страдает и мелкая моторика кисти, но главную угрозу представляют отдаленные последствия травмы — нестабильность, дегенеративные и воспалительные заболевания лучезапястного сустава.
Травмы в анамнезе повышают риск развития тяжелых форм артрита и артроза, хронической боли, деформации сустава и стойкой утраты трудоспособности. Лечение нестабильности сустава может потребовать ортопедической операции. Очень неприятным последствием растяжения и разрыва связок является синдром запястного канала.
Перегрузка связочного аппарата — причина растяжений и разрывов
Причиной травмы связочного аппарата является функциональная перегрузка и нарушение биомеханики лучезапястного сустава. Эндогенные факторы риска — дисбаланс мышц сгибателей и разгибателей предплечья, слабость связок и сухожилий — повышают уязвимость связок, в результате чего травматическое повреждение может быть спровоцировано даже обыденным движением.
Лечение лучезапястного сустава в клиниках доктора Блюма применяется реабилитационное решение, направленное на форсирование регенерации связок и улучшение качества тканей с целью предупреждения повторных травм и дегенеративно-дистрофических заболеваний лучезапястного сустава.
Реабилитационное решение
«Реабилитация при травме
связочного аппарата лучезапястного сустава»
Решение
Двигательная реабилитация позволяет быстро восстановить функцию лучезапястного сустава и исключить риск развития артроза, артрита, синдрома запястного канала. Основная концепция реабилитационного решения — заживление и укрепление связочного аппарата, коррекция биомеханических нарушений, ликвидация причин для повторных травм.
Оценка сложности реабилитационного решения:
Реабилитация при боли в лучезапястном суставе лечение — наукоемкий и трудоемкий процесс, предполагающий постепенное увеличение интенсивности и объема функциональных нагрузок. Сложность реабилитационных задач зависит от характера и степени тяжести травмы, наличия повреждений в анамнезе, особенностей профессии, возраста и общего состояния организма пациента.
Диагностика:
Функциональный анализ проводится в ходе ортопедического осмотра. Для оценки структурных и биомеханических нарушений выполняются следующие исследования:
Определение амплитуды активных физиологичных движений.
Оценка степени патологической подвижности.
Оценка масштаба перегрузки капсульно-связочного аппарата.
Анализ биомеханического статуса верхних конечностей. Поиск нарушений, которые могут привести к повторным травмам.
Диагностический алгоритм:
Задача диагностического алгоритма — найти первопричину повреждения связок, источник перегрузки околосуставных тканей. Для этого анализируется вся биомеханическая цепь верхних конечностей. С учетом выявленных функциональных нарушений определяются цели биомеханического воздействия и формируется индивидуальное реабилитационное решение.
Source: blumclinic.ru
Источник