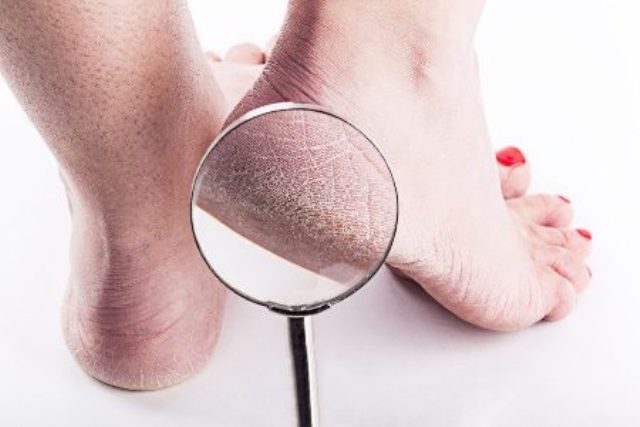
Лечение стопы ног все фото
Согласно статистике, за всю свою долгую жизнь человеку приходиться проходить около ста тысяч километров. Естественно, более точное расстояние, конечно же, зависит от большого числа различных факторов (пола человека, его образа жизни, физической подготовки, личного темперамента). Мы точно можно сказать одно: стопы человека в буквальном смысле слова, постоянно испытывают большие нагрузки, способные отрицательно сказаться на их общем состоянии. В нашей сегодняшней статье мы поговорим о тех болезнях стоп, к которым человек чаще всего подвергается.
Тендинит ахиллова сухожилия
Почему болят стопы у человека? Каковы причины данных заболеваний? Если вы страдаете таким дискомфортом, то возможно у вас имеется какое-то заболевание стопы. В общем, с нижеприведенной информацией стоит познакомиться подробнее.
Ахиллово сухожилие своей нижней частью прикреплено к задней части пяточной кости, а верхней – к икроножной мышце. Данное сухожилие обеспечивает движение голеностопа, который связан с перемещением и ходьбой по наклонной поверхности. В случае возникновения микротравмы волокон сухожилия начинает развиваться воспалительный процесс, который носит название — тендинит. Данное заболевание характеризуется острой болью, сильными ощущениями жжения в пораженном участке, и отечностью икры стопы , а также натянутостью кожного покрова. В результате этого у человека происходит ограничение в подвижности голеностопного сустава. В итоге- больной начинает прихрамывать. Несмотря на тот факт, что ахиллово сухожилие является одним из самых прочных связок, оно, все же, берет на себя такое количество нагрузок, что зачастую повреждается. В основной группе риска находятся: спортсмены . У них сухожилие очень часто начинают травмироваться в процессе усиленных тренировок; люди, у которых нарушен обмен веществ, при котором в организме человека начинают накапливаться ураты( соли мочевой кислоты). Ураты начинают кристаллизоваться в самих тканях ( а также в волокнах связочного аппарата). Это повышает риски возникновения микротравмы из-за уменьшения эластичности связок; люди, имеющие лишний вес.
Вероятность заболеть тендинитом очень высока для тех, кто страдает плоскостопием и косолапием. Кроме этого, болезнь с возрастом увеличивается .
В случае возникновения симптомов воспаления ахиллова сухожилия нужно в срочном порядке обратиться к доктору. На самом начальном этапе заболевания голеностопный сустав, как правило, фиксируют. А консервативное лечение заключается в использовании различных обезболивающих и противовоспалительных средств, как правило, в форме наружных препаратов ( растирок, мазей), а также и проведении физиотерапии. Если же человек получил тяжелую травму, то больному будет показано хирургическое вмешательство.
Бурсит большого пальца
Болезни стопы ног имеют определенные симптомы. В нашей публикации можно будет также найти и лечение для данных заболеваний. В случае постоянного ношения обуви, которая имеет очень узкие мыски, у человека начинает развиваться определенное искривление больших пальцев ног. В данном случае, первые фаланги пальцев начинают, как бы выворачиваться, отделяясь, таким образом, от остальных. А что касается вторых фаланг пальцев, то они начинают отклоняться в другую, противоположную сторону. В результате этого, тот сустав, который располагается между фалангами, смещается. А его нормальное функционирование нарушатся. Из-за этого появляется воспаление суставной сумки ( бурсит). Оно характеризуется сильной отечностью и болезненными ощущениями. Сустав начинает распухать, а у больного появляется сильная боль в момент ходьбы. Такое же самое повреждение мизинец стопы ( ее называют еще косточкой портного) возникает у тех людей, который каждый день долго гуляют, держат ноги в скрещенном состоянии в области голеней. Данное заболевание тоже сопровождается сильной болью и отчетностью, которое затрудняет подбор обуви. Две этих болезни лечатся, как правило, при помощи хирургического вмешательства.
Натоптыши и мозоли
Натоптыши ( область ороговевшей кожи), в основном, начинают появляться по причине ношения обуви на очень высоком каблуке, тесной либо излишне свободной обуви. Данные образования появляются на тех зонах стоп, которые больше всего подвержены сильным нагрузкам ( к примеру, на мизинцах, или боковых поверхностях больших пальцев). Между пальцами и на подушках стоп по тем же самым причинам могут появиться мягкие мозоли, которые спустя некоторое время начинают уплотняться и твердеть. Натоптыши являются не только косметическим дефектом стопы. Они зачастую попросту мешают нормально ходить, вызывая у человека сильную боль, а также моет повыситься утомляемость ног. В продаже в аптеке имеются всевозможные препараты, при помощи которых больной может избавиться от мозолей и натоптышей, но вот использовать их без консультации доктора все же не следует. Особенно очень опасно пытаться самому срезать ороговевшую кожу мозоля. Если натоптыши и мозоли для человека начинают становиться огромной проблемой, то необходимо обраться за помощью к врачу.
Молотообразный палец
Существуют также болезни костей стопы. И они тоже будут перечислены здесь. Данная деформация является специфической. При ее возникновении, пальцы ног фиксируются и сгибаются, принимая форму когтей. Зачастую, начинают страдать вторые пальцы ног. А основной причиной этого выступает ослабление мышц, которое очень часто появляется на фоне такой болезни, как бурсит большого пальца. Ситуация начинает усугубляться, в случае, если заболевший носит очень тесную и неудобную обувь. На самой начальной стали болезни , она как правило, поддается коррекция, благодаря специальным вкладышам и межпальцевых подушечкам, выбирать которые обязательно должен врач-ортопед. Если же ситуация запущена, то больному придется обратиться к хирургу.
Пяточная шпора
Пяточной шпорой называется разрастание тканей на том участке, где к пяточной кости прикрепляется подошвенное сухожилие. Как правило, он появляется в результате нарушения обмена веществ ( к примеру, подагры). Основной фактор риска – это артрит, расстройство кровообращения, лишний вес. Шпора может существовать очень долго, при этом, не принося человеку никаких неудобств. Но все же, у некоторых больных людей периодически воспаляется разрастание, вызывая при этом сильную боль, которая становится еще сильнее в момент ходьбы. Иногда воспаление проходит у человека само собой, но в основном, для того, чтобы полностью избавиться от него, необходимо лечение. В очень тяжелых случаях, используются инъекции стероидных препаратов. Помимо всего этого, при появлении пяточной шпоры многие врачи советуют носить специальные супинаторы и каждый день выполнять гимнастику, которая поможет убрать нагрузку на связочный аппарат.
Вросший ноготь
У многих людей иногда углы ногтевых пластинок начинают врастать в кожу пальцев стоп. В результате этого, появляются участки, которые создают болезненные ощущения при ходьбе и при надавливании на них. Данная проблема требует обаятельного и незамедлительного решения, поскольку участки врастания могут сильно воспалиться. Самой распространенной причиной данной болезни является неправильный уход на ногтями ног. Но все же, болезнь может проявиться и после получения травмы ногтя, и также в результате грибкового поражения кожи стоп. В большой зоне риска находится те, кто носит очень тесную обувь ( по статистике, именно женщины подвержены больше мужчин этой болезни). Заниматься лечением данной болезни самому не стоит.
Это нужно доверить хирургу. А самостоятельные попытки лечения вросшего ногтя могут привести человека к травмирования кожного покрова и к занесению инфекции в рану.
Неврома
Иногда причина болезни стоп кроется в некоторых внешних факторах. К примеру, в случае ношения неправильно подобранной обуви ( свободной либо тесной) , или же, при сильных нагрузках появляется разрастание тканевого нерва, который расположен между четвертым и третьим пальцами стопы. Данное нарушение может вовсе не причинять человеку никакого дискомфорта, но все же может привести к появлению онемения, небольшого жжения и покалывания. Реже всего, неврома начинает проявляться болями в подошве и пальцев ног.
Тогда врачи советуют применять медикаментозное лечение, ношение специальной ортопедической обуви и различных приспособлений.
Подошвенный фасциит
Данная болезнь является воспалением соединительных тканей подошв. Как правило, приводит к не большим, но навязчивым болям. А провести диагностику этой болезни может лишь врач. Лечение займет у больного не меньше полугода. Пациент будут назначены: физиотерапевтические процедуры, медикаментозная терапия, фиксация стопы (как правило, в ночное время).
Подошвенная бородавка
Данная болезнь представляет собой образование, развивающееся на мягком участке подошвы. Бородавка чем- то схожа с мозолью, но все же, в отличие от него, может прорастать внутрь тканей. Постепенно она начинает уплотняться, тем самым, вызывая сильную боль в момент ходьбы. Основной причиной появления подошвенной бородавки выступает вирусная инфекция. Стоит отметить, что быстро избавиться от данной болезни довольно сложно. Сперва следует проконсультироваться с врачом, который поможет пациенту выбрать подходящий метод лечения ( прижигание азотом, медикаментозную терапию).
Сесамоидит
Сесамовидными называю две небольшие хрупкие косточки, которые располагаются в самой толще сухожилий, обеспечивающих сгибание большого пальца стопы. Высокая нагрузка на стопу и ослабление тканей сухожилий может привести к перелому данных косточек и последующему развитию воспалительного процесса в близлежащих тканях (сесамоидита). Данная болезнь вызывает у больного отечность подошвы и боли вблизи большого пальца. Для проведения более точной диагностики заболевания потребуется рентгеновское исследование. Лечение заключается в нанесении различных противовоспалительных и обезболивающих средств. Пострадавшую ногу следует держать в постоянном покое, прикладывая к ней периодически компресс со льдом.
На заметку! В реабилитационный период больному нужно носить супинатор.
Усталостный перелом
Здесь болезни стопы ног представлены также на фото. При долгих нагрузках появляются усталостные переломы костей ног. Это, как правило, небольшие трещинки ( в основном, костей плюсны). Как правило, риску больше всего подвержены те люди, которые ежедневно вынуждены очень долгое время находиться на ногах, а также те, кто носит свободную обувь. Усталостный перелом довольно быстро может зажить в состоянии покоя. А опасность повреждения заключается в первую очередь, в невозможности диагностировать болезнь самостоятельно. При продолжительных нагрузках трещинка может стать шире, образуя при этом настоящий перелом, требующий долгого обездвиживания и реабилитации.
Микозы
Грибковое поражение кожи ног и ногтей является очень распространенной проблемой. А подхватить данную инфекцию человек может довольно легко:
Для этого, просто нужно надеть тапки больного, либо воспользоваться его личным полотенцем , предназначенным для ног. Также есть риск подцепить болезнь в момент посещения общественного бассейна, пляжа или сауны. Грибок ногтей начинает в первую очередь нарушать структуру ногтевой пластины. Пластина становиться мутной, меняет цвет. В редких случаях больному требуется полное удаление ногтя хирургическим способом.
Как правило, эпидермафия вызвана грибком, который повреждает кожу ног (в основном, в межпальцевой зоне). Она начинает становиться очень рыхлой, начинают появляться мокнущие зоны, который издают неприятный запах. Данные поражения следует лечить различными наружными средствами ( лосьонами и спреями). Но если ситуация очень тяжелая, то нужно прибегать к общей терапии. Никто, увы, из людей не застрахован от болезни стоп, но все же снизить риски ее появления может любой. В данном случае следует очень внимательно стараться соблюдать все правила личной гигиены: пользоваться кремом для смягчения кожи ног, держать их в чистоте, пользоваться различными лосьонами и присыпками, которые уменьшают потоотделение. Нужно правильно выбирать обувь , особенно ту, которую вы носите каждый день и обязательно выполнять все советы врачей , касающиеся ношения различных ортопедических приспособлений. Любая возникающая проблема со стопами ног требует обязательной квалифицированной помощи. А что касается самолечения, то, как правило, оно только усугубит ситуацию. А это в свою очередь, чревато снижением уровня жизни и длительной реабилитацией.
Подводим итоги
Теперь вы смогли узнать многие болезни стопы человека. Конечно же, важно прислушиваться к состоянию своего организма. И своевременно начинать лечение любых недугов, которые вас беспокоят.
Источник
Диабетическая стопа — это осложнение, толчком к развитию которого является совокупность заболеваний, развивающихся на фоне сахарного диабета. В 90 % случаев, диабетическая стопа проявляется у больных сахарным диабетом 2 типа, которые страдают СД на протяжении от 15 до 20 лет.
В следствии того, что при СД ткани больного, а затем и нижние конечности начинают терять свою чувствительность, любая ранка, трещина на коже, бытовой ожог, остаются незаметными. В таких ранах происходит инфицирование, поражающее все больше кожной, мышечной и костной ткани и в результате — развивается диабетическая стопа.
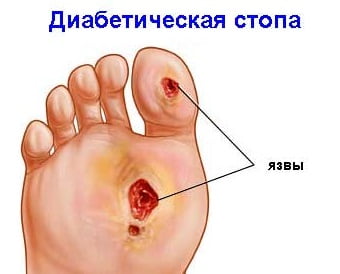
Как развивается СДС
Патогенез формирования диабетической стопы обусловлен тремя главными причинами:
- Поражением кровеносных сосудов нижних конечностей;
- Диабетической нейропатией – наиболее частым осложнением СД;
- Инфекцией, которая обычно всегда сопутствует первым двум факторам.
Преобладание тех или иных нарушений: то ли клинической картины нейропатии, то ли изменений со стороны периферического кровотока, определяет симптомы диабетической стопы, которые представляют собой 3 формы патологического процесса. Таким образом, выделяют:
- Нейропатический вариант, для которого характерны поражения нервной системы, как соматической, так и вегетативной. Классификация нейропатии при диабете довольно обширна, однако главной движущей силой развития СДС принято считать снижение проводимости нервных импульсов в чувствительных и двигательных периферических нервах, а также нарушение всех видов чувствительности (вибрационная, тактильная, тепловая). Нейропатия, как признак диабетической стопы, может протекать по трем сценариям: диабетической язвы стопы, остеоартропатии с формированием сустава Шарко, нейропатического отека.
- Нейроишемическую или смешанную форму, включающую признаки и нейропатиии, и ишемических поражений, обусловленных патологическими процессами, затрагивающими нервную систему и магистральное сосудистое русло.
- Ишемическую разновидность, развивающуюся вследствие атеросклеротических изменений стенок артериальных сосудов ног и приводящую к нарушению магистрального тока крови.
Изолированные формы, в частности, нейропатическая и ишемическая, встречаются реже, разве что в начале процесса. Как правило, с течением времени формируется смешанная форма: если СДС инициирует ишемия, то без участия нервов не обойдется, и наоборот – нейропатия рано или поздно привлечет к участию сосуды, которые у диабетиков очень быстро и часто поражаются атеросклерозом.
Симптомы диабетической стопы
Больные диабетом обязаны контролировать состояние стоп, и вовремя заметить признаки начальной стадии диабетической стопы. Онемение, покалывание, жжение, бегающие «мурашки» — предвестники развития патолгии.
Признаки развития синдрома диабетической стопы на которые необходим обратить внимание и сразу обратится к врачу:
- повреждения кожи, которые долго не заживают, гноятся;
- поражение кожи и ногтей грибковой инфекцией;
- врастание ногтевой пластины в кожу;
- изменение цвета ногтя или потемнение;
- мозоли, раздражение кожи от обуви, натоптыши;
- трещины на коже пяток, мокнущие экземы между пальцев;
- деформация стопы (искривление пальцев, увеличение косточки на большом пальце).
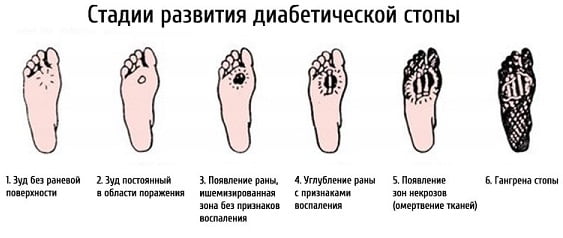
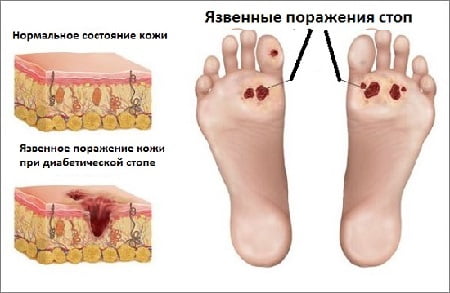
Как выглядит диабетическая стопа , фото
На фото ниже показано, как проявляется заболевание на ногах в начальной и запущенной стадии.
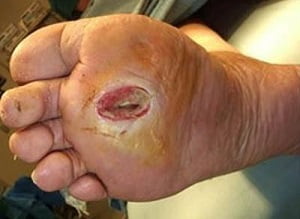
Осложнения
Диабетическая стопа может осложниться:
- Некрозом (отмиранием) тканей – причиной некроза обычно является распространение гноеродной инфекции, однако способствовать развитию данного осложнения может нарушение кровоснабжения и иннервации тканей.
- Образованием язв – их глубина и выраженность поражения мягких тканей может варьировать в значительных пределах.
- Патологическим переломом кости – патологический перелом возникает в результате нарушения нормальной прочности кости, при воздействии нагрузок, обычно не приводящих к каким-либо повреждениям.
- Деформацией стопы – сгибательными контрактурами пальцев (пальцы фиксируются в согнутом, скрюченном положении), мышечной атрофией (уменьшением размеров и силы мышц), деформацией свода стопы с нарушением его амортизирующей функции.
- Остеомиелитом – гнойно-некротическим поражением костной ткани, развивающимся в результате распространения инфекции из имеющихся язв.
- Сепсисом – опасным для жизни состоянием, развивающимся при проникновении гноеродных микроорганизмов и их токсинов в кровоток.
Лечение диабетической стопы
В случае развития диабетической стопы лечение должно быть комплексным, включающим не только устранение клинических проявлений со стороны пораженной конечности, но и коррекцию основного заболевания, ставшего причиной развития данного осложнения (то есть лечение сахарного диабета).
Лечение нейропатической формы диабетической стопы включает:
- нормализацию сахара крови;
- обеспечение покоя стопы;
- хирургическое удаление всех отмерших тканей в области раны;
- антибиотики в виде таблеток или инъекций;
- использование современных перевязочных средств.
Лечение ишемической формы диабетической стопы включает:
- нормализацию сахара и холестерина в крови;
- отказ от курения;
- лечение гипертонии;
- снижение избыточной вязкости крови (аспирин, гепарин);
- хирургическое восстановление проходимости сосудов;
- антибиотики
Ампутация тоже является способом лечения синдрома диабетической стопы. Показания к ампутации – это гнойное расплавление костей стопы, критическое снижение кровоснабжения тканей.
В России чаще всего выполняются высокие ампутации. Операция на уровне средней или верхней трети бедра является одной из самых распространенных. После таких вмешательств пациент считается инвалидом. Обслуживать себя в быту, а тем более полноценно работать становиться крайне затруднительно. Поэтому на первое место в борьбе с синдромом диабетической стопы выходит профилактика.
Новые методы лечения
В мире постоянно исследуются новые методики терапии синдром диабетической стопы. Главными целями исследований является получение более эффективных и быстрых методов заживление ран, которые появляются как результат заболевания. Новые методы значительно снижают необходимость ампутаций конечностей, которая так велика при этом заболевании.
В Германии уже изучены и внедрены в практику целый ряд методов лечения диабетической стопы. На основании различных клинических исследований и апробаций новые методы терапии оценены мировым медицинским сообществом как очень перспективные.
К ним относятся:
- Метод экстракорпоральной ударно-волновой терапии;
- Терапия факторами роста;
- Лечение с помощью применения стволовых клеток;
- Терапия методом плазменной струи;
- Био-механический способ;
Как избежать операции при «диабетической стопе»?
К сожалению, к ампутации прибегают примерно в 15-20% случаев синдрома «диабетической стопы». Хотя в большинстве случаев ампутацию можно предотвратить, если своевременно и правильно начать лечение.
В первую очередь, необходимо осуществлять профилактику образования трофических язв. Если повреждение все же возникло, лечение необходимо начать как можно раньше. Необходимо заранее узнать у своего эндокринолога о работе специализированных кабинетов Диабетической стопы и обратиться туда при возникновении проблем. Высокий риск ампутации представляют собой такие состояния, как остеомиелит (нагноение костной ткани) и язва на фоне критической ишемии конечности (выраженное нарушение притока крови к стопе).
При остеомиелите альтернативой ампутации может быть длительный (1,5-2 месяца) курс антибиотиков, причем применять необходимо высокие дозы и комбинации препаратов. При критической ишемии эффективнее всего использование полухирургического — баллонная ангиопластика, и хирургического – сосудистое шунтирование, методов.
Ортопедическая обувь для диабетической стопы
Ношение специальной ортопедической обуви является одним из основных этапов профилактики и лечения диабетической стопы. Объясняется это тем, что обычная обувь изготавливается для здоровых людей, у которых не нарушено кровоснабжение и/или иннервация стоп и голеней. Ношение такой же обуви пациентом с диабетической стопой может стать причиной более быстрого развития язв.
Основными характеристиками ортопедической обуви являются:
- Соответствие стопе пациента. При покупке обычной обуви бывает трудно сразу подобрать необходимый размер. Кроме того, ввиду особенностей строения стопы новые туфли могут «тереть» иди «давить» в области пяточного сухожилия, лодыжек, больших пальцев. У пациентов с диабетической стопой такие явления недопустимы, поэтому изготавливаемая для них обувь должна идеально соответствовать всем формам и деформациям стопы.
- Отсутствие неровностей на внутренней поверхности обуви. На внутренней поверхности туфлей или кроссовок могут иметься швы, выступы тканей или другие дефекты, которые могут травмировать кожу пациента с диабетической стопой. Именно по этой причине внутренняя поверхность ортопедической обуви должна быть идеально ровной и гладкой.
- Рокерная подошва. В нормальных условиях во время ходьбы нагрузка распределяется попеременно на пятку и на стопу, при этом задействуются мышцы свода стопы, уменьшающие нагрузку на отдельные ее части. При диабетической стопе данные мышцы обычно поражаются, в результате чего средняя часть стопы (обычно изогнутая вверх) выпрямляется и теряет свои амортизирующие свойства. Рокерная подошва представляет собой жесткую пластинку, внутренняя (обращенная к стопе) часть которой ровная (обычно она подгоняется под форму стопы пациента), а наружная имеет слегка закругленную поверхность и приподнятый носок. В результате этого во время ходьбы стопа пациента «перекатывается» с пятки на переднюю часть, причем нагрузка на нее снижается в несколько раз.
- Отсутствие жесткого носка. Практически во всех обычных туфлях верхняя часть носка изготавливается из жесткого материала, который во время ходьбы изгибается и давит на верхнюю часть пальцев или стопы. В некоторых случаях это может привести к возникновению мозолей или болезненных ощущений даже у здорового человека, а у больного диабетической стопой такая обувь непременно станет причиной образования язв. Вот почему передняя верхняя часть ортопедической обуви всегда изготавливается из мягких материалов.
Изготавливается ортопедическая обувь индивидуально в каждом конкретном случае, только после оценки и измерения параметров стопы больного.

ЛФК
При диабетической стопе можно выполнять:
- Упражнение 1. Исходное положение — сидя на стуле, ноги опущены вниз и сведены вместе. Поочередно сгибать и разгибать пальцы стоп по 5 – 10 раз вначале на одной ноге, а затем на другой.
- Упражнение 2. Исходное положение такое же. Вначале следует поднять пальцы вверх на 5 – 10 секунд, удерживая пятку прижатой к полу. Затем пальцы следует опустить, а пятку поднять вверх (также на 5 – 10 секунд). Повторить упражнение 3 – 5 раз.
- Упражнение 3. Исходное положение такое же. Поднять одну ногу на 5 – 10 см над полом и начать выполнять круговые движения стопой, вначале в одном направлении (3 – 5 раз), а затем в другом. Повторить упражнение с другой ногой.
- Упражнение 4. Исходное положение такое же. Вначале следует выпрямить одну ногу в колене, а затем согнуть ее в голеностопном суставе, стараясь оттянуть пальцы как можно ниже. Продержать ногу в таком положении 5 – 10 секунд, после чего опустить ее и повторить упражнение со второй ногой.
- Упражнение 5. Исходное положение такое же. Выпрямить ногу в колене, после чего разогнуть ее в голеностопном суставе, стараясь при этом дотянуться пальцами рук до пальцев ноги. Повторить упражнение со второй ногой.
Лечебная физкультура (ЛФК) и специальная гимнастика может оказать определенное положительное действие при диабетической стопе. Целью физических упражнений в данном случае является улучшение кровоснабжения ишемизированных тканей нижней конечности. Однако стоит помнить, что при ишемической форме заболевания механизм поражения заключается в закупорке кровеносных сосудов, по которым кровь поступает к тканям, поэтому чрезмерно большие нагрузки могут привести к усилению болей и развитию осложнений. Вот почему сразу стоит исключить любые упражнения и занятия, связанные с увеличением нагрузки на стопы (ходьбу, бег, езду на велосипеде, поднятие тяжестей, длительное пребывание в положении «стоя» и так далее).
Уход за ногами при диабете
Предотвратить развитие синдрома диабетической стопы гораздо легче, чем вылечить. Диабет – заболевание хроническое, поэтому тщательный уход за ногами должен войти в ежедневную привычку. Существует несколько простых правил, соблюдение которых значительно снижает частоту появления трофических язв.
Главной проблемой для больного диабетом является подбор обуви. Из-за снижения тактильной чувствительности пациенты годами носят тесную, неудобную обувь, вызывающую необратимые повреждения кожи. Есть четкие критерии, по которым больной диабетом должен подбирать обувь.
- Обращаться к врачу при возникновении даже незначительного воспаления. Даже небольшое воспаление может привести к серьезным последствиям.
- Каждый день осматривать ноги, чтобы выявить порезы, царапины, волдыри, трещины и другие повреждения, через которые способна проникнуть инфекция. Подошвы можно осмотреть при помощи зеркала. В случае плохого зрения лучше попросить сделать это кого-либо из членов семьи.
- Мыть ноги необходимо ежедневно, вытирать осторожно, не растирая. Нельзя забывать про межпальцевые промежутки – их тоже необходимо тщательно промывать и просушивать.
- Осматривать обувь ежедневно, для предотвращения мозолей и других повреждений, к которым могут привести посторонние предметы в обуви, мятая стелька, порванная подкладка и т.п.
- Нельзя подвергать ноги действию очень низких или очень высоких температур. Если ноги мерзнут, лучше надеть носки, нельзя пользоваться грелками. Воду в ванной необходимо вначале проверить рукой и убедиться, что она не слишком горячая.
- Обувь должна быть максимально удобной, хорошо сидеть на ноге, нельзя покупать обувь, которую необходимо разнашивать. При значительной деформации стоп потребуется специально изготовленная ортопедическая обувь. Уличную обувь нельзя надевать на босую ногу, сандалии или босоножки, у которых ремешок проходит между пальцами, противопоказаны. Нельзя ходить босиком, особенно по горячим поверхностям.
- Носки или чулки менять каждый день, носить только подходящие по размеру, избегать тугих резинок и заштопанных носков.
- Нельзя травмировать кожу ног. Нельзя пользоваться препаратами и химическими веществами, размягчающими мозоли, удалять мозоли бритвой, скальпелем и другими режущими инструментами. Лучше пользоваться пемзой или пилками для ног.
- При травмах противопоказаны йод, спирт, «марганцовка», «зеленка» — они обладают дубящими свойствами. Лучше обработать ссадины, порезы специальными средствами – мирамистин, хлоргексидин, диоксидин, в крайнем случае, 3%-м раствором перекиси водорода и наложить стерильную повязку.
- При сухости кожи ноги необходимо ежедневно смазывать жирным кремом (с содержанием облепихового, персикового масла), но межпальцевые промежутки смазывать нельзя. Можно также использовать кремы, содержащие мочевину (Бальзамед, Каллюзан и т.п.)
- Обрезать ногти только прямо, не закругляя уголки. Утолщенные ногти не срезать, а подпиливать. Если зрение плохое, лучше воспользоваться помощью членов семьи.
- Отказаться от курения, курение может повысить риск ампутации в 2.5 раза.
Народные средства
На ранних стадиях диабетической стопы в лечении можно использовать следующие народные рецепты:
- Чтобы делать примочки на язвы и промывания, стоит залить 1-2 ст. л. травы тысячелистника стаканом кипятка и оставить на мелком огне 5 минут. Процедить с использованием марли.
- Делать промывания язв и компрессы с использованием отвара плодов черемухи. Для этого приготовления залить 4 ст. л. плодов 500 мл кипятка и продержать 15 минут на водяной бане. Процедить и остудить.
- Водный настой из клевера лугового пригодится для примочек. Для его приготовления 2 ст. л. цветка поместить в термос и залить кипятком. Спустя 2 часа процедить.
- Для особо труднозаживающих язв подойдет настойка золототысячника, для приготовления которого траву нужно залить кипятком в соотношении 1 к 10 и оставить настоятся несколько часов.
- В качестве дезинфицирующего средства используют полевой хвощ, готовя отвар: 1 ст. л. травы заливают стаканом кипятка и ставят на мелкий огонь на 10 минут.
- Для лечения раны подойдет корень аира, из которого готовят настой: 3 ст. л. травы заливают 700 мл кипятка и держат на водяной бане 10 минут. Настаивают около полутора часа и процеживают.
- Раны можно обрабатывать соком крапивы или алоэ, предварительно нанося его на тампон или салфетку.
При лечении диабетической стопы также помогут ванночки, а особенно эффективны медовые. Для их приготовления 2 ст. л. меда растворяют в 1 л теплой кипяченой воды. Такие ванночки можно принимать каждый день, окуная ноги на 15 минут.
Прогноз
Развитие диабетической стопы (и тем более гангрены) очень опасно для здоровья человека. Несложные принципы профилактики, своевременно проводимые пациентами, в большинстве случаев позволяют избежать появления диабетических язв. Сахарный диабет и его последствия, такие как диабетическая стопа — основная причина ампутаций ног.
Источник