Лечение щитовидной железы радионуклидами
Отделение радиохирургического лечения открытыми радионуклидами


Заведующий отделением, д.м.н., врач-радолог Валерий Васильевич Крылов
Оставьте заявку и получите консультацию нашего специалиста
Основные направления деятельности Отделения радиохирургического лечения открытыми радионуклидами МРНЦ им. А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России

Радиойодтерапия
Радиойодтерапия является уникальным и зачастую безальтернативным методом лечения пациентов, страдающих папиллярным и фолликулярным раком щитовидной железы, и проводится только после хирургического удаления щитовидной железы и пораженных метастазами лимфатических узлов шеи. Радиойодтерапия является альтернативным хирургическому, методом лечения тиреотоксикоза при диффузном токсическом зобе и автономно-функционирующих узлах щитовидной железы. Лечение проводится с применением РФЛП Na131I (натрия йодида) который вводится в организм перорально в виде водного раствора (без вкуса, без цвета и без запаха), либо в виде капсулы. Основой лечебного воздействия 131-I является уникальное сродство йода к ткани щитовидной железы и опухолевым клеткам папиллярного и фолликулярного рака, поступая из крови под действием бета-частиц происходит облучение этих клеток и дальнейшая их гибель.
Действие радиации на организм в процессе лечения является минимальным в виду персонализированного подхода для каждого пациента. За многие десятилетия благодаря труду сотрудников Центра радиойодтерапия была значительно оптимизирована как метод, что нашло отражение в десятках научных трудов, диссертаций, печатных изданий, в том числе и в Национальном руководстве «Терапевтическая радиология» изданного в 2018 году под редакцией академика А.Д. Каприна.
Подробнее
Скрыть
Радионуклидная терапия метастазов
Радионуклидная терапия метастазов в кости при злокачественных опухолях различных локализаций проводится с применением Самария-оксабифора (153Sm-оксабифор), являющимся (Радио – фарм – лечебным – препаратом РФЛП) разработанным, синтезированным и внедренным в современную онкологию в условиях МРНЦ имени А.Ф. Цыба ещё в 90-х годах прошлого века. Введение РФЛП осуществляется внутривенно капельно, и проводится строго в условиях Отделения специально подготовленным персоналом. Лечебное действие основано на облучении опухолевых клеток бета-частицами 153Sm, которые «доставляются» в поврежденные участки скелета молекулой-носителем «оксабифором». Основной целью данного вида радионуклидной терапии является устранение болевого синдрома при злокачественных опухолях различных локализаций.
Зачастую болевой синдром не купируется даже наркотическими анальгетиками в отличии от комбинированной противоболевой терапии. Количество и кратность курсов лечения определяется индивидуально, зависит от распространенности метастазов в скелете, выраженности болевого синдрома. Лечение самарием-окабифором как правило сочетается с терапией бисфосфонатами и может проводится в комплексе с основной противоопухолевой терапией. Пциенты отмечают значительное повышение качества жизни в виду значительно уменьшения, либо полного прекращения болевого синдрома в процессе радионуклидной терапии Самарием-оксабифором.
Подробнее
Скрыть


РФЛП — Re-188, Ra-223
Разработка и внедрение новых РФЛП связаны с созданием совершенно новых радио-фарм-препаратов на основе генераторного рения (Re-188). Это — новая веха в радионуклидной терапии. Созданы новые препараты и методики радионуклидной терапии для больных с метастазами в кости: Re-188 ОЭДФ (Фосфорен) и Re-188 золедроновая кислота (Золерен). Метод лечения больных с метастазами в кости радиоактивными соединениями на основе золедроновой кислоты сегодня не имеют аналогов в мире. На базе отделения впервые в истории отечественной медицины были проведены клинические исследования альфа-излучающих радиофармпрепаратов. Для терапии больных с метастазами в кости был использован Ra-223 (Xofigo, Bayer). Благодаря этому исследованию Россия впервые была включена в международные клинические исследования по терапевтическим радиофармпрепаратам.
Разработки по радионуклидной терапии при метастазах в кости, выполненные в отделении, во многом уникальны. Они получили высокое признание не только в России, но и в мире. По данному направлению Отделение является одним из мировых лидеров. Практически все нынешние отечественные достижения в области радионуклидной терапии связаны с работой отделения лечения открытыми радионуклидами МРНЦ. На международном уровне «Радионуклидная терапия (РНТ) в России» сейчас практически ассоциируется с «РНТ в МРНЦ имени А.Ф. Цыба». В других регионах России и странах СНГ в настоящее время созданы центры Ядерной Медицины и везде, во всех проектах, так или иначе принимали или принимают участие специалисты Отделения.
Подробнее
Скрыть
Рекомендации пациентам
Для повышения эффективности радиойодтерапии, выявления ранних рецидивов и метастазов рака щитовидной железы пациентам предлагается пройти все необходимые обязательные предварительные и дополнительные клинические исследования на догоспитальном этапе в условиях консультативно-поликлинического и диагностических отделениях МРНЦ.
Перечень догоспитальных клинических исследований для проведения радиойодтерапии при раке щитовидной железы включает анализы крови и мочи, ЭКГ, УЗИ шеи, органов брюшной полости и почек, рентгенографию органов грудной клетки.
Перечень догоспитальных клинических исследований для проведения радионуклидной терапии при местастатическом поражении скелета включает сканирование скелета (остеосцинтиграфия), анализы крови и мочи, ЭКГ, УЗИ органов брюшной полости и почек, рентгенографию органов грудной клетки, МРТ головного мозга.

Процесс подготовки и радиохирургического лечения открытими радионуклидами
1
Консультация в консультационно-поликлиническом центре на догоспитальном этапе
2
Выполнение необходимых диагностических исследований
3
Госпитализация и лечение
4
Выписка пациента
Об Отделении радиохирургического лечения открытыми радионуклидами МРНЦ им. А.Ф. Цыба – филиала ФГБУ «НМИЦ радиологии» Минздрава России
У истоков Отделения стоял Юрий Дмитриевич Скоропад. Удивительно креативный человек. Созданное под его началом более 30 лет назад отделение лечения открытыми радионуклидами было абсолютно новым делом в отечественной радиологии. Необычность терапевтического подхода с использованием открытых радионуклидов требовало от сотрудников не только креативности, но и завидной смелости. Ведь все приходилось на первых порах делать впервые, и держать в руках радиоактивные источники и вводить их пациентам. Для терапии тогда применялись радиоактивный йод (I-131), золото (Au-198), фосфор (P-32). Значительная часть работ тогда приходилось проводить в режиме «клинического эксперимента». После отъезда Ю.Д.Скоропада на работу в МАГАТЭ (Австрия, Вена), отделение возглавил Б. Я. Дроздовский. Это был человек с большими организаторскими способностями. При нем отделение приобрело известность на весь тогдашний Советский Союз. Радионуклиды применялись для терапии самых разных заболеваний. Радиойодтерапия (I-131) для больных раком щитовидной железы и тиреотоксикозом. Радиоколлоидная терапия – внутрисуставное введение радиоактивного золота (Au-198) для лечения резистентных синовитов при ревматических заболеваниях. Радиофосфорная терапия – внутривенное введение P-32 при меланомах, ревматических заболеваниях и некоторых генерализованных метастатичеких поражениях.
Использовались различные экспериментальные методики – внутриплевральные и внутрибрюшинные введения радиоколлоидов при мезотелиомах и псевдомиксомах. Тестировались эндолимфатические технологии применения новых коллоидных форм радиофармпрепаратов.
С распадом СССР отделение стало фактически единственным в России медицинским подразделением, где могла полноценно проводиться радионуклидная терапия. Со всей страны пациенты направлялись на лечение в Обнинск. После Чернобыльской аварии отделение активно занималось проблемой рака щитовидной железы на загрязненных территориях. Практически все врачи и научные сотрудники выезжали в радиационно загрязненные районы. Обследовали население, отбирали пациентов и затем уже в клинике проводили их лечение. Многие сотрудники были удостоены наград Министерства здравоохранения, Академии медицинских наук, Министерства по атомной энергии.
В конце 90-х была открыта новая страница в отечественной радиофармацевтики. В России появился новый класс радиофармпрепаратов для лечения больных с метастазами в кости. Из них первая отечественная разработка – самарий оксабифор, Sm-153. Препарат и метод лечения оказались столь успешными, что производство было организовано и в других странах СНГ в качестве импортзамещающей технологии. В России эта технология в настоящее время наряду с радиойодтерапией включена в категорию «высокотехнологичная медицинская помощь». Создание данного метода лечения и клинические исследования были выполнены на базе отделения под руководством старшего научного сотрудника Валерия Крылова. Эти работы были удостоены различных наград.
С 2008 г. отделение возглавляет д.м.н. В.В. Крылов. Основной научно-практической задачей коллектива отделения является постоянное усовершенствование применяемых и внедрение новых видов и методик радионуклидной терапии.

- Более 600
хирургических операций в год - Высокопрофессиональный коллектив отделения:
д.м.н. В.В. Крылов, Т.М. Гелиашвили, Т.Н. Гусева, С.В. Королева, К.М. Петросян, к.м.н. А.А. Родичев, Е.В. Бородавина, Т.Ю. Кочетова, к.м.н. О.В. Тимохина, к.м.н. П.И. Гарбузов, А.Ю. Шуринов
+7 (495) 150-11-22 многоканальный телефон (Москва) – с 08.-20.00
+ 7 (484) 399–31–30 многоканальный телефон – с 08.-20.00, г. Обнинск
mrrc@mrrc.obninsk.ru
249036, Калужская область, г. Обнинск, ул. Королёва, д. 4
+ 7 (910) 910-80-92
+7 (484) 399-33-50 — (круглосуточно)
Источник
и.о. заместителя директора Центра — директор Института онкоэндокринологии. Заведующий отделом радионуклидной диагностики и терапии.

Доктор медицинских наук, врач высшей квалификационной категории
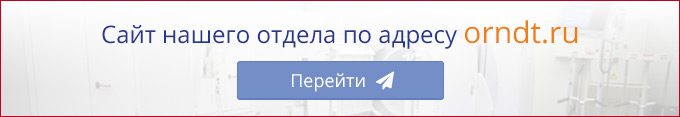
Терапия радиоактивным йодом на протяжении многих лет является предпочтительной альтернативой любому другому, в том числе хирургическому, методу лечения тиреотоксических заболеваний щитовидной железы.
Помимо того, радиойодтерапия в сочетании с другими методами (хирургия, гормонотерапия) сегодня широко применяется для комбинированного лечения больных раком щитовидной железы, позволяя лечить пациентов с отдалёнными метастазами и неоперабельными опухолями.
Радионуклидная терапия в ФГБУ «НМИЦ эндокринологии» Минздрава России выполняется на уровне мировых стандартов с применением самого современного оборудования.
Отделение спроектировано и оснащено с использованием передовых технологических достижении в области ядерной медицины, располагает комфортабельными двухместными и одноместными палатами с «закрытым» режимом пребывания. Возможно радионуклидное лечение с использованием метода дозиметрического планирования.
Персонализированный подход к лечению состоит, прежде всего, в применении индивидуального дозиметрического планирования радионуклидной терапии для достижения наивысших показателей эффективности и безопасности. Анализируется и учитывается множество факторов, влияющих на прогноз эффективности лечения, на их основе подбирается индивидуальный план ведения пациента с подключением всех необходимых специалистов и технологий.
Имеется возможность выполнять диагностику и терапию радиоактивным йодом без отмены тироидных гормонов на фоне рекомбинантного человеческого тиреотропина (Тироджин).
Применение Тироджина позволяет избежать длительного пребывания в состоянии гипотиреоза, возникающего вследствие длительной отмены тироидных гормонов в обычной практике, снизить лучевую нагрузку на другие органы.
Применяется широкий спектр диагностических исследований с радиоактивными изотопами и радиофармпрепаратами на их основе. Для повышения точности визуализации используются инновационные гибридные технологии. Сцинтиграфия осуществляется с однофотонной эмиссионной томографии, совмещенной с компьютерной томографией и возможностью трехмерной реконструкции изображений.
Выполняется радионуклидная диагностика заболеваний:
- щитовидной железы;
- паращитовидных желез;
- надпочечников (хромаффинные опухоли);
- костей скелета;
- сердца;
- почек;
- нейроэндокринных опухолей различных локализаций;
Проводится радионуклидная терапия следующих заболеваний:
- тиреотоксикоз (диффузный токсический зоб, многоузловой токсический зоб, токсическая аденома, нетоксический узловой зоб, аберрантный зоб);
- дифференцированный (папиллярный, фолликулярный) и низкодифференцированный рак щитовидной железы;
- нейроэндокринные опухоли (в перспективе).
Лицензия на право эксплуатации радиационных источников
Санитарно-эпидемиологическое заключение от 04.06.2015 г. по использованию источников ионизирующего излучения в ФГБУ «НМИЦ эндокринологии» Минздрава России
Сайт отделения: www.orndt.ru

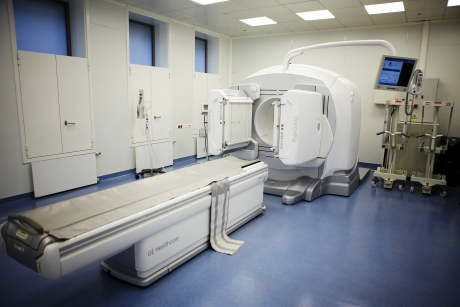
РАДИОНУКЛИДНАЯ ДИАГНОСТИКА
эндокринных и онкологических заболеваний выполняется с использованием широкого спектра радиофармпрепаратов на основе радиоактивных изотопов технеция-99m, йода-131, йода-123 при заболеваниях:
- щитовидной железы;
- паращитовидных желез;
- надпочечников (хромаффинные опухоли);
- костей скелета;
- сердца;
- почек;
- нейроэндокринных опухолей различных локализаций;
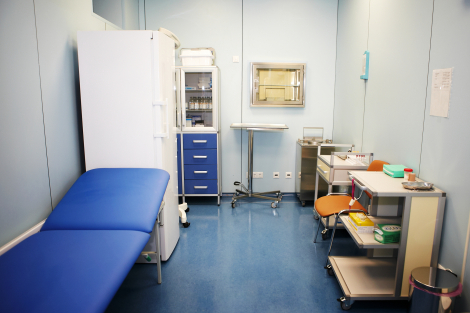


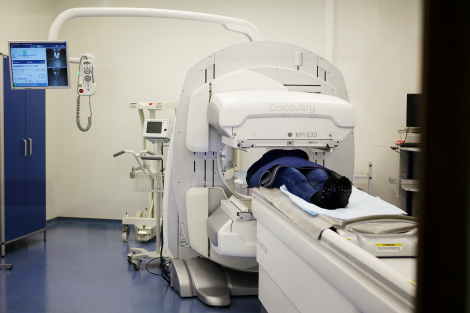
ТЕРАПИЯ РАДИОАКТИВНЫМ ЙОДОМ (РАДИОЙОДТЕРАПИЯ):
- Диффузный и узловой токсический зоб, функциональная автономия
- Дифференцированный (папиллярный, фолликулярный) и низкодифференцированный рак щитовидной железы
- Нетоксический узловой зоб, аберрантный зоб.

Радиойодтерапия — альтернатива операции при тиреотоксикозе. При раке щитовидной железы радиойодтерапия дополняет хирургическое лечение, позволяя добиваться наилучших показателей излечения.
В целях повышения эффективности и безопасности лечения проводится индивидуальное дозиметрическое планирование. Постоянный радиометрический контроль оптимизирует срок пребывания на «закрытом» режиме.
Отделение располагает комфортабельными (одно- и двухместными) специализированными палатами.
Выбор тактики лечения осуществляется с учетом всех известных прогностических факторов в целях достижения наиболее эффективного результата и прогноза безопасности. Разрабатывается индивидуальный план ведения пациента с привлечением всех необходимых специалистов и технологий.
При работе с радионуклидами используется современная аппаратура и передовые технологии в соответствии с международными стандартами надлежащей медицинской практики (GMP).
Диагностика и терапия радиоактивным йодом может быть выполнена без отмены тиреоидных гормонов на фоне рекомбинантного человеческого тиреотропина (Тироджин). Тироджин позволяет избежать длительного пребывания в состоянии гипотиреоза, снизить лучевую нагрузку на другие органы. С помощью Тироджина возможно лечение нетоксического узлового зоба, аберрантного зоба.
Используются инновационные гибридные радиологические технологии на основе совмещения однофотонной эмиссионной томографии с компьютерной томографией. Это позволяет значительно улучшить качество визуализации и выполнять трехмерную реконструкцию изображений.
Пациенты имеют уникальную возможность пройти подготовку, а также курс реабилитации после радионуклидной терапии в комфортных условиях пансионата до полного восстановления.
Восстановление голоса после операций на щитовидной железе. Создан кабинет нейрофониатрической реабилитации для пациентов с послеоперационными парезами гортани, применяются ультразвуковой и эндоскопический (через нос) методы объективной оценки голоса до и после лечения.


Кандидат медицинских наук

Заведующий отделением радионуклидной диагностики

Старшая медицинская сестра






Заведующая отделением радионуклидной терапии
Кандидат медицинских наук, врач высшей квалификационной категории

Источник
17 дек 2017
Один из методов лечения щитовидный железы – радиоактивный йод или радиойодтерапия. Ее привлекательность в надежности, действенности, минимальном количестве противопоказаний и побочных эффектов. В некоторых случаях такая терапия может быть единственным возможным вариантом и шансом больного на благоприятный исход.
Показания для радиойодтерапии
После попадания в организм больного человека радиойод в течение 8 дней самостоятельно распадается, образуя ксенон и радиоактивное бета- и гамма-излучение. Оно необходимо для уничтожения опухолевых клеток, что и является основной целью лечения.
Бета-частицы ограничены по глубине проникновения, потому за пределами щитовидной железы они не действуют. Гамма-частицы отличаются высокой проникающей способностью, но не имеют лечебного эффекта. С помощью гамма-излучения можно выявить наличие и локализацию метастазов. Для этого используют гамма-камеры. Это оборудование регистрирует гамма-частицы, то есть показывает места скопления радиойода.

Радиойодтерапия обеспечивает лечебный эффект через 2-3 месяца. Действие аналогично хирургическому удалению щитовидной железы. Показания к лечению следующие:
- Гипертиреоз. Эта патология известна также как диффузный токсический зоб или Базедова болезнь. В этом случае щитовидная железа функционирует с повышенной активностью. При этом возникают доброкачественные узелковые новообразования.
- Тиреотоксикоз – осложнение гипертиреоза. Это состояние вызывает переизбыток гормонов.
- Любой вид рака щитовидной железы (папиллярный, фолликулярный, анапластический), кроме медуллярного. Клетки медуллярного рака не способны к поглощению и накоплению йода. Особенно важна радиойодтерапия пациентам с отдаленным метастазированием, когда метастазы способны к избирательному накоплению изотопов, то есть являются йодопозитивными. Начинают лечение в таком случае с хирургического удаления пораженного органа. Лечение радиоактивным йодом также показано, когда первичный очаг опухоли вышел за пределы капсулы железы.
- Узловой токсический зоб – функциональная автономия железы. Радиойодтерапия позволяет заменить хирургическое вмешательство.
- Рецидив после проведенной операции. Обычно такое явление наблюдается при диффузном токсическом зобе (гипертиреозе).
Пациентов с раком щитовидной железы принято делить на 3 группы. Каждая обозначает определенную степень риска прогресса опухоли и вероятного наличия отдаленных метастазов. Каждой группе соответствует определенная дозировка радиоактивного йода:
- Низкий риск. В эту группу риска входят пациенты, опухоль у которых менее 1-2 см, находится в пределах железы и не имеет метастазов. В этом случае радиойодтерапия не нужна.
- Средний риск. В этом случае диаметр опухоли более 2-3 см (диаметр) и она проросла в капсулу. Радиоактивный йод в этом случае назначают в дозировке 30-100 мКи (милликюри).
- Высокий риск. В этой группе наблюдается агрессивный рост опухоли, прорастание в соседние органы и отдаленное метастазирование. Дозировка для радиойодтерапии в этом случае составляет от 100 мКи.
Радиойодтерапия позволяет отказаться от хирургического вмешательства, так как существует высокий риск осложнений после операции.
Назначают такое лечение после комплекса диагностических исследований. Эта методика имеет определенные противопоказания, потому важно проверить пациента на их отсутствие.
Действие радиоактивного йода на щитовидку
Под радиоактивным йодом понимают изотоп I-131. Это желатиновые капсулы для перорального приема. Другой вариант – водный раствор NaI-131.
Клетки щитовидной железы накапливают йод избирательно и гибнут. Замещает их соединительная ткань. Накапливается вещество и в других органах – слюнные и молочные железы, желудочно-кишечный тракт.
Поглощают радиоактивный йод центральные зоны тканей железы, при этом на периферических участках способность к выработке гормонов сохраняется. Побочные эффекты редко выражены на окружающих орган тканях, так как лечебный эффект оказывают бета-частицы, которые проникают в ткань на минимальное расстояние (до 2,2 мм).
Йодотерапия после удаления щитовидной железы
Радиойодтерапия после удаления щитовидной железы проводится с целью уничтожения оставшихся клеток самого органа и раковых клеток. Если этого не сделать, то есть риск рецидива болезни.

Даже если после удаления железы осталась только микроскопическая ее часть, то радиоактивные изотопы йода накопятся в ней. Проникают они и в раковые клетки независимо от их локализации, потому даже отдаленные метастазы не останутся незамеченными. Радиоактивный йод разрушает остаточные ткани щитовидной железы и возможные метастазы. Отдаленное метастазирование будет выявлено при сканировании.
Благодаря подготовительной диете с низким содержанием йода и повышению тиреотропного гормона раковые клетки особенно нуждаются в йоде, а способность его захватывать улучшается. При попадании изотопов радиоактивного йода клетки рака усиленно его захватывают, получая губительную дозировку.
Вместе с раковыми клетками погибают и оставшиеся здоровые ткани щитовидной железы. Благодаря облучению тиреоциты перестают вырабатывать гормоны, что и обеспечивает лечебный эффект.
Клетки рака не различают обычный и радиоактивный йод. Эффективность процедуры зависит от активности захвата ими радиоактивного вещества. Именно поэтому важно следовать всем правилам подготовки к такому лечению. Необходимо создать максимально благоприятную для радиойодтерапии ситуацию.
Подготовка к процедуре
Радиойодтерапия в обязательном порядке требует тщательной подготовки. Одно из важнейших условий – повышение уровня тиреотропного гормона. Показатель должен превышать норму. Этот гормон стимулирует здоровые и раковые клетки тканей к поглощению йода.
Способ для повышения уровня тиреотропного гормона подбирают индивидуально. Возможно два варианта:
- Инъекции тиреотропина-альфа – Тирогена. Этот препарат является рекомбинантом человеческого тиреотропного гормона. Такая подготовка выполняется в течение нескольких дней.
- Прекращение заместительной гормонотерапии. Сделать это необходимо за 1-1,5 месяца до радиойодтерапии. Уровень тиреотропного гормона значительно превысит нормальный показатель. Недостаток метода состоит в значительном гипотиреозе, симптомы которого пациент с большой вероятностью будет ощущать.
Остальные подготовительные меры необходимо начинать за 2 недели до лечения. Важны следующие моменты:
- Исключить контакт с йодом. Это означает, что не надо дышать морским воздухом, купаться в морской воде, посещать соляную комнату, обрабатывать йодом ранки или наносить на кожу йодную сетку. Если пациент живет на побережье моря, то его нужно изолировать от внешней среды хотя бы за 4 дня до лечения.
- Женщинам в детородном возрасте важно убедиться в отсутствии беременности, так как такое состояние является противопоказанием для радиойодтерапии.
- Исключить прием витаминных комплексов, лекарств и пищевых добавок с содержанием йода или гормонов. Этого запрета надо придерживаться минимум месяц до лечения. Медикаменты, применяемые для терапии гипертиреоза, отменяют за неделю.
- Протестировать ткани щитовидной железы на поглощение радиоактивного йода. После хирургического удаления органа такому тесту подвергают легкие и лимфатические узлы.
Еще одно важное условие подготовки к радиойодтерапии – диета. Врач сделает индивидуальные рекомендации, но есть также ряд общих правил.
Основная цель диеты перед радиойодтерапией – снизить содержание йода в организме. Это необходимо для повышения эффективности радиоактивного препарата, так как из-за недостатка йода клетки начнут активно поглощать его из препарата.
Полностью йод диета не исключает. Норма его потребления – 150 мкг в сутки, а ограничить ее нужно до 50 мкг.

От соли во время диеты отказываться необязательно, но она не должна быть йодированной и имеет ограничение до 8 грамм в сутки. Некоторые продукты нужно исключить полностью:
- Дары моря. Они включают морскую рыбу, крабовые палочки, креветки, водоросли, мидии и крабы. Биологические добавки на основе даров моря также надо исключить.
- Любую молочную продукцию. Нельзя кушать сметану, йогурты, сыры и даже сухие молочные каши.
- Хлебобулочные изделия с содержанием йода.
- Молочный шоколад.
- Соевые продукты, обогащенные йодом. В основном это сыр тофу, соевое молоко и соусы.
- Мороженое.
- Растворимое кофе.
- Соленые орехи, чипсы.
- Йодированные яйца. Количество желтков в рационе надо ограничить, а белки разрешены в любом количестве.
- Мясные и фруктовые консервы.
- Петрушку, укроп, листовой салат.
- Цветную капусту, кабачки, зеленый перец, запеченный в мундире картофель.
- Вишню, хурму, бананы, яблочное пюре.
- Курагу.
- Маслины.
- Блюда восточной кухни.
- Пиццу, салями.
- Кукурузные хлопья.
- Продукты красного, коричневого или оранжевого цвета.
Такие ограничения необходимо соблюдать в течение 2 недель. Аналогичные принципы питания действую первые дни после лечения. Рацион следует базировать на следующих продуктах:
- говядине, телятине, ягнятины (до 140 грамм в сутки);
- мясе птицы;
- крупах;
- макаронах;
- свежих яблоках и цитрусах;
- рисе (белый, коричневый);
- замороженных, свежих сырых или приготовленных овощах;
- яичной лапше.
Разрешено любое растительное масло. Можно употреблять сахар и мед, фруктовые и ягодные джемы и желе. Из приправ разрешен черный перец и сушеные травы. Пить можно воду, чай, безалкогольные напитки, соки и компоты из изюма, ананаса, цитрусов, яблок. Разрешен несоленый арахис и масло из него.
Важно помнить, что строгое соблюдение всех ограничений и рекомендаций диеты необходимо самому пациенту. Такие меры нужны для того, чтобы препарат действовал эффективнее.
Как проходит терапия щитовидной железы радиоактивным йодом?
Обычно радиойодтерапия проводится в условиях госпиталя. Если в лечение входит также хирургическое вмешательство, то прием радиоактивного йода выполняют через месяц.
Доза препарата подбирается индивидуально. Пациенту нужно только проглотить капсулу с радиоактивным йодом или выпить его водный раствор. Капсула желатиновая, имеет стандартные размеры. Ее обязательно надо запить большим количеством воды (от 400 мл). Если препарат был в форме водного раствора, то рот надо прополоскать водой, но не выплевывать ее, а проглотить.
Минимум один раз в день специалисты будут замерять излучение. Когда оно достигнет установленной нормы, то пациент может отправляться домой.
Первые 2 часа после приема препарата пациенту нельзя употреблять твердую пищу. Питьевой режим следует усилить. Кроме воды разрешены соки (в рамках диеты).
Не попавший в щитовидную железу радиоактивный йод покидает организм через мочевыводящие пути, потому первые 12 часов после его приема особенно важно следить за мочеиспусканием. Оно должно производиться раз в час.
Не стоит брать в больницу много вещей. Радиация будет на них оседать, потому потребуется особая обработка или утилизация. Одежду пациенту выдадут больничную.
Максимальный срок изоляции – 21 день. Он действителен, если дозировка радиоактивного йода превысила 200 мКи. Обычно достаточно суток изоляции.
Особенности реабилитационного периода
Нюансы периода после проведения радиойодтерапии зависят от ряда факторов, включая полученную дозу препарата. После процедуры пациент находится в изолированном боксе и обязан соблюдать следующие правила:
- входная дверь должна быть заперта;
- важно каждый день принимать душ;
- мужчинам мочиться можно только сидя;
- смывать за собой надо минимум два раза – бачок должен быть полным;
- в случае рвоты надо воспользоваться полиэтиленовым мешком или унитазом, смыв дважды, раковина под строгим запретом;
- если жидкость или испражнения попали мимо унитаза, то надо предупредить санитарку;
- туалетную бумагу надо смывать с испражнениями;
- использовать можно только одноразовые платки;
- остатки еды надо помещать в полиэтиленовый пакет;
- нельзя подкармливать через окно птиц или животных.
Первые дни после радиойодтерапии соблюдают строжайшую изоляцию. Особенно строгие требования предъявляют к контактам с беременными женщинами и детьми.
Пациент получит на руки письменную инструкции, чтобы знать, как вести себя после процедуры. Важно помнить следующие рекомендации:
- для слюнных желез полезны определенные продукты (уточнит врач) и лимонные леденцы (выбирать без сахара);
- кислотность слюны изменится, потому важно ухаживать за зубами;
- зубная паста и средства полоскания должны быть без содержания фенола, спирта или отбеливающих веществ;
- о приеме любых препаратов необходимо информировать врача;
- гормональную терапию обычно начинают через 1-2 дня после приема радиоактивного йода;
- в течение первой недели пациент должен пройти I-131 сканирование, чтобы выявить локализацию злокачественных клеток, оценить количество остаточной ткани и накопление радиоактивного йода (слюнные железы, желудочно-кишечный тракт);
- важно соблюдать питьевой режим и следить за регулярностью стула, так как не поглотившийся радиоактивный йод выходит из организма с мочой, потом, слюной и калом.
На работу после радиойодтерапии обычно можно выходить через месяц. Хотя бы на 2 месяца следует ограничить физические нагрузки и не посещать бассейн.

Первую неделю после лечения не стоит готовить пищу для всей семьи. Стирать свои вещи следует отдельно.
Важно знать, что в аэропортах и на вокзалах есть детекторы радиации. При планировании поездки надо взять у врача справку о пройденном лечении. Сохранять ее след


