Лечение щитовидной железы при недостатке йода
Нарушение функции щитовидной железы часто может привести к болезням других органов и систем: сердца, нервной и репродуктивной систем. Недостаток йода в воде и пище отрицательно сказывается на функции молочных желез у женщин и отставании умственного развития у детей. Ликвидировать этот недостаток можно, употребляя в пищу йодированную соль.
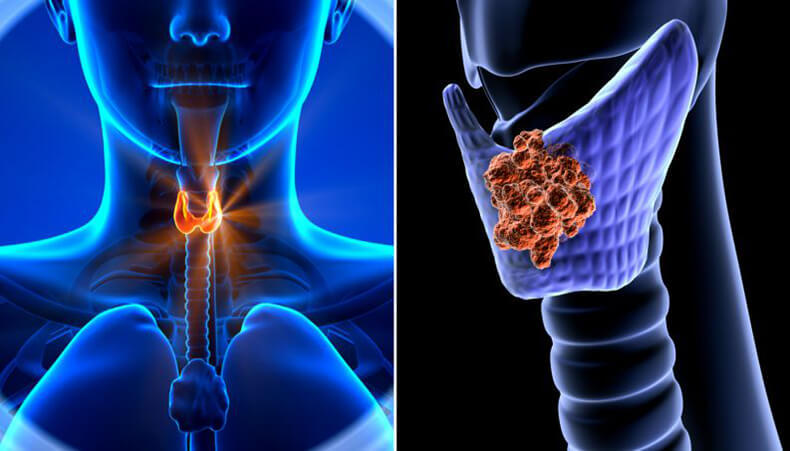
Щитовидная железа (или попросту «щитовидка») играет важнейшую роль в осуществлении многих физиологических функций организма, поскольку отвечает за производство гормонов, участвующих в обменных процессах и регулирующих их. В частности, гормоны щитовидной железы отвечают за процессы умственного и физического развития, контролируют массу тела, водно-солевой баланс, продуцирование некоторых витаминов, способствуют нормальной деятельности иммунной системы и функционирования всех органов и систем.
Заболевания щитовидной железы и недостаток йода в организме
К сожалению, заболевания щитовидной железы сегодня лидируют среди всех эндокринных патологий. Миллионы людей страдают заболеваниями щитовидной железы, подчас даже не подозревая об этом. Мы решили вернуться к этой злободневной теме, рассказать, как и чем восполнить недостаток йода в организме, не забывая при этом рецепты травяных сборов.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Одной из основных причин нарушения щитовидной железы является недостаток в организме жизненно важного микроэлемента — йода. Так уж сложилось, что на протяжении долгого времени многие регионы России испытывают дефицит в этом веществе. Кроме того, неблагоприятная обстановка мегаполисов, химические компоненты выбросов предприятий теплоэнергетики и автотранспорта, наследственность, стрессы, курение также влияют на увеличение заболеваемости.
Нарушение функции щитовидной железы часто может привести к болезням других органов и систем: сердца, нервной и репродуктивной систем. Недостаток йода в воде и пище отрицательно сказывается на функции молочных желез у женщин и отставании умственного развития у детей. Ликвидировать этот недостаток можно, употребляя в пищу йодированную соль.
Поскольку человек без соли не может жить, это тот продукт, который каждый из нас употребляет независимо от достатка, соль и была выбрана основным носителем йода. Хотя сейчас в продаже появились йодированные молоко, хлеб, отруби, разные сорта рыбы, креветки.
Сегодня соль йодируют веществом, которое не распадается при варке, кипячении, не портит вкус пищи специфическим запахом. С такой солью можно консервировать, квасить, солить овощи, поскольку она обладает еще и антисептическим эффектом, при консервации банки не взрываются.
Кроме того, йодом богаты морская капуста, грецкие орехи, киви, хурма, черноплодная рябина с медом. Полезно прокрутить фейхоа с сахаром и, не подвергая термической обработке, хранить в холодильнике. Принимать это лекарство можно без ограничений.
Растворять же йод в жидкостях: молоке, воде, напитках — крайне опасно. Суточная физиологическая норма йода для человека —150-200 мгк (микрограммов) — миллионная часть грамма. Когда же йод капают в молоко, воду или на сахар, организм получает такие громадные дозы, что они могут заблокировать щитовидную железу. На теле рисовать популярные в народе йодные сеточки можно, однако не чаще 2-3 раз в месяц.
Щитовидная железа имеет защитные механизмы, предохраняющие ее от избытка йода. Но если эти «избытки» станут постоянными, рано или поздно защитные механизмы могут разрушиться.
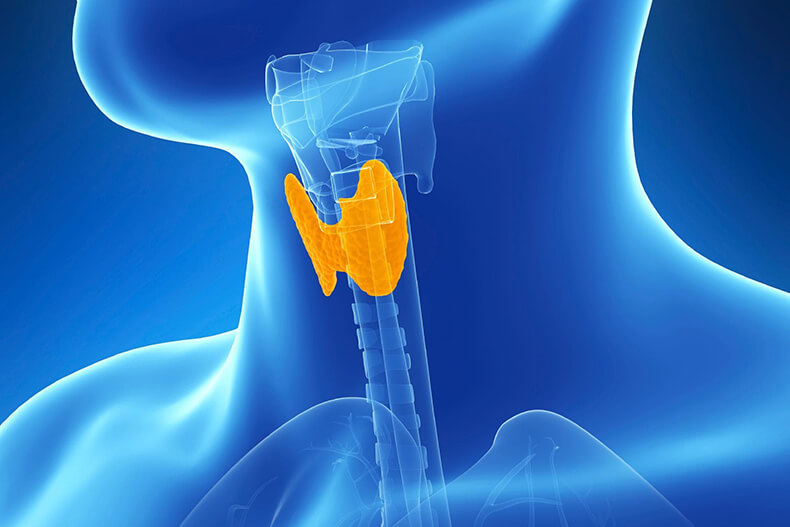
Щитовидная железа, имеющая форму бабочки, состоящая из правой и левой доли и располагающаяся в передней части шеи, весит всего 15-20 г. Сегодня одним из самых точных методов диагностики структурных изменений этого важного органа является ультразвуковое исследование (УЗИ).
У женщин объем щитовидной железы не должен превышать 18 мл, у мужчин — не более 25 мл. По словам врача-эндокринолога Э.Т. Хайбулиной:
«УЗИ часто выявляет увеличение щитовидной железы второй или третьей степени с одновременной неоднородностью ее структуры — аутоиммунные тиреоидиты. В этом случае пациенту необходимо сдать кровь на гормоны и наблюдаться в динамике у врача-эндокринолога. Если функция щитовидной железы повышена, можно говорить о гиперфункции, которая бывает при хасситоксикозе, диффузно-токсическом зобе (базедовой болезни).
Подписывайтесь на наш канал Яндекс Дзен!
Симптомы налицо, когда человек раздражен, вплоть до агрессии, несмотря на хороший аппетит, быстро худеет, глаза — большие, блестящие, сон — короткий, прерывистый. Наблюдается тремор рук и всего тела, даже языка. Причем больной всего этого порой не замечает, с гордостью говорит о собственной исключительной работоспособности: дескать, спит всего 4 часа и спать не хочет, только вот не хватает сил даже по ступенькам подняться. Между тем это не что иное, как проявление коварной болезни.
Обратная сторона медали — гипофункция щитовидной железы, когда происходит снижение обменных процессов. Больные — тучные, часто страдают ожирением. Обычно такие люди вялые, их постоянно клонит в сон, они жалуются на непроходящую усталость. Под стать и депрессивное настроение: человек малоконтактен, у него снижена работоспособность, ухудшилась память, он равнодушно реагирует на происходящее. Как правило, такие больные страдают пониженным давлением, выпадением волос, вплоть до облысения, у женщин нарушается менструальный цикл. Такое состояние — уже серьезный сигнал для лечения пациента тиреоидными гормонами».
Бытует мнение, что гормоны опасны. Глубокое заблуждение! Парижанки, например, принимают тиреоидные препараты даже без патологии щитовидной железы — чтобы глаза блестели, кожа стала нежной, гладкой, не было отечности, лишнего веса. Наверное, это крайности, но бояться гормонов не следует.
Более того, их нужно и можно принимать, разумеется, если назначил врач, во время беременности при патологии щитовидной железы, чтобы не навредить будущему ребенку. Ведь если у женщины функция щитовидной железы снижена, на фоне беременности потребность в тиреоидных гормонах повышается, и функция железы понижается еще больше. А при нехватке гормонов у новорожденных возможны кретинизм, аномалии в развитии.

В равных пропорциях возьмите мяту, валериану, хмель, пустырник, череду, корни пиона, траву душицы, побеги омелы. 250-300 г этого сбора варите 5-10 минут в 4-5 л воды, настаивайте час. Процедите в ванну с водой (температура воды — 37-40 градусов). Длительность процедуры — 20-25 минут. После ванны нужно лечь в постель, не вытираясь полотенцем. В неделю принимайте 2 ванны, на курс — 15-20 процедур.
Компрессы на щитовидную железу можно делать из листа капусты —1-2 раза в неделю или из раздавленных листьев подорожника, с тертой морковью. Курс — 15-20 процедур.
При пониженной функции щитовидной железы фитотерапию лучше проводить по 1,5 месяца с 2-недельным интервалом постоянно в течение 2-3 лет или до улучшения состояния.
Предлагаемый сбор: трава дурнишника — 2 части, трава дрока красильного — 1, листья крапивы — 3, семена Мордовника — 1, корень элеутерококка — 1, корень одуванчика — 1. В готовый настой добавить 80-100 капель настойки молодого грецкого ореха и 1 ст. ложку сока ягод бузины черной (или сока цикория). Принимать по 100 мл 4 раза в день до еды вместе с 0,5 ч. ложки морской капусты.
Для улучшения обмена веществ, при пониженной функции железы и для снижения веса, как правило, больные страдают его излишком, предлагаю следующий сбор: лист березы — 2 части, почки березы — 1, трава цикория — 2, корень аира болотного — 1, корень лопуха — 1, цветки ромашки —2. В 0,5 л воды варите 2 ст. ложки измельченного сбора в течение 10 минут, настаивайте 20 минут. Процедите и добавьте 1 ст. ложку меда. Принимайте по 100 мл 4 раза в день за 20-30 минут до еды.
Утром и в обед полезно принимать цветочную пчелиную пыльцу или пергу по 1 ч. ложке. Рассасывать во рту и запивать настоем трав. Сборы можно чередовать с перерывами в 2 недели.
Применение трав позволяет снизить порой нежелательное побочное действие медикаментов. Состав сборов можно менять индивидуально, допускается вводить дополнительные травы для лечения сопутствующих заболеваний. Как правило, результаты лечения при одновременном использовании растений и медикаментозных препаратов всегда намного лучше.опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое сознание — мы вместе изменяем мир! © econet
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:
,
чтобы видеть ЛУЧШИЕ материалы у себя в ленте!
Источник
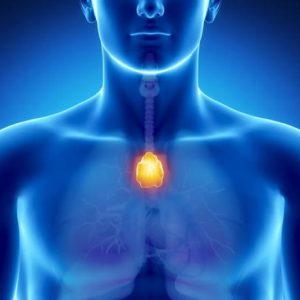
Йододефицитные заболевания щитовидной железы (ЙДЗ) – это группа патологических состояний. Данные тиреоидные патологии обусловлены нехваткой в организме такого важного микроэлемента, как йод. Это, в свою очередь, вызвано его малым алиментарным поступлением.
Важно: суточная потребность в йоде зависит от возраста человека (для взрослых – от 120 до 200 мкг). Она возрастает во время гормональной перестройки организма – в пубертатном периоде, а также при вынашивании и грудном вскармливании ребенка. Во многих регионах нашей страны в питьевой воде содержание йода ниже нормы.
Оглавление:
1. Причины йододефицита
2. Нарушения, связанные с нехваткой йода
— Диффузный зоб
— Узловой зоб
— Патологии беременности
3. Классификация
4. Симптомы нехватки йода
5. Как определить нехватку йода?
6. Как восполнить дефицит йода: лечение и прогноз
7. Профилактика йододефицитных заболеваний щитовидной железы
К ЙДЗ относят не только патологии собственно щитовидной железы, но и различные отклонения, появившиеся на фоне нехватки тиреоидных гормонов, которые синтезируются данным органом эндокринной системы.
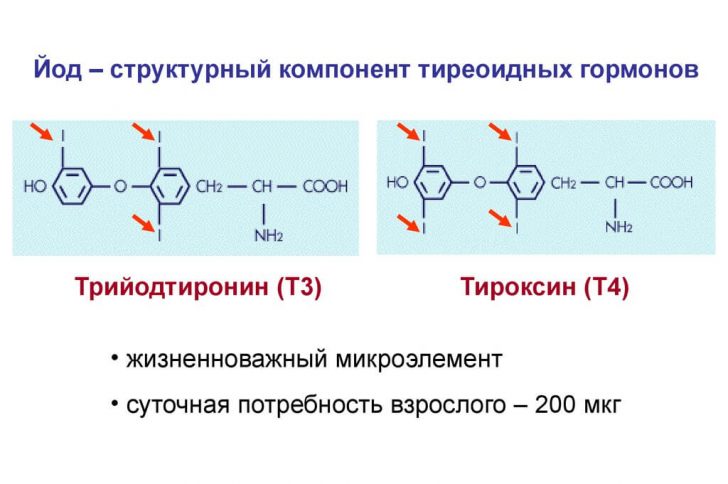
В норме организм взрослого человека содержит около 20 мг йода, большая часть которого (до 80%) депонируется в «щитовидке». Этот микроэлемент нужен для продуцирования т. н. тиреоидных гормонов.
Обратите внимание: к тиреоидным гормонам относятся Т3 – трийодтиронин и Т4 – тироксин. Они состоят из йода примерно на 65%.
Причины йододефицита
Недостаток йода может быть связан не только с малым содержанием этого элемента во внешней среде.
К числу возможных причин его дефицита относятся:
- паразитарные заболевания (глистные инвазии);
- патологии инфекционного генеза;
- избыток кальция;
- нехватка кобальта, селена, меди или марганца;
- мальабсорбция йода при патологиях ЖКТ;
- малое потребление витамина А.
Нарушения, связанные с нехваткой йода
Недостаточное поступление в организм йода запускает каскад компенсаторных процессов для сохранения продуцирования и выделения тиреотропных гормонов на достаточно высоком уровне.
Постоянный и продолжительный йододефицит приводит к развитию ЙДЗ – гипотиреоза, диффузного эутиреоидного или узлового зоба. К числу не менее грозных последствий нехватки этого элемента относятся физическая и умственная отсталость ребенка, эндемический кретинизм, а также невынашивание беременности и высокая перинатальная смертность.
Диффузный зоб
Принято различать две формы диффузного зоба – эндемическую и спорадическую. Первая разновидность гиперплазии щитовидной железы характерна для лиц, живущих в областях, где присутствие йода в воде значительно ниже нормы. Вторая – развивается у жителей областей, где этого элемента достаточно.
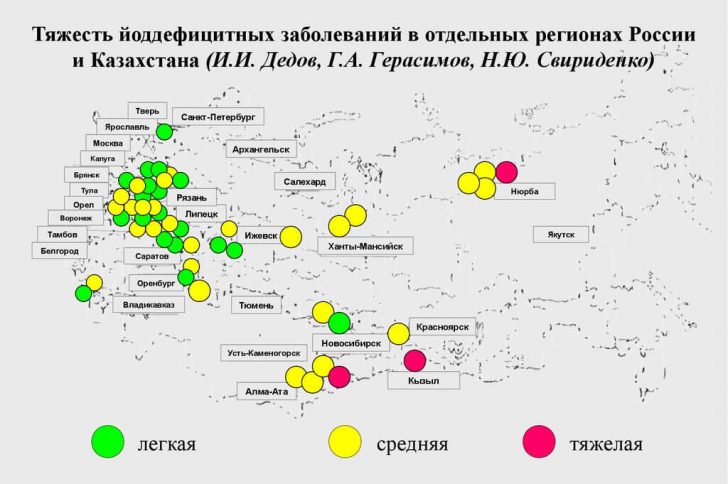
Обратите внимание: согласно критериям, принятым Всемирной организацией здравоохранения, территория считается эндемической, если диффузный зоб диагностируется как минимум у каждого десятого жителя.
В редких случаях заболеваемость эндемическим зобом обусловлена не йододефицитом, а негативным воздействием таких веществ, как соли тиоциановой кислоты и присутствующие во многих растениях флавоноиды.
Механизм развития спорадического диффузного зоба на данный момент времени неясен. Согласно одной из теорий, патология является следствием врожденных дефектов систем ферментов, отвечающих за продуцирование Т3 и Т4.
Узловой зоб
Данная патология — второе по распространенности ЙДЗ. Узловой зоб характеризуется неравномерной гиперплазией «щитовидки» с формированием специфических узлов. На ранних фазах дисфункции железы не возникает, но на фоне приема йодсодержащих препаратов не исключен тиреотоксикоз.
Критический недостаток йода ведет к гипотиреозу, характеризующемуся резким падением уровня тиреотропных гормонов.
Патологии беременности
 В наибольшей степени подвержены ЙДЗ дети и беременные женщины. Существенный дефицит йода многократно увеличивает вероятность спонтанных абортов и внутриутробных пороков развития. У появившихся на свет детей нередки случаи гипотиреоза и кретинизма.
В наибольшей степени подвержены ЙДЗ дети и беременные женщины. Существенный дефицит йода многократно увеличивает вероятность спонтанных абортов и внутриутробных пороков развития. У появившихся на свет детей нередки случаи гипотиреоза и кретинизма.
Щитовидная железа будущего ребенка начинает синтезировать тироксин, лишь начиная с 4-5 месяца эмбриогенеза. На более ранних сроках за формирование органов и систем плода отвечают тиреоидные гормоны матери. В норме в I триместре продуцирование тироксина у женщины возрастает на 40%.
Классификация
Дефицит йода делится на:
- легкий;
- средний;
- тяжелый.
Степень устанавливается по уровню содержания микроэлемента в моче. Легкой степени соответствуют цифры 50 до 99 мкг/л, средней – 20-49, а тяжелой < 20 мкг/л.
Различают 4 степени гиперплазии щитовидной железы на фоне недостатка йода:
0 – размеры органа в пределах анатомической нормы (пальпаторно он не определяется);
1 – размер железы соответствует фаланге большого пальца;
2 – орган заметен при визуальном осмотре, когда пациент запрокидывает голову (пальпаторно определяются доли и перешеек);
3 – эутиреоидный зоб.
Симптомы нехватки йода
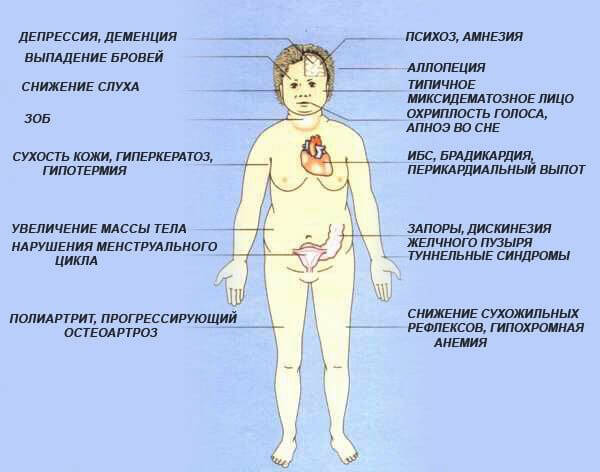
К числу основных симптомов ЙДЗ относятся:
- рост щитовидной железы;
- постоянная усталость и повышенная утомляемость;
- ломкость ногтевых пластин;
- сухая кожа;
- нарушение акта глотания;
- увеличение веса (не зависящее от характера питания).
Для диффузного зоба свойственно длительное бессимптомное течение. Пациенты могут предъявлять жалобы на неопределенный дискомфорт в районе шеи. При выраженной гиперплазии появляются признаки сдавления пищевода – дисфагия и ощущение «комка в горле». Чаще всего за помощью к эндокринологу больные обращаются, когда «щитовидка» увеличивается настолько, что речь идет уже о косметическом дефекте.
Симптоматика неврологического кретинизма:
- слабоумие;
- дисплазия костной и мышечной ткани;
- низкий рост (не более 150 см);
- глухота;
- косоглазие;
- речевые нарушения;
- деформации черепной коробки;
- диспропорции тела.
Симптомы умеренного дефицита йода:
- снижение когнитивных способностей (на 10% и более);
- снижение способности к запоминанию (особенно страдает зрительная память);
- ухудшение восприятия информации на слух;
- апатия;
- нарушение концентрации внимания (рассеянность);
- частая цефалгия.

Пациентов с умеренным йододефицитом преследует чувство постоянного недосыпания. Вследствие метаболических нарушений увеличивается вес, причем, ограничивающие диеты в данном случае практически неэффективны. В крови возрастает уровень холестерина, поэтому повышается риск гипертонической болезни, ИБС и атеросклеротических поражений магистральных кровеносных сосудов. У многих больных страдает моторика желчевыводящих путей (появляется дискинезия) и формируются конкременты (камни) в желчном пузыре. У пациенток с дефицитом йода чаще диагностируются дисменорея, мастопатия и миомы матки. Нередки случаи женского бесплодия.
Важно: наибольшую опасность представляет нехватка йода в периоды развития и роста – от внутриутробного до пубертатного.
Как определить нехватку йода?

Выявление патологий щитовидной железы является задачей специалиста-эндокринолога. Диагноз ставится на основании данных анамнеза, физикального осмотра и результатов лабораторных анализов на уровень ТТГ, Т3 и Т4.
В ходе опроса эндокринологу необходимо точно выяснить, не страдал ли кто-то из близких (кровных) родственников больного теми или иными патологиями щитовидной железы.
При общем осмотре проводится визуальная оценка размеров и пропорций шейной области. Также выявляются такие симптомы, как нарушения глотания и изменения (осиплость) голоса, связанные с давлением увеличенной железы на расположенные рядом структуры.
В ходе пальпаторного исследования оцениваются плотность эндокринной железы, а также возможное наличие и степень плотности узлов.
Больному обязательно проводится ультразвуковое сканирование «щитовидки», которая дает объективные данные о степени гиперплазии. Важным методом исследования является тонкоигольная биопсия, в ходе которой проводится забор образцов тканей органа для патоморфологических исследований.
Нормальные объемы щитовидной железы:
- для мужчин – 25 мл;
- для женщин – 18 мл.
Один из важнейших диагностических критериев – уровень тиреотропного гормона. Для диффузного зоба характерна гиперплазия обеих долей, и показатели ТТГ не выходят за границы физиологических значений. Если цифры <0,5 мЕд/л, то не исключен гипертиреоз; для верификации данного диагноза нужно определить уровни трийодтиронина и тироксина.
Как восполнить дефицит йода: лечение и прогноз
Патологические состояния данной категории могут корректироваться нормализацией приема йода. Терапия предполагает назначение пациенту препарата калия йодида (в качестве монотерапии) или в сочетании с L-тироксином (комбинированное лечение).
У лиц пожилого возраста умеренная гиперплазия в отсутствие дисфункции железы, как правило, не требует проведения фармакотерапии.
Лечение в полном объеме требуется молодым пациентам. Терапия (и профилактика) ЙДЗ в эндемичных регионах предполагает назначение препаратов йода в количествах, не превышающих нормальную суточную потребность. В течение полугода и более оценивается динамика состояния; обычно за это время гиперплазия уменьшается или сходит на нет.
При неэффективности терапии дополнительно назначается левотироксин (в ряде случаев – в сочетании с йодидом калия). После уменьшения железы в размерах переходят к «поддерживающей» монотерапии препаратами йода.
Терминальные стадии заболеваний «щитовидки» могут потребовать хирургического вмешательства с резекции долей органа.
Врожденные психоневрологические нарушения в настоящее время считаются инкурабельными, т. е. лечению не поддаются.
Приобретенные йододефицитные состояния обратимы. Адекватная терапия дает возможность нормализовать функциональную активность железы и уменьшить ее размеры.
К числу возможных последствий формирования узловых образований органа относится его функциональная автономия. Она характеризуется гиперсекрецией Т3 и Т4, не зависящей от внешних стимуляторов и ТТГ.
Профилактика йододефицитных заболеваний щитовидной железы
Профилактика дефицита йода и связанных с ним патологических состояний делится на:
- индивидуальную;
- групповую;
- массовую.
Индивидуальные и групповые меры по предупреждению йододефицита заключаются в назначении препарата йодида калия в необходимых дозах. Особенно большое значения имеет профилактика среди детей, подростков в период полового созревания, а также будущих матерей и кормящих женщин.
Массовая профилактика сводится к замене в эндемичных по зобу регионах обычной поваренной соли на йодированную.
Продукты питания с высоким содержанием йода:
- водоросли ламинария (морская капуста) и порфира (нори);
- морская рыба;
- кальмары и др. морепродукты;
- рыбий жир (можно приобрести аптечный препарат).

Женщинам, планирующим зачатие, настоятельно рекомендуется пройти обследование с целью определения т. н. тиреоидного статуса. Периодический мониторинг уровня Т3 и Т4 нужен и в течение беременности.
Суточные нормы потребления йода (в мкг) согласно рекомендациям ВОЗ:
- С рождения до 2 лет – 50;
- 2-6 лет – 90;
- 6-11 лет – 120;
- от 12 лет – 150.
Важно: женщинам в период беременности и лактации целесообразно увеличить нормы потребления микроэлемента до 200 мкг в день.
Профилактика ЙДЗ включает ежегодное посещение эндокринолога в рамках диспансеризации.
Плисов Владимир, медицинский обозреватель
9,252 просмотров всего, 4 просмотров сегодня
Загрузка…
Источник


