Лечение раковой опухоли щитовидной железы
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 28 августа 2017;
проверки требуют 14 правок.
Метастатическое поражение лимфатического узла при папиллярном раке щитовидной железы. Микрофотография.
Рак щитовидной железы — злокачественная опухоль щитовидной железы, развивающаяся из фолликулярных или из С-клеток.
Типы рака щитовидной железы[править | править код]
В зависимости от гистопатологического строения, классифицируют как папиллярный, фолликулярный, медуллярный и анапластический.[3] Наиболее часты папиллярные и фолликулярные карциномы. Фолликулярный и папиллярный раки щитовидной железы относят к высокодифференцированным формам. При выявлении этих типов карцином на ранних стадиях прогноз благоприятный до 90 % случаев.
Медуллярный рак является более агрессивным, чем папиллярный и фолликулярный, что проявляется метастазированием в локорегионарные лимфатические узлы шеи на ранних стадиях заболевания. Пятилетняя выживаемость при данной разновидности рака колеблется на уровне 70-80 %, десятилетняя — 60-70 %, двадцатилетняя — 40-50 %. Уровень выживаемости у больных до 40 лет выше, чем после 40.
Анапластический рак щитовидной железы является крайне агрессивной карциномой: быстрорастущий и плохо отвечающий на проводимое лечение. Анапластический рак щитовидной железы характеризуется быстрым метастазированием в окружающие ткани и органы, неблагоприятным прогнозом и коротким сроком жизни больного после выявления данного заболевания (в среднем до 1 года).
Симптомы[править | править код]
В большинстве случаев РЩЖ протекает бессимптомно. Наиболее часто первый признак рака щитовидной железы — это появление узлового образования в области щитовидной железы или увеличение шейных лимфоузлов. Однако узлы щитовидной железы встречаются у многих взрослых, и менее 5 % из числа узлов являются злокачественными. Иногда первый признак заболевания — это увеличенный лимфатический узел. Более поздними признаками являются боль в передней части шеи и изменение голоса.
Обычно рак щитовидной железы выявляется у лиц с нормальной функцией щитовидной железы, но признаки гипертиреоза или гипотиреоза могут сочетаться с более крупной или метастатической хорошо дифференцированной опухолью.
Узловые образования щитовидной железы являются предметом особой озабоченности при выявлении у лиц младше 20 лет.
В этом возрасте наличие доброкачественных узлов менее вероятно, поэтому вероятность их злокачественности намного выше.
Диагностика[править | править код]
Клиническую оценку узлов щитовидной железы проводят с помощью к тонкоигольной аспирационной пункционной биопсии (ТАПБ) под контролем УЗИ, а при неинформативной ТАПБ посредством открытой инцизионной биопсии с последующим гистологическим исследованием образца ткани из подозрительного на рак образования.
После обнаружения узла во время физикального исследования необходима консультация эндокринолога или эндокринного хирурга. Наиболее распространено проведение ультразвуковой диагностики для подтверждения наличия узла и оценки состояния всей железы, а также для оценки размеров узла в динамике. Измерение тиреотропного гормона и антитиреоидиных антител поможет решению вопроса, является ли это функциональное заболевание щитовидной железы, например тиреоидит Хашимото — известная причина доброкачественного узлового зоба.[4]Также используют сцинтиграфический метод диагностики.
Микрофотография (сильное увеличение) папиллярной карциномы щитовидной железы, показывающая диагностические черты (просветление ядра и перекрытие ядер). Окраска гематоксилином и эозином.
Биопсия с помощью аспирации тонкой иглой[править | править код]
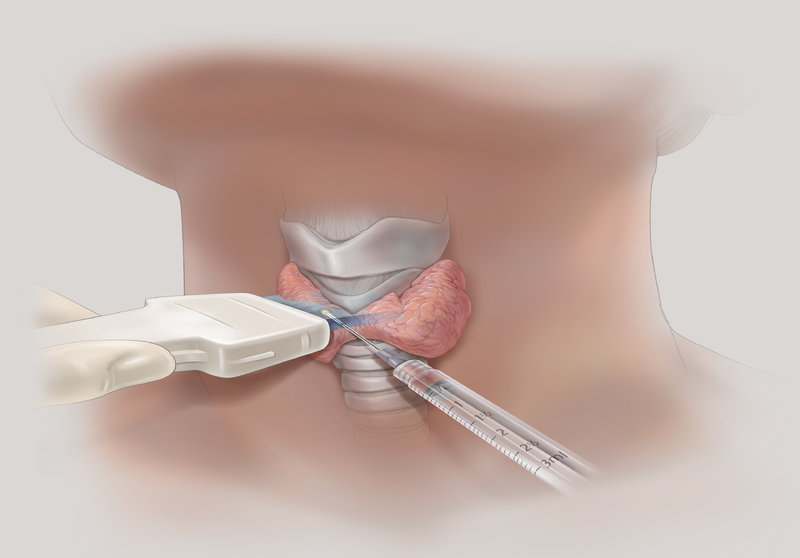
Тонкоигольная аспирационная пункционная биопсия, ТАПБ— один из основных методов диагностики рака щитовидной железы. Это наиболее оправдывающий затраты, чувствительный и точный тест.[5][6][7][8] Обычно ТАПБ проводится под контролем УЗИ, что позволяет пунктировать узловые образования от 3 мм в наибольшем диаметре и получать достаточное количество клеток щитовидной железы для дальнейшего микроскопического анализа. При сомнительном или неинформативной ТАПБ рекомендована открытая биопсия подозрительного узла с проведением экспресс-патогистологического исследования (Экспресс-ПГИ).
Исследования крови[править | править код]
Помимо биопсии необходимо проведение исследования крови. Наличие определенных онкомаркеров указывает на вероятность наличия той или иной формы рака щитовидной железы. При подозрении на медуллярный рак щитовидной железы необходимо проведение анализа крови на тиреокальцитонина — гормон, продуцирующийся парафолликулярными клетками, а также тест на уровень раковоэмбрионального антигена. Разработка и внедрение специфических маркеров для диагностики других форм рака щитовидной железы продолжается.[9]
Также для общей диагностики могут проводиться исследования уровней гормонов, естественным образом присутствующих в организме. Например, это тиреотропный гормон (ТТГ), тироксин (Т4) и трийодтиронин (Т3). Иногда проводят исследования антищитовидных антител в сыворотке, так как они могут указать на аутоиммунное заболевание щитовидной железы, часто сопровождающее папиллярный рак щитовидной железы.[10]
Также при подозрении на медуллярный рак должен проводиться анализ крови для определения мутаций протоонкогена RET, в том числе у родственников таких пациентов, что позволяет выявлять генетическую предрасположенность к данному виду карциномы щитовидной железы.[11]
Инструментальная диагностика[править | править код]
В большинстве случаев рак щитовидной железы протекает без явной симптоматики и характеризуется наличием узловых образований в щитовидной железе или увеличенными лимфатическими узлами шеи, которые можно выявить с помощью ультразвукового исследования УЗИ или при обычной пальпации. Другие методы исследования, например, рентгенография, ПЭТ, МРТ применяются при подозрении на отдаленные метастазы.
При проведении УЗИ подозрительными являются узлы, мало отражающие УЗ-волну, с неровным контуром, с микрокальцификациями или с высокими уровнями кровотока внутри узла.[12] Менее подозрительны узлы, сильно отражающие УЗ-волну, образования с «хвостами кометы» от коллоида, отсутствием кровотока, наличием ореола или отчетливой ровной границы.
Сканирование щитовидной железы с помощью радиофармпрепарата технеция-MIBI может применяться при подозрении на радиойоднечувствительные метастазы или медуллярный рак щитовидной железы.
Патоморфологическая классификация рака щитовидной железы[править | править код]
Раки щитовидной железы классифицируют согласно их патогистологическим характеристикам.[13][14] Различают следующие варианты (частота встречаемости разных подтипов может показывать местную вариацию):
- Папиллярный рак щитовидной железы до 75 %
- Фолликулярный рак щитовидной железы до 15 %
- Медуллярный рак щитовидной железы до 8 %[15]
- Анапластический рак щитовидной железы менее, чем 5 %
- Другие: лимфома щитовидной железы, сквамозноклеточная карцинома щитовидной железы, различные виды сарком щитовидной железы
Фолликулярный и папиллярный типы классифицируют как «высокодифференцированный рак щитовидной железы».[16]
Эти типы имеют более благоприятный прогноз, чем медуллярный и недифференцированные типы.[17]
Лечение рака щитовидной железы[править | править код]
Хирургическое[править | править код]
Основным методом лечения рака ЩЖ является хирургическое вмешательство – тиреоидэктомия. Эта операция подразумевает частичное или полное удаление ткани органа. В зависимости от формы рака, стадии его развития, наличия метастазов и других прогностических признаков рассматриваются различные объемы операции.
- Тотальная тиреоидэктомия – полное удаление щитовидной железы. После такого лечения для нормализации гормонального фона пациенту назначается пожизненная заместительная гормонотерапия.
- Субтотальная тиреоидэктомия – удаление практически всей тиреоидной ткани, за исключением небольшого здорового участка. Если до операции у пациента отмечался гипертиреоз, то в большинстве случаев после хирургического вмешательства оставшийся участок ЩЖ способен продуцировать достаточное количество гормона, поэтому заместительная гормональная терапия не требуется.
- Гемитиреоидэктомия – иссечение одной доли ЩЖ. Такое вмешательство является наиболее щадящим при раке, но может использоваться только при своевременном обращении в клинику.
В ходе операции могут удаляться регионарные лимфоузлы (лимфодиссекция шеи) при наличии или при подозрении на наличие метастазов. При рецидиве могут потребоваться дополнительные операции для удаления метастатических очагов в лимфоузлах шеи и средостения.
Радиойодтерапия[править | править код]
Поскольку клетки рака щитовидной железы (за исключением клеток медуллярного, анапластического рака) способны поглощать и накапливать йод, после полного удаления органа при папиллярной и фолликулярной карциноме может быть также применен метод лечения радиоактивным йодом (РЙТ — радиойодная терапия). Это вещество представлено либо капсулами, либо безвкусным раствором, который пациент должен выпить. После попадания в организм молекулы радиоактивного йода накапливаются в тиреоцитах, а также в метастазах и уничтожают их в большинстве случаев. При радиойодрезистентных опухолях — радиойодтерапия неэффективна. В соответствии с современными представлениями лечение прямым облучением ЩЖ обычно малоэффективно как на предоперационной, так и на послеоперационной стадиях. А вот радиойодтерапия показывает хорошие результаты и значительно улучшает прогноз.
Супрессивная ТТГ-терапия[править | править код]
После операции больному также проводится гормональная терапия с целью понижения уровня, естественно вырабатываемого гипофизом гормона ТТГ (тиреотропного гормона), с целью снижения стимуляции тиреоцитов, которые могут оставаться после оперативного лечения и радиойодтерапии.[18]
Таргетная терапия[править | править код]
Для терапии метастатического, местнораспространенного, радиойодрефрактерного высокодифференцированного рака щитовидной железы применяется терапия препаратами Сорафениб, Ленватиниб.
Примечания[править | править код]
- ↑ Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ Monarch Disease Ontology release 2018-06-29sonu — 2018-06-29 — 2018.
- ↑ Hu MI, Vassilopoulou-Sellin R, Lustig R, Lamont JP. «Thyroid and Parathyroid Cancers» in Pazdur R, Wagman LD, Camphausen KA, Hoskins WJ (Eds) Cancer Management: A Multidisciplinary Approach. 11 ed. 2008.
- ↑ Bennedbaek FN, Perrild H, Hegedüs L (1999). «Diagnosis and treatment of the solitary thyroid nodule. Results of a European survey». Clin. Endocrinol. (Oxf) 50 (3): 357-63. doi:10.1046/j.1365-2265.1999.00663.x. PMID 10435062. https://www.blackwell-synergy.com/openurl?genre=article&sid=nlm:pubmed&issn=0300-0664&date=1999&volume=50&issue=3&spage=357 Архивировано 18 января 2013 года..
- ↑ Аветисьян И.Л., Самойлов А.А., Гульчий Н.В., Яровой А.О. Аспирационная биопсия щитовидной железы: клинические аспекты цитологических исследований (рус.) // Український медичний часопис : журнал. — 2002. — Т. 3, № 29. — С. 121—126. (рус.)
- ↑ Ravetto C, Colombo L, Dottorini ME (2000). «Usefulness of fine-needle aspiration in the diagnosis of thyroid carcinoma: a retrospective study in 37,895 patients». Cancer 90 (6): 357-63. doi:10.1002/1097-0142(20001225)90:6<357::AID-CNCR6>3.0.CO;2-4. PMID 11156519.
- ↑ Hamberger, B (1982). «Fine-needle aspiration biopsy of thyroid nodules. Impact on thyroid practice and cost of care». Am J Med 73: 381—384. PMID 7124765.
- ↑ Mazzaferri (1993). «Management of a Solitary Thyroid Nodule». N Engl J Med 328: 553-9. PMID 8426623.
- ↑ Sofiadis A., Dinets A., Orre L.M., Branca R.M., Juhlin C.C., Foukakis T., Wallin G., Höög A., Hulchiy M., Zedenius J., Larsson C., Lehtiö J. Proteomic study of thyroid tumors reveals frequent up-regulation of the Ca2+ -binding protein S100A6 in papillary thyroid carcinoma. (англ.) // Thyroid. : journal. — 2010. — October (vol. 20, no. 10). — P. 1067—1076. — DOI:10.1089/thy.2009.0400.. — PMID 20629554.
- ↑ Дінець А. В., Фомін П. Д., Гульчій М. В., Олійник О. Б., Цимбалюк С. М., Белан М. В. Клініко-морфологічні особливості папілярної мікрокарциноми щитоподібної залози на фоні хвороби Грейвса. Український медичний частопис. — 2012. // № 3 (89) — с.136-138. [1].
- ↑ Dinets A., Hulchiy M., Sofiadis A., Ghaderi M., Höög A., Larsson C., Zedenius J. Clinical, Genetic and Immunohistochemical Characterization of 70 Ukrainian Adult Cases with Post-Chornobyl Papillary Thyroid Carcinoma. (англ.) // European Journal of Endocrinology (англ.)русск. : journal. — 2012. — Vol. 166. — P. 1049—1060. — DOI:10.1530/EJE-12-0144. — PMID 22457234.
- ↑ Wong KT, Ahuja AT (2005). «Ultrasound of thyroid cancer». Cancer Imaging 5: 157-66. doi:10.1102/1470-7330.2005.0110. PMID 16361145.
- ↑ «Thyroid Cancer Treatment — National Cancer Institute». https://www.cancer.gov/cancertopics/pdq/treatment/thyroid/HealthProfessional/page2. Retrieved on 2007-12-22.
- ↑ «Thyroid cancer». https://cancerweb.ncl.ac.uk/cancernet/101252.html#2_CELLULARCLASSIFICATION Архивировано 20 декабря 2007 года.. Retrieved on 2007-12-22.
- ↑ Schlumberger M, Carlomagno F, Baudin E, Bidart JM, Santoro M (2008). «New therapeutic approaches to treat medullary thyroid carcinoma». Nat Clin Pract Endocrinol Metab 4 (1): 22-32. doi:10.1038/ncpendmet0717. PMID 18084343.
- ↑ Nix P, Nicolaides A, Coatesworth AP (2005). «Thyroid cancer review 2: management of differentiated thyroid cancers». Int. J. Clin. Pract. 59 (12): 1459-63. doi:10.1111/j.1368-5031.2005.00672.x. PMID 16351679. https://www.medscape.com/viewarticle/518396.
- ↑ Nix PA, Nicolaides A, Coatesworth AP (2006). «Thyroid cancer review 3: management of medullary and undifferentiated thyroid cancer». Int. J. Clin. Pract. 60 (1): 80-4. doi:10.1111/j.1742-1241.2005.00673.x. PMID 16409432. https://www.blackwell-synergy.com/openurl?genre=article&sid=nlm:pubmed&issn=13685031&date=2006&volume=60&issue=1&spage=80 (недоступная ссылка).
- ↑ Гульчий Н. В., Динец А. В. Особенности гормональной терапии после операций по поводу рака щитовидной железы. Международный эндокринологический журнал // № 1 (42).- 2012. — с. 98-105.
Ссылки[править | править код]
- Диагностика рака щитовидной железы, обучающий фильм
- Современная классификация рака щитовидной железы, стандарты его диагностики и лечения
- Повышение экспрессии белка PIGU снижает резистентность к йодотерапии
Новообразования эндокринной системы | |||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
Множественная эндокринная неоплазия синдром Вермера (МЭН-I) синдром Сиппла (МЭН-IIa) синдром Горлина (МЭН-IIb, МЭН-III) | |||||||||||||||||||||||
| |||||||||||||||||||||||
| |||||||||||||||||||||||
| |||||||||||||||||||||||
Источник
Рак щитовидной железы – злокачественное узловое образование, способное образовываться из эпителия, естественно функционирующего в железе.
Рак щитовидной железы составляет более четверти всех злокачественных новообразований в области головы и шеи. За последние десятилетия, по данным ВОЗ, заболеваемость РЩЖ в мире выросла в 2 раза. Рак щитовидной железы ежегодно является причиной смерти 1% всех больных, умирающих от злокачественных опухолей. Среди всех злокачественных новообразований, это заболевание составляет 0.5 — 3.5 %. То есть на 100 000 населения РЩЖ заболевают в среднем 0.5-0.6 мужчин и 1.2-1.6 женщин.
В России самые высокие показатели заболеваемости отмечаются в Брянской области: 4.9 на 100 000 мужчин и 26.3 на 100 000 женщин. Также наиболее неблагополучные районы в отношении заболеваемости РЩЖ — Архангельская, Саратовская, Свердловская и Магаданская области.
Факторы риска развития рака щитовидной железы
Основные факторы риска:
- Йодная недостаточность
- Ионизирующее излучение (Радиация)
- Наследственность (Семейный анамнез)
К факторам риска также относится наличие у пациентов узловых образований в щитовидной железе, т.е. узловые зобы, рецидивирующие их формы, узловые формы хронических тироидитов.
Йодная недостаточность
Регионы мира с пониженным содержанием йода в воде и пищевых продуктах, являются эндемичными для узлового зоба, на фоне которого нередко развивается рак щитовидной железы. В Российской Федерации эндемичными районами считаются Алтайский край и республика Адыгея.
Ионизирующая радиация
С момента обнаружения данного физического явления и до настоящего момента роль этого фактора, как причины развития РЩЖ, резко возросла. Действие данного фактора, прежде всего, связано с попаданием в организм радиоактивных изотопов йода (131I,125I). Так, было установлено, что жители Хиросимы и Нагасаки, которые попали под облучение после взрыва атомных бомб, болели раком щитовидной железы в 10 раз чаще, чем остальные японцы.
В России был отмечен резкий рост заболеваемости РЩЖ, особенно у детей, в регионах, которые подверглись радиоактивному загрязнению после аварии на Чернобыльской АЭС, это Брянская, Тульская, Рязанская области.
Наследственность
Риск развития РЩЖ выше в семьях, где отмечались случаи этого заболевания. Наследственная форма рака связана с наследственными синдромами множественной эндокринной неоплазии (МЭН).
Типы рака щитовидной железы
По гистологическим формам классифицируются четыре типа рака щитовидной железы: папиллярный, фолликулярный, медуллярный и анапластический.
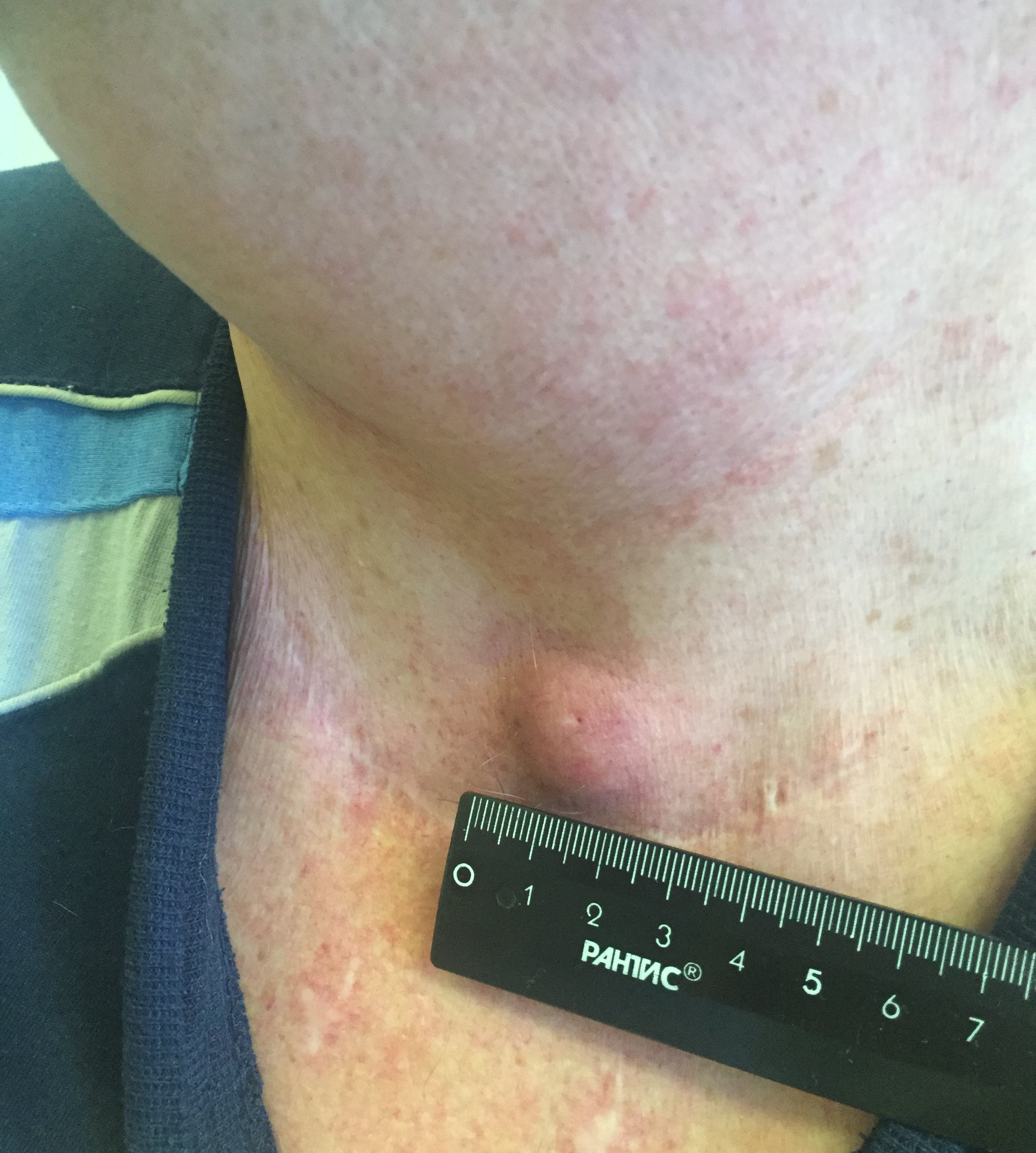
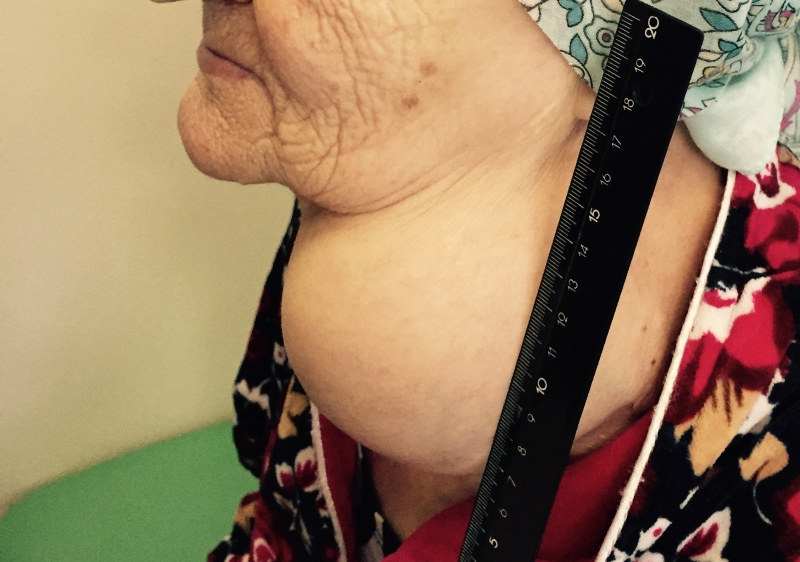
Папиллярный рак — наиболее благоприятный тип. Встречается у детей и взрослых, чаще заболевают в 30-40 лет. Является преобладающей формой РЩЖ у детей. Опухоль чаще возникает в одной из долей и лишь у 10-15% пациентов отмечается двустороннее поражение.
Папиллярная карцинома отличается достаточно медленным ростом. Метастазирует в лимфоузлы шеи, отдаленные метастазы в другие органы наблюдаются редко.
Фолликулярный рак встречается у взрослых с пиком заболеваемости в 50-55-м возрасте. Этот вид опухоли характеризуется медленным ростом. В поздних стадиях образует метастазы в лимфатических узлах шеи, а также в костях, печени и легких. Метастазы фолликулярного рака сохраняют способность захватывать йод и синтезировать тиреоглобулин.
Медуллярный рак может быть как самостоятельным заболеванием, так и компонентом МЭН синдрома. Чаще определяется в пожилой возрастной группе пациентов с узловым зобом. Характеризуется быстрым ростом с инвазией в близлежащие органы и ранним метастазированием.
Анапластический рак чаще возникает у пожилых пациентов с узловым зобом. Его отличает агрессивная форма и раннее метастазирование. Быстрый рост опухолевого узла может приводить к его некротическому распаду, изъязвлению и может служить источником кровотечений.
Гистогенетическая классификация рщж
| ИСТОЧНИК РАЗВИТИЯ | ГИСТОЛОГИЧЕСКАЯ СТРУКТУРА ОПУХОЛИ | |
| доброкачественные | злокачественные | |
| А-клетки | Папиллярная аденома Фолликулярная аденома Трабекулярная аденома | Папиллярная карцинома Фолликулярная карцинома Недифференцированный рак |
| В-клетки | Папиллярная аденома Фолликулярная аденома Трабекулярная аденома | Папиллярная карцинома Фолликулярная карцинома Недифференцированный рак |
| С-клетки | Солидная аденома | Солидный рак с амилоидозом стромы (медуллярный рак) |
Симптомы
Заболевание может проявляться различными симптомами. Они зависят от стадии, распространенности опухолевого процесса и развившихся осложнений. Небольшие опухоли щитовидной железы обычно не сопровождаются клинической симптоматикой и выявляются случайно при ультразвуковом исследовании. Первой причиной обращения к врачу может послужить увеличение одного шейного лимфатического узла, который при дальнейшем обследовании оказывается метастазом РЩЖ.
Симптомы рака щитовидной железы часто схожи с симптомами простуды, ангины, инфекционных заболеваний:
- Припухлость на шее. Небольшие узлы на шее может выявить только врач, но иногда припухлость можно заметить во время глотания.
- Увеличение шейных лимфоузлов. Однако, этот симптом часто сопровождает простуду или ангину и не связан со злокачественным процессом.
- Изменение тембра голоса. Иногда большой узел щитовидной железы давит на гортань, это может вызвать охриплость.
- Одышка. Причиной может явиться то, что увеличившаяся щитовидная железа вызывает сужение просвета трахеи.
- Затруднение глотания. Также узел щитовидной железы может сдавливать пищевод.
- Боль в шее или горле. Развитие рака щитовидной железы редко вызывает боль, но в сочетании с другими симптомами это сигнал незамедлительно обратиться к врачу.
Большая часть подобных симптомов связана с появлением узла щитовидной железы, который в более чем 95% случаев оказывается доброкачественным. Узлы щитовидной железы довольно частое явление, и в пожилом возрасте риск их появления увеличивается. При обнаружении узелков в области щитовидной железы следует обратиться к врачу.
Диагностика
Ультразвуковая диагностика позволяет обнаружить опухолевые образования от 2-3 мм, определить точное топографическое расположение в железе, визуализировать инвазию капсулы, оценить размеры и состояние лимфатических узлов шеи.
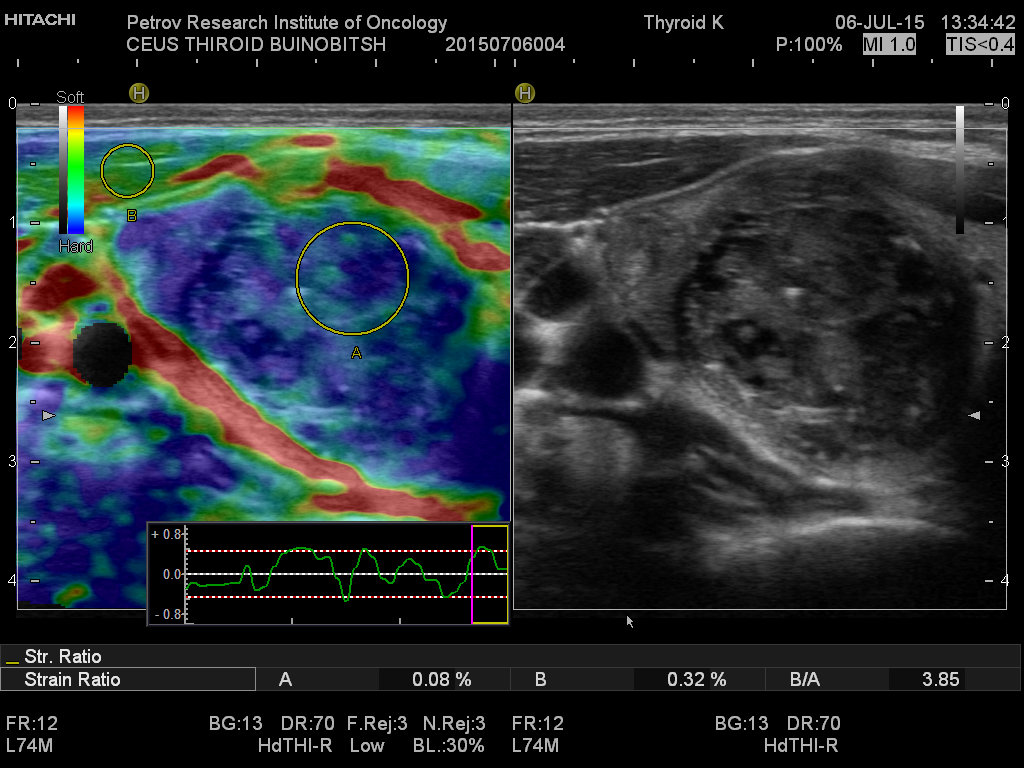
Магнитно-резонансная томография (МРТ) позволяет получить детальную топографо-анатомическую картину опухоли и ее соотношение с органами и структурами шеи. Это необходимо при планировании хирургического лечения в случае инвазии опухоли в соседние структуры.
Компьютерная томография применяется для определения метастатического поражения легких и костей.
Сцинтиграфия щитовидной железы с 125I, 131I применяется в основном для выявления остаточной тиреоидной ткани после хирургического лечения, а также для диагностики рецидивов. Она позволяет оценить способность метастазов захватывать йод при планировании радиойодтерапии.
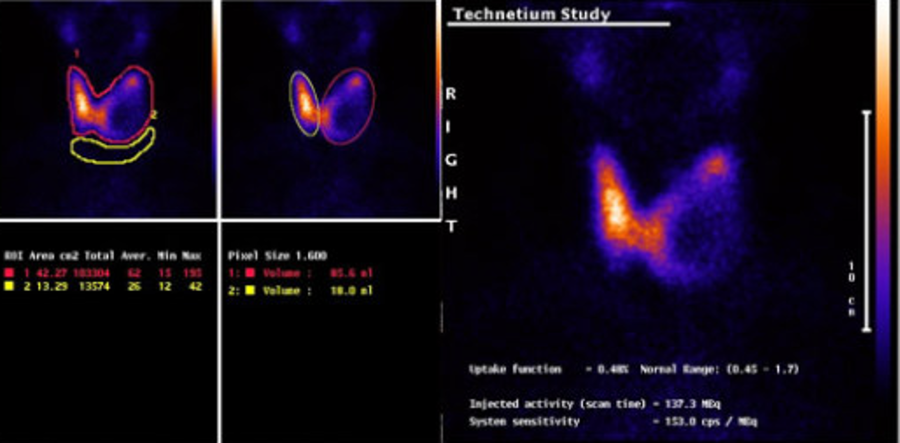
Остеосцинтиргафия позволяет оценить наличие/отсутствие метастатического поражения костей скелета.
Тонкоигольная аспирационная биопсия выполняется преимущественно под контролем УЗИ, позволяет прицельно получить материал для цитологического исследования, что позволяет в большинстве случаев верифицировать диагноз. ТАБ подозрительных лимфатических узлов дает возможность установить метастатический характер поражения.
Позитронно-эмиссионная томография (ПЭТ) выявляет очаги повышенной метаболической активности, выполняется для диагностики метастазов РЩЖ, не накапливающих йод и не выявляемых при сцинтиграфии.
Лабораторные исследования
Кальцитонин: гормон щитовидной железы, вырабатывается С-клетками. (Норма-0-11,5 пг/мл). Значительное повышение уровня гормона наблюдается при медуллярном раке, уровень повышения связан со стадией заболевания и размерами опухоли.
Тиреоглобулин: определение уровня при дифференцированном раке щитовидной железы позволяет контролировать возникновение рецидива опухоли. После тиреоидэктомии уровень тиреоглобулина должен приближаться к нулю.
Стадирование рака щитовидной железы

Лечение
Основной метод лечения больных раком щитовидной железы – хирургическое лечение в сочетании с курсами радиойодтерапии, таргетной терапией и супрессивной гормонотерапией, а также дистанционной гамма-терапией по показаниям.
Хирургическое лечение
Объем оперативного вмешательства зависит в первую очередь от стадии заболевания, от того, насколько распространился злокачественный процесс. Кроме того, лечение определяется морфологическим вариантом опухоли и возрастом пациента.
У больных папиллярным и фолликулярным раком при небольших стадиях может выполняться гемитиреоидэктомия — удаление одной доли с оставлением или резекцией перешейка железы. При распространении опухоли (T1-3N0M0) производят тотальное удаление щитовидной железы. На поздних стадиях злокачественного процесса производят экстрафисциальную тотальную тиреоидэктомию с удалением лимфоузлов.
Если диагностирован медуллярный, недифференцированный и папиллярный рак, во всех случаях показано тотальное удаление железы — тиреоидэктомия.
Если лимфатические узлы шеи поражены метастазами, выполненяют шейную лимфаденэктомии, в некоторых случаях — расширенную шейную лимфаденэктомию с резекцией соседних органов и структур, в зависимости от распространенности процесса.
Радиойодтерапия После хирургического лечения пациентам с РПЖ назначают проведение радиойодтерапия для уничтожения возможных микрометастазов и остатков тиреоидной ткани (используется 131I).
Дистанционная лучевая терапия: стандартом лечения является проведение неоадъювантной (предоперационной) терапии для больных с недифференцированным и плоскоклеточным РЩЖ.
Супрессивная гормональная терапия (СГТ) назначается пациентам с папиллярным и фолликулярным РЩЖ в качестве компонента комплексного лечения после операции, чтобы подавить секрецию тиреотропного гормона (ТТГ).
Химиотерапия показана при медуллярном и недифференцированном РЩЖ.
Таргетная терапия применяется для лечения медуллярного и радиойодрезистентных форм дифференцированного РЩЖ.
Наблюдение и прогноз
Сроки наблюдения
- 1й год после лечения – 1раз в 3 мес
- 2 – 3й год после лечения – 1 раз в 4 мес
- 4 – 5й год после лечения – 1 раз в 6 мес
- 6й и последующие годы после лечения – 1 раз в год
Прогноз
| 5-летняя выживаемость: | 10-летняя выживаемость: | |
| Папиллярный рак | 95,3% | 94,2% |
| Фолликулярный рак | 90,1% | 85,7% |
| Медуллярный рак | 87,8% | 80% |
Источник


