Лечение поджелудочной железы при болезни желчного пузыря
В группе болезней органов пищеварительной системы находится такое заболевание, как холецистопанкреатит. При данном нарушении воспалительный процесс одновременно распространяется на поджелудочную железу и желчный пузырь. Подобная патология является весьма распространенной у взрослых людей.
Как правило, сначала нарушается работа поджелудочной железы, после чего развивается выраженный болевой синдром. Инфекция проникает в желчный пузырь и вызывает воспаление. Дополнительно при застое и изменении состава желчи могут образовываться камни. Если развивается калькулезный холецистит на фоне панкреатита, обычно требуется оперативное вмешательство.
Холецистопанкреатитом часто болеют мужчины в возрасте 40-50 лет. Женщины чаще всего страдают калькулезным холециститом. Болезнь имеет острую или хроническую форму, при обострении состояние пациента может ухудшаться.
Особенности заболеваний
Холецистит является острым или хроническим воспалением желчного пузыря, из-за чего происходит перекрытие желчных протоков, снижается отток желчи и нарушается работа желудочно-кишечного тракта. Желчный пузырь по внешнему виду схож с куриным яйцом, этот внутренний орган относится к печени. Он служит для накапливания и выведения желчи, которая помогает усваивать жиры и улучшает транспортировку еды в кишечнике.
 Печень отвечает за выработку желчи. В течение дня здоровый организм способен вырабатывать от 0.5 до 2 литров жидкости. Перед тем, как попасть в кишечник, желчь проходит по желчным путям. Если стенки путей не сокращаются, развивается холецистит.
Печень отвечает за выработку желчи. В течение дня здоровый организм способен вырабатывать от 0.5 до 2 литров жидкости. Перед тем, как попасть в кишечник, желчь проходит по желчным путям. Если стенки путей не сокращаются, развивается холецистит.
Билиарный панкреатит относится к воспалению поджелудочной железы. Так как ферменты внутреннего органа не могут попасть в область кишечника, они начинают застаиваться и разрушают железу. Если токсические вещества попадают в кровеносные сосуды, поражение может распространиться на другие системы.
Патология может развиваться из-за нескольких причин.
- При неправильном питании и образе жизни, злоупотреблении алкоголем, газированной водой, кофе, а также острыми, жирными, пряными и жареными блюдами.
- В случае генетической предрасположенностик патологии.
- Если человек длительное время принимает сильнодействующие лекарственные средства, к которым относятся тетрациклиновые антибиотики, препараты, содержащие эстроген и кортикостероиды.
- При возрастных изменениях, в результате чего происходит нарушение кровоснабжения органов.
- Когда имеется запущенная хроническая форма болезни пищеварительной системы.
В том числе провоцировать воспаление в области желчного пузыря могут следующие факторы:
- Попадание инфекции;
- Повышение уровня холестерина и образование бляшек;
- Изменение химического состава желчи;
- Нарушение связей желчного пузыря с центральной нервной системой;
- Наличие аномального строения желчного пузыря;
- Генное нарушение клеток в слизистой оболочке внутренних органов.
Подобная патология чаще всего встречается у женщин старше 40 лет. Связано это с повышением или понижением веса, пагубными пристрастиями. Также риску подвергаются пациентки при наличии трех и более беременностей.
Симптомы заболевания поджелудочной железы и желчного пузыря
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Признаки воспаления желчного пузыря и поджелудочной железы очень похожи между собой. К тому же холецистит и панкреатит обычно протекает одновременно, при этом болезни дополняют и провоцируют друг друга.
 Между тем обе патологии очень опасны для здоровья человека и вызывают серьезные последствия, если их вовремя не лечить. Как только проявились первые симптомы, необходимо сразу же обратиться за медицинской помощью для уточнения диагноза и назначения терапии.
Между тем обе патологии очень опасны для здоровья человека и вызывают серьезные последствия, если их вовремя не лечить. Как только проявились первые симптомы, необходимо сразу же обратиться за медицинской помощью для уточнения диагноза и назначения терапии.
Несмотря на то, что оба внутренних органа отвечают за выполнение разных функций, они оказывают взаимное влияние. Поджелудочная железа вырабатывает панкреатический сок, который содержит важные ферменты и гормоны. Когда развивается воспаление, избыточное количество ферментов оказывается в просвете желчного пузыря, что провоцирует развитие по цепочке холецистита.
При воспалении желчного пузыря наблюдаются следующие симптомы:
- В области правого бока под ребрами пациент ощущает периодическую острую боль и постоянную тяжесть.
- Повышается температура тела.
- Появляется рвота желчью, ощущение горечи во рту, вздувается живот, снижается аппетит, возможно появление пищевой аллергии.
Панкреатит сопровождается схожей симптоматикой:
- С левой части желудка или по центру пациент ощущает острую опоясывающую боль.
- Периодически появляются приступы тошноты и рвоты.
- В каловых массах обнаруживаются остатки плохо переваренной пищи.
- Живот вздувается, повышается температура тела, изменяется артериальное давление, наблюдается тахикардия.
- Кожа на лице становится землистого оттенка.
При появлении любых вышеперечисленных симптомов нужно сразу же обратиться к гастроэнтерологу и пройти обследование.
Диагностика патологий
Классическим методом диагностики холецистита является ультразвуковое исследование, при помощи которого можно определить, где локализуется воспаление.
Врач таким образом выявляет любые изменения формы желчного пузыря, наличие камней и иных нарушений. Исследование проводится без боли, что очень важно для пациента.
Если планируется проведение хирургической операции по удалению желчного пузыря, обязательно проводят холецистографию при помощи рентгеновского аппарата. К современным способам диагностики относят эндоскопию.
- Лапароскопия поджелудочной железы заключается во введении через прокол в брюшную область микрокамер, закрепленных на телескопическую трубу. Таким образом можно оценить состояние внутренних органов.
- Также осмотр слизистой оболочки верхнего отдела желудочно-кишечного тракта проводится при помощи эзофагогастродуоденоскопии. Исследование осуществляют путем введения через пищевод небольшого эндоскопа.
- Дополнительно проводится анализ желчи, для этого используется дуоденальное зондирование. В область кишечника вводится резиновый зонд, после чего получается материал для диагностики. Собирается три порции желчи для проведения визуального, микробиологического анализа и выявления воспалительного процесса.
Для диагностики панкреатита пользуются инструментальными методами исследования.
- При помощи ультразвукового исследования осматривается брюшная полость.
- Для оценки состояния слизистой оболочки желудочно-кишечного тракта применяют гастроскопию. Необходимо заглотить тонкий зонд, на который прикреплена камера. В результате врач может осмотреть желудок, протоки, кишечник.
- Чтобы выявить кальцификацию поджелудочной железы и камни, используют рентгенографию.
- Для получения объемного снимка поджелудочной железы исследование проводят при помощи компьютерной томографии.
- В том числе врач может назначить прохождение лапароскопии.
Чтобы получить подробную информацию о состоянии внутренних органов, пользуются биохимическим, общим и водно-электролитным анализом крови. Также пациент обязательно сдает мочу на анализ.
Лечение при воспалении желчного пузыря и поджелудочной железы
 Если появляются любые подозрительные симптомы болезни, ни в коем случае нельзя заниматься самолечением. Врач гастроэнтеролог проведет полное обследование, выявит точный диагноз и подберет необходимые лекарства при воспалении желчного пузыря и поджелудочной железы.
Если появляются любые подозрительные симптомы болезни, ни в коем случае нельзя заниматься самолечением. Врач гастроэнтеролог проведет полное обследование, выявит точный диагноз и подберет необходимые лекарства при воспалении желчного пузыря и поджелудочной железы.
Терапия заболевания является комплексной и состоит из нескольких этапов. В первую очередь пациент должен пересмотреть свой рацион питания и перейти на специальную лечебную диету.
Важно полностью пролечить болезнь, чтобы избежать развития хронической формы болезни. Патология лечится систематически, без перерывов, даже если состояние пациента значительно улучшается.
При нарушении работы поджелудочной железы и желчного пузыря врач назначает следующие виды препаратов:
- Выработка ферментов катализируется путем приема ингибиторов Кантрикала и Гордокса.
- Чтобы улучшить метаболизм, используют Пентоксил и Метилурацил.
- Болевые ощущения во время приступов снимают обезболивающими таблетками.
- Угнетают выработку желудочного сока лекарственные средства Циметин и Омепразол.
- К ферментным препаратам относятся Фестал, Эрмиталь и Панкреатин.
Кроме медикаментозной терапии и диеты, рекомендуется прохождение санаторно-курортного лечения в качестве отличного профилактического средства от обострения заболеваний желудочно-кишечного тракта.
При наличии желчнокаменной болезни, выявленной в результате диагностики, проводится удаление камней в желчном пузыре и прочищение желчных протоков.
Хроническая форма заболевания эффективно лечится народными методами. Для этого используются лечебные травы с противовоспалительным эффектом, к которым относят ромашку, календулу, кукурузные рыльца. При камнях в желчном пузыре пьют специальный отвар из целебных растений, изменяющий состав желчи.
В случае гастрита для снижения выработки сока рекомендуется пить горячую воду с лимонным соком. Как вариант, используют свежевыжатый сок из моркови, огурца и свеклы.
- Эффективным целебным средством считается травяной настой. Для его приготовления берут цветки бессмертника песчаного, пустырник, календулу. Столовую ложку сбора заливают одним литром кипятка, настаивают и процеживают. Принимают лекарство по 100 мл не менее шести раз в сутки.
- Аптечную настойку элеутерококка в количестве половины или целой чайной ложки принимают за 30 минут до еды на протяжении 30 дней. Но при бессоннице или гипертонии подобный метод лечения противопоказан.
- Очень полезно каждый день принимать 0.5 чайной ложки порошка из перетертых листьев ясеня высокого. Для купирования боли пьют за полчаса до приема пищи аптечную настойку календулы в количестве одной-двух чайных ложек.
- Одна столовая ложка семян тмина заливается литром кипятка и настаивается в течение двух часов. Пьют народное средство по 100 мл трижды в стуки за 30 минут до еды.
При заболевании принимают раствор из мумие, который пьют в течение 10 суток по 250 мл. Для его приготовления 2 г мумие растворяют в трех литрах кипяченой воды, раствор тщательно перемешивается перед каждым приемом.
По истечении нужного периода делается недельный перерыв, после чего терапия повторяется три-четыре раза.
Правила питания при болезни
 Помимо медикаментозного лечения, необходимо научиться правильно организовывать свой режим питания. Еда всегда должна быть подогретой, но не слишком горячей, холодные блюда также противопоказаны.
Помимо медикаментозного лечения, необходимо научиться правильно организовывать свой режим питания. Еда всегда должна быть подогретой, но не слишком горячей, холодные блюда также противопоказаны.
Питаться следует часто, но небольшими порциями, пять-шесть раз в день с перерывами в четыре часа. В меню должны входить максимально щадящие продукты, которые допускаются к употреблению при нарушении желудочно-кишечного тракта.
Рацион питания должен быть богат витаминами и минералами, для этого едят овощи и фрукты. Нужно полностью отказаться от жареных, копченых, соленых, жирных блюд. Лучше всего отдавать предпочтение отварной пище.
- Первые дни после обострения болезни пищу готовят без соли, чтобы в желудке уменьшилась выработка соляной кислоты и снизился отток желчи из воспаленного внутреннего органа.
- Врачи гастроэнтерологи рекомендуют каждый день съедать не более 60 г жиров, 90 г белков, 210 г углеводов.
- Чтобы слизистая желудка не раздражалась, пищу перетирают. Также употребляют жидкую и полужидкую еду.
Через неделю в рацион питания можно включить кисель, слизистый суп, гречневую, овсяную или манную кашу, пшеничные сухарики, куриные или говяжьи котлеты с минимальным процентом жирности, нежирную вареную рыбу, пюре из картофеля, шиповниковый отвар, слабой крепости чай.
Если состояние пациента улучшилось, далее допускается питаться белковыми омлетами, паровыми сырными пудингами, протертыми и печеными яблоками, морковным пюре.
Как лечить панкреатит расскажут эксперты в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
Содержание
Панкреатит и холецистит — патологии совершенно разные, но часто сопровождают друг друга, так как взаимосвязаны. В некоторых случаях, холецистит может быть осложнением хронического панкреатита, в другом случае, холецистит может стать причиной панкреатита. Кроме того, причины у этих заболеваний схожи, да и симптомы панкреатита и холецистита практически одинаковы. Поэтому для правильного лечения необходимо понимать, как формируется связь между панкреатитом и холециститом, и предварительно поставить правильный, исходный диагноз, чтобы вовремя предотвратить осложнения.
Что такое холецистит и панкреатит?
Холецистит, панкреатит — это заболевания пищеварительного тракта, воспалительного характера. При воспалении поджелудочной железы, доктора будут говорить о панкреатите, который протекает в двух формах — остро и хронически, с периодами ремиссии и обострения. При этом заболевании поджелудочная железа не может полноценно справляться со своими функциями — вырабатывать особый пищеварительный сок, инсулин и др. Из-за этого существенно нарушаются процессы пищеварения, ухудшается общее состояние и появляются специфические для заболевания симптомы.
При воспалении желчного пузыря говорят о холецистите, который также может протекать остро и хронически и имеет несколько форм. Именно эта патология является наиболее вероятным следствием желчнокаменной болезни или дискинезии желчевыводящих путей. Из-за нарушения вывода желчи из желчного пузыря (его моторики) развивается воспаление, которое запускает процессы камнеобразования и ухудшения состояния.
Симптомы панкреатита и холецистита
Симптомы панкреатита и холецистита схожи, и первое, что заставляет обратить на себя внимание — сильная, приступообразная боль в правом подреберье, в эпигастрии. Боль может иррадиировать, т.е. распространяться в область правой лопатки. Панкреатит в острой форме характеризуется болями в области спины.
Симптомами панкреатита являются повышение температуры, ухудшение общего состояния, слабость, различные диспепсические расстройства — тошнота, отрыжка, диарея, метеоризм. Отмечается потеря веса, резкое снижение аппетита.
Поэтому при обращении к доктору в плане диагностики интерес представляет не только панкреатит, но и холецистит. Этим и объясняется перечень анализов — лабораторные анализы крови, мочи, кала и визуальных методов исследования — УЗИ, рентгенография и др.
Панкреатит и холецистит: где взаимосвязь?
При повышении давления в желчных протоках запускаются патологические механизмы, в результате которых происходит заброс желчи в саму поджелудочную железу. Сама по себе желчь для поджелудочной железы и ее тканей оказывается губительной, поражаются сосуды, формируются кровоизлияния, отек и после — воспаление.
Именно так объясняет взаимосвязь холецистита и панкреатита так называемая теория желчной гипертензии. Этими же процессами объясняется связь холецистита с холангитом и желтухой.
Также во взаимовлиянии двух патологий особое значение отводится микробной причине возникновения патологии — инфекции микробного происхождения.
Лечение панкреатита и холецистита в комплексной терапии
У желчного пузыря и поджелудочной железы одинаковые цели, но разные средства. Основная функция этих органов обеспечить организм ферментами, способствующими перевариванию основных компонентов пищи — белков, жиров и углеводов. И при нарушении работы одного органа, в результате воспаления или деструктивных процессов, нарушается работа другого — так формируется порочный круг. И главная задача лечения панкреатита не допустить осложнений и разорвать его.
Все лечение должно быть комплексным: назначение специальной диеты, лекарственная терапия, рекомендации по ведению образа жизни.
Краеугольным камнем в лечении панкреатита при наличии симптомов холецистита является именно диета. В ее основе лежат принципы дробного питания — 5-6 раз в сутки, маленькими порциями, кушать нужно в одно и то же время, для нормализации процесса пищеварения и выработки пищеварительных соков.
Из рациона необходимо полностью исключить жаренное, острое, пряное и соленья, жирные кондитерские кремы, алкоголь, шоколад, а также все продукты, способствующие гиперсекреции желудочного сока или же стимулирующие повышенное газообразование.
Всем этим требованиям отвечают принципы лечебной диеты — стол №5. Главный принцип заключается не только в дробном питании, но и в предварительном измельчении продуктов питания. Под категорическим запретом горячее или холодное, все подаваемые блюда должны быть теплыми — комнатной температуры.
Лечение панкреатита, осложненного воспалением желчевыводящих путей, не может проходить без приема антибиотиков. Они помогут справиться с обострением, да и процесс нормализации состояния может быть под большим вопросом.
Симптомы панкреатита обязывают назначить симптоматическую терапию — для снятия боли назначают спазмолитики, для улучшения и нормализации пищеварения — ферментные препараты и диету.
Как только холецистит, панкреатит из острой стадии переходят в стадию угасания, к основному лечению добавляются процедуры физиотерапии. Только после совета с докторами могут быть рекомендованы средства народной медицины — настои и отвары трав с разной направленностью.
Лечение панкреатита, осложненного холециститом, подразумевает санаторно-курортное лечение, желательно на минеральных источниках. Использование минеральной воды может способствовать нормализации процесса пищеварения и, следовательно, улучшению общего состояния больного.
Только комплексный подход к лечению заболеваний и своевременное реагирование на возможные осложнения позволит привести панкреатит и холецистопанкреатит в состояние длительной ремиссии и нормализовать состояние пациентов. Диету при данных заболеваниях придется соблюдать постоянно. Именно правила питания позволят держать заболевание под контролем, а малейший срыв увеличивает шансы на срыв и обострение воспаления.
- Гастроэнтерология. Национальное руководство / под ред. В.Т. Ивашкина, Т.Л. Лапиной. — 2015
- Клиническая гастроэнтерология / Григорьев П.А., Яковенко А.В.. — 2004
Источник
Симптомы заболевания желчного пузыря и поджелудочной железы очень схожи. Более того, часто заболевания этих органов протекают совместно, дополняя и провоцируя друг друга. В целом и совместные болезни, и заболевания каждого органа в отдельности относятся к достаточно опасным патологиям, которые чреваты серьезными последствиями. В случае проявления желчных симптомов следует как можно быстрее обратиться к специалисту, ведь только он сможет определить патологию и уточнить ее локализацию.

Специфика органов
Желчный пузырь и поджелудочная железа хотя и выполняют различные функции в системе пищеварения, но способны существенно влиять друг на друга. Поджелудочная железа обеспечивает выработку панкреатического сока, богатого ферментами и гормонами (инсулина и глюкагона), выделяемыми в кровь. При развитии воспалительного процесса в этой железе нарушается отток вырабатываемых ферментов. Их избыток попадает в просвет желчного пузыря, что вызывает распространение воспалительной реакции на этот орган (холецистит).
Читайте также:
Чем опасны диффузные изменения печени и поджелудочной железы.
Симптомы и лечение липоматоза поджелудочной железы.
Заболевания желчного пузыря
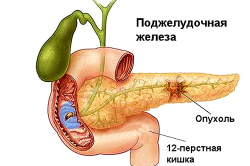
Болезни желчного пузыря обусловлены следующими основными патологиями: образование камней в органе, воспалительный процесс на стенозных тканях, дискинезия выводящих каналов, опухолевые образования, полипы. Желчнокаменная болезнь характеризуется появлением каменистых образований в пузыре или протоках. Камни представляют собой твердые кристаллы, образующиеся из холестерина и кальциевых солей, связанных желчным компонентом – билирубином.
Причины заболевания:
- чрезмерный вес тела;
- нарушение обменных процессов;
- неправильное питание;
- некоторые заболевания.
Признаки заболеваний проявляются в зависимости от количества и величины камней. Длительное время они могут не давать о себе знать. При начале их перемещения возникают печеночные колики – сильные, резкие боли в подреберье справа с отдачей в правую лопатку и руку. Приступы боли сопровождаются тошнотой, рвотой, сухостью во рту, слабостью.
Лечение болезни чаще всего проводится хирургическим путем. Но при небольшом размере камней применяется ультразвуковое и химическое дробление. В последнем случае используются такие препараты: Хенохол, Хеносан, Уросан, Урсодиол и др. Холецистит представляет собой воспаление стенок желчного пузыря, вызывающее нарушение оттока желчи и появление микрофлоры в просвете протока.
 Основные причины болезни:
Основные причины болезни:
- развитие желчнокаменной болезни;
- заброс панкреатического сока из поджелудочной железы;
- нарушение циркуляции крови в стенках пузыря.
Различают две формы: острый и хронический холецистит. Острая форма заболевания проявляется в виде следующих симптомов:
- приступы боли с локализацией в правой половине живота, отдающие в правую лопатку и плечо;
- рвота и тошнота;
- озноб;
- повышенная температура;
- зуд кожи;
- признаки желтухи.
Хроническая форма болезни развивается медленно, но сопровождается периодами обострения. Достаточно часто причиной развития этой формы становится бактериальная инфекция. Дискинезия желчных путей – это нарушение двигательной функции пузыря и его протоков. Заболевание характеризуется аномальным сокращением желчного пузыря и несогласованностью в регулировании поступления желчи в протоки. Основными провоцирующими причинами патологии являются психотравмирующие факторы, стрессы, аллергические реакции.
 Болезнь вызывает болевое ощущение в подреберье справа, причем боль носит ноющий характер и может продолжаться несколько суток. В то же время отмечены случаи, когда боль носила характер острого кратковременного приступа. Характерны и другие признаки: быстрая утомляемость, плохое настроение, бессонница, отсутствие аппетита.
Болезнь вызывает болевое ощущение в подреберье справа, причем боль носит ноющий характер и может продолжаться несколько суток. В то же время отмечены случаи, когда боль носила характер острого кратковременного приступа. Характерны и другие признаки: быстрая утомляемость, плохое настроение, бессонница, отсутствие аппетита.
Опухолевые образования в желчном пузыре могут быть доброкачественного и злокачественного типа. Основной разновидностью доброкачественных образований являются полипы. Они развиваются практически бессимптомно, но имеют главную опасность – способность при разрастании преобразовываться в злокачественную форму. Основной признак злокачественной опухоли – желтуха с тенденцией к усилению проявления. В развитых стадиях обнаруживаются боли, заметное похудение, кожный зуд. Единственный метод лечения – хирургическое вмешательство.
Желчный пузырь является накопителем и дозатором желчи. Именно он обеспечивает ее подачу в кишечник. Заболевание этого органа, такое как перекрытие желчных протоков, вынуждает желчь просачиваться в протоки поджелудочной железы, что порождает билиарный панкреатит. Это воспалительное заболевание является результатом воздействия желчи на железистые ткани. Таким образом, оба эти органа оказывают существенное влияние друг на друга в части развития патологий. Неудивительно, что очень часто их заболевания протекают одновременно, а симптомы болезней очень схожи.
Заболевания поджелудочной железы
Болезни поджелудочной железы чаще всего связаны с воспалительной реакцией, опухолевыми процессами, развитием кист (псевдокисты) и появлением камней в паренхиме.
Основным заболеванием поджелудочной железы воспалительного характера является панкреатит, который становится результатом активизации протеолитических ферментов. Отмечаются 2 формы болезни: острая и хроническая. Первая базируется на развитии некроза и дистрофии железы с добавлением к процессу вторичной гнойной инфекции.
Важный симптом – сильная боль вверху живота с отдачей в бок, спину, подреберье, поясницу, но чаще всего в виде пронизывающей боли из надчревной зоны в спину со смещением влево. Обычные обезболивающие средства не устраняют боль. Следующий по значимости симптом – обильная рвота с выделением желчи, слизи, жидкости зеленоватого оттенка.
Другие признаки:
- задержка кала и газов;
- холодный пот;
- посинение кожного покрова;
- слабый, но учащенный пульс;
- повышенная температура (до +38,5°С);
- одышка, частые дыхательные циклы.
Панкреатический приступ может проявиться неожиданно в любое время суток, чаще всего после приема жирной пищи или употребления алкогольных напитков.
В случае развития хронической формы симптомы выражены слабее, чем при остром течении. Железа не вырабатывает требуемое количество ферментов, что вызывает хронические расстройства пищеварения даже в период ремиссии. Болевой синдром и признаки интоксикации присоединяются к симптомам нарушения пищеварения в период обострения. При хроническом развитии патологии клетки Лангерганса, вырабатывающие инсулин и глюкагон, постепенно замещаются соединительной тканью, в результате чего проявляются выраженные признаки сахарного диабета 1 типа.
Образование кисты
Киста в поджелудочной железе имеет вид капсулы, заполненной жидким составом. Такие образования могут появиться в любом месте железы и, как правило, становятся следствием острого приступа панкреатита. На начальном этапе они не проявляют себя, но по мере вырастания начинают оказывать компрессионное воздействие на близлежащие органы. Этот процесс провоцирует такие симптомы: боли вверху живота, сбои пищеварения, похудение. Основной способ лечения – оперативное воздействие.
Камни в поджелудочной железе обнаруживаются редко и возникают в головке. Симптомом их появления в паренхиме становится боль в верхней части живота, отдающая в спину. Болевой синдром может иметь характер приступа с усилением через короткое время после еды. Если происходит движение камня в желчный проток, заметны признаки механической желтухи.
В целом, если сравнивать основные симптомы заболеваний поджелудочной железы и желчного пузыря, то можно заметить много схожего. Симптомы патологий могут проявляться у больного одновременно. Установить реальную клиническую картину может только специалист после проведения соответствующих обследований. Самолечение может вызвать негативный эффект.
Источник


