Лечение плюсневого сустава ноги
Стопа имеет очень сложное строение, и, несмотря на ее сравнительно небольшую величину, патологии любого рода в этой зоне влекут нарушение функционирования всей нижней конечности. Плюсневые кости — не исключение.
Анатомия стопы
В состав нее входит 26 костей, и она подразделена на 3 части: предплюсна, плюсна и фаланги пальцев.
К костям предплюсны относятся 3 клиновидные, пяточная, ладьевидная, кубовидная, таранная (является частью голеностопа) кости. Все они посредники перехода голеностопа в ступню.
Костей плюсны 5 — первая плюсневая кость стопы, затем вторая, третья и так по счету пальцев. Их основное предназначение – поддержание и создание свода стопы, без чего движение человека было бы невозможным. Это мелкие трубчатые косточки, они очень хрупкие. Между ними имеется пространство.
Фаланг пальцев 14. Они являются подвижными суставчиками, имеют хрящи. Большой палец имеет 2 фаланги, другие пальцы – 3. Своды стопы функционально очень важны, потому что при движениях ног они выполняют роль амортизатора.
Причины болей
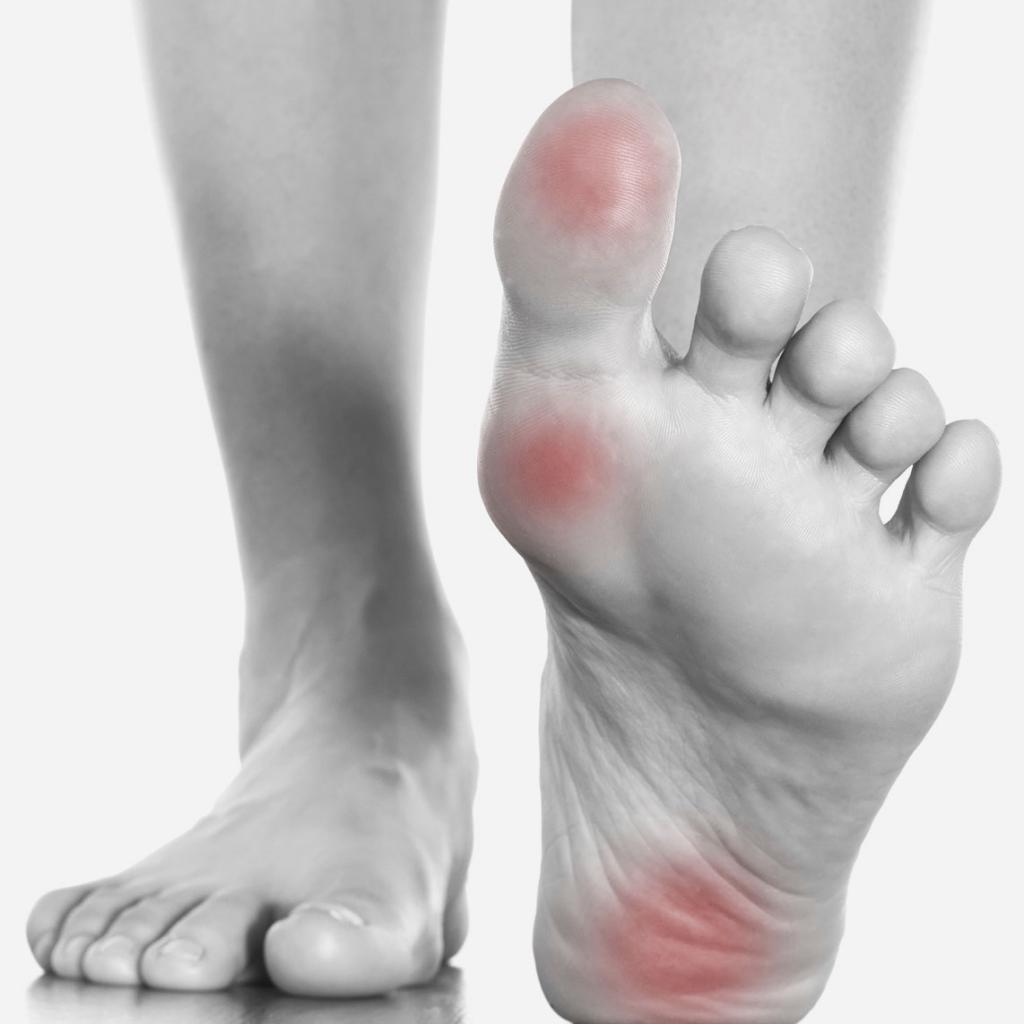
Если болят плюсневые кости стопы, причины и лечение всегда взаимосвязаны настолько, что можно говорить об этиопатогенетической терапии. Боли связаны со многими заболеваниями. Они различаются по своему характеру, длительности, распространенности. Могут быть одно- или двусторонними, кратковременными и постоянными, в виде жжения, парестезий и пр.
Наиболее распространены следующие патологии:
- Воспаление подошвенной фасции. Причиной становится постоянное давление на подошвенный апоневроз, поддерживающий свод стопы. Фасция занимает пространство между пяткой и плюсной. Патология характерна при большом весе, плоскостопии, занятиях спортом. Боли в своде и пятке возникают сразу после сна.
- Артриты. Болит и сам сустав, и стопа. Проявляется это зудом и жжением.
- Лигаментоз – поражение связок стопы, может быть 2-сторонним. Развивается при больших нагрузках на стопу, нарушенном кровообращении и микротравмах связок.
- Пяточные шпоры – появление костного нароста в месте крепления фасции к пяточной кости. При этом почти всегда имеется хронический фасцит. Боль появляется при ходьбе.
- Сбой в кровоснабжении. При этом стопа болит и при ходьбе, и в покое.
- Защемление нервного ответвления между костями стопы или в месте выхода из позвонка. Чаще возникает после родов.
- Доброкачественные невриномы. Боли возникают между 3-м и 4-м пальцем. Они могут быть в виде покалывания, жжения, боли, чаще с 1 стороны. При ношении узкой обуви боль усиливается.
- Переломы, вывихи.
- Метаболические нарушения с остеопорозом. Боль усиливается при нажатии на кости.
- Функциональная недостаточность стоп – это проблема толстяков, беременных, гиподинамии и больших нагрузок на ноги. После длительного стояния в ступнях появляются разлитые боли.
- Плоскостопие – имеется распластывание свода, меняется форма ступни. Голени и стопы быстро утомляются и сильно болят.
- Патологические нарушения – бородавки, вросший ноготь, искривление большого пальца. Являются результатом неудобной обуви.
- Возрастные изменения стоп – жировая ткань на стопах с возрастом уменьшается, происходит деформация плюсны, нарушения кровообращения и остеопорозы. Роль играет интенсивная нагрузка на стопы.
Симптомы и лечение наиболее частых патологий
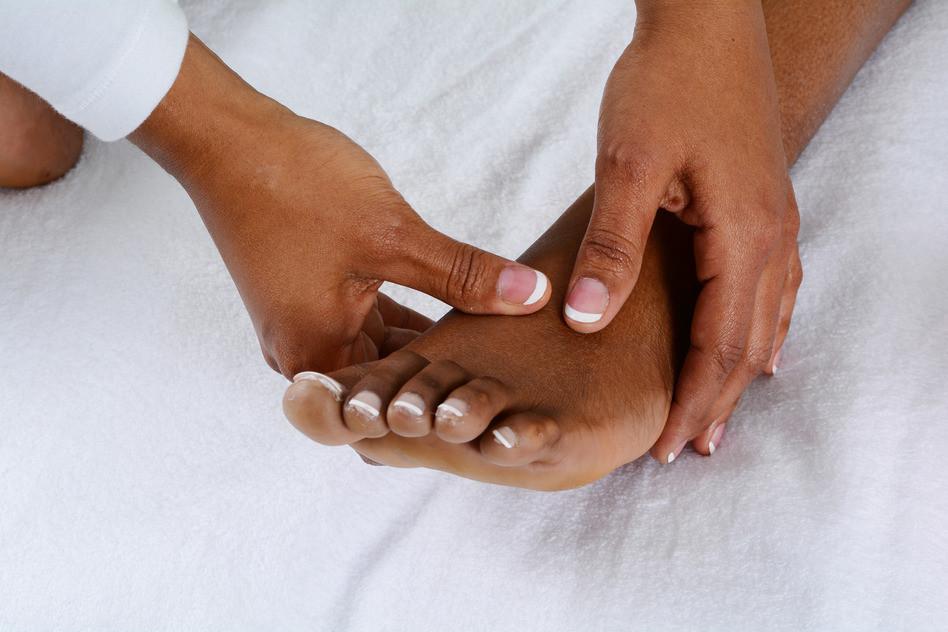
Часть плюсневых костей образует подвижные суставы с пальцевыми фалангами. Как и в других суставах, здесь имеется суставной хрящ и суставная сумка. При ушибе или падении головки могут сместиться, и возникает мучительная боль в месте повреждения. Подвижность сустава резко нарушена, наступить на ступню и пошевелить пальцами ног невозможно.
Сустав становится отечным, увеличивается в размере, кожа над ним краснеет. Головка сама может деформироваться с появлением на ней наростов.
Лечение ушиба плюсневой кости стопы определяется картиной рентгена. Чаще возникает необходимость хирургического вмешательства. И хотя проводится оно с местной анестезией, это радикальный вид терапии.
Лечение плюсневых костей стопы выражается тогда в возвращении головки кости в анатомически правильное положение и фиксировании ее металлической спицей.
Костные наросты удаляют. Обувь после такого вмешательства подойдет только ортопедическая для поддержания костей стопы.
Плоскостопие развивается по разным причинам:
- аномалии строения стопы с рождения;
- ношение узкой обуви или высокий каблук;
- ожирение;
- повышение нагрузки при тренировках;
- травмы ног со слабостью мышц.
Лечение чаще всего консервативное. Пациент выполняет специальные упражнения для тренировки свода, постоянно использует ортопедические стельки. Полезно хождение босиком по песку или гальке и плавание.
Убрать плоскостопие полностью возможно только у детей, пока кости растут. Взрослым остается только следить, чтобы патология не прогрессировала. Плоскостопие может стать причиной вальгусного большого пальца, который боль усиливает.
Патологии суставов
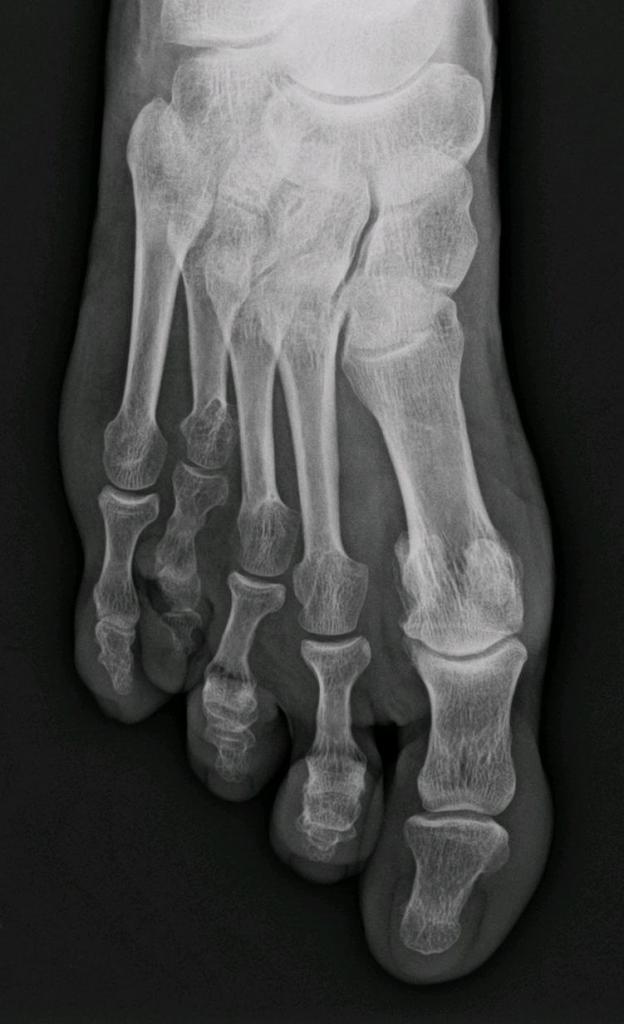
Артрит — воспаление сустава, артроз — дегенеративные изменения хряща. Лечение артроза плюсневых костей стопы включает в себя и прием хондропротекторов. Они подпитывают остатки хряща. Воспаленный сустав также отекает, увеличивается, становится горячим на ощупь, болит при ходьбе.
Для артроза характерен хруст при движениях. В процесс воспаления вовлекаются окружающие ткани, связки, мышцы. Это называется периартритом и периартрозом. Если артрит полностью излечим, то при артрозе этого нет, процесс можно только затормозить. Тогда применимо только симптоматическое лечение плюсневых костей стопы.
Для терапии травм применяют специальные фиксирующие повязки. Также для лечения важна первопричина. Если речь идет об инфекции, назначается антибактериальная терапия. В других случаях можно обойтись местным лечением в виде мазей и гелей и пр. Для снятия боли назначают анальгетики. Лечение воспаления плюсневой кости стопы по схеме назначается только врачом.
Нервные нарушения
Нарушение проводимости нервных импульсов с появлением боли могут возникать в следующих случаях:
- защемление нерва между костями плюсны;
- защемление нерва на уровне позвонков;
- воспаление нервной ткани при переохлаждениях, ношении узкой обуви;
- невринома между фалангами пальцев.
В качестве лечения будут назначаться сеансы массажа, физиотерапии, одежда по сезону и удобная обувь. При воспалении можно применить мази и гели, согревающие и противовоспалительные.
Лечение плюсневых костей стопы может заключаться в мануальной терапии, если защемление находится в позвоночнике и сопровождается смещением позвонков. Целью становится возврат позвонков на место.
Метаболические нарушения в костях
Они связаны с дефицитом витаминов, Са, цинка, фосфора и пр. Чаще всего возникает остеопороз. При этом кости становятся хрупкими и подвержены переломам. Патология обычно симметрична и сначала поражает мелкие кости.
Боли появляются при нагрузках и в конце дня. Визуально стопа не изменяется, но все нарушения видны на рентгене.
Для лечения необходим прием препаратов Са и витаминов с минералами, правильное питание. Не менее важна и высота каблука, которая не должна превышать 4-5 см.
Лечение плюсневых костей стопы направлено на предотвращение разрушения костей в дальнейшем. Таким больным нельзя заниматься спортом и иметь серьезные нагрузки. Также следует нормализовать вес.
Болезни сосудов
Чаще всего боли связаны с варикозом. При нем нарушается отток крови от ступней. Целью лечения становится восстановление тонуса вен, укрепление стенок сосудов, распределение нагрузок на ноги.
Лекарства могут применяться местно и перорально. Используют препараты для улучшения микроциркуляции, флеботоники, витамины, антиагреганты и пр. Вообще надо сказать, что различны причины болей плюсневых костей стопы ног, а лечение может быть консервативным и радикальным.
Диагностика
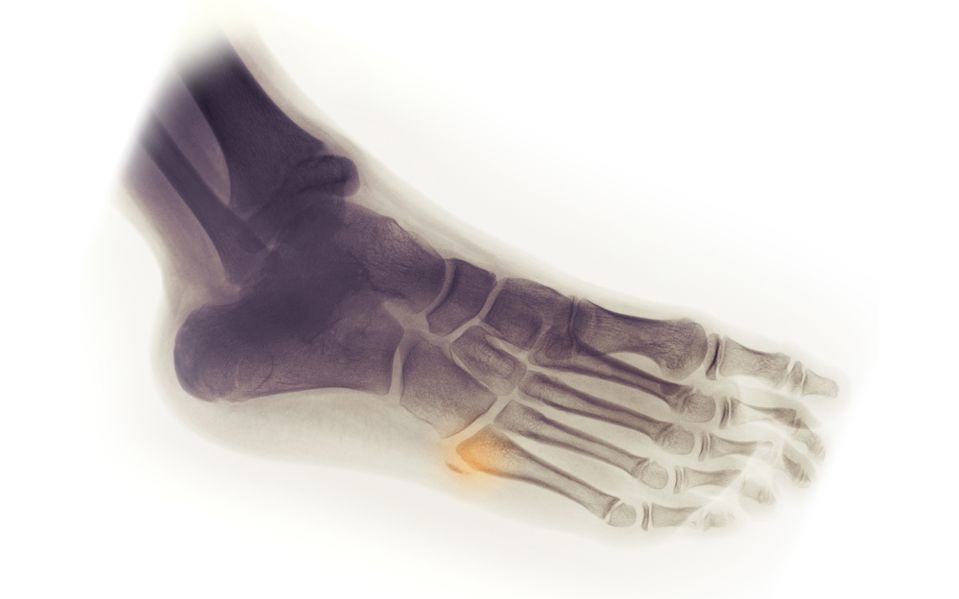
Визуальный осмотр не может дать достаточно информации для постановки диагноза. Назначается рентгенография в 2 проекциях. Это основной метод диагностики.
Также применяется УЗИ, при необходимости МРТ или КТ. Сложность диагностики в том, что пациенты чаще всего приходят с запущенными формами патологий, потому что, например, при переломах мелких костей многие к врачам не идут и продолжают ходить с переломами.
Общие принципы лечения
Лечение болей плюсневых костей стопы всегда и во всех отношениях индивидуально. Начинается все с консервативного лечения, к операциям стараются прибегать редко.
Необходимое лечение боли плюсневых костей стопы врач назначает только после определения причины. Терапия начинается с ограничения нагрузок на стопу. Воспаление потребует применения противовоспалительных средств, переломы – наложения гипса, вывихи – эластичной повязки.
Метаболические нарушения лечатся гормонами, витаминно-минеральными комплексами, ангиопротекторами, хондропротекторами и пр. Плоскостопие подразумевает ношение специальных стелек и обуви. Вне обострения заболеваний обязательными становятся ЛФК, массаж, физиотерапия.
Нарушения кровообращения, невриномы, вросший ноготь требуют радикального хирургического лечения.
Переломы подробно
Плюсневые кости трубчатые и мелкие, поэтому именно они подвержены переломам. И это не зависит от возраста, пола и профессии. Переломы плюсны встречаются в 5 % случаев всех переломов, и в 20 % переломов ног. Симптомы при этом настолько разные, что многие не догадываются о переломе. Обращение к врачу при этом необходимо.
Статистика переломов плюсны
Наиболее часто ломаются 4-й и 5-й кости плюсны. Они ломаются чаще. Перелом наружной 5-й кости часто бывает осложнен смещением. Период реабилитации при таком переломе наиболее длительный.
Менее частым является перелом 1-й кости. Реже всех страдают 2-я и 3-я кость. Они находятся в середине и защищены лучше.
2-я, 3-я и 4-я плюсневые кости страдают при прямом направлении удара (падение на стопу тяжелого предмета или ДТП). При непрямом ударе повреждаются 1-я и 5-я кости. Усталостный перелом возникает в 4-й кости.
Причины переломов
Основными причинами переломов являются:
- удар по стопе;
- подворачивание стопы;
- падение тяжести на ногу;
- неудачное приземление после падения или прыжка;
- мелкие однообразные повторяющиеся травмы (например, танцы, спорт).
А также заболевания костной системы.
Классификация переломов
По линии надломов переломы могут быть: поперечными, Т-образными, косыми, винтообразными и клиновидными. Переломы бывают со смещением обломков и без.
Виды перелома
По характеру повреждения перелом бывает травматический и усталостный (стрессовый перелом). Травматический возникает при прямом ударе, падении с высоты, наезде на стопу, подвывихе.
Усталостный перелом возникает при повторных ушибах и постоянных нагрузках. Его еще называют перелом Дойчелендера или маршевый.
Диагностируется чаще всего у призывников, т. к. у них резко увеличивается нагрузка на стопу. Также в группу риска с таким переломом входят балерины, танцоры, атлеты, гимнасты, футболисты. Стрессовые переломы обычно не имеют ярких проявлений и часто игнорируются, поэтому приводят к осложнениям. Они выражаются в смещении кости и травмировании соседних костей.
Другие виды переломов по анатомическому принципу
При переломе Джонса кости травмируются у основания 5-й плюсневой кости. Перелом этот всегда множественный осколочный, и после него кости не срастаются. Лечение перелома пятой плюсневой кости стопы будет успешным только в случае точного диагноза, который довольно сложен.
При отрывном переломе стопы костный отломок кости отсоединяется при сильном натяжении сухожилий. Диагностировать патологию также сложно, потому что все симптомы напоминают растяжение связок. Сочетается часто с переломом голеностопа.
При авульсивном переломе линия слома поперечная, без смещения. При этом у основания 5-й плюсневой кости параллельно возникает растяжение сухожилий голеностопа.
При субкапитальном переломе травмируется шейка плюсневых костей.
Также переломы бывают открытые и закрытые.
Симптомы и признаки
В момент получения травмы можно услышать характерный хруст и ощутить сильную боль. Поврежденный палец может стать укороченным, неестественно отклониться в сторону, а на месте перелома быстро возникают отек и гематома. Движение становится невозможным.
Первая помощь
Сразу обязательна иммобилизация стопы с помощью шин или других подручных средств. Фиксация производится по всей стопе до верхней трети голеностопа. Поврежденная нога должна быть слегка приподнята. Это значительно снижает риск острой боли и упрощает транспортировку пострадавшего.
К месту повреждения можно приложить на 20 минут лед, который уменьшит боль и не даст быстро развиться отеку.
Повторить прикладывание льда можно через 10 минут. При наличии ран необходимо наложить асептическую повязку.
При смещении костных обломков или открытом переломе самим вправлять перелом нельзя. Это делает только врач после проведения рентгена.
Для купирования боли можно выпить «Пенталгин», «Анальгин». Транспортировка только в горизонтальном положении на носилках.
Принципы лечения
Общая схема лечения:
- иммобилизация стопы с наложением гипса;
- закрытая репозиция (без разреза тканей сопоставляются фрагменты кости).
Остеосинтез проводится при множественных оскольчатых переломах и больших смещениях. Это операция, в ходе которой обломки восстанавливают по их анатомическому размещению. Костные обломки фиксируются специальными пластинами, спицами или винтами. И только после синтеза накладывают гипс.
Гипс
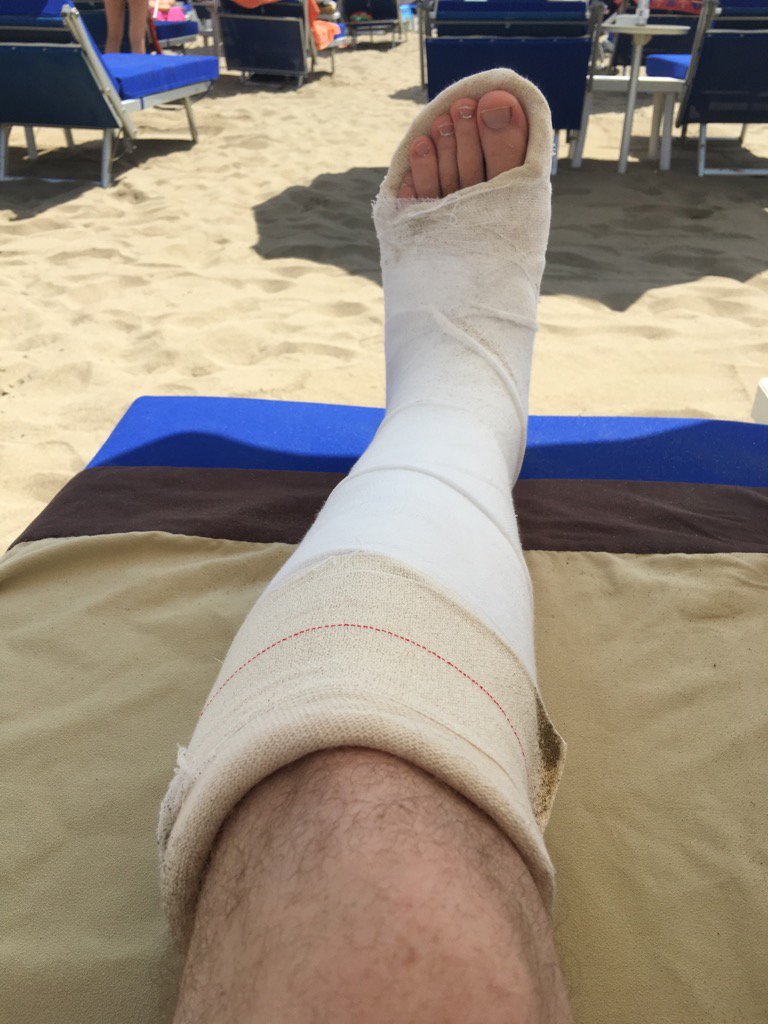
Лечение перелома 5-й плюсневой кости стопы требует наложения гипсового сапожка. Его используют в большинстве переломов стопы. При переломе 5-й плюсневой кости в гипсе ходят 1,5 месяца.
Ортез
Ортез применяется при легких единичных травмах. Он стабилизирует стопу и уменьшает нагрузку на нее.
Сколько заживает перелом?
В среднем на это уходит 6-8 недель. Скорость сращивания зависит от возраста, уровня кальция в крови, наличия сопутствующих заболеваний и точности выполнения предписаний врача.
Операция
Оперативное лечение перелома пятой плюсневой кости стопы требуется только при сильном смещении 3-й и 4-й плюсневых костей. Чаще это бывает при переломе головки кости.
Реабилитация и восстановление
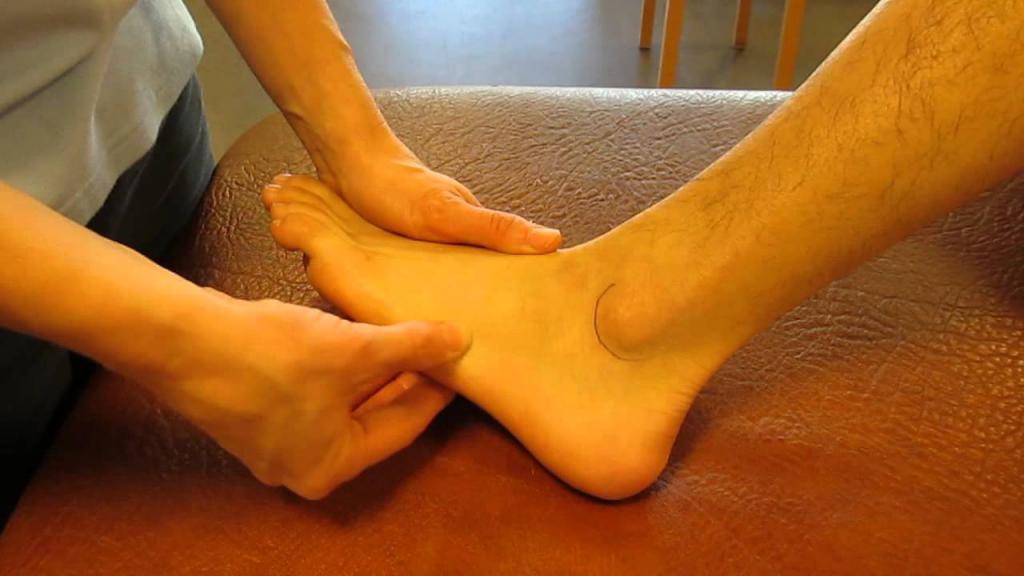
Для разгрузки стопы требуется использование костылей вплоть до полного срастания перелома. Реабилитация ставит своей целью восстановление работы мышц и сухожилий стопы, нормализацию подвижности суставов. Проводится под наблюдением ортопеда.
В примерный комплекс реабилитации входит:
- Физиотерапия – стимулирует рост и заживление костной ткани.
- Лечебная гимнастика и ЛФК показаны уже через месяц после травмы. Процедуры укрепляют мышцы, увеличивают подвижность суставов. Главные упражнения – сгибание и разгибание пальцев, подъем и опускание на носочки.
- Массаж начинают после снятия иммобилизации. Он улучшает кровоснабжение и уменьшает отек, повышает мышечный тонус.
- Ношение супинаторов формирует правильный свод стопы и равномерно распределяют нагрузки. Их надо носить 6-12 месяцев.
Осложнения
При неправильном лечении перелома плюсневой кости стопы или игнорировании реабилитации перелом чреват осложнениями. Среди них:
- артриты и артрозы;
- деформация костей стопы;
- хронические боли в стопе;
- формирование костных шипов;
- некроз и остеомиелит.
При лечении перелома плюсневых костей стопы огромное значение придается правильной реабилитации и восстановлению.
Источник
Об артрозе плюсневого сустава

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Чаще всего артроз плюсневого сустава образуется в области основного сустава (большой палец стопы), поражая другие суставы. Считается, что артрозу плюсневого сустава часто предшествует такое анатомическое изменение, как плоскостопие, Hallux valgus, молоткообразный палец. У мужчин артроз плюсневого сустава встречается в 4 раза чаще, чем у женщин, хотя искривление пальцев на ноге встречается в основном у женщин. Большинство жалоб на артроз плюсневого сустава поступают в период 30-35 лет, а затем после 50 лет.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Основной сустав большого пальца стопы состоит из округленной головки первой плюсневой кости и основания фаланги первого пальца. Основной сустав подвергается разным изменениям: при ходьбе на него распределяется значительная нагрузка тела. Человек постоянно опирается на сустав при ходьбе, порой растягивает его, что в скором времени приводит к механическому стиранию хряща. Стоит добавить к этому узкую модельную обувь, которая мешает движению пальцев, ухудшая кровоток и замедляя обменные процессы в тканях, вызывая развитие артроза плюсневого сустава.
Появлению артроза плюсневого сустава способствует игра в футбол. Невзирая на совершенную спортивную обувь, при ударах по мячу сустав переживает значительные нагрузки. Стоит не забывать о больших количествах травм, которые могут получить профессиональные футболисты во время игры. Для таких людей характерен артроз не только мелких суставов стопы, но и голеностопного сустава.
Способы диагностики
Первой задачей для того, чтобы эффективно лечить воспаление, становится установка точных причин нарушения. Только точный диагноз недуга дает возможность подобрать не только максимально эффективный курс лечения, но и избежать опасности приема не подходящих или неэффективных в обозначенный момент лекарств. Стандартными приёмами медицинской диагностики являются:
- Анализ крови. Повышенный уровень лейкоцитов и ускоренная СОЭ – подтверждают воспаление пальца, эозинофилия указывает на аллергическую реакцию.
- Биохимический тест. С помощью этого исследования проводится подтверждение повреждения тканей от ревматоидного фактора.
- Рентгенологическое исследование. Рентген применяется, чтобы изучить сустав большого пальца пациента на момент обращения и поиска деформаций, следов артроза, переломы и сколы костей.
- Ультразвуковое исследование. УЗИ-диагностика применяется для изучения состояния тканей чаще как вспомогательная методика, нежели основная.
- Бактериальный посев. Проводится в случае, когда суставы воспаляются по причине инфекционного заражения, которое сложно точно идентифицировать. Для этого проводится пункция суставной жидкости.
- Специфические пробы на туберкулезное поражение. Исследование проводится, если у доктора имеется подозрение туберкулезного поражения суставов.
Разнообразие причин, по которым ткани сустава могут воспалиться предполагает достаточно высокий риск при его самолечении. Конечно, в большинстве случаев недуг или его симптомы удастся устранить. Когда опухоль сустава на большом пальце ноги вызвана несложно и не опасной для здоровья организма причиной, справиться с недугом самостоятельно – легко. Но в случае, когда она становится результатом серьезного патологического процесса – каждый день промедления ведет к риску осложнений и даже необратимости изменений, протекающих в тканях.
Артриты, разнообразные формы артроза, бурсит – это далеко не полный список недугов, вызывающих опухоли тканей плюсневого сустава. Нередко болевой синдром и воспаление сустава на пальце ноги становятся его различные травмы и механические повреждения. После перелома боль при неверно проведённом лечении – достаточно частый признак. Он указывает на то, что сустав восстанавливался неправильно, что привело к изменению нагрузок на различные участки ступни и повышенной травматичности тканей. Чаще всего это происходит в результате самолечения. Поэтому при травме пальца первым делом следует правильно оказать первую помощь пострадавшему, а затем обратиться к врачу.
Во всех случаях в поврежденной зоне наблюдается опухоль тканей и боли, но эти симптомы являются общими для практически каждого вида воспалительного процесса. Поэтому в процессе диагностики заболевания специалисты опираются на дополнительные результаты анализов. Исходя из этого, планируется максимально эффективное лечение воспаления большого пальца на ноге.
Симптомы и лечение артроза стопы ног – полный обзор болезни
Артроз – одно из самых распространенных заболеваний суставов. Часто он поражает людей трудоспособного возраста, значительно снижая качество их дальнейшей жизни. При данной патологии в хрящевой ткани суставов возникают дегенеративно-дистрофические изменения, происходит деформация и разрушение суставов. Если у человека возникает артроз стопы – дистрофические изменения чаще всего появляются в суставах больших пальцев ног. Как правило, заболевание достаточно легко диагностировать, характерные симптомы очевидны даже при визуальном осмотре ног пациента.
На фото артроз большого пальца
Симптомы заболевания
Основные симптомы патологии зависят от степени поражения суставных тканей:
При первой степени (начальной стадия болезни) человек отмечает у себя периодические боли в области передней части стопы, которые чаще всего возникают после нагрузки на ноги.
Заболевание 2 степени характеризуется более выраженным болевым синдромом и появлением заметного утолщения головок плюсневой кости («косточек») – это вызывает некоторые ограничения в подвижности стопы. При повышенной физической нагрузке на ноги болевые ощущения могут усиливаться и носить постоянный характер.
На третьей степени симптомы артроза стопы значительно прогрессируют: возникает выраженная деформация суставов, движения больной стопой практически невозможны.
И еще пара характерных симптомов. Человек, страдающий болезнью артроз суставов стопы, отличается особенной походкой: он ходит, упираясь на наружный край стопы, слегка прихрамывая. Кожа возле пораженного сустава может краснеть, а стопа пораженной ноги становиться припухлой.
Возможные причины
Артроз стопы может возникать по следующим причинам:
- излишняя масса тела;
- плоскостопие;
- неудобная обувь;
- профессиональная деятельность, связанная с длительным пребыванием на ногах;
- генетические особенности строения суставов;
- искривления позвоночника;
- неправильное питание.
Все вышеперечисленные причины скорее относятся к предрасполагающим факторам: они могут способствовать развитию остеоартроза, но не являются абсолютной гарантией его появления. Если вы обнаружили у себя признаки деформации суставов, или вас беспокоят боли во время ходьбы или бега – срочно обращайтесь за медицинской помощью. Чем раньше вы начнете лечение и устраните причины недуга – тем больше шансов сохранить свое здоровье. Итак, как лечить болезнь?
Лечение
Как лечить артроз стопы правильно и не навредить себе? Все нижеописанные методы терапии актуальны на всех стадиях заболевания. Но наибольшую эффективность они имеют при терапии артроза ног 1 или 2 степени.
Традиционные средства
Классическое лечение артроза стопы может включать в себя:
- Использование нестероидных противовоспалительных средств, например, Ортофена, Ибупрофена. Данная группа медикаментов эффективно снимает воспаление в суставе и уменьшает боль.
- Обезболивающие препараты уменьшают болевой синдром.
- Внутрисуставное введение стероидных препаратов (в случае неэффективности стандартных медикаментов).
- Длительное употребление хондропротекторов. Данная группа препаратов предотвращает дальнейшую деформацию и разрушение хряща, улучшает питание суставов и таким образом приостанавливает артроз стопы.
- Применение физиотерапевтических методов: УВЧ-терапии, фонофореза (воздействия ультразвуком), электрофореза, магнитотерапии, низкоинтенсивного лазерного облучения, радоновых ванн, грязелечения. Физиопроцедуры помогают значительно уменьшить боль, воспаление в суставах и ускорить выздоровление.
- Соблюдение диеты. Следует ограничить потребление простых углеводов (мучное, сахар) и животных жиров. В рационе больных должны преобладать овощи, фрукты, бобовые, злаки, морская рыба и нежирные сорта мяса.
Деформирующая форма артроза стопы без должного лечения зачастую приводит к нарушению работоспособности и инвалидности.
На сегодняшний день артроз не лечится полностью, т. к. разрушенный хрящ уже не растет. Терапия направлена на сохранение текущего состояния суставов. Поэтому на вопрос «Как полностью вылечить заболевание?» пока что ответ «Никак».
Лечебная гимнастика
Адекватная физическая нагрузка играет очень важную роль в терапии недуга. Как лечить артроз стопы лечебной гимнастикой, и какие именно упражнения подойдут конкретному пациенту, определяет только врач. Важно не нагружать пораженную ступню сразу (резко) и избегать чрезмерных силовых упражнений. Регулярное выполнение комплекса гимнастики способствует улучшению кровоснабжения суставных тканей ног, уменьшению воспаления и других симптомов болезни.
Народные способы
Лечение артроза стопы народными средствами в домашних условиях поможет облегчить состояние пациента и выздороветь. Полезны противовоспалительные и обезболивающие ванночки для ног на основе меда, отваров лекарственных трав (чабреца, можжевельника, зверобоя, душицы, мяты) с добавлением морской соли. Но помните, что, несмотря на положительные отзывы пациентов о народных средствах, они являются дополнением к основному лечению, но никак не его заменой.
Также рекомендуется санаторно-курортная терапия, лечение пчелиным ядом (при отсутствии аллергической реакции на продукты пчеловодства) и пиявками (гирудотерапия).
SustavZdorov.ru
Как лечить артроз стопы: советы врачей
Прежде, чем обсуждать лечение артроза стопы, стоит вкратце остановиться на сути этого негативного процесса. Проблема в том, что многие склонны путать термины «артрит » и «артроз ». Они созвучны, но подразумевают разные вещи.
Артрит – воспалительный процесс, как правило, начинающийся в суставной (синовиальной капсуле) и поражающий суставные поверхности. Артроз – патология, в ходе которой происходит ранняя деструкция хрящевой ткани. Воспаление синовиальной оболочки и связочного аппарата возникает и при артрозе, но уже вторично.
Симптомы и основные виды лечения
Артрозом может поражаться практически любой сустав нашего организма. Однако чаще всего патология развивается в сочленениях, несущих наибольшую функциональную нагрузку. По частоте артроз стопы занимает третье «призовое» место после артроза тазобедренного и коленного суставов. При этом чаще всего страдает 1-е плюснефаланговое сочленение. Именно оно испытывает на себе большую часть давления массой тела во время ходьбы.
Процесс может быть первичным и вторичным. Причины первичного артроза до конца не изучены, симптомы артроза стопы неспецифичны – боль, ограничение подвижности, местный отек, мышечное напряжение, и, как следствие всего этого – нарушение походки.
Примечательно, что в ходе дегенерации хряща очень быстро изменяется конфигурация суставов. Поэтому более точное определение — деформирующий артроз стопы. Вторичные артрозы чаще всего развиваются после травм. Из этой категории артрозов чаще всего отмечается деформирующий артроз голеностопного сустава. Именно это сочленение чаще всего подвержено травматическим повреждениям.
Медикаменты
Лечение деформирующего артроза голеностопного сустава включает в себя:
- Медикаменты
- Физпроцедуры
- Лечебную гимнастику
- Народные средства.
Медикаментозное лечение артроза стопы включает в себя стандартный набор лекарственных групп, куда входят:
- НПВС – нестероидные противовоспалительные средства
- Стероидные гормоны
- Хондропротекторы
- Витамины, общеукрепляющие средства.
Несмотря на массу побочных эффектов и противопоказаний (нарушение работы желудка и кишечника, негативное действие на печень и бронхи, угрозу кровотечений), без НПВС в лечении стопного артроза никак не обойтись. Эти лекарства используют в различных формах – таблетках, капсулах, растворах для инъекций. Используют старую добрую ацетилсалициловую кислоту, нимесулид, диклоберл, ортофен.
Кортикостероиды вводятся непосредственно в пораженный сустав. Для этого назначают гидрокортизон, кеналог, дипроспан. Хондропротекторы – лекарства, способствующие регенерации суставного хряща. В этом плане отлично зарекомендовал себя комплексный таблетированный препарат хондроитина с глюкозамином. Для достижения результата потребуется длительный курс приема этих средств. Действие этих лекарств усиливается при одновременном использовании витаминов и общеукрепляющих средств (калия оротат, настойка элеутерококка).
Лечебная физкультура
Лечебная физкультура (ЛФК) при артрозе суставов стопы проводится на фоне физиотерапевтических процедур (магнитотерапия, УВЧ, низкочастотный лазер, фонофорез с гидрокортизоном) и массажа. Массаж проводится неторопливыми плавными движениями, напоминающими разминание, постукивание и поглаживание. Возможен и самомассаж при условии, что пациент проконсультирован опытным массажистом.
ЛФК при данной патологии начинается с минимальных нагрузок. Вначале упражнения проводятся лежа на жесткой поверхности – пациент поочередно отводит носок и пятку, осуществляет вращательные движения стопами. Затем в положении сидя, не отрывая подошвы от пола, совершают движения, напоминающие ходьбу. В дальнейшем, по мере расширения объема движений и укрепления мышечного каркаса прибегают к упражнениям с нагрузкой на специальных приспособлениях.
Для больших пальцев ног при артрозе 1-го плюснефалангового сустава тоже есть свои упражнения – вращения пальцев, отведение в сторону. Эффективное упражнение в данном случае – связать большие пальцы рядом стоящих стоп резиновой лентой. Чуть развести стопы, при этом стараясь прижать большие пальцы к остальным на той же стопе. Такое положение удерживать не менее 10 сек.
Народные средства и общие рекомендации
Народные средства в лечении стопного артроза подразумевают использование примочек, компрессов из натуральных продуктов и трав. Хорошим действием обладает спиртовая настойка эвкалипта (100 г. продукта на 0,5 л. водки). После недельного настаивания ежедневно втирать в пораженный сустав.
Эффективны ножные ванночки из чабреца, можжевельника и фиалки трехцветной, медово-спиртовые компрессы.
Перед тем как лечить артроз стопы, нужно позаботиться о некоторых гигиенических аспектах. В первую очередь это касается носимой обуви. Она должна быть просторной с расстоянием между носком и пяткой не менее 1 см. Подошва должна быть высокая и гибкая, а верх мягким, обеспечивающим хорошую вентиляцию. Вместо шнуровки предпочтительнее эластичные вставки. При наличии плоскостопия или иных деформаций стопы обувь должна быть снабжена специальными ортопедическими стельками. В этом случае, как и при подборе лекарств, без консультации знающего специалиста не обойтись.
Источник: moyaspina.ru
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Патология связана с особенностями строения плюсневого сустава. К плюсневой кости подходят пять пальцевых косточек. Между ними образуется соединение. На нижней части плюсневой кости располагается межплюсневая синовиальная сумка. Ее полость заполнена специальной жидкостью. При смещении сустава большого пальца ноги во внутреннюю сторону происходит изменение положения синовиальной сумки. Давление сустава переходит на стенки синовиального кармана.
Жидкость, которая заполняет синовиальную полость, имеет определенный состав. В нее входят пептиды и жирные кислоты. Она имеет определенную вязкость. Если давление на стенки бурсы увеличивается, происходит изменение структуры жидкости. У пациента развивается воспаление. Воспалительный процесс оказывает патологическое влияние на стенки синовиального кармана. Они утолщаются, становятся твердыми и напряженными.
Внешне данный процесс сопровождается появление небольшой опухоли на боковой части ступни. Она имеет твердую структуру. Многие больные ошибочно считают, что это кость. Выпуклость оставляет пациенту дискомфорт при ходьбе и ношении обуви. Данное заболевание необходимо лечить.
Источник


