Лечение паращитовидной железы у детей
Болезни паращитовидных желез у ребенка — причины, диагностика, лечение
Гомеостаз кальция и фосфора поддерживается адекватным поступлением в организм кальция, фосфора и витамина D; нормальной минерализацией скелета, основного резервуара фосфатов и кальция. Сывороточную концентрацию свободного кальция (Са2+) и фосфатов регулируют ПТГ, антагонистичный ему по эффектам тирокальцитонин, гормональные формы витамина D, отчасти эстрогены.
ПТГ увеличивает содержание кальция в сыворотке, усиливая его вымывание из костей и канальцевую реабсорбцию в почках. Кроме того, ПТГ стимулирует образование кальцитриола в почках. Са2+ сыворотки регулирует секрецию ПТГ по механизму отрицательной обратной связи: гипокальциемия усиливает, а гиперкальциемия уменьшает секрецию ПТГ. Кальцитриол увеличивает содержание кальция в сыворотке, усиливая всасывание кальция и фосфатов в кишечнике.
Образование кальцитриола стимулируют ПТГ и гипофосфатемия, подавляет — гиперфосфатемия. Кальцитонин подавляет резорбцию костей и усиливает экскрецию кальция в почках; его эффекты на сывороточный кальций противоположны эффекту ПТГ. Нарушения метаболизма витамина D, (тиро)кальцитонина, ПТГ оказывают глубокое влияние на множество систем, в том числе на костный скелет и почки.

Первичный гиперпаратиреоз
Первичный гиперпаратиреоз в детском возрасте встречается редко, может быть изолированным или возникать как часть СПЭА I и II. ПТГ регулирует минерализацию костей (вымывание кальция и фосфатов из костного матрикса) и канальцевую реабсорбцию (увеличение всасывания фосфатов из первичной мочи). Именно поэтому при гиперпаратиреоидизме развивается гиперкальциемия и гипофосфатемия.
a. Клиника:
(1) Симптомы гиперкальциемии: тошнота, рвота, запоры, слабость, сонливость, спутанность сознания.
(2) Гипертензия и почечные колики, вызванные образованием почечных камней.
b. Диагноз:
(1) Лабораторные исследования: увеличенный сывороточный уровень кальция (общего и ионизированного), низкий уровень фосфатов, высокая активность щелочной фосфатазы, низкая (менее 80%) канальцевая реабсорбция фосфатов. Содержание ПТГ коррелирует с уровнем Са2+.
(2) Рентгенография: субпериостальная резорбция костей, особенно заметная в ключицах.
c. Лечение. Удаление опухоли паращитовидной железы, если обнаружена аденома; при гиперплазии железы — субтотальная паратиреоэктомия.
Вторичный гиперпаратиреоз
При состояниях, приводящих к гипокальциемии, происходит стимуляция секреции ПТГ. Повышенное содержание ПТГ восстанавливает значение сывороточного кальция до нормального, но не повышенного уровня; при этом уровень фосфатов крови снижен.
a. Этиология. Состояния, с которыми связывают вторичный гиперпаратиреоз: хронические почечные заболевания, болезни печени и дефицит витамина D. В каждом случае начальное событие — недостаточные поступление, всасывание или метаболизм витамина D, что приводит к гипокальциемической стимуляции секреции ПТГ.
b. Диагноз и лечение. Рентгенологические проявления указывают на рахит. Лечение проводят витамином D.
Схема гомеостаза кальция, демонстрирующая взаимодействия между кальцием, кальциотропными гормонами и системой органов.
1,25(OH)2D—1,25-дигидроксивитамин D;
25(OH)D—25-гидроксивитамин D;
ECF — эргокальциферол;
ПТГ — паратиреоидный гормон;
цАМФ — циклический аденозинмонофосфат.
Гипопаратиреоз
a. Идиопатический гипопаратиреоз может проявиться в любом периоде детства. Гипопаратиреоз может иметь аутоиммунную этиологию.
(1) Клиника. Симптомы вызваны низкими сывороточными концентрациями Са2+ (гипокальциемия): судороги, тетания, онемение лица и конечностей, карпопедальный спазм. Возможно сочетание с тиреоидитом, диабетом, надпочечниковой недостаточностью, слизисто-кожным кандидозом.
(2) Диагноз. Содержание ПТГ непропорционально низко наблюдающейся гипокальциемии и гиперфосфатемии, что указывает на недостаточный ответ паращитовидной железы на гипокальциемический сигнал.
b. Псевдогипопаратиреоз также проявляется как симптоматическая гипокальциемии, но уровень ПТГ высокий, что указывает на отсутствие ответа железы на низкое содержание Са2+ из-за дефектов рецепторов ПТГ. Для псевдогипопаратиреоза характерны: низкорослость, круглое лицо, короткая толстая шея и короткие запястья. Типична умственная отсталость.
с. Лечение:
(1) Витамин D — лечебное средство как идиопатического гипопаратиреоза, так и псевдогипопаратиреоза.
(a) Недостаточность ПТГ приводит к дефициту кальцитриола, наиболее активного метаболита витамина D. Заместительная терапия снимает дефицит кальцитриола, одновременно стимулируя усиление всасывания кальция в кишечнике.
(b) Другие формы витамина D — кальцидиол и холекальциферол — также эффективны, но требуются в более высоких дозах. В связи с более длительным периодом полувыведения холекальциферола, его токсичность (гиперкальциемия) более выражена.
(2) Дополнительное поступление Са2+ с пищей может ускорить восстановление его нормального уровня. У детей необходимо часто контролировать уровень Са2+ и фосфатов сыворотки во избежание гиперкальциемии и возможного нефрокальциноза и повреждения почек.
Гипокальциемия новорождённых
a. Ранняя гипокальциемия (сывороточный кальций ниже 7 мг% или 0,07 г/л) в первые 24-48 часов жизни обычно связана с незрелостью.
(1) Причиной является несформированность ответа околощитовидных желёз на нормальное уменьшение кальция в сыворотке после рождения.
(2) Клиническими состояниями, приводящими к гипокальциемии в первые двое суток после рождения, являются асфиксия в родах и сахарный диабет матери.
(3) Гипокальциемию можно лечить дополнительным введением кальция per os или (при судорогах) введение кальций в/в.
b. Поздняя гипокалиемическая тетания может возникнуть в первые несколько недель жизни грудного ребёнка, получающего высокофосфатную диету (коровье молоко). Повышенное потребление фосфатов провоцирует гипокальциемию и не рекомендуется.
c. Идиопатический гипопаратиреоз в периоде новорождённости может проявляться гипокальциемическими судорогами.
— Читать далее «Рахит у ребенка — причины, диагностика, лечение»
Оглавление темы «Детские болезни»:
- Болезни паращитовидных желез у ребенка — причины, диагностика, лечение
- Рахит у ребенка — причины, диагностика, лечение
- Оценка роста ребенка — объективное обследование
- Низкий рост у ребенка (низкорослость) — причины, диагностика, лечение
- Высокий рост у ребенка (высокорослость) — причины, диагностика, лечение
- Методы неврологического обследования детей
- Оценка нарушения сознания у детей. Шкала комы Глазго
- Нарушения эмбриогенеза нервной системы у ребенка (тератогенная патология)
- Нарушения миграции и пролиферации клеток нервной системы у ребенка
- Гидроцефалия у ребенка — причины, диагностика, лечение
Источник
Гиперпаратиреоз – патологическое состояние околощитовидных желез, связанное с нарушением их работы и выработкой чрезмерного количества паратгормона. Это приводит к выходу кальция из ткани костей, увеличению концентрации его в крови и накоплению в других органах, обычно в почках. Гиперпаратиреоз чаще встречается у взрослых, у детей патология наблюдается значительно реже. Согласно медицинской статистике, в семьях, где есть больные гиперпаратиреозом, в 30 % случаях заболевание проявляется и у детей.
Причины развития заболевания
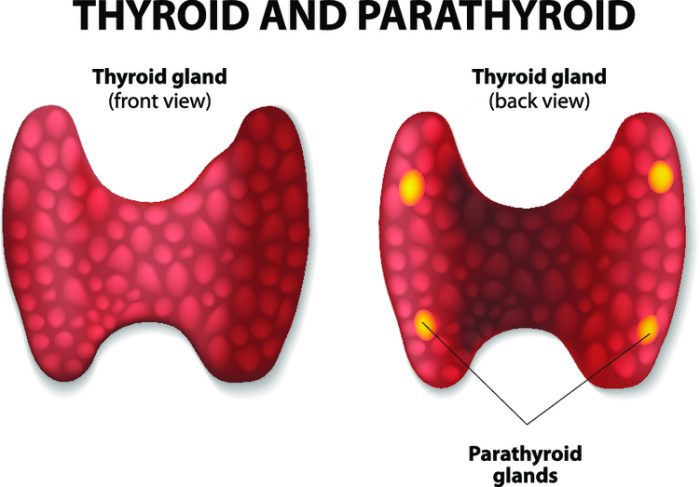
Паращитовидные железы расположены по задней поверхности щитовидной железы. Повышенное их функционирование приводит к избытку в крови паратгормона и накоплению его во внутренних органах.
Повышение функции паращитовидных желез, наблюдающееся в детском возрасте, может иметь разнообразные причины:
- идиопатическая гиперплазия (увеличение размера и функции желез по неустановленной причине);
- рахит;
- аденома щитовидной железы;
- хроническое расстройство процессов переваривания и всасывания питательных веществ в тонком кишечнике;
- саркоидоз;
- повышение концентрации фосфатов крови при хронических заболеваниях почек (гиперфосфатемия);
- туберкулез;
- гипервитаминоз D;
- синдром Вильямса;
- некроз подкожной жировой клетчатки у новорожденных;
- онкологические заболевания (лейкоз, нейробластома, дисгерминома и др.);
- генетическая предрасположенность (семейный доброкачественный гиперпаратиреоз) и др.
Спровоцировать развитие гиперпаратиреоза у детей могут:
- бесконтрольный прием гормональных препаратов и антибиотиков;
- неблагоприятная экология;
- употребление в пищу канцерогенных продуктов и др.
Симптомы
Клиническая картина гиперпаратиреоза у детей аналогична симптоматике взрослых. Признаки заболевания:
- раздражительность;
- сонливость;
- слабость;
- недомогание;
- проблемы с набором веса;
- мышечная слабость;
- тошнота и рвота;
- запоры;
- лихорадка;
- психические расстройства;
- задержка физического развития и др.
По причине того, что кальций выводится в кровь в избыточном количестве, он откладывается в паренхиме почек; это приводит к развитию гематурии и почечных колик. Вымывание кальция сопровождается патологическим изменением структуры костной ткани.
Отмечается расшатывание зубов или их позднее прорезывание. Дети жалуются на появление болей в спине, животе и конечностях. У больных гиперпаратиреозом может наблюдаться вальгусная деформация коленных суставов, компрессионные переломы позвонков, нарушения походки и др. Длительная гиперкальциемия приводит к появлению судорог, умственной отсталости и слепоте.
Диагностика
Вторичный гиперпаратиреоз чаще всего обнаруживают случайно. Первичную патологию диагностируют при помощи следующих исследований:
- анализ мочи;
- биохимический анализ крови;
- биопсия и гистологическое исследование костной ткани;
- денситометрия (определение плотности костей);
- МРТ и КТ головы и шеи;
- УЗИ щитовидной железы вместе с паращитовидными и др.
Как лечить
 Чтобы скорректировать химические показатели крови, ребенку проводят форсированный диурез.
Чтобы скорректировать химические показатели крови, ребенку проводят форсированный диурез.
Лечение гиперпаратиреоза у детей комплексное. В зависимости от состояния ребенка и стадии развития заболевания применяют один или несколько методов терапии:
- В первую очередь больному проводят форсированный диурез для корректировки химических показателей крови. В течение нескольких часов внутривенно вводят до 3,5 литров изотонического раствора хлорида натрия.
- Прием препаратов витамина Д в лечебной дозе.
- Химиотерапия – лечение химиопрепаратами.
- Хирургическое вмешательство (чаще всего сводится к субтотальной паратиреоидэктомии). Больным частично или полностью удаляют аденому, если таковая имеется, поврежденные паращитовидные железы и прилегающие ткани. В настоящее время подобные операции проводятся малоинвазивным, эндоскопическим методом.
- Прием гормональных препаратов – кортикостероиды, бифосфонаты, кальцитонин. Гормонотерапия способствует торможению выделения кальция из костной системы.
- Лечение радиоактивным йодом и др.
Во время лечения гиперпаратиреоза у детей отменяют прием витаминов, содержащих кальций, и лекарственных средств, способствующих повышению его уровня в организме. Кроме того, назначают дополнительное лечение препаратами, которые останавливают дистрофию мышц и костей.
При ранней диагностике и своевременном хирургическом лечении прогноз благоприятный. Однако выраженные и обширные деформации костей могут сохраниться на всю жизнь.
Питание при гиперпаратиреозе
Правильное питание при гиперпаратиреозе – залог стабилизации состояния больного и скорейшего выздоровления. Детям с этой эндокринной патологией необходимо строго соблюдать диету. Родители должны:
- исключить из рациона ребенка или ограничить до минимума продукты с высоким содержанием кальция (молочные, кисломолочные продукты и молоко); малыши с врожденной формой патологии переводятся с грудного вскармливания на питание соевыми смесями;
- увеличить в меню больного количество продуктов, богатых фосфором (мясо, рыба) и витамином Д (сливочное масло, сыр);
- следить за тем, чтобы ребенок пил достаточное количество воды (1-2 литра в день в зависимости от возраста);
- в приготовлении блюд использовать йодированную соль или соль с пониженным содержанием натрия;
- полностью исключить «вредную» еду, богатую канцерогенами, консервантами, солью, жирами, красителями.
Резюме для родителей
 Ребенку, страдающему гиперпаратиреозом, следует пить достаточное количество воды.
Ребенку, страдающему гиперпаратиреозом, следует пить достаточное количество воды.
Для профилактики развития гиперпаратиреоза у детей необходимо следить за тем, чтобы в рационе ребенка присутствовали продукты, содержащие витамин Д. Для выработки этого витамина детским организмом ребенок должен чаще бывать на свежем воздухе, заниматься спортом и подвижными играми.
Кроме того, родители должны постараться минимизировать для ребенка эмоциональные нагрузки, предотвращать по возможности его стрессы и потрясения. Благоприятный психологический климат в семье способствует сохранению здоровья всего детского организма, в том числе и его эндокринной системы.
Источник
Гормоны и пептиды, регулирующие обмен кальция и метаболизм костной ткани
Главными регуляторами кальциевого обмена являются паратиреоидный гормон (ПТГ) и витамин D. Кальцитонин и ПТГ-подобный пептид играют важную роль преимущественно во внутриутробном периоде.
Паратиреоидный гормон.

ПТГ представляет собой одноцепочечный пептид, состоящий из 84 аминокислотных остатков (молекулярная масса 9500 Да), но его биологическая активность сосредоточена в первых 34 остатках. В паращитовидных железах синтезируются препроПТГ (115 аминокислотных остатков) и проПТГ (90 остатков). ПрепроПТГ превращается в проПТГ, а последний — в ПТГ (1-84), который является главным секреторным продуктом этих желез. В печени и почках ПТГ быстро распадается на:
С-концевой;
центральный;
N-концевой фрагменты.
Существуют соответствующие методы определения этих фрагментов в сыворотке крови. Хотя количество биологически активного N-концевого (1-34) фрагмента в крови очень мало, именно его определение позволяет наиболее точно судить по острых сдвигах в секреции околощитовидных желез. Биологически инертные С-концевой и центральный фрагменты гормона исчезают из крови гораздо медленнее, и на их долю приходится 80% иммунореактивного ПТГ, определяемого в плазме. Содержание С-концевого фрагмента в 50-500 раз выше уровня активного гормона, и определение этого фрагмента способствует диагностике гиперпаратиреоза. Однако С-концевой фрагмент фильтруется в почках, и поэтому его уровень возрастает и при вторичном гиперпаратиреозе (при поражении почек). Обнаружить низкую концентрацию ПТГ, характерную для гипопаратиреоза, позволяют лишь наиболее чувствительные радиоиммунные методы. Во время операции уровень ПТГ определяют чувствительным иммунохемилюминисцентным методом, который позволяет получать необходимую информацию уже через 15 мин.

Снижение уровня кальция в сыворотке крови воспринимается кальциевым рецептором и приводит к повышению секреции ПТГ. ПТГ стимулирует активность 1а-гидроксилазы в почках, увеличивая тем самым образование 1,25(OH)2D3, который индуцирует синтез кальцийсвязывающего белка (кальбиндин-D) в слизистой оболочке кишечника, приводя к усилению всасывания кальция. Одновременно ПТГ в присутствии 1,25(OH)2D3 прямо усиливает резорбцию костей, мобилизуя из них кальций. В костной ткани и почках ПТГ связывается со специфическими рецепторами на мембране клеток-мишеней, что приводит к активации сигнального пути через сопряженную с G-белком аденилатциклазную систему.
Регуляция секреции ПТГ и реабсорбции кальция в почечных канальцах при изменении концентрации этого иона в сыворотке крови осуществляется через кальциевый рецептор. Ген кальциевого рецептора расположен на хромосоме 3ql3.3-ql3.21. Он кодирует белок клеточной поверхности, состоящий из 1078 аминокислотных остатков, который экспрессируется в паращитовидных железах и почках и принадлежит к семейству рецепторов, сопряженных с G-белком. При нормальном функционировании этого рецептора гипокальциемия усиливает секрецию ПТГ, а гиперкальциемия тормозит ее. Снижение функции кальциевого рецептора вследствие соответствующих мутаций его гена повышает порог активации рецептора, что приводит к гиперкальциемии и к таким состояниям, как семейная гипокальциурическая гиперкальциемия и тяжелый неонатальный гиперпаратиреоз. Напротив, мутации, повышающие функцию рецептора, сопровождаются угнетением секреции ПТГ в условиях гипокальциемии, что лежит в основе синдрома семейной гипокальциемии с гиперкальциурией.

ПТГ-подобный пептид.
ПТГ-подобный пептид гомологичен ПТГ только на N-концевом участке Г 13, на котором 8 аминокислотных остатков идентичны остаткам в молекуле ПТГ. Ген этого пептида расположен на коротком плече хромосомы 12, а ген ПТГ находится на коротком плече хромосомы 11.
ПТГ-подобный пептид и ПТГ взаимодействуют с одними и теми же рецепторами на мембране клеток почек и костей, увеличивая уровень цАКтФ в моче и образование 1,25(OH)2D3 в почках. Этот пептид вырабатывается практически всеми клетками организма, включая все клетки эмбриона на определенной стадии его развития. Он необходим для нормального развития плода. Инактивирующие мутации гена общего рецептора ПТГ и ПТГ-подобного пептида приводят к смертельному заболеванию, так называемой хондродисплазии, при которой резко ускорено созревание костей, в результате чего ребенок рождается с укороченными конечностями. ПТГ-подобный пептид играет, по-видимому, роль пара- или аутокринного фактора, поскольку его уровень в сыворотке крови (за исключением некоторых клинических ситуаций) крайне низок. В крови пуповины его содержание в 3 раза выше, чем в сыворотке взрослого человека. Он секретируется паращитовидными железами плода и, по всей вероятности, служит основным фактором, стимулирующим транспорт кальция через плаценту и созревание скелета во внутриутробном периоде. Последнее требует не менее 30 г кальция. Ко II триместру беременности всасывание кальция у матери возрастает со 150 до 400 мг/сут.

Уровень ПТГ-подобного пептида в сыворотке крови увеличивается в период лактации и при доброкачественной гипертрофии молочных желез. Его содержание в грудном и пастеризованном коровьем молоке в 10 000 раз выше, чем в нормальной плазме. Синдром паранеопластической гиперкальциемии в большинстве случаев обусловлен повышением концентрации ПТГ-подобного пептида.
Кальцитонин.
Кальцитонин представляет собой полипептид, состоящий из 32 аминокислотных остатков. Его ген расположен в тесной близости к гену ПТГ. Этот ген кодирует три пептида:
кальцитонин;
катакальцин (21-членный С-концевой пептид кальцитонина);
кальцитониноподобный пептид.
Кальцитонин и катакальцин секретируются одновременно парафолликулярными клетками (С-клетками) щитовидной железы в эквимолярных количествах. Роль кальцитонина у детей и взрослых, по-видимому, незначительна, поскольку даже очень высокий его уровень, наблюдаемый при медуллярном раке щитовидной железы (исходящем из С-клеток), не вызывает гипокальциемии. У плодов, однако, концентрация кальцитонина в крови довольно высока и этот гормон ускоряет обмен костной ткани и рост скелета. Причиной высокого уровня кальцитонина у плода служит, вероятно, повышенная концентрация кальция в этом периоде развития. У старших детей и взрослых содержание кальцитонина снижается. У новорожденных и детей с врожденным гипотиреозом (и, предположительно, недостаточностью С-клеток) концентрация этого гормона в сыворотке крови ниже нормы.
Кальцитонин действует независимо от ПТГ или 1,25(OH)2D3. Его основной биологический эффект заключается в торможении резорбции костей за счет снижения числа и активности остеокластов. Это служит основанием для его применения при болезни Педжета. Кальцитонин синтезируется не только в щитовидной железе, но и в ЖКТ, поджелудочной железе, головном мозге и гипофизе. Считается, что в этих тканях он играется роль нейромедиатора, оказывая местное ингибирующее действие на функцию клеток.

В первые 12-72 ч после рождения у детей часто развивается гипокальциемия. Это особенно характерно для недоношенных детей, детей, перенесших асфиксию в родах, и для детей, матери которых страдают сахарным диабетом (ранняя неонатальная гипокальциемия). На 2-3-й день жизни, и в течение 1-й недели на уровень кальция в сыворотке крови влияет также характер питания ребенка (поздняя неонатальная гипокальциемия). Роль паращитовидных желез в развитии этих состояний остается неясной, хотя неонатальную гипокальциемию нередко объясняют функциональной незрелостью соответствующих желез. Б первые 8 нед. жизни у некоторых детей развивается транзиторная идиопатическая гипокальциемия, при которой содержание ПТГ в сыворотке крови значительно ниже, чем в норме. Возможно, что функциональная незрелость паращитовидных желез связана с задержкой созревания ферментов, превращающих предшественники ПТГ в биологически активный гормон, хотя не исключены и другие причины.
Аплазия или гипоплазия паращитовидных желез.
Часто наблюдается при Ди Джорджи/велокардиофациальном синдроме. Частота этого синдрома среди новорожденных составляет 1:4000. В 90% случаев находят делецию участка q11.2 хромосомы 22. Около 25% больных наследуют хромосомный дефект от одного из родителей. Неонатальная гипокальциемия обнаруживается у 60% больных с таким дефектом, но у большинства она имеет транзиторный характер, хотя может рецидивировать или возникать позднее. Часто имеют место сопутствующие аномалии третьего и четвертого глоточных карманов, включающие:
дефекты формирования межжелудочковой перегородки сердца (25% таких больных);
нёбно-глоточную недостаточность (32%);
расщелину нёба (9 %);
почечные аномалии (35 %);
аплазию тимуса с тяжелым иммунодефицитом (1%).
Этот синдром наблюдается и в некоторых случаях делеции участка р13 хромосомы 10, а также у детей, матери которых страдают сахарным диабетом или на ранних стадиях беременности лечились от угревой сыпи препаратами ретиноевой кислоты.
Гипопаратиреоз Х-сцепленный рецессивный.
Описаны случаи семейного гипопаратиреоза с различным способом наследования. В двух больших семьях из Северной Америки это заболевание было связано с рецессивным наследованием дефекта Х-сцепленного гена, расположенного на участке q26-q2V Х-хромосомы. В этих семьях у детей в возрасте от 2 нед. до 6 мес. возникали характерные судороги без повышения температуры тела. В одном случае у мальчика с таким заболеванием тщательное обследование обнаружило отсутствие паращитовидных желез.
Гипопаратиреоз аутосомно-рецессивный с признаками дизморфии.
На Среднем Востоке наблюдалось несколько десятков случаев этого синдрома у детей. Почти во всех из них родители больных состояли в близкородственных браках. Выраженная гипокальциемия регистрировалась уже в ранние сроки после рождения. Признаки дизморфии включали микроцефалию, запавшие глаза, клювовидный нос, микрогнатию и крупные свисающие уши. Отмечалась резкая внутриутробная и постнатальная задержка роста, а также умственная отсталость. Во всех этих случаях предположительно имел место дефект гена, расположенного на хромосоме lq42-43. Впоследствии была описана и аутосомно-рецессивная форма гипопаратиреоиза при аутоиммунном полигландулярном синдроме типа I. В отдельных случаях аутосомно-рецессивное наследование изолированного гипопаратиреоза было связано с мутациями гена РТН.

Синдром гипопаратиреоза, нейросенсорной глухоты и почечных аномалий.
В основе этого синдрома лежат мутации гена GATA3, который кодирует белок, необходимый для формирования паращитовидных желез, системы слуха и почек. Ген GATA3 расположен на хромосоме 10р14 и не перекрывается с участком 10р13, дефект которого характерен для синдрома Ди Джорджи.
Гипопаратиреоз при гиперпаратиреозе у матери.
Гипокальциемия у новорожденных в таких случаях транзиторна. По-видимому, она обусловлена угнетением функции паращитовидных желез плода под действием высокой концентрации кальция в сыворотке крови матери. Тетания обычно развивается в первые 3 недели жизни (при грудном вскармливании — позднее) и сохраняется в течение недель или месяцев. Если причина гипокальциемии у ребенка неизвестна, необходимо определять уровень кальция, фосфора и ПТГ в сыворотке крови матери. Гиперпаратиреоз у матери чаще всего протекает бессимптомно и обусловлен, обычно, аденомой одной из паращитовидных желез.

Гипопаратиреоз аутосомно-доминантный.
При этом заболевании имеется активирующая мутация гена кальциевого рецептора, приводящая к снижению его порога возбудимости. В результате секреция ПТГ тормозится даже в условиях гипокальциемии. У больных развивается гиперкальциурия. Гипокальциемия обычно выражена слабо за исключением больных детского возраста, не требует лечения.
Гипопаратиреоз в сочетании с митохондриальной патологией.
Гипопаратиреоз развивается при мутациях мтДНК, характерных для синдрома Кирнса-Сейра, а также при мутациях гена митохондриального трехфункционального белка. Митохондриальную патологию следует предполагать в случаях необъяснимого сочетания офтальмоплегии, нейросенсорной глухоты, нарушений сердечной проводимости и тетании.
Источник


