Лечение операция на ногу
В литературе можно найти описание более чем 400 методик оперативного лечения халлюс-вальгуса. В прошлом ортопеды боролись с вальгусной деформацией путем хирургического удаления суставных головок, что приводило к серьезному нарушению функций стопы. Поэтому сегодня врачи предпочитают делать менее травматичные операции.
Рентген.
Факт! Что такое вальгусная деформация? Вначале Hallux Valgus вызывает искривление только большого пальца стопы. В результате у человека увеличивается нагрузка на головки 2-4 плюсневых костей, что ведет к молоткообразной деформации II-V пальцев. Своевременное хирургическое лечение помогает избежать этого неприятного явления.
Виды операций на стопе
Операции, которые делают при вальгусной деформации, можно условно разделить на малоинвазивные и реконструктивные. Первые менее травматичны, однако эффективны только при экзостозах и начальной деформации. Малоинвазивные хирургические вмешательства выполняют через два-три прокола размером 3-4 мм.
Шрам после вмешательства.
Реконструктивные вмешательства помогают справиться с выраженной вальгусной деформацией, сопровождающейся изменением положения костей стопы. Такие операции более инвазивны и сопряжены с большей травматизацией. Их выполняют через разрез длиной 2-4 см на медиальной поверхности стопы. В ходе хирургического вмешательства врач восстанавливает нормальной положение костей плюсны и фиксирует I плюсне-клиновидный сустав в правильной позиции.
Таблица 1. Виды операций.
| Особенности проведения | Показания | |
| На мягких тканях | Во время операции врач работает только с мышцами, сухожилиями и суставной сумкой. | Hallux Valgus I степени без деформации головки плюсневой кости. |
| На костях | Суть таких хирургических вмешательств заключается в подпиливании костей и/или выполнении остеотомии. | Вальгусная деформация II-III степени. |
| Комбинированные | Подразумевают одновременное удаление костных наростов и пластику связок. | Выраженный Hallux Valgus с нарушением функций стопы. |
Миниинвазивное вмешательство.
Любопытно! Во время малоинвазивных операций хирург использует микроинструменты, позволяющие выполнять сложные манипуляции со связками и суставной капсулой. При необходимости он подпиливает кости с помощью микрофрез, которые отдаленно напоминают стоматологический инструментарий.
Название хирургических техник
На начальных стадиях болезни врачи стараются делать малоинвазивные операции. После них пациент быстро восстанавливается и уже через 3-4 недели возвращается к привычному образу жизни. При запущенной вальгусной деформации возникает необходимость в более сложных хирургических вмешательствах.
Давайте посмотрим, какие из них чаще всего используют в современной ортопедии.
Операция McBride
Наиболее популярна среди всех хирургических вмешательств на мягких тканях стопы. Ее суть заключается в перемещении сухожилия m. adductor halluces на головку I плюсневой кости. Это позволяет сблизить между собой кости плюсны и восстановить нормальный мышечно-сухожильный баланс стопы.
McBride.
К сожалению, отводящая мышца первого пальца неспособна противодействовать постоянной нагрузке. Именно поэтому частота рецидивов после операции McBride довольно высока. Если человек не устраняет действие провоцирующих факторов – у него вскоре снова развивается Hallux Valgus. Избежать этого помогает ношение ортопедической обуви, отказ от каблуков и тяжелой физической работы.
Факт! При ярко выраженных деформациях операцию McBride дополняют остеотомией I плюсневой кости SCARF.
SERI
Относится к миниинвазивным операциям. Во время хирургического вмешательства больным выполняют поперечную остеотомию через кожный разрез длиной 1 см. После этого дистальный костный фрагмент смещают в латеральном направлении и фиксируют с помощью специальной спицы.
SERI.
CHEVRON
В ходе операции хирург выполняет V-образую остеотомию. Он перепиливает первую плюсневую кость в области головки, а костные фрагменты соединяет с помощью специальных титановых винтов. Поскольку фиксация очень прочная, в послеоперационном периоде пациент не нуждается в гипсовой иммобилизации.
CHEVRON.
Отметим, что Chevron-остеотомия эффективна только при незначительной деформации первого пальца стопы. В наше время в ортопедии ее используют все реже. Вместо нее большинство врачей делает Scarf-остеотомию.
SCARF
Z-образная остеотомия Scarf – это золотой стандарт лечения вальгусной деформации. Она позволяет установить головку плюсневой кости под нужным углом. В ходе хирургического вмешательства врачи также убирают деформацию суставной капсулы и меняют направление некоторых сухожилий.
SCARF.
Когда операции Scarf недостаточно – хирурги делают проксимальную клиновидную остеотомию или артродез.
Важно! У большинства пациентов с вальгусной деформацией врачи выявляют костную мозоль (экзостоз). Нарост локализуется на медиальной поверхности головки I плюсневой кости. Как правило, его удаляют во время всех операций, в том числе и малоинвазивных.
Не путайте спиливание костного нароста с остеотомией. Это две совершенно разные манипуляции. Цель первой – убрать косметический дефект, второй – восстановить нормальное функциональное состояние стопы. Помните, что удаление костной мозоли (операция Шеде) не в состоянии излечить вас от Hallux Valgus.
Артродез при вальгусной деформации
Артродезирование – это полное обездвиживание плюсне-клиновидного сустава путем соединения формирующих его костей. Операцию делают лицам с поперечно-распластанной деформацией и Hallux Valgus с гипермобильностью I плюсне-клиновидного сустава.
Тест для выявления патологической подвижности:
- пальцами одной руки удерживайте II-V плюсневые кости;
- второй рукой возьмите I плюсневую кость и попробуйте смещать ее в тыльно-подошвенном направлении;
- посмотрите, насколько сильно вам удалось сдвинуть ее с места;
- смещение кости более чем на один сагиттальный размер большого пальца указывает на наличие гипермобильности.
Факт! Артродез – это наиболее травматичная операция, подразумевающая полное удаление плюсне-клиновидного сустава. Ее делают только в крайнем случае, когда другие методы оказываются неэффективными.
Операция молоткообразной деформация пальцев ног
Как известно, на поздних стадиях Hallux Valgus сочетается с молоткообразной деформацией II-V пальцев. Она выглядит непривлекательно и негативно сказывается на функциях стопы. Для ее исправления используют целый ряд хирургических вмешательств.
К ним относятся:
- Закрытая редрессация. Суть методики заключается в насильственном исправлении дефекта нехирургическим путем. К сожалению, редрессация дает незначительный эффект, а после нее нередко возникают рецидивы.
- Тенотомия или транспозиция сухожилий. Операции выполняют на связках стопы. Их умелое пересечение или перемещение позволяет исправить молотообразную деформацию пальцев.
- Резекция костей. Во время хирургического вмешательства врачи иссекают основание средней или головку основной фаланги. Это позволяет избавиться от избыточной костной массы и устранить деформацию.
- Остеотомии Вейля или Уилсона. Напоминают операции Scarf и Chevron, однако выполняются на II-V плюсневых костях. Хирурги рассекают их, после чего фиксируют костные фрагменты титановыми винтами.
В лечении молоткообразной деформации наиболее эффективна остеотомия. Именно ее выполняют в самых тяжелых и запущенных случаях.
Восстановительный период
Вставать с постели пациентам разрешают уже на следующий день после операции. Первое время ходить им разрешают только в туфлях Барука.
Туфли Барука.
В первые дни после хирургического вмешательства больные находятся под наблюдением лечащего врача. Из стационара их выписывают на 2-3 сутки. Если во время операции человеку накладывали нерассасывающиеся швы – их снимают на 10-14 день.
Что касается обуви, пациентам требуется как минимум 3 месяца носить ортопедические стельки. Надевать каблуки можно лишь спустя полгода после хирургического вмешательства. При этом их высота не должна превышать 6 см.
Цена операции на стопе
Стоимость хирургического лечения зависит от степени деформации, вида и сложности операции, уровня медицинского учреждения и квалификации работающих там специалистов. Удаление экзостоза в Москве стоит от 40 000 до 50 000 рублей. Цены на реконструктивные операции начинаются с 70 000 рублей. Отметим, что в стоимость не входит предоперационное обследование, консультации специалистов, расходные материалы и реабилитация.
Если вы хотите прооперироваться за границей – обратите внимание на Чехию. Лечение там обойдется вам в евро включая реабилитацию. В Германии и Израиле такая же операция будет стоить гораздо дороже.
Источник
Каждая нога человека отвечает за выполнение важной жизненной функции – движения. Если какое-либо действие дается с трудом, то стоит задуматься, а не имеются ли в организме заболевания, ведь именно нижние конечности раньше остальных частей тела сигнализируют о развитии патологий. Главным симптомом всегда выступает тяжесть в ногах, чувство дискомфорта, а иногда даже боль. Опытному врачу при осмотре пациента не составит труда выставить первичный диагноз, а вот для назначения правильного лечения потребуется тщательная диагностика.
При движении стопы человека получают нагрузку, масса которой превышает собственный вес в полтора раза. Иногда патологические процессы можно устранить консервативными методами. Но такое удается не всегда, а лишь при условии обращения за помощью на ранних сроках. Если время было потеряно, и деструктивные процессы усугубились, может потребоваться операция на стопе. Благодаря такой процедуре можно полностью вернуть утраченные физиологические и двигательные способности. Поэтому рассмотрим подробно, какие бывают хирургические вмешательства на стопах, показания и принципы их проведения.
Виды операций
Чаще всего хирургия стопы проводится пациентам, у которых диагностировали вальгусную деформацию большого пальца стопы. При этом вмешательство может быть проведено как по медицинским показаниям, так и по желанию пациента, например, когда он не может носить понравившуюся обувь, или страдает от неудовлетворенности эстетичным видом стопы.
Гомана

Результат лечения
Представленный вид оперативного вмешательства показан пациентам, у которых диагностировали регидную молоткообразную или когтевидную деформацию пальцев ног. Выполняется процедура по принципу удалению головок пальцевых фаланг, с последующей фиксацией, ограниченной по времени, спицей Киршнера.
Период реабилитации после операции длится на протяжении двух недель, в течение которых пациент обязан носить специальные ортопедические ботинки. Эта обувь помогает снимать нагрузку с передней зоны стопы. После этого спицу и шовный материал удаляют.
Вейля
Хирургия стопы этого типа показана пациентам, которые страдают от сильных болезненных ощущений в ступне. Выполняется операция по принципу остеотомии головки плюсневой кости поднимающего и укорачивающего типа. Конструкция фиксируется специальным шурупом на защелке.
Послеоперационный восстановительный период идентичен предыдущей процедуре, однако его длительность составляет один месяц. После 14 дней врачи выполняют удаление шовного материала.
По Шеврону
Одна из наиболее распространенных и известных операций. Показана она всем пациентам, у которых диагностировали вальгусную деформацию стопы, при этом первый предплюсне-плюсневый сустав обязательно должен быть стабильным, при этом угол, образованный линиями, проведенными по оси первой и второй плюсневой кости, менее 15 градусов.
Остеотомия по Шеврону делается через V-образный разрез, выполненный на головке первой плюсневой кости, далее производится латеральное смещение. После становится возможным выполнение плантаризации, а фиксируют результат операции шурупами компрессионного типа.
Период восстановления после вмешательства составляет полтора месяца. На протяжении этого времени придется носить специальные ортопедические ботинки для разгрузки переднего отдела стопы. Через две недели шовный материал удаляют.
Остеотомия Скарфа

Схема вмешательства
Остеотомия представленного типа может проводиться пациентам, имеющие такие же показания, как в предыдущем типе вмешательства. Единственным исключением является только угол, образованный между костями, градус которого должен быть не менее 15. Также процедура проводится при диагностированной ювенильной вальгусной деформации стопы в тяжелых случаях.
Проводится операция через Z-образный разрез, а смещенные в правильном положении деформированные косточки, закрепляются кортикальными шурупами. Длительность восстановительного периода составляет около двух месяцев. В первую неделю показано ношение специальной фиксирующей ортопедической обуви. Спустя 14 дней после вмешательства производится удаление шовного материала.
Остеотомия открытая
Отличительной особенностью от предыдущего типа операции является то, что рассечение имеет V-образный вид. Помимо этого остеотомия такого вида предусматривает фиксацию костных структур пластиной с угловой стабильностью.
После того как была выполнена хирургия стопы, восстановительный период длится около 60 дней. Все это время пациенту показано ношение фиксирующей и разгружающей ортопедической обуви. Шовные материалы врачи снимают спустя две недели после вмешательства.
Артродез
Оперативное лечение может проводиться в нескольких вариациях. Липидус артродез показан пациентам, у которых врачи отмечают отсутствие стабильности первого предплюсне-плюсневого сустава пальца. При этом угол, созданный линиями, идущими от первой и второй плюсневой кости, составляет больше 15 градусов.

Виды фиксации
В процессе операции врачи восстанавливают деформированные кости в соответствии с анатомическим положением, а после этого фиксируют структуры при помощи пластины с угловой стабильностью.
Период реабилитации длится на протяжении двух месяцев, на протяжении которых пациент обязательно должен носить ортопедические ботинки. Удаляются шовные материалы через 14 дней.
При диагностированном артрозе первого плюснефалангового сустава, степень которого соответствует второй или третьей, показано проведение артродеза плюснефалангового сустава большого пальца нижней конечности.
Выполняется вмешательство согласно технике артродеза этого типа, а фиксация костных структур выполняется посредством установки двух перекрещенных шурупов компрессионного типа. Период восстановления и удаления шовного материала идентичен липидус артродезу.
Хэйлектомия
Операция показана людям, у которых диагностировали артроз первой степени, локализованный на первом плюснефаланговом суставе. Выполняется операция по принципу клиновидного удаления экзостоза в пораженной области. Спустя 14 дней, а именно столько длится период восстановления, шовный материал удаляется.
Гемипротез
Проводится при диагностированном артрозе первого плюснефалангового сустава большого пальца ноги первой или второй степени. Выполняется согласно стандартной технике этого вида вмешательства. Восстановительный и реабилитационный период составляет две недели. Спустя 14 дней пациенту снимают швы, и рекомендуют выполнять легкие физические упражнения, что поможет сохранить двигательную способность.
Противопоказания

Стадии
Хирургия стопы может быть проведена практически каждому человеку. Однако если у пациента в анамнезе присутствуют следующие патологии и состояния, то остеотомия и другие виды вмешательства не могут быть выполнены:
- Облитерирующий эндартериит, атеросклероз или иные сложные патологии, поразившие периферические сосуды;
- Диабетическая стопа и поражение периферической нервной системы;
- Патологии органов кровообразования;
- Наличие инфекций гнойного характера.
Остеотомия и прочая хирургия стопы совершенно свободно может проводиться, если у пациента прогрессирует артрит или артроз. Но врачу об этом обязательно необходимо знать. Это позволит ему предусмотреть вероятные осложнения после оперативного вмешательства и риски для пациента.
Осложнения
Как и любая другая операция, хирургическое реконструктивное лечение деформаций пальцев ноги может поспособствовать развитию осложнений. Среди наиболее встречаемых проблем можно выделить:
- Формирование тромбов в глубоких венах;
- Занесение инфекции в мягкие ткани;
- Некроз асептического типа головок плюсневых костей (очень редкое явление);
- Понижение уровня двигательных способностей большого пальца;
- Травмирование нервов и связок;
- Возникновение аллергических отеков;
- Онемение пальцев;
- Болезненные ощущения на кончиках пальцев.
Важно сказать, что представленный список осложнений достаточно редко встречается у больных. В большинстве случаев пациенты отлично переносят хирургическое вмешательство.
Реабилитация
Также необходимо упомянуть о принципах и важных аспектах поведения больного в период восстановления и реабилитации после перенесенной операции. Первые сутки после вмешательства пациент должен строго соблюдать постельный режим.
Начиная со вторых суток, разрешается выполнять легкие разминающие упражнения, например, больному можно двигать пальцами стоп несколько раз в сутки.
Спустя 72 часа человек после операции впервые может встать на ноги, но и только при условии, что на нижних конечностях будет надет специальный фиксирующий ортез. Передвигаться в том режиме, как было раньше, можно будет не ранее, чем через полтора месяца. Окончательный период реабилитации приходится на 4-6 месяц.
Через полгода можно без опасений заниматься спортом и носить обувь на каблуках. Первые две недели лучше находиться в условиях стационара под наблюдением врачей. Сохранение отека может достигать трех месяцев – это норма. Для устранения симптома можно использовать холодные компрессы.
Источник
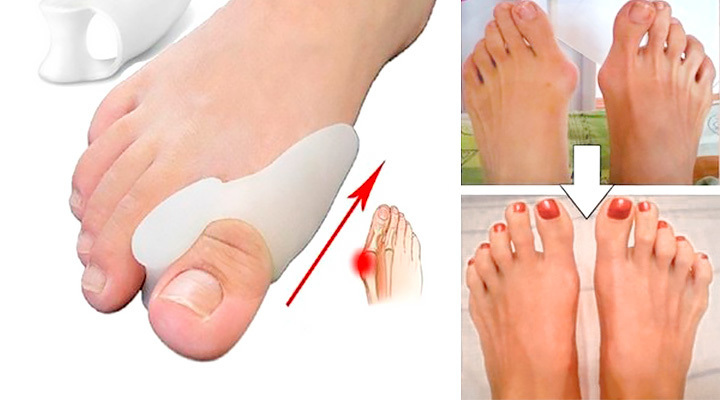
Экзостоз или косточка на большом пальце ноги, возникающая в области первого плюсне-фалангового сустава, является довольно распространенной проблемой в современном мире. Данная патология представляет собой не только эстетический дефект, но в некоторых случаях снижает качество жизни человека, нарушая функцию сустава и инициируя возникновение болевых ощущений.

В подавляющем большинстве случаев патология не поддается консервативным методам коррекции и нуждается в хирургическом вмешательстве.
Косточка на ноге большого пальца
Многие женщины, а зачастую и мужчины сталкиваются с таким явлением, как шишка на большом пальце ноги. Однако у данной патологии есть медицинский термин — вальгусная деформация стопы (на латыни «Hallus valgus»).
Сустав от чрезмерных нагрузок искривляется и отклоняется в сторону, что приводит, в свою очередь, к деформации костей и потере стопой возможности полноценно выполнять свои функции.

Вальгусная деформация сустава большого пальца ноги
Лечение косточки без операции
Консервативное лечение имеет место при деформации первого плюсне – фалангового сустава первой степени (угол отклонения большого пальца менее 25).
Пациентам рекомендуют:
- снизить вес для уменьшения статической нагрузки на нижние конечности;
- лечебную физкультуру (специальные упражнения на заднюю группу мышц голеней и мышцы и связки стопы);
- ношение ортопедической обуви для исключения статической нагрузки на суставы;
- использование вкладышей между первым и вторым пальцами для исключения дальнейшего отклонения первого пальца.
Специальные ортопедические приспособления для коррекции
Далеко не всегда удается вылечить выльгусную деформацию послностью. В случае неэффективности консервативных методов лечения следует склониться в сторону оперативного вмешательства. Исправление и выпрямление стопы полностью возможно только с помощью хирургического вмешательства.
Болят суставы ? — Этот крем способен “поставить на ноги” даже тех, кому несколько лет больно ходить….
Подробнее…
Показания к проведению операции
Операция показана, если присутствуют данные признаки:
- выраженный болевой синдром (возникает не только при движении,но даже в состоянии покоя);
- угол отклонения большого пальца 350 и более;
- нарушение функции сустава (трудности при ходьбе);
- развитие воспалительного процесса (определяется зона гиперемии и отека кожи в области проекции сустава);
- имеется стадия деформации соседних пальцев стопы (молоткообразная второго пальца стопы).

Углы отклонения костей при вальгусной деформации
Противопоказания
Существует и ряд противопоказаний к оперативному лечению, как правило связанных с наследственными или тяжелыми приобретенными заболеваниями:
- наличие сахарного диабета;
- нарушения жирового обмена 3 степени;
- коагулопатии, тромбофилии (наследственные и приобретенные);
- тяжелая соматическая патология;
- тромбофлебит;
- трофические изменения в области проекции сустава, нарушение иннервации и кровоснабжения стопы.
Истории наших читателей!
Хочу рассказать свою историю, о том как я вылечила остеохондроз и грыжу. Наконец-таки я смогла побороть эту нестерпимую боль в пояснице. Веду активный образ жизни, живу и радуюсь каждому моменту! Несколько месяцев назад меня скрутило на даче, резкая боль в пояснице не давала двигаться, даже не смогла идти. Врач в больнице поставили диагноз остеохондроз поясничного отдела позвоночника, грыжа дисков L3-L4. Прописал какие то лекарства, но они не помогали, терпеть эту боль было невыносимо. Вызывали скорую, они ставили блокаду и намекали на операцию, все время думала, об этом, что окажусь обузой для семьи… Все изменилось, когда дочка дала почитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья буквально вытащила меня из инвалидного кресла. Последние месяцы начала больше двигаться, весной и летом каждый день езжу на дачу. Кто хочет прожить долгую и энергичную жизнь без остеохондроза,
Как подготовиться к операции?
Перед оперативным вмешательством пациенту предстоит следующий спектр обследования:
- общеклинический минимум (наличие общего анализа крови, мочи, биохимия крови, кровь на RW,ВИЧ, вирусные гепатиты, определение группы крови и резус-фактора);
- флюорография;
- ЭКГ;
- рентгенография стоп в двух проекциях (для уточнения степени тяжести заболевания и определения дополнительных деформаций);
- МРТ, КТ (в качестве дополнительных методов обследования в случае неинформативности вышеописанных).

Рентген в двух проекциях для уточнения степени тяжести болезни
Методы и виды оперативных вмешательств при «Hallus valgus»
Оперативные вмешательства при данной патологии разделяются на малоинвазивные (не требующие иссечения большого объема тканей) и реконструктивные (достаточные по объему и более травматичные методики).
Малоинвазивные методики
Данные методики имеют ряд преимуществ по сравнению с традиционными. Период заживления сокращается, риск осложнений после операции также уменьшается.
Коррекция деформации сустава лазером («шлифовка»)
Специальный лазер позволяет удалить экзостоз тонкими слоями, сохраняя подвижность сустава без предварительного рассечения кожи и мягких тканей. В отличие от традиционных методик лазерный способ удаления куда менее травматичен и не требует длительной реабилитации.
Данная методика используется при небольших деформациях первого пальца стопы и отсутствии других осложнений.
Перкутанная малоинвазивная остеотомия
Перкутанная остеотомия – одна из новых методик, недавно применяемая в хирургии стопы (около 10 последних лет).
К достоинствам данного метода можно отнести малую травматичность, отличный косметический эффект (послеоперационные рубцы маловыраженны), практически отсутствует болевой синдром и значительно короче период восстановления.
Методом обезболивания является эпидуральная анестезия, куда реже проводят обезболивание раствором лидокаина.
Операция проводится таким образом:
- Предварительно совершается прокол кожи и иссекаются послойно мягкие ткани.
- Используя специальный бур, хирург создаёт отверстие в кости плюсны стопы диаметром 3 мм, далее в отверстие вводится спица.
- С противоположной стороны устанавливается спица с винтом размером 2 мм.
- В результате их сочетанного воздействия меняется положение кости вдоль оси.
В восстановительном периоде рекомендуется ношение повязки в течение двух дней. Рентген-контроль необходим после удаления спиц.
Реконструктивные методики
Данные методики также применяются в случаях, когда имеются показания для их применения.
Резекция экзостоза
Резекция экостоза производится так:
- Операция производится под инфильтрационной анестезией раствором новокаина после предварительной обработки кожи в месте инъекции йодопироном.
- Производится размер длиной 4-5 см с рассечением кожи и мягких тканей до костной.
- Костная деформация разбивается специальным инструментом — долотом, поверхности полируются.
- Ткани затем послойно восстанавливаются.
- Между первым и вторым пальцами стопы в конце фиксируется жёсткий валик.
- Стопа фиксируется шиной в определённом положении.
Остеотомия первой кости плюсны (по Хохману)
Операция по Хохману проходит так:
- Под инфильтрационной анестезией новокаином хирург делает разрез в области проекции сустава, затем убирает суставную сумку в области костного выроста.
- Далее надсекает сухожилие, закрепляющееся к первой фаланге.
- В плюсневой кости с помощью долота резецируется клиновидный участок, что позволяет выравнивать ось сустава.
- После этого участки кости плотно закрепляются между собой пластинкой для лучшей фиксации кости вдоль оси.
- Ткани послойно восстанавливаются, стопа фиксируется гипсовой повязкой (приблизительно на 3 недели).
ВАЖНО! Данная методика имеет наиболее благоприятный прогноз, так как процент рецидивов крайне небольшой.
Усечение мышцы (операция по Мак-Брайду)
- Под обезболиванием раствором лидокаина осуществляется разрез кожи с подошвенной стороны стопы.
- Затем отделяется приводящая мышца первого пальца, которая прикрепляется своим сухожилием к фаланге первого пальца.
- Её надсекают, укорачивают и подшивают к первой кости плюсны (под действием натяжения деформированный сустав впоследствии выпрямляется).
- Ткани послойно восстанавливаются, стопа фиксируется гипсовой лонгетой в течение 3 недель.

Схема операции по Мак Брайду с иссечением мышц
Остеотомия первой кости плюсны (по Вредену-Мейо)
- Под обезболиванием раствором лидокаина производится дугообразный разрез, иссекаются мягкие ткани.
- При помощи специальной костной ложечки хирург «вывихивает» кость, которая нуждается в укорочении, в рану.
- Резекцию кости производят с помощью пилы, кость полируется.
- Целостность тканей восстанавливается, накладывается шина.
Данное вмешательство наиболее эффективно за счет резекции большего участка кости нежели при операции Хохмана (меньшее число рецидивов), но и наиболее травматична (возможно в дальнейшем нарушение функции стопы).
Реконструктивная операция по методу ЦИТО
Данная методика является модификацией остеотомии. Также производится иссечение клиновидного участка первой кости плюсны, затем полость замещается аутотрансплантатом (субстратом служит сухожилие).
Производится фиксация кости двумя спицами, которые впоследствии удаляются, также производится укорочение одного из сухожилий, которое зафиксирует кость вдоль оси. Стопа в таком положении находится в течение месяца.

Результат операции на ноге
Эндопротезирование
Смысл методики заключается в замене пораженного сустава имплантатом, что способствует в дальнейшем полному восстановлению функции сустава, устранению болевого синдрома.
Минусы заключаются в возможности реэндопротезирования (повторная замена сустава через 10-15 лет), ограничении двигательной активности, возможности возникновения вторичного инфицирования, смещения протеза.
Операция на втором пальце стопы при молоткообразной деформации
При симптоматической коррекции хирург удаляет часть костного выступа, возвращая палец в физиологическое положение. После данной операции человек быстро реабилитируется, однако не исключены рецидивы.
При радикальных операциях производится коррекция всей проблемной зоны стопы, а не конкретно кости или сустава. По ходу операции к первой плюсневой кости подшивается сухожилие приводящей мышцы большого пальца. Таким образом, мышца не удерживает палец в отклоненном положении, угол между костями меняется в меньшую сторону, а свод принимает постепенно свою прежнюю форму.

Молоткообразная деформация суставов стопы
Рецидивы при таком вмешательстве сводятся к минимуму, но период реабилитации длительный и болезненный.
Восстановление и реабилитация
Объем и длительность реабилитационных мероприятий напрямую зависит от разновидности хирургических вмешательств. При вмешательствах исключительно на костях плюсны необходима фиксация сустава сроком до 4 недель (миниинвазивные методы являются исключением), если операция захватывает смежные пространства – иммобилизация до 12 недель.
Заживать кости и суставы будут в среднем 1-2 месяца. Ношение специальных фиксирующих средств и соблюдение рекомендаций врача поможет ускорить этот процесс.
Общие рекомендации для послеоперационного периода, чтобы избавиться от риска осложнений:
- минимальные статические нагрузки, исключение нагрузок на нижние конечности, в первые дни после операции рекомендовано использовать костыли;
- ношение специальной ортопедической обуви для уменьшения давления на первый палец, улучшения кровообращения по всей поверхности стопы;
- разработка стопы, гимнастика для пальцев (на 20-й день после операции): катание по полу предметов (мячики, карандаши, ручки), подъем предметов, хождение по неровным поверхностям, поочередное стояние на одной и другой ноге;
- медикаментозная терапия: антибактериальная (цефотаксим 1,0 в/м 2 р/д), противовоспалительная терапия («Найз» по 100 мг 2 р/д внутрь), адекватное обезболивание (Кеторолак 3% 2,0 в/м при выраженном болевом синдроме);
- физиолечение (амплипульстерапия, УВЧ-терапия, лазеротерапия, массаж).

Специальная обувь в полеоперационный период
Избавиться от артрита и остеохондроза за месяц
Спина и суставы исцелятся за 5 дней и будут снова как в 20 лет! Надо только…
Читать далее…
Осложнения после вмешательства
К сожалению, в процессе оперативного вмешательства не всегда удается избежать технических погрешностей, что приводит к некоторым типичным осложнениям в раннем послеоперационном периоде.
К ним относятся такие последствия:
- вторичное инфицирование — возникает при нарушениях правил асептики и антисептики, наличии у больного сопутствующей патологии, очагов хронической инфекции (сцельюпрофилактикиназначаетсякурсантибиотиков, противовоспалительная терапия);
- рецидив (при неправильно выбранном методе лечения в конкретной клинической ситуации, при несвоевременной реабилитации);
- болевой синдром при двигательной активности (сустав может болеть из-за некорректного положения винта);
- контрактура плюсне-фалангового сустава (значительное ограничение подвижности) – при несвоевременной реабилитации, некорректном выполнении физических упражнений в восстановительном периоде или же их отсутствия (необходимо делать легкие физические упражнения с 4-5 дня во избежание подобного осложнения);
- нарушение кожной и тактильной чувствительности (может быть вариантом нормы, так как во время операции пересекаются некоторые поверхностные веточки чувствительных нервов, полное восстановление происходит около девяти месяцев) – необходим своевременный курс ЛФК, физиолечение, прием нейропротекторов.
Боль, онемение и отеки после оперативного лечения
Болевой синдром, отечность и легкое онемение в пальцах нижних конечностей могут проявиться в течение нескольких дней после операции, как ответ на травматизацию тканей. Данное состояние является вариантом нормы, по прошествии времени нога постепенно станет меньше неметь и опухать.
Через 5-7 дней боли чувство онемения и отеки становятся значительно меньше, что связано с процессами заживления в поврежденных тканях.
Снять боль и отеки помогут следующие процедуры:
- В первую неделю необходима симптоматическая терапия данных состояний: Кеторолак 3% 2,0 в/м или Трамадол 2%


