Лечение ног гной опухоль
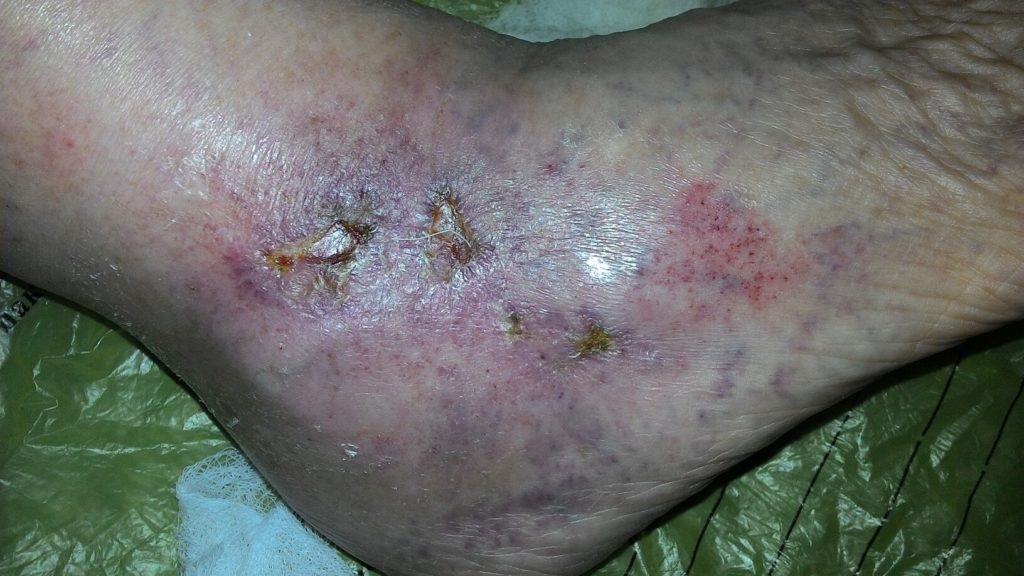
Абсцесс на ноге — это гнойно-некротическое поражение кожных покровов с образованием нарыва, ограниченного капсулой. Патология характеризуется интенсивным болевым синдромом, возвышенной зоной гиперемии. При появлении воспаления обращаются за медицинской помощью, что снизит вероятность развития осложнений.

Локализация, код по МКБ-10 абсцесса ноги
На коже находится множество микробов, они не приносят вреда здоровью при нормальном функционировании организма. Чирей возникает на любом участке тела, частая локализация — спина, лицо, бедра, ягодицы, состояние может усложняться абсцессом. Нарыв на ноге (код L02.4 по МКБ-10) имеет бактериальную этиологию.
После инфекционных заболеваний снижается иммунитет, активизируется условно-патогенная микрофлора эпидермиса. Стафилококки, стрептококки проникают внутрь волосяного фолликула. На чужеродное вторжение реагирует защитная система, посылает в воспалительный очаг лейкоциты. Происходит реакция между клетками крови, патогенными организмами, формируется фурункул на ноге, при отсутствии терапии начинается абсцесс.
Если в процесс втягивается 2-4 щетинки, образуется карбункул, нарыв возникает самостоятельно при поражении большого участка мягких тканей. Ограниченный гнойный очаг на ноге требует ранней диагностики, хирургического лечения. Обратившись к врачу на поздней стадии абсцесса, повышается риск распространения патологического содержимого на окружающие ткани, развитие флегмоны.
Причины, симптомы появления нарыва и с чем можно спутать
Гнойная рана на ноге возникает в результате стафилококкового, стрептококкового поражения мягких тканей. Развитию абсцесса способствуют провоцирующие факторы:
- Нарушение правил личной гигиены приводит к усиленному размножению патогенных микроорганизмов на коже ног. Грязь, пыль являются благоприятной средой для существования колоний бактерий.
- Инфекционные агенты проникают через порезы, царапины, трещины, мозольные участки, раны на пальцах, игнорируя их, не обрабатывая антисептиками, есть риск появления абсцесса. Частая причина повреждения эпидермиса у женщин — эпиляция ног. Для мужчин провоцирующим фактором выступает бритье, у них гнойные образования локализуются в области лица, шеи.
- Плохое питание, недоедание, нехватка витаминов негативно отражаются на иммунной системе, это провоцирует возникновение угрей на ногах, прогрессирующих до состояния абсцесса. Недостаточная защита организма не оберегает кожу от избыточного размножения условно-патогенной микрофлоры.
- Переохлаждение способствует прогрессированию гнойно-некротического заболевания.
- Локализация абсцесса на ноге может быть связана с обострением хронических недугов: сахарного диабета, варикозной болезни нижних конечностей.
- Гормональные нарушения у мужчин, женщин становятся причиной частых поражений кожи.
- Абсцесс мягких тканей может возникнуть при наличии очагов хронической инфекции на теле человека. Нагноение становится осложнением карбункулов, фурункулов на ногах. Заражение стрептококками, стафилококками происходит через поврежденный эпидермис.
Абсцесс голени и стопы имеет три стадии созревания с типичной клинической картиной. Для начального этапа характерно возникновение инфильтрата — покраснения на ноге. Образование воспаляется, болит, чешется, появляются системные проявления недуга в виде высокой температуры. Если на этой стадии отсутствует лечение, патология продолжает прогрессировать.
Вторая фаза абсцесса характеризуется созреванием нарыва, внутри воспалительного очага находится гной, некротические массы. Нога у пациента болит, температура не спадает, возникает слабость, сильная усталость, снижение аппетита.
Если чирей располагается поверхностно, гной прорывается наружу, температура нормализуется, общее состояние больного улучшается. При глубоком расположении абсцесса происходит прорывание гнойника в нижележащие слои кожи, вещество распространяется по межклеточной жидкости. Развивается флегмона на ноге, состояние часто сопровождается септической реакцией организма.
При благополучном течении заболевания наступает третья стадия — заживление. Рана закрывается, формируется рубец, когда процесс прорыва атрибута нарушается, вокруг очага воспаления возникает капсула, развивается абсцесс.
Нуждаетесь в совете опытного врача?
Получите консультацию врача в онлайн-режиме. Задайте свой вопрос прямо сейчас.
Задать бесплатный вопрос
Нагноение на ноге отличается от угрей, жировиков размером: образование занимает больше площади, фурункул, карбункул в центре имеют волосяной фолликул. От обычных прыщей нарыв отличается сопутствующей высокой температурой тела, воспаленные комедоны не вызывают интоксикационного синдрома. Правильно провести дифференциальную диагностику состояний поможет врач.
Методы лечения абсцесса ноги
Гнойное уплотнение на конечности устраняется двумя способами: консервативным и оперативным. Терапия в легких случаях заболевания проводится врачами в амбулаторных условиях, тяжелое протекание некротического образования на ноге требует стационарного лечения.
Антибиотики и другие препараты при консервативном лечении
После подтверждения диагноза врач определяется с тактикой устранения абсцесса, образовавшегося на ноге. При консервативной терапии используются антибиотики пенициллинового ряда: они действуют на стрептококков, стафилококков. К аптечным препаратам относятся Амоксициллин, Оксациллин, Ампициллин.
Противомикробная терапия назначается соответственно лабораторным анализам, результатам исследования на чувствительность к микрофлоре. Дозировка антибиотиков для устранения абсцесса в области ног подбирается согласно массе тела пациентов, для ребенка она уменьшена в несколько раз.
Чтобы местно купировать симптомы воспаления, применяют средство Вишневского, гель Левомеколь, ихтиоловую мазь. Они дезинфицируют гнойный очаг, снижают размножение патогенной микрофлоры, дефекты кожи на ноге после применения препаратов заживают быстрее.
Оперативное вмешательство
Хирургическое вмешательство в процессе лечения абсцесса основывается на вскрытии гнойной поверхности, высвобождении полости от содержимого. Операция проводится под местной анестезией, врач обкалывает нарыв, локализующийся на ноге, анестетиками.
Доктор крестообразно разрезает абсцесс, из капсулы вытекает содержимое, место патологии промывается антисептиками (перекисью водорода). Хирург не ушивает полость, чтобы не произошло повторное нагноение. Внутрь прооперированной области вводится кусочек стерильной латексной перчатки — дренаж, она обеспечит отхождение образовавшегося вещества наружу.
В профилактических целях для снижения вероятности появления абсцесса назначаются антибактериальные препараты для перорального приема, они подавляют размножение организмов. Для местного лечения применяют компрессы с гипертоническими растворами, противомикробными мазями. Выздоровление происходит через 7-14 дней.
Возможно ли домашнее лечение
Дома проводят терапевтические меры по устранению абсцесса, расположенного на ноге, если:
- гнойник залегает поверхностно;
- заболевание пребывает на начальной стадии.
Народная медицина предполагает использование теплой ванны для купирования симптомов абсцесса: больной погружает пораженную ногу в жидкость, к ней добавляется морская или пищевая соль. Продукты вытягивают патологическое содержимое, длительность процедуры — от 5 до 10 минут. После вскрытия гнойника область обрабатывают антисептическими препаратами.
На абсцесс налаживают компресс из мумие, после прикладывается повязка из облепихового масла, для получения терапевтического эффекта держат 4-5 часов.
Нарывы на ногах раскрывает линимент Вишневского с маслом пихты, они берутся в равных пропорциях. Смесь наносится на больную ногу, прикрывается компрессной бумагой. Повязка фиксируется на область, пораженную абсцессом, бинтом, меняется каждые 8-12 часов.
Чередовать народные методы лечения можно с маской из подорожника. Листья растения измельчают до образования кашицы однородной консистенции, средство наносится на поверхность чирея, на ногу накладывается пищевая пленка, марля.
Врачи не советуют заниматься самолечением при абсцессах стопы, голени, бедра: инфекция быстро распространяется в глубокие слои тканей, проникает в кровеносное русло. Запущенные стадии требуют патогенетического лечения, домашние средства используют как дополнение к основной терапии формирования на ноге.
Потенциальные риски заболевания
Абсцесс стопы и голени — опасная патология, которая осложняется болезнями сухожилий, мышц, нервных волокон. К ним относятся остеомиелит, тендовагинит, паралич, гангренозное поражение тканей нижних конечностей. Расположение гнойника возле пальцев грозит выпадением ногтя.
Чтобы предупредить неприятные осложнения, обращаются к врачу на ранних стадиях заболевания.
Небольшая припухлость может стать началом абсцесса, выявив ее, можно обойтись методами местного, системного консервативного лечения. Операция на ноге проводится при глубоком залегании патологии, длительном непрорывании нарыва.
Абсцесс — быстро регрессирующее состояние при проведении лечебных процедур. Своевременное обращение к врачу снижает опасность развития осложнений.
Статья прошла проверку редакцией сайта
Источник
 Механическое травмирование кожи на ноге может привести к образованию ран. Чаще всего они не считаются опасными и лечатся в домашних условиях. Но даже в небольшой порез могут попасть бактерии, которые способны вызвать развитие воспаления. Это происходит вследствие несоблюдения личной гигиены, снижения иммунитета, прогрессирование хронических заболеваний. Если защитная система организма человека ослаблена, высока вероятность образования гноя в полости повреждения. Что представляет собой гнойная рана на ноге, и как ее лечить?
Механическое травмирование кожи на ноге может привести к образованию ран. Чаще всего они не считаются опасными и лечатся в домашних условиях. Но даже в небольшой порез могут попасть бактерии, которые способны вызвать развитие воспаления. Это происходит вследствие несоблюдения личной гигиены, снижения иммунитета, прогрессирование хронических заболеваний. Если защитная система организма человека ослаблена, высока вероятность образования гноя в полости повреждения. Что представляет собой гнойная рана на ноге, и как ее лечить?
Признаки образования гнойных ран
Под гнойной раной на ноге понимается повреждение участка кожи, в который попали бактерии, и началось заражение. Чаще всего воспаление становится возможным из-за стафилококков и стрептококков. Проникая в порез, они начинают образовывать свою микрофлору, именно это вызывает нагноение. В результате в ране скапливаются мертвые частички кожи, активно размножаются бактерии.
Гнойные воспаления на ноге характеризуются следующими признаками:
- Вокруг раны наблюдается отек и покраснение кожного покрова.
- Место повреждения болезненное и горячее на ощупь.
- Внутри пореза ощущается пульсирующая боль.
- Если не предпринимать лечение, начинает развиваться интоксикация организма. У человека появляется жар, слабость.
Оставлять гнойные раны на ноге без лечения очень опасно. Это может повлечь серьезные последствия для здоровья человека, такие как абсцесс, сепсис.
Самый тяжелый и неприятный вид нагноения – рана на пальцах ноги. Под действием бактерий палец опухает, с тыльной стороны на месте поражения возникает пузырек, наполненный гноем. Если гнойник продолжает расти, целесообразно обратиться к врачу за хирургической помощью.
Гнойные воспаления под ногтем и на пальцах ноги требуют особенного подхода в лечении. Если своевременно не оказать медицинскую помощь, может возникнуть риск ампутации пальца.
Как лечить такое воспаление, должен определять только специалист.
Причины появления нагноения
 Воспалительный процесс развивается вследствие попадания инфекции в область повреждения. Риск образования заражения увеличивается в летний период. Особенно это актуально для гнойной раны на ноге.
Воспалительный процесс развивается вследствие попадания инфекции в область повреждения. Риск образования заражения увеличивается в летний период. Особенно это актуально для гнойной раны на ноге.
Причин возникновения инфекций несколько:
- несоблюдение личной гигиены;
- ослабленный иммунитет человека;
- работа с неблагоприятными условиями, в грязи, пыли;
- неправильное питание, недостаток витаминов;
- нарушение обменных процессов в организме.
Появление заражения может возникнуть после хирургического вмешательства. В связи с этим никогда не назначаются плановые операции на летний период. Если операции экстренные, необходимо тщательно обрабатывать место повреждения.
Есть разновидность вторичных гнойных ран на ноге. Под ними понимаются фурункулы, абсцессы. Как правило, на возникновение такого воспаление напрямую влияет здоровье человека. Фурункулы появляются у людей со сниженным иммунитетом, больных сахарным диабетом. Гнойные раны на ногах развиваются быстрее у пациентов пожилого возраста. Вторичные гнойные воспаления лечатся только хирургическим вмешательством.
Тактика лечения
Лечение гнойной раны на ноге в домашних условиях очень опасно. Как правило, получив ссадину или царапину, люди редко идут к врачу. Но даже маленький порез может вызвать большие осложнения, если его не обрабатывать правильно.
Как вылечить гнойную рану на ноге? Лечение должно сочетать в себе комплекс медикаментозной терапии и изменения образа жизни. Большое внимание следует уделять питанию больного, так как развитие нагноение может провоцировать нехватка необходимых питательных веществ в организме.
Лечение гнойной раны на ноге должно проводиться с целью:
- Удаления из раны гнойных масс.
- Уменьшить отечность и снять воспаление.
- Борьба с микробами.
Для лечения гнойных ран на ногах чаще всего применяют средства, которые улучшают питание поврежденных тканей, нормализуют кровообращение, восстанавливают обменные процессы в организме. С этой целью применяются следующие ферменты:
- химопсин;
- химотрипсин;
- террилитин.
В тяжелых случаях назначаются антибактериальные препараты. На начальной стадии воспаления используют антибиотики широкого спектра действия. После проведения бактериального посева, медикаменты могут заменить. Назначают их в форме таблеток, мазей, инъекций.
Для лечения ран на ноге с большим скоплением гноя применяют повязки с раствором Фурацилина, промывают место поражения антисептическими средствами.
Если опухоль с гноем на ноге долго не вскрывается самостоятельно, необходимо экстренно обращаться к специалистам. Хирург разрежет нагноение, очистит рану и поместит в полость дренаж, который будет в дальнейшем способствовать выходу гноя. В некоторых случаях в полость раны вводится тампон, пропитанный антибиотиками. Кроме этого, необходимо пройти курс витаминов, принять меры для повышения иммунитета.
Если гноится палец на ноге, снять воспаление можно с помощью ванночек с марганцовкой. Раствор должен быть слабый, светло-розового цвета. После проведения процедуры на обработанный палец накладывается повязка с мазью. Чем обрабатывать раны на ногах, вам порекомендует лечащий врач. Чаще всего на поврежденное место накладывается мазь Левомеколь.
Если стопа поражена воспалением, причиной которого стали грибки, назначаются противогрибковые препараты.
Обработка гнойных ран в домашних условиях
 Что делать, если рана уже вскрыта врачом и наложена повязка? Раны на ногах можно обрабатывать дома самостоятельно. Ежедневная дезинфекция необходима для быстрого заживления и предотвращения распространения инфекции. Обработка конечности с гнойной раной должна осуществляться 1–2 раза в день. Обратите внимание, самостоятельно производить перевязки можно только в легких случаях заболевания.
Что делать, если рана уже вскрыта врачом и наложена повязка? Раны на ногах можно обрабатывать дома самостоятельно. Ежедневная дезинфекция необходима для быстрого заживления и предотвращения распространения инфекции. Обработка конечности с гнойной раной должна осуществляться 1–2 раза в день. Обратите внимание, самостоятельно производить перевязки можно только в легких случаях заболевания.
Для проведения процедуры необходимо соблюдать следующие условия:
- Обязательная дезинфекция рук и инструментов. Чаще всего это делается с помощью спирта.
- Старую повязку нужно аккуратно снять, если она сильно прилипла к ране, бинт смачивают перекисью водорода.
- Из полости следует удалить остатки гноя, обработать края антисептиком, иногда их смазывают йодом или зеленкой.
- Внутренность обрабатывают лекарственным средством или помещают салфетку, пропитанную препаратом. Если повреждение очень глубокое, внутрь вводится резиновый дренаж, для выведения гноя.
- Рану на ноге закрывают несколькими слоями бинта и тщательно закрепляют. Обязательно нужно следить за тем, чтобы к месту поражения не было доступа воздуха. Это может послужить развитием анаэробной инфекции.
Если состояние травмы очень тяжелое, делать обработки необходимо не менее четырех раз в день. При этом нужно оставлять рану на воздухе при каждой обработке на 20 минут.
Народные средства в лечении гнойных ран
 Применение в комплексе с традиционными препаратами, народные методы для лечения гнойных ран на ногах способствует быстрому заживлению. Это связано с тем, что ряд бактерий стали со временем нечувствительны к антибиотикам. Чтобы проводить лечение народными средствами в домашних условиях необходимо соблюдение ряд требований:
Применение в комплексе с традиционными препаратами, народные методы для лечения гнойных ран на ногах способствует быстрому заживлению. Это связано с тем, что ряд бактерий стали со временем нечувствительны к антибиотикам. Чтобы проводить лечение народными средствами в домашних условиях необходимо соблюдение ряд требований:
- Лечить самостоятельно можно только несложные нагноения на ноге, без признаков интоксикации.
- Что делать и каким образом должен порекомендовать лечащий врач. Это же касается и народных средств.
Не соблюдая эти условия, можно нанести вред и усугубить ситуацию.
- Для обработки ран на ноге часто применяется настойка календулы, сок алоэ, подорожника или лопуха. Эффективно используется масло чайного дерева или облепихи.
- В качестве компонентов для мазей применяют мед.
- Для промывания раны применяют водные растворы эвкалипта, календулы.
- Гнойное воспаление на ноге можно вылечить с помощью варенного в молоке лука. Его расталкивают и прикладывают к нагноению, затем крепко бинтуют. Через каждые пять часов необходимо менять повязки с кашицей.
- Быстрому созреванию гнойного пузыря способствует касторовое масло. Его предварительно разогревают на водяной бане, пропитывают ватный тампон и привязывают к месту нагноения.
- Самым широко используемым средством является применение алоэ. Мякоть прикладывают к поврежденному участку.
При возникновении нагноения в ране или порезе на ноге, необходимо незамедлительно обратиться к врачу. Своевременное лечение предотвратит развитие осложнений.
Источник
Как и любое другое, гнойное воспаление – это ответ организма на воздействие какого-либо раздражителя, направленный на ограничение патологического участка, уничтожение провоцирующих агентов и восстановление повреждения. Реакция воспаления состоит из трех последовательных фаз: повреждение, отек, восстановление. Именно характер отека определяет вид воспаления.
Развиваются гнойные воспаления при преобладании в отечной жидкости (экссудате) болезнетворных гноеродных бактерий. Это могут быть синегнойная и кишечная палочки, стафило-, гоно-, стрептококки, клебсиеллы, протей. Степень обсеменения бактериями очага повреждения определяет вероятность и характер воспалительной реакции.
Гной представляет собой жидкую среду, содержащую в своем составе погибшие форменные элементы крови (лейкоциты, фагоциты, макрофаги), микробы, ферменты (протеазы), разрушенные и омертвевшие ткани, жиры, белковые фракции. Именно протеазы ответственны за растворение тканей (лизис) в очаге повреждения.
Выделяют следующие виды гнойного воспаления:
- эмпиема – скопление гноя в полости, представленной стенками органа;
- абсцесс – полость, возникшая в результате расплавления тканей, заполненная гнойным экссудатом;
- флегмона – разлитое гнойное поражение подкожной клетчатки на протяжении сосудов, нервов, в фасциях.
Воспаление атеромы
Одна из часто встречающихся доброкачественных опухолей в подкожных тканях – атерома. Образуется она в местах наибольшего распространения сальных желез: голова, область копчика, лицо, шея. Атерома имеет вид округлого образования, представляет собой полость, заключенную в капсулу, с содержанием жира, холестерина, клеток кожи.
Возникает она в результате того, что выводной проток сальной железы закупоривается. Атерома может быть единичной, но в большинстве случаев встречается множественное распространение этих образований различных размеров. Опухоль эта безболезненна и, кроме косметического дискомфорта, не доставляет неудобств.
Выделяют первичные (врожденные) и вторичные атеромы, которые возникают при себорее. При пальпации они плотные, умеренно болезненны, имеют синюшный оттенок. Локализуются вторичные опухоли на лице, груди, спине, шее. После их вскрытия образуются язвы с подрытыми краями.
В амбулаторной хирургии воспаление атеромы – распространенная проблема. Предрасполагающими факторами к этому являются такие состояния:
- недостаточная гигиена;
- самостоятельное выдавливание прыщей, особенно при несоблюдении правил антисептики;
- микротравмы (царапины и порезы);
- гнойничковые заболевания кожи;
- снижение местного иммунитета;
- гормональные нарушения;
- злоупотребление косметикой.
Нагноившаяся атерома характеризуется болезненностью, локальным покраснением и отечностью. При больших размерах может отмечаться флюктуация – ощущение перетекания жидкости в эластичной полости. Иногда образование самостоятельно прорывается наружу и выделяется салообразный гной.
Лечится воспаление атеромы только хирургически. Выполняется разрез кожи, вылущивание содержимого с обязательным удалением капсулы. Когда она убрана не полностью, после операции возможен рецидив. Если повторно образовалась атерома, воспаление может развиться в этой же области.
Нагноение ран
Раны возникают по многочисленным причинам: бытовые, производственные, криминальные, боевые, после операции. Но воспаление раны не всегда бывает гнойным. Зависит это от характера и места повреждения, состояния тканей, возраста, обсемененности микробами.
Факторы, предрасполагающие к воспалению раневой поверхности, следующие:
- ранение загрязненным предметом;
- несоблюдение правил гигиены;
- применение стероидных гормонов и/или цитостатиков;
- избыточный вес тела;
- недостаточность питания;
- дефицит витаминов;
- пожилой возраст;
- снижение местного и общего иммунитета;
- хронические кожные заболевания;
- тяжелые соматические болезни;
- жаркая, влажная погода;
- недостаточный дренаж раны после операции.
Обычно нагноение раны характеризуется тем, что в тканевом дефекте скапливается гнойный воспалительный экссудат. При этом вокруг краев появляется гиперемия (покраснение) и «теплый» отек, обусловленный расширением сосудов. В глубине раны преобладает «холодная» отечность, связанная с нарушением лимфатического оттока из-за сдавления сосудов.
На фоне перечисленных признаков появляется распирающая, давящая боль, в области поражения локально повышена температура. Под слоем гноя определяется некротизированная масса. Всасываясь в кровь, продукты распада, токсины вызывают симптомы интоксикации: лихорадка, слабость, боли в голове, понижение аппетита. Поэтому, если возникло воспаление раны, лечение должно быть незамедлительным.
Нагноение послеоперационных швов
Процесс воспаления послеоперационного шва происходит, как правило, на 3-6 день после хирургических манипуляций. Связано это с попаданием в место повреждения тканей гноеродных микроорганизмов. Бактерии в рану могут быть занесены первично (предметом ранения, плохо обработанным инструментарием, руками медицинского персонала и/или самого больного) и косвенно из очага хронической инфекции: кариес, тонзиллит, синусит.
Предрасполагающие факторы к развитию патологического процесса в области шва:
- недостаточная дезинфекция медицинского инвентаря;
- несоблюдение правил асептики, антисептики;
- сниженный иммунитет;
- плохой дренаж отделяемого раны;
- повреждение подкожной клетчатки (гематомы, некрозы);
- некачественный шовный материал;
- несоблюдение гигиены пациентом;
- участки ишемии (недостатка кровоснабжения) из-за пережатия лигатурой сосудов.
Если развилось воспаление шва, то будут наблюдаться такие симптомы, как покраснение и отек кожи вокруг, болезненность. Сначала из шва может отделяться серозная жидкость с примесью крови, а затем происходит нагноение.
При выраженном процессе воспаления появляются лихорадка с ознобом, вялость, отказ от еды.
Лечить загноившийся операционный шов следует только под контролем врача. Неправильные самостоятельные действия могут привести к распространению инфекции, углублению воспаления и развитию грозных осложнений вплоть до сепсиса. При этом образуется грубый извитой рубец.
Гнойное поражение кожи и подкожной клетчатки
Патологические процессы в коже и нижележащих слоях встречаются в хирургической практике очень часто. Кожа и ее придатки – первый защитный барьер организма от различных неблагоприятных воздействий.
Негативными факторами, провоцирующими развитие воспаления кожи, являются такие:
- механические повреждения (царапины, ссадины и порезы, расчесы);
- воздействие высоких и низких температур (ожог, обморожение);
- химические агенты (бытовые щелочи, кислоты, злоупотребление антисептическими и моющими средствами);
- избыточное пото- и салоотделение могут вызвать гнойное воспаление кожи;
- плохая гигиена (особенно у тучных людей);
- заболевания внутренних органов (патологии эндокринной, пищеварительной систем;
- врастание ногтя.
Вызывать гнойное воспаление кожи и подкожной клетчатки могут микробы, занесенные извне, и/или представители условно-патогенной флоры. Нагноения кожи разнообразны по месту локализации и клиническому течению.
Фурункул
Нагноение волосяного фолликула и сальной железы – фурункул. Он может быть локализован в областях кожи, где есть волосы. Возникает в любом возрасте. Наиболее часто встречается у больных сахарным диабетом и/или ожирением.
Клинические проявления выражаются в типичном воспалении: гиперемия, боль, повышение местной температуры, припухлость. Иногда это состояние сопровождается реакцией близко расположенных лимфатических узлов.
Осложнениями фурункулеза могут стать лимфаденит, абсцесс, тромбофлебит (воспаление вен), флегмона, реактивный гнойный артрит, сепсис, менингит.
Карбункул
Карбункул – острое инфекционное воспаление одновременно нескольких волосяных луковиц с сальными железами. Встречается чаще у лиц зрелого и пожилого возраста. Большую роль в развитии этого воспаления играют эндокринные нарушения. Типичная локализация – задняя часть шеи, спина, живот, ягодицы.
На месте инфицирования возникает плотный разлитой отек, кожа становится багровой и болезненной. Происходит некротическое расплавление тканей. Вскрывается карбункул в нескольких местах, выделяется сливкообразный гной. Поражение при таком воспалении кожи имеет вид пчелиных сот.
Гидраденит
Воспаление потовых желез возникает преимущественно при нечистоплотности, опрелостях, расчесах. На первое место среди провоцирующих факторов выступает бритье подмышек. Возникают микротравмы кожи, а использование дезодоранта способствует закупорке выводных протоков желез.
В области подмышечной впадины образуется плотный болезненный бугорок, кожа становится багрово-синюшной. По мере развития воспаления боль усиливается, мешает движениям. Возникает флюктуация, кожа в центре истончается, и наружу прорывается густой гной.
При распространении воспаления на другие участки благодаря обилию лимфатической ткани образуется конгломерат узлов с выступающими сосочками кожи – «сучье вымя». Если лечения не проводится, процесс может распространиться – образуется абсцесс или флегмона. Грозным осложнением гидраденита является сепсис.
Абсцесс
Полость гнойно-некротического характера, ограниченная капсулой, – абсцесс. Чаще возникает как осложнение воспалений, гнойничковых заболеваний на коже.
Причиной развития гнойной полости может стать воспаление колотой раны или места инъекции, когда отток гноя нарушен.
Клинически абсцесс проявляется отеком и гиперемией кожи в области поражения. В глубине тканей пальпируется плотноэластичное болезненное образование. Кожа над абсцессом горячая на ощупь. Появляются симптомы интоксикации.
При вскрытии абсцесса и неполном опорожнении или наличии в полости инородного тела стенки капсулы не до конца смыкаются, и образуется свищ. Прорыв гноя может произойти на кожу, в окружающие ткани, в полость органов.
Флегмона
Гнойно-некротический процесс воспаления, располагающийся в клетчаточном пространстве, не имеющий четких границ. Причины возникновения флегмоны такие же, как при абсцессе.
В связи с развитием эстетической медицины, образование флегмоны могут спровоцировать корригирующие процедуры: липосакция, введение различных гелей. Места локализации могут быть любыми, но чаще воспаляться склонны области живота, спины, ягодиц, шеи. Не редкость – поражение тканей ноги.
Постепенно расплавляя ткани, флегмона распространяется по клетчатке, фасциальным пространствам, разрушая сосуды и провоцируя некроз. Часто флегмоной осложняется абсцесс, гидраденит, фурункул.
Паронихий и панариций
Панариций – воспаление мягких тканей, костей и суставов пальцев кисти, реже стопы. Боль при панариции может быть нестерпимой, лишать сна. В месте воспаления – гиперемия и отек. При развитии процесса нарушается функция пальца.
В зависимости от локализации поражения панариций может быть разных типов:
- кожным – образование нагноения между эпидермисом и следующими слоями кожи с образованием «пузыря»;
- подногтевым – затек гноя под ногтевую пластину;
- подкожным – гнойно-некротический процесс мягких тканей пальца;
- суставным – поражение фалангового сустава;
- сухожильным – нагноение сухожилия (тендовагинит);
- костным – переход гнойного процесса на кость, протекающий по типу остеомиелита.
Паронихий – повреждение валика около ногтя. Воспалиться ногтевое ложе может после маникюра, обрезания кутикулы. Отмечается при этом состоянии пульсирующая боль, покраснение, отделение гноя.
Лечение
Гнойными воспалениями мягких и других тканей организма занимается хирургия. При появлении симптомов, указывающих на гнойное поражение, обязательно нужно проконсультироваться с врачом. Самостоятельное лечение чревато распространением процесса и усугублением ситуации. Основные направления лечения:
- антибактериальная терапия с применением местных средств от воспаления (мазей, растворов) и системных препаратов (Пенициллин, Цефтриаксон, Клиндамицин, Ванкомицин);
- противотоксическая терапия (введение внутривенных растворов глюкозы, солевых, форсированный диурез);
- лечение сопутствующих хронических патологий;
- иммунокоррекция (введение вакцин, сывороток, анатоксинов);
- диетическое питание с исключением простых углеводов, мучного, жирного, жареного и соленого;
- витаминотерапия;
- первичная и вторичная хирургическая обработка ран (иссечение и удаление омертвевших тканей, промывание и дренирование);
- физиотерапия после операции (УФО, лазеротерапия, лечение магнитным полем).
Для хирургического лечения ран используются следующие методы:
- физические (лазерное излучение, плазменные потоки, вакуумная обработка зоны воспаления);
- химические (различные ферментные препараты: Трипсин, Химотрипсин, Лизосорб);
- биологические (удаление некротических тканей личинками зеленых мух).
При консервативной терапии используют такие препараты:
- антисептики (Повидон-йод, Мирамистин, Этакридин, Хлоргексидин);
- водорастворимые мази (Диоксидин, Метилурацил);
- кремы (Фламазин, Аргосульфан);
- дренирующие сорбенты (Коллагеназа);
- аэрозоли (Лифузоль, Нитазол).
В периоде регенерации (заживления) после операции используют следующие средства:
- повязки с антибактериальными мазями (Левомеколь, Тетрациклин, Пимафуцин), стимулирующими веществами (Винилин, Актовегин, Солкосерил);
- специальные раневые покрытия против воспаления и для заживления (Воскопран);
- препараты на основе природных полимеров (Альгипор, Комбутек).
Гнойное воспаление различных частей тела распространено и имеет множество различных форм. Течение процесса может быть гладким или приносить грозные осложнения, приводящие к летальному исходу. Поэтому к лечению нужно подходить комплексно и проводить весь спектр назначенных терапевтических мероприятий, профилактических мер по предотвращению вторичного возникновения болезни.
Источник