Лечение нарушения сальных желез
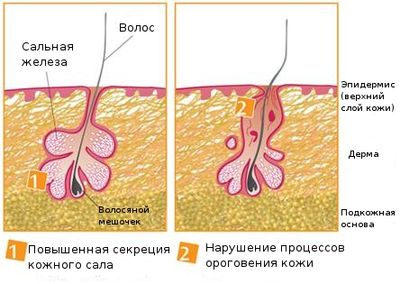
Болезни сальных желез, такие как жирная себорея, точечные и красные угри, являются не только косметическим дефектом, но и серьезной проблемой. В результате гиперактивности железы на кожном покрове возникает блеск, появляются мелкие капельки жировых скоплений, расширяются жировые протоки, возникает закупорка пор, воспалительный процесс, угревая сыпь.
Почему возникает гиперактивность сальных желез
Повышенная выработка жира сальными железами – это частая проблема, с которой сталкиваются как в переходный период, так и в течение всей жизни. Специалисты связывают заболевание с внешними и внутренними факторами.
Наиболее часто причиной возникновения акне являются внутренние причины:
- Гормональный сбой. В подростковом периоде это связано с половым созреванием. У лиц зрелого возраста повышенное салоотделение связано усиленной выработкой мужского полового гормона – тестостерона. Причиной возникновения проблемы является поликистоз или дисфункция яичников. Также на проблемы с кожей влияет гормон – прогестерон.
- Генетическая предрасположенность. В случае наличия проблем с кожей у родителей или в семье, у детей также возникает вероятность повышенной активности сальных желез. Наследственность связывают с врожденными нарушениями в работе эпителия, деформированием сальных желез, избыточной выработкой тестостерона.
- Хронические заболевания. Гиперактивность сальных желез говорит о нарушениях в работе внутренних органов. Частыми причинами являются сбои в работе ЖКТ, гастрит, дисбактериоз, болезни надпочечников, желчекаменная болезнь, инфекционные воспаления в организме, нарушения вегетативной системы.

К внешним причинам относят вредные факторы окружающей среды, а также особенности жизни и ухода за кожным покровом:
- Косметическая продукция. Неправильный выбор базовых средств для ухода за кожей, приводит к ухудшению состояния кожи. Негативно на эпидермисе сказывается избыточное употребление средств с содержанием спирта, масел, глицерина, частое скрабирование.
- Нарушение правил гигиены. Неправильный уход за кожей: редкое или чрезмерное очищение, частое использование питательных продуктов и скрабирование приводят к снижению естественной защиты и нарушению кислотно-щелочного баланса.
- Неправильное питание. Несбалансированный рацион, включающий продукты, содержащие жиры, простые углеводы, йод, приводят к нарушениям работы органов пищеварения, дисбактериозу, изменениям состояния кожи. Нехватка витаминов также провоцирует развитие кожных заболеваний.
- Воздействие окружающей среды. На работе сальных желез сказываются внешние факторы: обморожение, сухость воздуха в помещении, частое пребывание под ультрафиолетовыми лучами.

Общие принципы лечения
Нарушение работы сальных желез требует комплексного подхода и точного определения причины, вызвавшей развитие патологии.
Специалисты выделяют 3 степени тяжести проблемы:
- легкая – выражается в повышенном блеске кожи и локальном появлении угрей;
- средняя – выражается в закупорке пор, образовании акне, воспалении участков кожи;
- тяжелая – воспалительный процесс явно выражен, охватывает большие участки кожи.
В зависимости от тяжести проблемы назначается лечение. В большинстве случаев достаточно изменения принципов ухода за кожей и грамотного подбора косметической продукции.

Общая терапия расстройств работы сальных желез проводится по нескольким направлениям:
- Комплексное обследование и лечение хронических заболеваний. Пациенту необходимо пройти обследование и выявить имеющиеся нарушения в работе внутренних органов. Медикаментозная терапия направлена на устранение очагов воспаления, нормализацию работы ЖКТ, печени, почек, улучшение обменных процессов организма.
- Коррекция питания. Пациенту рекомендуется придерживаться правильного рациона питания. Из него полностью исключают жареные и жирные продукты, алкоголь, газированные напитки, полуфабрикаты. Предпочтение отдается свежим овощам, фруктам, медленным углеводам.

- Терапия витаминами. В рацион добавляют витаминные комплексы. Особое внимание уделяют витаминам А, Е, В, С, D.
- Уход за кожей. Для снижения симптомов воспаления важно правильно подобрать косметическую продукцию для базового ухода. Она включает в себя противовоспалительные лосьоны без содержания спирта, крема и гели с легкими текстурами. Из декоративной косметики используют матовые средства.
- Медикаментозная терапия. Предполагает использование препаратов с антисептическим, противомикробным, кератолитическим или антибактериальным действием.

Как избавиться от сальных желез: медикаментозное лечение
Медикаментозное лечение необходимо в случае средней или тяжелой степени заболевания. Подбор препаратов производит только специалист в зависимости от исходных причин.
В медикаментозную терапию входит следующее:
- применение местных препаратов;
- антибактериальное лечение;
- нормализация гормонального фона.

Особенности местной терапии
Специалисты выделяют несколько групп препаратов, показавших высокую эффективность при местном применении.
- Препараты с ретиноевой кислотой. Средства способствуют снижению воспалительного процесса, нормализуют работу сальных желез. Оптимальным препаратом считается Адапален. Средство используется 1 раз в сутки, обладает накопительным действием. Требует длительного применения.
- Противомикробные препараты. Противомикробное лечение назначается при появлении папул и пустул. В качестве лекарств для местного применения используют Продерм, Экларан, Азелик, Скинорен, Зеркалин, Далацин. Препараты используются 1-2 раза в сутки.
- Препараты комбинированного действия. Основное преимущество данной линейки продуктов – комплексный подход и расширенное действие. В состав входит несколько активных компонентов, которые позволяют решить проблему. Из наиболее эффективных выделяют Изотрексин, Клензит, Зинерит.

Антибактериальная терапия
В сложных случаях при нарушениях работы сальных желез может присоединяться бактериальная инфекция. В таких ситуациях требуется применение антибактериальной терапии.
Согласно исследованиям, бактерии имеют наименьшую устойчивость к антибиотикам тетрациклинового ряда и макролидам. В случае гнойных воспалений, которые провоцируют сбои в работе сальных желез, назначают Эритромицин, Джозамицин, Диксициклин, Метациклин или Окситетрациклин.
Для снятия симптомов гиперактивности сальных желез на лице необходимо проведение полного курса лечения, он составляет от 5 до 10 дней. Антибактериальное лечение не допускается прерывать. Причиной для прекращения приема препарата может стать индивидуальная непереносимость действующего вещества. Дозировка и схема лечения назначается только специалистом.

Гормональная терапия
Лечение сальных желез гормональной терапией возможно только после сдачи лабораторных анализов и консультации у врача-гинеколога.
Для терапии подбираются препараты, позволяющие скорректировать гормональный фон женщины. В большинстве случаев это гормональные контрацептивы. Их выпускают в форме таблеток, колец, аппликаторов, имплантатов. Коррекция контрацептивами возможна только в том случае, если женщина не предполагает в ближайшие полгода заводить детей.
В случае планирования беременности назначается циклическая гормонотерапия. Она предполагает использование эстрогенов в начале цикла и прогестерона в его второй половине.
Салонные методы решения проблемы
Повышенное отделение сальных желез позволяет лечить как косметологическая продукция, так и салонные методы. Их назначают при необходимости воздействия на более глубокие слои эпидермиса.
Салонные процедуры назначаются после комплексного обследования и являются эффективным дополнением к медикаментозному лечению.
Из эффективных процедур специалисты выделяют такие:
- гальванизация;
- микродермабразия;
- лазерная шлифовка;
- мезотерапия;
- кислотный пилинг;
- дезинкрустация.
Выраженный эффект наблюдается только после полного курса процедур и при соблюдении профилактических мер ухода за кожей.
Источник
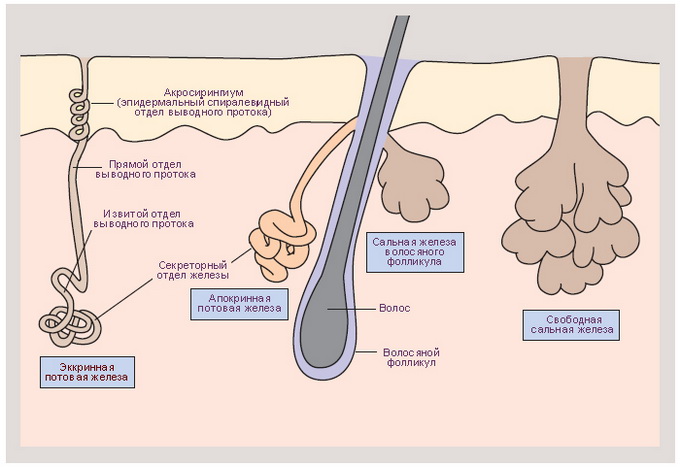
Себорея, перхоть, блефарит, ячмень, остиофолликулит, фолликулит, акне, сикоз, фурункул, фурункулез, карбункул, что общего между этими кожными расстройствами? Объединяет их то, что все они возникают из-за нарушения секреторной функции сальных желёз, расположенных на различных участках кожного покрова. Как только сальная железа, по каким либо причинам, начинает выделять на поверхность кожи избыточное количество сала, то это становится прекрасной пищей для различных микроорганизмов (бактерий, грибков, клещей), которые практически всегда присутствуют на поверхности кожного покрова. Микроорганизмы, проникая в сальные железы, при “хорошем питании” начинают там активно размножаться. Для организма это чужеродные тела, как и попавшая под кожу заноза и он начинает избавляться от незваных гостей, изолируя их и в последствии избавляясь отторжением рогового слоя или через воспаление (нарыв) в более тяжелых случаях с последующим удалением из организма, через гной, продуктов их жизнедеятельности.
Усиленное салоотделение может приводить, например, к выпадению волос на голове и даже к стойкому облысению у мужчин. Выводные протоки сальных желёз кожи головы при этом расширены, волосы становятся жирными, блестят, легко выпадают.
Кожным расстройствам такого типа в большей степени подвержены люди с холерическим и сангвиническим темпераментом.
1. Нарушение жирового обмена в организме вследствие функциональных расстройств или болезни: печени, желчного пузыря, поджелудочной железы, кишечника.
2. Эндокринные нарушения (сахарный диабет, ожирение).
3. Нарушение функции половых желез. Интенсивная секреция половых гормонов в период полового созревания (особенно мужского полового гормона тестостерона, который присутствует в некоторой степени у обоих полов) стимулирует повышение активности сальных желез кожи (угри обычно появляться в период полового созревания).
4. Предменструальные гормональные изменения.
5. Использование гормональных контрацептивов или их отмена, прием других гормональных препаратов (глюкокортикоидов).
6. Наследственная предрасположенность.
Способствующие факторы
1. Внутренняя “зашлакованность” организма, вызываемая неправильным питанием и другими причинами, например загрязненностью принимаемой пищи и воды.
2. Сильные стрессы могут нарушать гормональный баланс, привести к усиленной манипуляции с ранками и травмированию кожи.
3. Внешние факторы: повреждения кожи (расчесы, ссадины, потертости и др.), загрязнение ее частицами пыли, угля и т.д.
4. Злоупотребление спиртосодержащими косметологическими средствами.
5. Перегревание, чрезмерное пребывание на солнце, алкоголизм.
6. Посещение стран с жарким климатом и с высоким уровнем бактериального загрязнения.
Для нормальной секреторной функции сальных желез необходимо обеспечить:
1. Недопущение злоупотреблением горячей, жирной, жаренной, острой, соленой, кислой и ферментированной пищей. Следует избегать употребления молочных продуктов, белого хлеба, сладостей, картофеля, мяса, рыбы, грибов. Исключить специи. При острых состояниях необходима диета, способствующая очищению организма от шлаков и токсинов с употреблением салатов, пророщенных зерен и овощных соков. Отдавать предпочтение более мягкой пище наподобие риса, овсянки, яблочного десерта. Почти при всех видах кожных высыпаний помогает сок алоэ. Полезны травы с горьким вкусом, способствующие очищению печени: горечавка, барбарис, жимолость, шлемник байкальский, ревень, “золотая печать”, эхиноцея. Можно пить чай из трав, очищающих кровь: лопуха (корень), одуванчика (корень), клевера. При хронических заболеваниях требуются смягчающие и тонизирующие травы: алтей, солодка и т.п.
2. Устранение патологии желудочно-кишечного тракта, если таковая имеются: гепатит, дискинезия желчевыводящих путей, дисбактериоз, запор.
3. Нормальное функционирование половых желез в период полового созревания.
4. Устранение эндокринных нарушений, если таковые имеются: сахарный диабет, ожирение.
5. Избегание длительного пребывания на солнце или на жаре, чрезмерного увлечения горячими ваннами или сауной.
6. Избегание сильных стрессов, гнева, раздражительности. Не допускать затяжных депрессий, подавленных эмоций.
7. Проведение регулярных чисток кожи, крови, печени, толстого кишечника (при хроническом запоре).
8. Мытье кожи с мылом, например дектярным, не менее двух или трех раз в неделю.
Источник
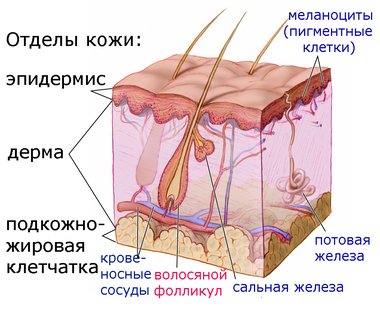
Гиперфункция сальных желез, сопровождающаяся изобильным скоплением жира на коже, называется себореей, а гипофункция, уменьшение жирообразования — астеатозом (asteatosis).
Жирная себорея (seborrhoea oleosa)
Симптомы.
Кожный покров на пораженных участках оказывается жирным, блестящим, как бы смазанным жидким маслом, иногда видны мелкие капельки жира, выступающие из расширенных устьев сальных желез. После удаления его, например, бензином он быстро накапливается вновь. Часто наряду с этим наблюдается выраженное расширение выводных протоков сальных желез, образование сальных пробок (comedo), угрей. В подавляющем большинстве жирная себорея локализуется на участках кожи, особенно богатых сальными железами: на лбу, носу, на крыльях его и в носогубных складках, на подбородке, скуловых дугах, волосистом покрове головы, причем волосы становятся жирными, блестящими. Далее — на коже крайней плоти, клиторе, между малыми и большими срамными губами, в области грудной кости, на спине. Особенно часто заболевание развивается в период полового созревания. У многих держится долго и в зрелом возрасте. Нередко появление себореи наблюдается вслед за общими истощающими заболеваниями, часто у малокровных субъектов и у женщин, страдающих аномалиями половых желез.
На волосистом покрове головы разлагающийся жир вызывает зуд. В результате расчесов образуются экскориации, фолликулиты, иногда развивается экзематизация. Выпадение волос, вначале малозаметное, при отсутствии лечения может стать значительным и повести к облысению.
Сухая себорея (seborrhoea sicca)
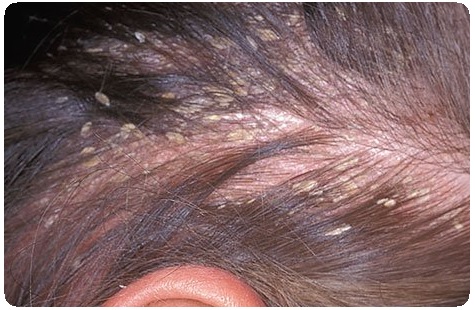
Симптомы.

Это очень частое заболевание поражает главным образом волосистый покров головы, включая область бровей, ресниц, бороды и усов. На коже, покрытой волосами, скопляются в большом количестве довольно сухие наслоения, состоящие главным образом из ороговевшего эпидермиса и примешанного к нему жира. Обычно сухая себорея начинается в период полового созревания в виде всем известной перхоти. С течением времени перхоти становится так много, что волосы приобретают вид напудренных, в изобилии она падает на платье, зуд начинает беспокоить больных. Кожа представляется сплошь покрытой многочисленными асбестовидными чешуйками, на ней появляются местами более или менее массивные, довольно крепко приставшие наслоения серовато-белых, желтовато-серых жирных корок. Под чешуйками и корками кожный покров сохраняет свою нормальную окраску, выпадение волос резко усиливается, все нарастая, оно ведет к образованию лысины, плешивости.
На не покрытой волосами коже, чаще всего коже лица, сухая себорея характеризуется появлением то сравнительно крупных, то более мелких, кругловатых или овальных пятен, ограниченных более или менее резкими контурами, на поверхности их скопляются тонкие, мелкие, серовато-белые, асбестовидные чешуйки, вследствие чего они производят впечатление как бы припудренных мелом. И здесь кожа во всех остальных отношениях остается нормальной. Разве лишь останавливает на себе внимание некоторая сухость ее, а иногда и легкая гиперемия. Особенно четко эти пятна выступают после умывания холодной водой или при пребывании на воздухе в сырую ветреную погоду. Легкий и то не всегда существующий зуд — единственное субъективное расстройство.
Этиология себореи до сих пор не вполне ясна. Несомненно существует определенная зависимость жирной себореи от конституциональных особенностей организма, за это говорят повседневные наблюдения над семейной себореей. Несомненна связь ее и с функцией эндокринных желез, о чем свидетельствует хотя бы наиболее обычное развитие себореи в период полового созревания и связь с расстройствами женской половой сферы.
Далее в некоторых случаях очевидное влияние на появление и интенсивность жирной себореи имеют хронические расстройства желудочно-кишечного аппарата.
Сухая себорея, очевидно, является инфекционным эпидермитом. Ряд авторов отмечает ее заразность и причиной заболевания считает споры Маляссе-Унны.
Гистопатологическая картина.
Местами гиперкератоз, особенно в устьях фолликулов, местами гнезда паракератоза с разрыхлением рогового слоя и образованием макроскопических чешуи.
В стадии развития облысений дело идет об атрофии волосяных фолликулов и волосяных сосочков.
Диагноз жирной себореи установить легко. Несколько сложнее обстоит дело с сухой себореей на волосистом покрове. Нетрудно принять за сухую себорею разлитую трихофитию волосистого покрова у взрослых, необходим тщательный микологический анализ. От сквамозной экземы сухую себорею отличает наличие при первой хотя бы слабой гиперемии и инфильтрации кожи и экзематозных участков на cutis glabra, особенно на коже ушных раковин, шеи, лица. При чешуйчатом лишае скопления чешуй на волосистом покрове обычно поражают своей массивностью, чешуи более сухие, при поскабливании имеют вид слоистых слюдовидных, нередко блестяще белых пластинок. Кожа под ними — влажный красный мальпигиевый слой, далее характерным является выраженно фестончатый край пораженного псориазом участка по границе волосистого покрова на лбу, на боковых поверхностях на шее. Наконец, помогают распознаванию типичные бляшки псориаза на гладкой коже. Себорейные диски на лице не следует смешивать с эритематозной волчанкой, при последней чешуи суше, плотнее, держатся крепче, бляшки волчанки разрешаются атрофическим рубчиком.
Прогноз в отношении окончательного выздоровления при себорее не всегда вполне благоприятен: очень часты рецидивы.
Профилактика и лечение.
Профилактические меры. Общее лечение и профилактика себореи должны быть направлены на устранение благоприятствующих развитию ее расстройств (упадок питания, нарушенный обмен веществ при тучности, интоксикация со стороны желудочно-кишечного тракта, малокровие и т. п.). Необходимо также общее тонизирующее лечение соответствующая гидротерапия, диета, физкультура, мышьяк, хинин, препараты брома. При специальных показаниях назначаются и органотерапевтические препараты — овариин, тиреоидин, супраренин и т. п.
Местное лечение жирной себореи.
При заболевании гладкой кожи рекомендуется ежедневное обмывание мыльным спиртом. Оно производится так: мыльный спирт чистой фланелькой, смоченной в горячей воде, втирают в кожу в течение 1-2 минут, затем пену смывают горячей водой, лицо вытирают и покрывают на ночь серно-резорциновой или серно-салициловой пастой или мазью. Утром лицо моют теплой водой и припудривают. Некоторые больные плохо переносят мыльный спирт, его можно заменить серным или серно-дегтярным мылом. В течение дня избыточный жир хорошо удалять протиранием кожи очищенным бензином.
Для лечения жирной себореи волосистого покрова рекомендуют следующее: ежедневно утром в кожу головы втирать 2-3 столовых ложки мыльного спирта с таким же количеством горячей воды до образования обильной пены. Последнюю оставляют на голове в течение 10 минут, а затем смывают обильным количеством горячей воды, волосы высушивают мягким полотенцем, и кожу смачивают небольшим количеством спирта. На ночь в кожу головы в течение 10-15 минут втирают сульфидную мазь. Лечение рекомендуется проводить аккуратно в течение 1-1,5 месяцев ежедневно, лишь в случае раздражения кожи можно сделать перерыв на 2-3 дня. В большинстве случаев к этому сроку отделение жира резко уменьшается, ощущение зуда прекращается, выпадение волос останавливается. Тогда то же лечение продолжается еще на 1-2 месяца, но не ежедневно, сначала через день, затем реже. Ежедневно только втирают в голову резорциновый спирт вышеуказанного состава. К концу 3-4 месяцев такого упорного лечения можно рассчитывать на успех и в дальнейшем ограничиться лишь еженедельным мытьем головы серно-дегтярным мылом, пиксафоном и через день-два втиранием резорцинового спирта.
Лечение сухой себореи.
Лечение сухой себореи следует начинать с основательного очищения головы от себорейных наслоений. Для этого на ночь волосы пропитывают прованским или вазелиновым маслом с добавлением 1-2% салициловой кислоты и надевают резиновый или клеенчатый чепчик. Утром корки удаляются мытьем головы мыльным спиртом. С вечера начинают лечение серно-дегтярной мазью вышеприведенного состава. Такое лечение — вечером мазь, утром мытье головы — следует проводить в течение нескольких недель, пока не прекратится образование чешуи и выпадение волос. Если больные указывают, что ежедневное мытье вызывает у них ощущение стягивания кожи, неприятной сухости, следует мыть голову реже (1-2 раза в неделю). Для последующего лечения рекомендуют длительное применение 10-15% серной мази.
Астеатоз (asfeafosis)
Под этим названием разумеют уменьшение салоотделения, сказывающееся клинически чрезмерной сухостью кожи, склонностью к образованию трещин, особенно на участках, где она подвергается растягиванию, и более или менее обильным пластинчатым шелушением.

Причины гипофункции сальных желез разнообразны старческий возраст, врожденные аномалии, в частности, некоторые дерматозы, например, ихтиоз, почесуха, красный плоский лишай, псориаз, микседема, некоторые заболевания нервной системы. Определенное влияние в этом направлении имеют частые обмывания кожи, трение, известные профессии (например, прачки, работа со щелочными растворами и т. п.).
Лечение сводится к смазыванию кожи индиферентными жирами — ланолином.
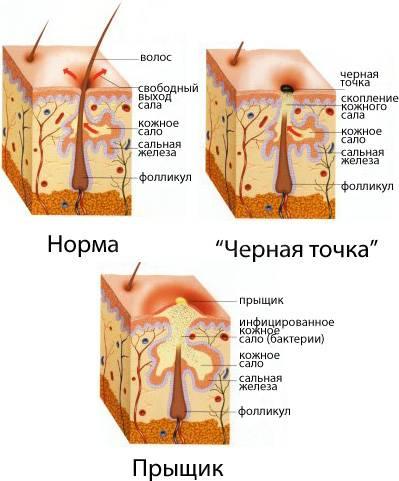
Точечный угорь (comedo)
Под именем comedo разумеют закупоривающие устья сальных желез маленькие пробочки величиной от макового до просяного зерна буроватого или черного цвета. При надавливании с боков они выделяются из протока железы в виде цилиндрического или бочкообразного стерженька или тонкого, извитого наподобие угря, образования, отсюда и название — угорь. Головка угря обыкновенно окрашена в буровато-черный или черный цвет, тело — белое, желтовато-белое. Окраска головки — результат главным образом загрязнения и отчасти наличия бурого зернистого пигмента. Comedo состоит из ороговевших эпителиальных клеток, содержащих бурый пигмент, плотного сала, кристаллов холестерина, лейцина и тирозина, детрита и обрывков эпителиальных клеток и различных случайных включений — пушковых волос, разных микроорганизмов.
Излюбленная локализация — лоб, щеки в области скуловых дуг, нос, подбородок, кожа груди, спины, однако нередко они попадаются и на других местах, например, на коже половых органов.
Причины разнообразны: чаще всего дело идет о чисто механической закупорке устья фолликула пыльными частицами, углем, дегтем. Этому благоприятствует пониженный тонус стенок сальных желез, имеющий место при усиленной функции последних в период полового созревания, и гиперкератоз в устье фолликулла.
Лечение.
После основательной паровой местной ванны угри выдавливают специальным инструментом — угревыдавливателем. Наличие воспалительных явлений вокруг угря является противопоказанием к этой процедуре. Для последовательного лечения назначается массаж кожи с серной мазью. Профилактически рекомендуются ежедневные протирания кожи алкоголем, 1% салициловым спиртом, одеколоном или бензином.
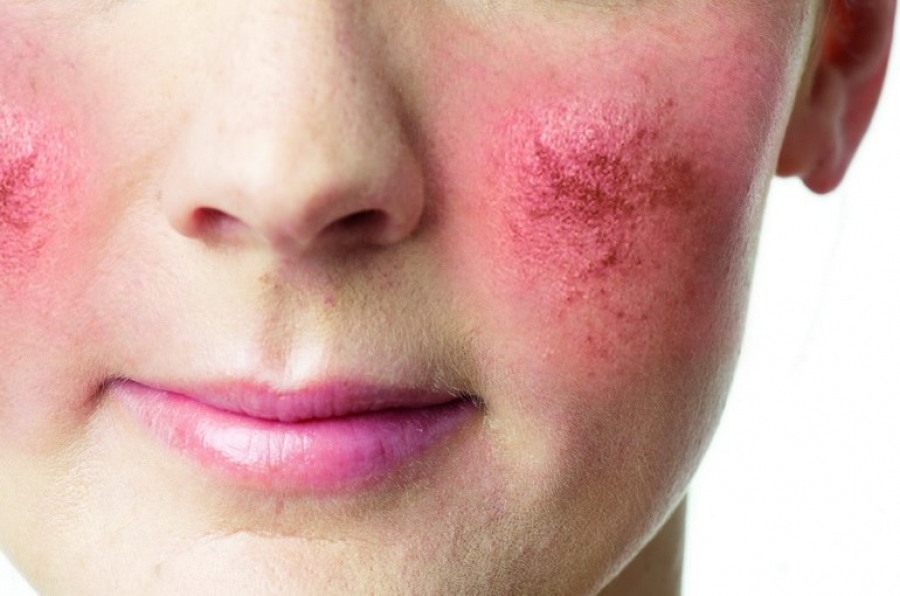
Красные угри (rosacea)
Наиболее частой причиной rosacea являются заболевания желудочно-кишечного аппарата, например, расширение и атония желудка, хронические запоры, сопровождающиеся усилением кишечного брожения, заболевания печени, сердца, почек, ведущие к расстройству кровообращения. Злоупотребления алкогольными напитками, по-видимому, вызывая расстройства пищеварения, заболевания печени, сердца, также влекут за собой развитие rosacea. Разнообразные расстройства эндокринных желез — щитовидной, яичников в первую очередь — нередко сопровождаются rosacea, так же как и заболевания половых органов (дисменоррея, сальпингиты, оофориты, метриты и т. и.). Наконец, экзогенные факторы, вызывающие повторные расстройства местного кровообращения — длительное воздействие на кожу лица холода, ветра, жара, могут повлечь за собой развитие этого дерматоза.
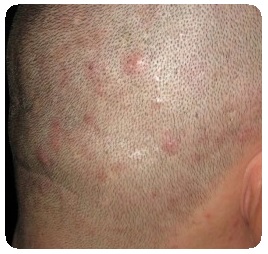
Симптомы.
В развитии rosacea различают три периода:
первый — период гиперемии, усиливающейся после злоупотреблений в пище, после потребления алкоголя, после воздействия жара или холода; мало-помалу развиваются телеангиоэктазии;
второй период к гиперемии и телеангиоэктазиям присоединяется развитие воспалительных инфильтратов — разбросанных, нерезко контурированных узелков более или менее ярко-красного цвета, постепенно сливающихся в синюшные бугристые бляшки, покров их обычно маслянист, отверстия сальных желез расширены, выполнены салом. Некоторые из узелков превращаются, распадаясь, в пустулы, ссыхающиеся в корки;
третий период характеризуется гипертрофией и пролиферацией — кожа утолщается, местами инфильтраты превращаются в объемистые узлы, сальные железы сильно расширяются, при надавливании выделяют в большом количестве дурно пахнущий секрет.
Локализация — нос, лоб, щеки, реже подбородок. Субъективные ощущения ничтожны или совершенно отсутствуют, больных удручает лишь косметический недостаток. Течение заболевания длительное. Превращающиеся в пустулы узелки оставляют после себя небольшие рубчики.
Rosacea обычно наблюдается после 30 лет.
Гистопатологические изменения сводятся к расширению кровеносных сосудов, гиперплазии сальных желез и гипертрофии, а иногда и к гиперплазии коллагенной ткани.
Диагноз в типичных случаях нетруден. От юношеских угрей отличается развитием в зрелом возрасте больных, отсутствием комедонов, наличием телеангиоэктазий, отсутствием закономерной связи узелков с сальными железами. Бугорковый сифилид отличается более плотными узелками, темнее, с буроватым оттенком окрашенными, образованием настоящих язв с уплотненными краями, наличием других проявлений сифилиса.
Прогноз.
Заболевание—длительное, требующее упорного лечения, нередко рецидивирующее.
Лечение.
На первом месте должно стоять специальное лечение тех расстройств со стороны внутренних органов, которые можно поставить в связь с развитием дерматоза. Употребление алкоголя, крепкого чая, кофе следует совершенно прекратить. Во всех случаях, где состояние желудка это позволяет, следует испробовать назначение ихтиола 3 раза в день по 10 капель в воде.
Местное лечение. В первой стадии хорошие результаты дает гальванокаустика телеангиоэктазий. В более выраженных случаях заболевания лучше применять освещение кварцевой лампой с компрессией до образования пузырей, приблизительно по 5 минут на каждом участке. Эта процедура ведет к разрушению эндотелия в капиллярах и их запустеванию, результат — едва заметная атрофия. При наличии инфильтратов, узлов рекомендуется множественная повторная скарификация пораженной ткани на глубину 0,5-1 мм с последующими дезинфицирующими, вяжущими компрессами или наложением индифферентных мазей. Иногда полезным оказывается отшелушивающий метод лечения угрей. Замораживание снегом угольной кислоты давало не раз вполне удовлетворительные результаты: в начальных стадиях гиперемии и телеангиоэктазий мы применяли кратковременное замораживание (в 6-10 секунд) при легком надавливании, при утолщении кожи — несколько более продолжительное (до 20-25 секунд).
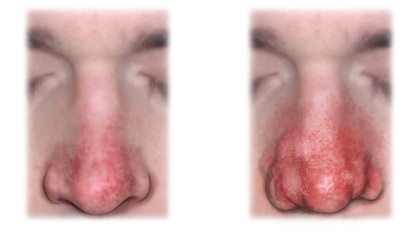
Шишковатый нос (rhinophyma)
Под именем rhinophyma разумеют узловатое опухолевидное разрастание кожи носа, в основе которого лежит колоссальная гипертрофия сальных желез, гиперплазия соединительной ткани кожи и сосудов как кровеносных, так и лимфатических.
Этиология ринофимы окончательно не установлена.
Симптомы.
Кожа носа, главным образом в нижней половине, превращается в бугристую опухоль, состоящую из клубнеобразных различной величины и формы узлов, чаще они сидят на широком основании, иногда свешиваются на ножке. Число их неодинаково, может быть значительным. Цвет их то восковидно-бледный, блестящий, то (и это наблюдается чаще) багрово-синюшный, с многочисленными, сильно расширенными кровеносными веточками. Устья сальных желез резко расширены. Из них легко выдавить зловонное кожное сало, сальные пробки в большом количестве. Наощупь узлы в большинстве случаев мягковаты, дряблы, иногда более или менее плотны. По временам на узлах появляются пустулы. Ринофима чаще встречается у мужчин в пожилом возрасте. Развивается вначале медленно, затем рост опухолей ускоряется. Узлы никогда не подвергаются ни гнойному размягчению, ни изъязвлению.
Гистопатологические изменения.
В молодых узлах на первый план выступает кистообразное расширение сальных желез, уже рано видны явления гипертрофии и гиперплазии. Железы делятся на много крупных долек, залегающих частью непосредственно под эпидермисом, коллагенная ткань разрастается, кровеносные сосуды, особенно маленькие вены, сильно расширяются, так же как и лимфатические сосуды, местами дело доходит до развития варикозных образований. Наряду с так измененными попадаются сосуды с утолщенными стенками. Клетки соединительной ткани увеличены в числе, протоплазма их набухает. Кроме того, всегда видна клеточная инфильтрация, главным образом периваскулярного типа, сильнее выраженная в окружности сальных желез. Около желез полиморфноядерные лейкоциты иногда скопляются в более или менее значительном числе и образуют милиарные абсцессы.
Прогноз благоприятен.
Лечение.
Удаление бритвой под местной анестезией всех разросшихся тканей с таким расчетом, чтобы над хрящами оставался слой мягких тканей не тоньше 2 мм. При этом условии эпидермис возрождается из оставшихся не удаленными долек сальных желез, и косметический результат получается превосходный. По-видимому, с одинаковым успехом можно пользоваться диатермической коагуляцией.
Источник


