Лечение нагноения ноги при диабете
Развитие сахарного диабета происходит при неспособности усвоить углеводы из пищи. Причиной этого является недостаточность секреции инсулина или неспособность рецепторов клеток на него реагировать. Основные признаки болезни связаны с повышенным содержанием в крови глюкозы.
Типичными для диабета являются: сильная жажда, повышенный аппетит, резкие изменения веса, моча выделяется чаще и больше обычного, беспокоит кожный зуд.
Медленное заживление и нагноение ран при сахарном диабете – характерная особенность для течения болезни. Причина этого нарушенное кровоснабжение и хроническое голодание тканей, снижение иммунных процессов.
Причины нагноения ран при сахарном диабете
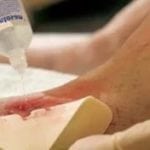 Для понимания тяжелого заживления ран при сахарном диабете нужно рассмотреть процессы, происходящие в тканях при инсулиновой недостаточности (относительной или абсолютной). Было установлено, что удлинение сроков заживления ран полых органов и мягких тканей зависит от степени повреждения сосудов.
Для понимания тяжелого заживления ран при сахарном диабете нужно рассмотреть процессы, происходящие в тканях при инсулиновой недостаточности (относительной или абсолютной). Было установлено, что удлинение сроков заживления ран полых органов и мягких тканей зависит от степени повреждения сосудов.
Микроангиопатии и повышенная свертывающая способность крови на фоне внутриклеточного ацидоза, нарушенного электролитного состава и соотношения липопротеинов приводит к понижению клеточного иммунитета, а также нарушению гуморальной защитной реакции.
При этом прослеживается взаимосвязь между тяжестью течения заболевания и тем как долго бывает гной при диабете в раневой поверхности. Первая стадия раневого процесса (воспаление) проходит с удлинением отторжения омертвевших тканей, стойко удерживается отек и наличие микробов.
На второй стадии (регенерация) медленно образуются коллагеновые волокна и созревание грануляционной ткани, а на стадии рубцевания около двух недель происходит образование новой соединительной ткани. Рана при этом лишена кровоснабжения и выражен периферический отек
Если образование гнойной раны при сахарном диабете проходит на фоне диабетической нейропатии, то ее заживление тормозится еще и по таким причинам:
- Нарушенная микроциркуляция с снижением притока крови по капиллярам и усилением сброса крови в вены.
- Выраженная отечность тканей.
- Пониженная чувствительность.
- Механическое перераспределение давления на стопе.
Проявления присоединения гнойной инфекции при диабете
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
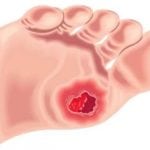 Появление гноящихся ран при сахарном диабете чаще всего связано с инфицированием раневой поверхности после операций, язв при синдроме диабетической стопы, нарывов после инъекций, при фурункулах и карбункулах.
Появление гноящихся ран при сахарном диабете чаще всего связано с инфицированием раневой поверхности после операций, язв при синдроме диабетической стопы, нарывов после инъекций, при фурункулах и карбункулах.
Любой гнойный очаг вызывает декомпенсацию сахарного диабета, так как при этом усиливаются проявления гипергликемии, моча показывает увеличение выделения глюкозы, нарастание кетоацидоза. По мере прогрессирования инфекции токсины микробов и ферменты, которые выделяются лейкоцитами разрушают инсулин.
Доказано, что 1 мл гнойного отделяемого инактивирует 15 ЕД инсулина. При этом нарастают такие патологические признаки:
- Нарушение обменных процессов при повышении температуры тела.
- Усиление образования кетоновых тел, доходящее до кетоацидотической комы.
- Распространение микробной инфекции вплоть до развития сепсиса.
- Присоединение кандидомикоза.
Сахарный диабет, который протекал как латентный или был легкой формы при наличии гнойной инфекции становится тяжелым, и его компенсация достигается с трудом. Местная инфекция при пониженном иммунитете быстро расширяется и сопровождается септическими расстройствами.
Если лечение антибиотиками и инсулином по каким-либо причинам не проводится, то показатели смертности, вызванной гнойными ранами при диабете достигает 48%.
Как лечить гнойные раны при диабете?
 Сахарный диабет осложняет лечение инфекционных процессов при недостаточной компенсации повышения глюкозы в крови. Поэтому при присоединении нагноения начинать лечить больного нужно с стабилизации показателей углеводного обмена. Гликемия натощак должна быть в пределах 6 ммоль/л, моча не должна содержать глюкозу.
Сахарный диабет осложняет лечение инфекционных процессов при недостаточной компенсации повышения глюкозы в крови. Поэтому при присоединении нагноения начинать лечить больного нужно с стабилизации показателей углеводного обмена. Гликемия натощак должна быть в пределах 6 ммоль/л, моча не должна содержать глюкозу.
В первой стадии раневого процесса нужно очистить рану от бактерий и гноя. Для этого нельзя использовать мази на жирной основе, так как они не обеспечивают отток из раны. Поэтому показаны препараты только на водорастворимой основе и способные притягивать на себя раневое содержимое.
Осмотически активные препараты сочетают с ферментами (Химотрипсин) для ускорения очищения. Перевязки гнойных ран с антибактериальными препаратами проводятся не реже 1 раза в день.
Используются на фазе воспаления такие наружные препараты:
- Мази с левомицетином: Левомеколь, Левосин.
- Мази на основе нитазола: Нитацид, Стрептонитол.
- Мафенид-ацетата мазь.
- Фурагель.
- Диоксиколь.
- Йодопироновая мазь.
Также хорошие результаты при трофических язвах показали препараты с йодом – Повидон-йод и Бетадин. Лечение при неосложненном течении приносит эффект на 3-5 сутки.
Целью применения препаратов во второй фазе (регенерации) состоит в формировании грануляций (новой молодой соединительной ткани). Для этого вместе с применением мазей (Ируксол, Левосин), Винилина назначается 0,2% раствор Куриозина. Он состоит из соединения гиалуроновой кислоты с цинком, оказывающим ранозаживляющее действие.
Также применяется физиотерапия при сахарном диабете и ультрафиолетовое облучение ран, лазерной и магнитной терапией.
Третья стадия должна завершиться формированием рубца. При сахарном диабете используют для перевязок смесь инсулина с витаминами и глюкозой, а также продолжают применение Куриозина.
Хирургическая обработка гнойных ран при диабете
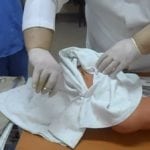 Длительное время больным рекомендовалась консервативная терапия гнойных ран при сахарном диабете. Последними исследованиями доказано, что при проведении хирургической обработке время заживления ран сокращается, а частота осложнений понижается.
Длительное время больным рекомендовалась консервативная терапия гнойных ран при сахарном диабете. Последними исследованиями доказано, что при проведении хирургической обработке время заживления ран сокращается, а частота осложнений понижается.
Для этого на 3-5 сутки на фоне постоянной антибиотикотерапии проводится полная хирургическая обработка раны с наложением первичных швов и дренирования раны.
При таком методе лечения снижается температура тела, отделяемое из раны. В дальнейшем проводят промывание раны водными растворами Хлоргексидина или Риванола в течение 3-4 дней. Швы снимают на 10-12 сутки.
Профилактика нагноения ран при диабете
Для того, чтобы избежать длительного курса лечения нужно принять профилактические меры, которые помогут избежать травмирования кожных покровов. Особенно это относится к стопам ног, которые наиболее уязвимы при сахарном диабете.
Так как чувствительность кожных покровов понижена, то рекомендуется ежедневный тщательный осмотр ступней, чтобы вовремя заметить порезы, ссадины, потертости. Их нужно обрабатывать водными растворами антисептиков, таких как Хлоргексидин, Фурацилин, Мирамистин. Спиртовые растворы йода, бриллиантовой зелени при диабете не используются.
Для снижения риска порезов и ран обувь нужно носить закрытую, запрещено ходить босиком, особенно вне помещения. Перед надеванием нужно осмотреть обувь на наличие посторонних мелких предметов – песка, камешков и т.п.
Важным направлением по предотвращению развития инфекционных осложнений при диабете является контроль за уровнем глюкозы в крови и своевременное обращение за медицинской помощью. Для этого рекомендуется:
- Иметь дома прибор для измерения глюкозы в крови и регулярно проводить замеры.
- Раз в три месяца проверять показатель гликированного гемоглобина.
- Не реже раза в полгода сдается кровь на липидный комплекс, моча на содержание глюкозы и белка.
- Поддерживать уровень артериального давления не выше 135/85 мм рт.ст.
- Исключить из питания животные жиры и простые углеводы.
- Отказаться от курения и приема напитков с алкоголем.
При наличии признаков декомпенсации сахарного диабета нужно провести коррекцию лечения, посещая эндокринолога. Нельзя проводить самостоятельное лечение повреждений кожи или воспалительных процессов на ней, так как позднее обращение к хирургу способствует распространению инфекции и более тяжелому течению гнойных процессов.
В видео в этой статье показана обработка гнойных ран лазером.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
Синдром диабетической стопы – это заболевание, связанное с повреждением ног. Оно возникает вследствие высокого уровня сахара в крови. Плохо контролируемый сахарный диабет способен закупоривать кровообращение в сосудах ног и нарушить чувствительность нервов. Эти причины увеличивают риск получения инфекций или травм. С появлением заболевания на ногах начнут появляться гноящиеся язвы. На рентгеновских снимках можно будет увидеть разрушение структуры суставов и костей. В статье имеются фото диабетической стопы в разных случаях.
При диабете очень сложно излечить язвы и гнойники, что способствует размножению инфекции. В самых тяжелых формах, когда у пациента уже упущено время и начала развиваться гангрена, помочь может только ампутация. Чтобы не доводить ситуацию до оперативных медицинских вмешательств, мы расскажем о том, как правильно проводить меры профилактики, лечить болезнь, а также рассмотрим причины ее появления и первые симптомы.
Важно уметь обрабатывать язвы на ногах в домашних условиях и в медицинских учреждениях. Для диабетиков ампутирование конечности и последующая инвалидность — большие проблемы. Именно поэтому за больными ногами при диабете необходимо постоянно ухаживать.
На фото поэтапно можно увидеть симптомы диабетической стопы и ее лечение.
Основные причины развития заболевания
Почему при диабете большому риску повреждения подвержены именно ноги? Дело в том, что у больных наблюдаются ярко выраженные проблемы с сосудами ног. Повышенный сахар нарушает в них циркуляцию крови. Вследствие этого кожа на нижних конечностях страдает от нехватки питательных веществ, что делает ее особо чувствительной к всевозможным повреждениям.
Кроме этого, кожный покров ног у больных диабетом плохо переносит зимний период в связи с возможным переохлаждением, которое можно просто не заметить из-за пониженного порога чувствительности. Для здорового человека те же условия проходят без каких-либо проблем.
Риск повреждения нижних конечностей существует, если человек болен диабетом на протяжении долгого времени и запустил болезнь, не принимая необходимых мер для лечения. В такой ситуации серьёзные проблемы может доставить даже маленькая ранка, которая, не заживая, начнет гноиться и постепенно перерастет в гангрену.
Существует такое понятие как сенсорная нейропатия – явление, когда чувствительность нервных окончаний в ступнях снижается.
Из-за пониженной чувствительности у большинства диабетиков могут быть не замечены дискомфорт в ногах, перепады температуры, порезы или травмы. Из-за этого пациент упускает время, заметив проблему тогда, когда ткани ноги уже начали гнить, и операция неизбежна.
Поэтому людям с повышенном сахаром в крови рекомендуется ежедневно осматривать ноги: стопы, кожный покров между пальцами ног, кожу под ногтями.
Одним из характерных признаков диабетической нейропатии является постоянная сухость кожи, которая, оказывается, лишена функции потения. На фоне сухой кожи начинают появляться трещины, которые, инфицируясь, легко перерастают в язвы.
При наличии заболевания страдает не только внешний покров, но и внутренние ткани, кости. Блокируется функционирование мышц в ступнях, что приводит к нарушениям формирования мускулов, и они, в свою очередь, деформируют кости стопы. Внешне это можно заметить при неестественно выгнутых стопах или пальцах, а также, если пальцы ног человека имеют заостренную закругленную форму наподобие кошачьего когтя.
Если на фоне диабета у пациента заметно испортилось зрение, то риск травмирования нижних конечностей возрастает, потому что человек не видит, на что наступает, а чувствительность, как мы уже говорили, притуплена.
Проблемы с почками тоже являются предпосылкой к развитию диабетической стопы, так как конечности отекают, и стопы, естественно, увеличиваются в размерах. Привычная обувь начинает теснить стопу и сжимает ее при ходьбе. Сухой кожный покров от постоянного давления трескается и постепенно покрывается незаживающими язвами.
Симптомы болезни
Несмотря на пониженную чувствительность, все же можно заметить симптомы диабетической стопы и начать ее лечение. Основными симптомами наличия диабетической стопы являются:
- покраснение кожи на ногах — это является одним из очевидных признаков инфекции. Чаще всего кожа приобретает красный оттенок вокруг ранки. Но покраснения также могут быть вызваны неудобной обувью;
- распухшие ноги. Это может быть признаками как инфекции, так и сигналами о неправильно купленной обуви, сбоях из-за хронических заболеваний и нарушений в обмене веществ;
- повышенная температура тела, которая наблюдается при диабетической стопе ввиду того, что организм пытается побороть запущенную инфекцию (даже если человек о ней и не подозревает), но не может с ней справится из-за ослабленного диабетом иммунитета;
- повреждения кожи ног любого характера относятся к ряду симптомов, потому что через повреждение в организм может проникнуть инфекция;
- наличие мозолей и грибковых инфекций. Такие повреждения являются рассадником болезнетворных бактерий, которые провоцируют заболевание;
- гноящиеся раны — основной симптом инфекции;
- тяжесть в ногах при ходьбе может быть симптомом или последствием неудачно приобретенной обуви;
- наличие открытой гноящейся раны на ноге, сопровождающейся ознобом и высокой температурой. В этом случае нельзя медлить и единственно верное решение – обратиться к врачу и, желательно, не просто к терапевту, а к специалисту в кабинет диабетической стопы;
- онемение ног, что чаще всего сигнализирует именно о диабетической нейропатии;
- постоянная боль в ногах любого характера. Этот фактор, также может оказаться симптомом диабетической стопы;
- прекращение роста волос в области лодыжек и ступней;
- грубая сухая кожа;
- нарастающая боль при нагрузках на ноги, полностью исчезающая в состоянии покоя.
Признаки диабетической стопы
Диабетическая стопа характеризуется следующими признаками, которые в обычных условиях можно охарактеризовать как обычные проблемы с болячками на ногах:
- мозоли. Участок, подверженный наиболее частому давлению или натиранию. Если здоровому человеку рекомендуется удалять их с помощью пемзы, то диабетикам это категорически противопоказано. С нарушением кровотока в ногах, удаленная мозоль с большой долей вероятности превратится в язву. Альтернативой удалению может стать ортопедическая обувь, которая равномерно распределит нагрузку на стопу, и мозоль постепенно сама рассосется;
- волдыри. Наличие выпуклостей на ногах, которые содержат жидкость. Такие участки могут образовываться, если не надевать носки, или обувь долгое время натирает определённое место на ноге. В случае, если волдырь начнет гноиться, следует обратиться к врачу, он аккуратно удалит гной, прочистит рану, выпишет лекарства и покажет, как нужно фиксировать бинты, чтобы после обработки в ранку не попала инфекция;
- вросшие ногти. Такой дефект встречается довольно и является последствием неправильного подстригания ногтей или маленьким размером обуви. Для диабетика вросший ноготь – причина бить тревогу. Пациенту необходимо обратится к лечащему врачу, чтобы тот, в свою очередь, решил что делать. Как правило, половину вросшего ногтя просто удаляют хирургически, чтобы прекратить врастание;
- бурсит — выпирающая косточка по боковой стороне большого пальца. Чем дольше она находится на ноге, тем больше наполняется костной тканью и водянистой массой. В запущенном состоянии лопается и превращается в незаживающую гноящуюся язву;
- подошвенные бородавки. Они вызываются вирусом папилломы и разрушают структуру кожи, проникая внутрь через трещины на ногах. Обычно они телесного цвета с черными точками на поверхности;
- заостренные пальцы, похожие на когти. Такое явление может произойти из-за того, что суставы на ногах имеют неправильный изгиб. Ослабленные мышцы не в состоянии правильно держать форму суставов. Все это также может привести к трещинам, которые быстро начнут гноиться;
- сухой кожный покров. Это может сопровождаться шелушением и постоянным желанием чесать проблемные участки кожи. Чтобы избежать вышеописанных последствий, диабетикам стоит каждый день смазывать ноги маслами. Эта процедура будет поддерживать необходимую влажность кожи. Возможно, лечащий врач порекомендует вам лекарственные средства. В любом случае, перед лечением диабетической стопы следует пройти консультацию;
- грибковые инфекции сопровождаются неприятным запахом, зудом и жжением. Повреждаются стопы и участки между пальцев. Чтобы избежать появления грибка, необходимо держать ноги в сухости, часто меняйть обувь и носки;
- грибок ногтей. Заметить его несложно. При его развитии стричь ногти становится проблематично, поскольку ноготь твердеет и меняет свой цвет.
В любом случае, обнаружив вышеуказанные симптомы, указывающие на диабетическую стопу, не стоит спешить с лечением. Прежде всего запишитесь на прием к специалисту.
Распознавание болезни и изучение методов ее лечения
При диабете проблемы, порождающие диабетическую стопу, появляются одновременно по некоторым причинам, которыми могут стать эмболия сосудов на ногах и сбой работы нервной проводимости. Диабетическая стопа может быть 3 форм, и перед тем, как выбрать какое-либо лечение диабетической стопы, специалист должен определить вид формы, сделать ряд анализов и осмотров.
Для начала ноги пациента осматривают визуально. Это делается для выявления признаков заболевания. Затем пациента направляют на рентген или МРС ступней, чтобы выяснить, имеются ли поражения костей или внутренних тканей.
Также больному проводят тесты для выявления реакции его организма, в частности, нижних конечностей на раздражители (вибрация, резкое понижение или повышение температуры, касания). Они позволят специалисту понять, как сильно развита нейропатия диабетической стопы.
В обязательном порядке должна быть осмотрена обувь пациента. Это позволит увидеть, стоптана ли подошва и насколько удачно она подобрана по размеру и форме.
Если на ногах уже начали гноиться язвы, то врач возьмет мазок и отправит содержимое в лабораторию для выявления бактерий — это позволить понять, какие антибиотики смогут помочь, а от каких просто не будет пользы.
Кроме этого, в медицинском учреждении больному назначат пройти ряд исследований с помощью УЗИ и прочей специализированной аппаратуры. Направления на них выписывает лечащий врач в индивидуальном порядке в зависимости от их необходимости. Это важно для оценки кровообращения в артериях ног.
Рентгеноконтрастная ангиография – это еще один вид исследований, по мнению врачей, самый надежный. Но он и самый разрушительный. В отдельных случаях метод может спровоцировать реакции, которые негативно скажутся на почках, так как именно этот орган берет на себя основную нагрузку. Сама суть вмешательства заключается в следующем: в кровь пациента вводится радиоактивное контрастное вещество, которое через некоторое время начинает светиться, и его видно через стенки сосудов.
Этот способ применяют крайне осторожно, но если пациенту предстоит проводить хирургическую операцию по очистке закупорок в сосудах, исследование назначается в обязательном порядке.
В зависимости от уровня поражения ног, диабетическую стопу подразделяют на стадии:
- Нулевая стадия. Ее также называют начальной стадией диабетической стопы. Предрасположенность к появлению язв. Есть признаки деформации стопы и наличие волдырей. На фото диабетической стопы в начальной стадии, показанном ниже, можно увидеть, что серьезных повреждений на ней нет, есть только предрасположенность к ним, поэтому лечение в этот период самое важное и простое.
- Первая стадия. Наличие на стопе поверхностных язв, трещин.
- Вторая стадия. Имеются глубокие повреждения, достающие до мышц, но не успевшие затронуть кости.
- Третья стадия. Поражения, затронувшие кости;
- Четвертая стадия. Повреждение пальцев нижних конечностей при начавшейся гангрене.
- Пятая стадия. Гангрена затрагивает весь участок стопы.
Лечение диабетической стопы — это целый ряд медицинских мероприятий:
- тщательный осмотр ног ежедневно для выявления порезов, мозолей, ран и любых других предпосылок к развитию диабетической стопы;
- употребление правильно сбалансированной каши «Стоп диабет», соблюдение строгой диеты, рекомендованной лечащим врачом;
- знакомство со специальными повязками, которые помогают снизить оказываемое давление на проблемные участки стопы, тренировка их правильного применения;
- регулярная сдача анализов, постоянное наблюдение в стационаре;
- прием назначенных лекарств;
- хирургическое вмешательство (операции).
Лечение язв на стопах делается при помощи медицинского скальпеля, когда врач срезает скальпелем мертвую ткань, или специальных повязок вытягивающих гной наружу. Они могут быть в форме тонкой пленки или в виде пены. Если пациенту разрешили находиться дома, то обязательно прописываются антибиотики и самостоятельное промывание и чистка язв.
Раньше считалось, что больные ноги нужно держать на свежем воздухе, но на рубеже XXI века, когда медицина сильно шагнула вперед, концепцию лечения изменили. Теперь больным с диагнозом «диабетическая стопа» рекомендуют держать ноги исключительно в повязках, чтобы сохранялась влажность, а также исключить возможность попадания новых болезнетворных бактерий.
Нужно отметить, что, кроме рук хирурга, в медучреждениях практикуют лечение личинками восковой моли и обработку мертвых тканей специальными растворами. В первом случае личинки поедают отмершую плоть, а взамен выделяют вещество, способное заживлять серьезные раны. Однако этот метод только начинает набирать популярность, хотя применялся он еще в годы Первой мировой войны.
Во втором случае пораженное место просто обрабатывают ферментами, расщепляющими мертвый кожный покров, после чего он отслаивается сам.
Любая хирургическая обработка язв на ноге не считается операцией. Конечно, если диабетическая стопа запущена до последних стадий и уже никакое лечение не способно дать положительные результаты, производят ампутацию.
Период восстановления после операции для каждого пациента индивидуален. Он зависит от особенностей организма и отношения к заболеванию.
Source: antirodinka.ru
Читайте также
Вид:


Источник


