Лечение молочных желез во время беременности
Добрый день читатели и гости сайта «Семья и детство». Сегодня поговорим о такой проблеме, как мастит при беременности. Мастит – это проблема, с которой в большинстве случаев сталкиваются женщины в лактационный период. Поэтому такое заболевание, появившееся во время беременности, скорее, исключение, чем закономерное правило. Но, несмотря на это, мастит вполне может возникнуть у будущей мамочки, доставляя ей массу неудобств и осложнений.
Диагностируют его чаще всего у женщин в возрасте 18-35 лет. Правда, в медицинской практике существуют случаи заболевания даже у представительниц прекрасного пола 15-50 лет. Но период, приходящийся на 18-35 лет, сопровождается гормональной активностью, что иногда является причиной возникновения мастита.
Воспаление молочной железы
Само по себе такое заболевание, как мастит, представляет собой острые или хронические проявления в виде воспаления паренхимы, и также тканей молочной железы. В зависимости от состояния и поражения железы, разделяют послеродовой или не лактационный мастит, а также так называемая грудница, для которой характерно воспаление сосков. Что касается симптоматики, то признаки данного заболевания практически аналогичны маститу лактационного характера и проявляются они уже после родов.
Женщину определенно должны насторожить следующие симптомы:
• ощутимые плотные области в молочных железах;
• болевые ощущения;
• ассиметричное увеличение грудных желез;
• покраснение кожи вокруг сосков и в местах уплотнения;
• повышенная температура тела;
• общее недомогание, слабость.
Вышеперечисленные симптомы влияют на общее самочувствие женщины. И это заболевание может нести серьезную угрозу и для будущей мамы, и для плода, особенно, если беременность наступила в возрасте после 35 лет. Запускать мастит ни в коем случае нельзя.
Следует обращать внимание на подозрительные симптомы и своевременно предпринимать соответствующие меры. Это позволит предотвратить нежелательные последствия. Поэтому при первых проявлениях заболевания во время беременности, особенно после 35 недели, необходимо обратиться за квалифицированной помощью, и как можно быстрее получить лечение.
Если мастит выявлен своевременно и лечение не принесет вреда здоровью беременной женщине, то возможность грудного вскармливания в будущем не исключается. Но стоит обратить внимание, что самым опасным может быть стадия гнойного мастита.
В такой ситуации существует реальная угроза инфицирования плода вплоть до прекращения беременности. И одной госпитализацией в этом случае не обойтись. Вероятнее всего, потребуется полноценная операция и эффективное лечение после ряда обследований.
Советую Вам почитать «Справочник беременной женщины». Книга доступна для скачивания БЕСПЛАТНО
Провоцирующие факторы
Воспаление грудной железы во время беременности могут провоцировать следующие факторы:
1. мастопатия, которая проявилась до начала беременности;
2. аномалии или дефекты в развитии молочных желез;
3. осложнения и патология беременности;
4. заболевания, следствием которых может быть снижение иммунитета;
5. травмы грудных желез;
6. возраст после 35-40 лет.
Виды не лактационного мастита при беременности
Этот вид заболевания, возникающий во время беременности, делится на острый мастит и хронический, который в большинстве случаев имеет скрытую форму. И по мере того, как проявляется воспалительный процесс, симптомы заболевания непременно усилятся, и будут заметно отличаться своим интенсивным характером.
Острая форма мастита без правильного и своевременного лечения может стать причиной возникновения гнойного процесса, для которого характерно очень тяжелое течение. В этом случае требуется госпитализация пациентки в стационар.
Хронический мастит обычно выступает следствием не долеченной острой формы заболевания. Также для него характерно рецидивирующее состояние при гормональных нарушениях, охлаждении и ослаблении защитных функций организма.
Лечение мастита у беременных
Стоит понимать, что проявление этого заболевания в период, когда женщина вынашивает ребенка, особенно после 35 недели, очень непредсказуемо и опасно. Ведь легкая форма мастита может достаточно быстро перерасти в серьезное воспаление и это будет серьезной угрозой для жизни и развития плода. Сложные и запущенные состояния, к счастью, встречаются редко, и, как показывает врачебная практика, виной тому является несвоевременное или неправильно подобранное лечение.
Беременные женщины должны понимать, что, чем раньше начать лечение мастита, тем меньше будет проблем в будущем. Перед самыми родами, после 35 недели, необходимо внимательно следить за тем, что происходит с грудью. Именно своевременный и адекватный подход позволит предотвратить развитие гнойных процессов.
Любое лечение, которое назначается в период беременности должно быть безопасным, эффективным и тщательно обдуманным, чтобы не нанести вреда будущей мамочке и малышу. Ведь только это позволит беременной женщине, которая переступила срок 35 недель, спокойно доносить малыша, предупредить инфицирование плода, а также гарантированно обеспечить будущее кормление грудью.
Крайние меры
К сожалению, не обходится и без опасных гнойных состояний, требующих проведение антибактериальной терапии параллельно с хирургическими операциями. В таких случаях хирург непременно вскрывает имеющийся гнойник, иссекает некротические ткани и очищает полость грудной железы. Возможность кормления грудью после этих операций может сохраниться, а может и навсегда исчезнуть. Но лечение предстоит, несомненно, долгое.

Народная медицина
Помимо традиционных методов лечения мастита, существуют и народные. Их применение целесообразно, если признаки незначительные, а к врачу беременная сможет попасть через день-два, но не стоит затягивать весь процесс на недели. Для начала необходимо подвязать, зафиксировать больную грудь, а в течение дня обрабатывать ее ихтиоловой мазью, не допуская сильных растираний.
Если после подобных манипуляций облегчение так и не наступило, требуется медицинская помощь.
Также может хорошо помочь спиртовой компресс и накладки с касторовым маслом. Эти средства следует использовать только в качестве экстренной помощи.
Облегчить состояние может компресс на основе сока алоэ, каланхоэ и моркови. Однако такое лечение обязательно должно быть согласовано с врачом. Особенно, если речь идет о 35 неделе беременности. Если существует возможность попасть на прием к врачу, не стоит откладывать с визитом.
Профилактические меры
Соблюдая некоторые правила, рекомендации и придерживаясь определенных мер профилактики, можно избежать появления такого заболевания, как мастит. Но для этого необходимо придерживаться следующего:
• вовремя проходить обследование внутренних органов, и если есть повод для беспокойства, пройти необходимое лечение;
• следить за состоянием здоровья в целом, повышать иммунитет и защитные силы организма;
• изучить технику прикладывания ребенка к груди;
• во время беременности готовить грудь к предстоящему кормлению: массажи, контрастный душ, растирание сосков плотной тканью;
• самое главное правило профилактики – это соблюдение индивидуальной гигиены;
• пересмотреть рацион питания, и по возможности сократить употребляемое количество жирной пищи и кофеина.
Профилактика заболевания должна включать в себя самостоятельный осмотр желез и ежегодное прохождение исследования методом маммографии, особенно женщинам после 35-40 лет.
На сегодня все. Надеюсь статья Вам была полезной. Ставьте «лайк» и делитесь ею с друзьями! До новых встреч.
Другие темы:
- Тонус матки при беременности: как не потерять ребенка
- Головная боль при беременности
- Лучше сцеживаться руками или молокоотсосом?
С Уважением Екатерина Богданова
Сайт «Семья и детство»
Источник
Мастопатией называют патологические изменения в тканях молочной железы, вызванные нестабильностью гормонального фона в женском организме. Заболеванию подвержены представительницы прекрасного пола всех возрастов. Довольно часто патология сопутствует беременности. Происходит это независимо от того, когда был вынесен диагноз — еще при планировании ребенка или уже после зачатия. В любом случае при мастопатии женщина нуждается в грамотном обследовании и адекватном лечении.
Причины мастопатии во время беременности
Главный провоцирующий фактор для развития мастопатии — гормональная «поломка» в организме, вот почему это заболевание нередко дает знать о себе именно после наступления беременности. В качестве второстепенных причин патологии врачи видят такие факторы:
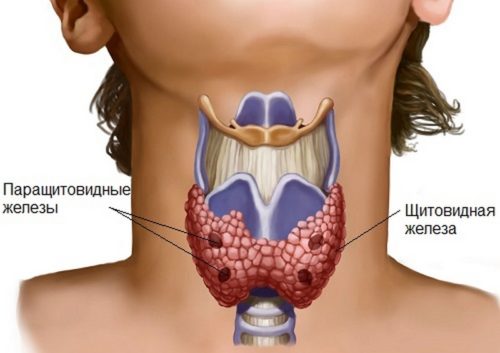
- дисфункция щитовидной железы (нехватка йода чаще всего);
- сильные ушибы грудной клетки;
- многочисленные аборты;
- высокий уровень стресса в повседневной жизни;
- дисфункция печени, почек и надпочечников,
- наследственность;
- длительное отсутствие секса;
- беременность после 30 лет;
- ношение неудобного бюстгальтера, чрезмерно сдавливающего грудь.
Кроме того, мастопатия в некоторой степени является отражением повседневных вредных привычек:
- перекусы на бегу, скудный рацион, где преобладают полуфабрикаты и продукты из разряда ГМО;
- курение;
- злоупотребление алкогольными напитками.
Мастопатия во время беременности: виды заболевания
В классификации мастопатии выделяют несколько разновидностей заболевания:
- инволютивная — имеет самое непосредственное отношение к состоянию гормонального баланса в организме. При постоянном дефиците женских гормонов железистая ткань груди начинает истончаться. Болезнь может протекать и без осложнений, но ее лечения это не отменяет. Этот вид заболевания не обходит стороной даже совсем молоденьких девушек, а также тех, кто еще не рожал. Лечение инволютивной мастопатии считается своевременным, если все необходимые меры приняты до перерождения мягких тканей;
- фиброзная — фиброзная ткань молочной железы начинает разрастаться, что доставляет больной очень неприятные ощущения. По мере развития патологии пораженная грудь увеличивается в размерах, а из сосков начинает выделяться серозное вещество. На почве нарушенного кровообращения в железе поздние стадии фиброзной мастопатии осложняются какой-либо инфекцией. Внешне это проявляется отеком молочной железы, выделением гноя из сосков и повышенной температурой тела;
- железисто-фиброзная — принадлежит к разряду диффузных нарушений. Железистый компонент молочной железы начинает бесконтрольно разрастаться, вовлекая в этот патологический процесс и железы, которые отвечают за выработку грудного молока;
- диффузно-железистая — заболевание поражает только некоторые участки в тканях груди. В местах ее локализации формируется и начинает расти кистозный компонент: полость с жидким содержимым внутри. Такие образования способны кальцинироваться. Как только это происходит, запускается механизм озлокачествления здоровой ткани;
- диффузная мастопатия — патология возникает в результате тяжелых гормональных нарушений в организме из-за повышенной секреции эстрогена и нехватки прогестерона. По мере развития болезни молочная железа подвергается повсеместному разрастанию соединительной ткани;
- кистозная — наиболее распространенное заболевание по сравнению с остальными видами. Внутри молочной железы образуются кисты доброкачественной природы. Они наполнены жидким секретом, а снаружи их разграничивает грубая соединительная ткань;
- узловая — чаще всего поражает одну грудь. Внутренние ткани молочной железы при такой патологии испещряются болезненными фиброзными узлами и кистами. Меняется и структура самих тканей — от дольчатости до уплотненных тяжей;
- фиброзно-кистозная — доброкачественная форма заболевания, которому больше остальных подвержены женщины с возрастными рамками от 30 лет до наступления климакса. Главный симптом — появление плотных фрагментов соединительной ткани, которые впоследствии могут перерождаться в заполненные жидкостью кисты. У женщин, встретивших менопаузу, такое нарушение встречается очень редко. Фиброзно-кистозную мастопатию, зародившуюся до беременности, обнаружить довольно трудно, поскольку долгое время болезнь протекает бессимптомно и диагностируется гораздо позже, уже после зачатия.
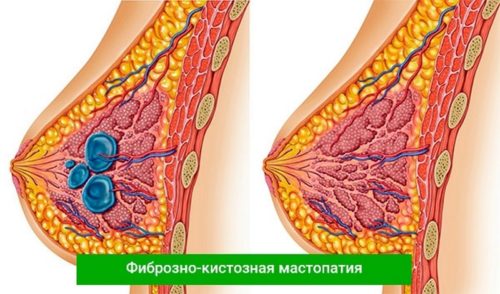
Мастопатия поражает преимущественно обе молочные железы, чем в корне отличается от других патологий этого органа (мастита, рака), которые носят односторонний характер. Однако и здесь бывают исключения, поскольку узловая мастопатия при беременности почти всегда поражает только одну молочную железу.
Симптомы мастопатии при беременности
Довольно часто беременность и мастопатия — это два параллельных процесса. Как будет развиваться воспаление в груди будущей мамы, зависит от многих факторов:
- Мастопатия молочной железы при первой беременности женщины возрастом до 30 лет протекает в легкой форме и никак не влияет на течение гестации при условии, что у женщины нет сопутствующих заболеваний, а гормональный фон претерпел незначительные изменения.
- При хронической мастопатии, которая появилась еще до наступления беременности, а также у будущих мам, перешагнувших 30-летний рубеж, диагностируют состояние средней степени тяжести.
- Дополнительные патологии и кардинальная перестройка гормональной системы без учета возраста влияют на прогресс мастопатии самым негативным образом — заболевание протекает тяжело. Особенно плохой прогноз у женщин, страдающих нарушением работы других органов эндокринной системы (щитовидной железы и паращитовидных желез).

Врачи называют универсальные симптомы, по которым можно догадаться о наличии мастопатии у беременной, невзирая на ее возраст, вид патологии и характер ее течения:
- явственное ощущение налитой и тяжелой груди, которое будет сопровождать больную всю беременность;
- плотные образования в одной или обеих молочных железах, которые будущая мама может прощупать самостоятельно;
- не всегда, но во многих случаях наблюдаются выделения из соска пораженной молочной железы;
- мастопатия при беременности на ранних сроках сопровождается довольно сильными болями.
Если к мастопатии присоединилась инфекция, на это укажут высокая температура тела, общая слабость, постоянная усталость и сонливое состояние.
Мастопатия или беременность: как отличить
Сразу после оплодотворения женский организм начинает активно вырабатывать пролактин. Под влиянием этого гормона происходит подготовка к периоду грудного вскармливания: перестраиваясь должным образом, молочные железы нагрубают, уплотняются, становятся более тяжелыми и чувствительными. Эти симптомы характерны и для мастопатии. Как же отличить особое физиологическое состояние от патологии?
Метаморфозы, связанные с беременностью, завершаются с приближением второго триместра, поэтому грудь становится менее напряженной и уже не так сильно болит. Кроме того, наличие пролактина в организме не способствует формированию узлов. Такие образования присущи только мастопатии и они, как правило, сохраняются у женщины на протяжении всей беременности.
Наступает ли беременность во время мастопатии
Как мы уже выяснили, при наличии мастопатии можно смело говорить о каком-либо гормональном нарушении в организме. Тогда возникает закономерный вопрос: если гормоны «шалят», возможна ли беременность?
Для осуществления зачатия необходимо сбалансированное соотношение эстрогена и прогестерона, а перевес данных гормонов в любую сторону шансы на беременность снижает. Но как бы там ни было сама по себе мастопатия в большинстве случаев не может воспрепятствовать зарождению новой жизни. В таком вопросе нужно непременно учитывать и наличие сопутствующих факторов:
- возраст (шансы забеременеть после 35 лет существенно снижаются);
- запущенность болезни;
- наличие осложнений;
- концентрация гормонов;
- психологический настрой женщины.
Несколько завышенный уровень эстрогенов не всегда оказывает негативное влияние на репродуктивную функцию женщины. Тем не менее специалисты уверены, что всякая беременность нуждается в тщательном планировании и предварительном медицинском обследовании.
Поможет ли беременность при мастопатии
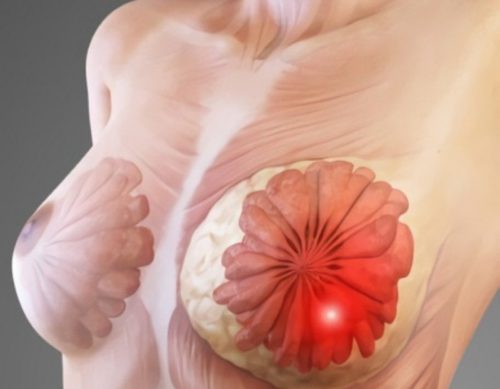
Чаще всего патология молочных желез появляется на почве повышенного содержания эстрогенов в крови и пониженного — прогестерона. В случаях, если концентрация эстрогенов при беременности остается в рамках нормы, а прогестерона не хватает, развитие неприятного заболевания усугубляется. Не исключены осложнения, когда к основному патологическому процессу подключается гнойное воспаление или перерождение здоровых клеток железистой ткани в злокачественные.
Точно сказать, какие плоды принесет союз мастопатии и беременности в каждом конкретном случае довольно трудно. Тем более что во многом ситуация зависит от таких факторов:
- возраст будущей мамы;
- какая по счету беременность, как протекали и закончились предыдущие;
- когда начала болеть грудь (до или после наступления беременности);
- исходное состояние гормональной системы;
- наличие сопутствующих заболеваний или осложнений;
- хронические заболевания;
- семейная история болезней;
- экологические и климатические особенности региона, в котором живет беременная.
Это теория, а практика в свою очередь подтверждает возможность лечения мастопатии беременностью. Уникальное явление можно объяснить так:
- в период гестации женский организм производит антитела, которые блокируют зарождение и развитие патологических процессов в тканях молочных желез;
- беременность в целом настраивает все органы и системы организма на естественное восстановление, что, без сомнения, касается и груди;
- в процессе физиологической подготовки молочных желез к предстоящему грудному вскармливанию эпителиальная ткань в груди активно разрастается, что самым естественным путем устраняет все образования мастопатической природы;
- если поддерживать процесс лактации не менее 6 месяцев, фиброзные уплотнения начинают рассасываться и в конце концов исчезают бесследно.
Историй, когда мастопатия прошла при беременности, очень много. Но в такой ситуации есть свои подводные камни — не исключены рецидивы заболевания уже после рождения ребенка, когда женщина будет слишком занята малышом и не сможет уделить своему здоровью достаточно внимания.
Как мастопатия влияет на беременность
Патологическая деформация тканей молочных желез при мастопатии не оказывает какого-либо негативного влияния на растущий в утробе матери плод, а вот на здоровье женщины может отразиться существенно. Последствия могут быть самыми плачевными, когда пораженные мастопатией внутренние ткани груди под влиянием половых гормонов начинают перерождаться. В результате на месте доброкачественной и хорошо поддающейся лечению мастопатии развивается раковая опухоль.
Тем не менее прогнозы излечения от мастопатии в общем благоприятные. На почве фиброзно-кистозной и узловой форм патологии беременность протекает совершенно спокойно, а после родов в большинстве случаев все узелки и плотные участки исчезают. Единственное требование к будущей маме: каждые 3 месяца приходить на УЗИ, чтобы у лечащего врача была возможность отслеживать динамику уплотнений.

Наличие мастопатии никак не влияет на лактацию при условии, что не сопровождается гнойными осложнениями. Если к фиброзно-кистозной форме заболевания присоединяется воспалительная инфекция с образованием гноя, кормить ребенка грудью после родов нельзя. Малыша в этом случае сразу переводят на адаптированное молочное питание, хотя не исключено, что мама сможет предложить ему грудь позже, когда вылечится.
Безгнойная мастопатия не препятствует грудному вскармливанию, но осложнения не исключены. Так, более чем в 50% случаев молодые мамы сталкиваются с так называемым лактационным маститом, который является результатом застоя молока в протоках грудной железы. Застой способствует развитию воспаления в груди. Для устранения проблемы нужно массировать пораженную грудь и сцеживаться. Однако при наличии мастопатии этот процесс может затянуться на неопределенное время.
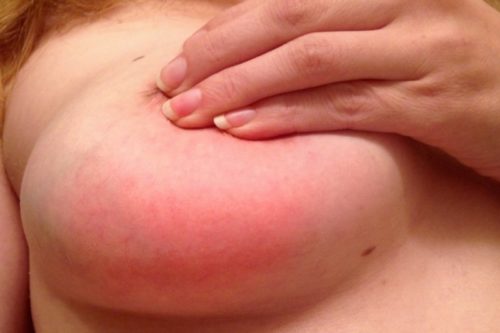
Поскольку анатомическое строение молочной железы уже подверглось определенным изменениям на почве мастита, к застою молока в большинстве случаев присоединяется инфекция, что грозит развитием гнойного мастита. Опасность в том, что женщина может не сразу заметить примеси гнойного выпота в молоке, поэтому вредоносная масса попадает в организм крохи.
По отзывам врачей, мастопатию и беременность нельзя назвать взаимоисключающими понятиями, тем более что при отсутствии осложнений нормально протекающая лактация способствует бесследному устранению симптомов патологии.
Диагностика мастопатии при беременности
Подтвердить наличие мастопатии у женщины в положении возможно на основании результатов комплексного обследования, в рамках которого проводят следующие мероприятия:
- визуальный осмотр и прощупывание пораженной молочной железы в то время как пациентка стоит и лежит;
- УЗИ молочных желез. Обследование при помощи ультразвука помогает найти уплотнения и узнать их состав (плотные или с жидкостью внутри). Актуально для женщин моложе 30 лет, поскольку с возрастом ткани груди уплотняются, что усложняет диагностику;
- анализ крови, чтобы оценить состояние гормонального фона;
- маммография для женщин от 30 до 40 лет. Для плода процедура совершенно не опасна;
- аспирация. Узелковое уплотнение в груди протыкают тонкой иглой. Выделение жидкости свидетельствует о наличии кисты. Беременным эту процедуру назначают редко;
- биопсия. Маленький фрагмент «неблагонадежных» тканей исследуют на предмет более опасных заболеваний, чем мастопатия (при подозрении на онкологию, например). Во время беременности биопсия показана только в исключительных случаях.
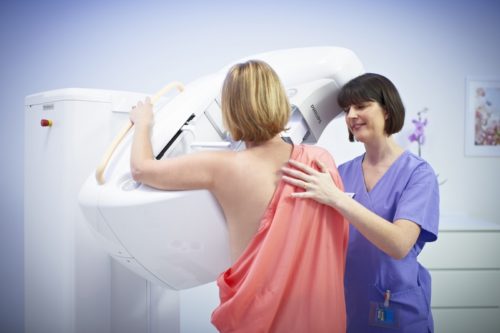
Как лечить мастопатию при беременности
Лечение патологии на фоне беременности по большей части щадящее и преследует несколько целей:
- купирование болевых ощущений;
- нейтрализация фибром, кист и прочих патологических образований в тканях молочной железы;
- нормализация и баланс гормонального фона у будущей мамы с непременной оптимизацией уровня эстрогенов в крови;
- устранение заболеваний эндокринной природы;
- ликвидация воспалительных реакций в организме;
- проведение поддерживающей терапии печени, почек, сердечно-сосудистой системы;
- укрепление иммунитета будущей мамы (витаминотерапия).

Беременность не является болезнью, тем не менее это специфическое состояние накладывает жесткие ограничения на список медикаментов, которые обычно используют при лечении мастопатии. Ниже приведены краткие сведения о препаратах, не оказывающих негативного влияния на плод, но в значительной мере улучшающих самочувствие будущей мамы при мастопатии:
- Прожестожель — лекарственное средство на основе прогестерона. Его наносят на пораженную грудь, и действие его носит локальный характер;
- натуропатические успокоительные препараты. Обладают накопительным седативным эффектом, поэтому принимают их курсами (Нотта);
- поливитаминные комплексы;
- гомеопатические средства.

Напоследок отметим, что коррекция состояния беременной при мастопатии индивидуальна. Дело в том, что в некоторых случаях отсутствие лечения не оказывает какого-либо отрицательного влияния на плод и самочувствие будущей мамы. В то же время осложнения или быстрый прогресс мастопатии являются для специалистов настораживающими факторами, поскольку служат пусковым механизмом для развития онкологических процессов. Самый оптимальный вариант — тщательно планировать родительство и лечить мастопатию до наступления беременности.
Источник



