Лечение ложных суставов ребер
Ложный сустав – это патологическое состояние, сопровождающееся нарушением непрерывности трубчатой кости и возникновением подвижности в несвойственных ей отделах. Часто имеет малосимптомное течение, проявляется наличием подвижности в необычном месте и болью при опоре на пораженную конечность. Диагностируется по результатам объективного осмотра и данным рентгенологического исследования. Лечение в основном хирургическое. Проводится операция остеосинтеза, а при ее недостаточной эффективности — костная пластика.
МКБ-10
M84.1 Несрастание перелома [псевдартроз]

Общие сведения
Ложный сустав – патологическое состояние, сопровождающееся нарушением непрерывности трубчатой кости и возникновением подвижности в несвойственных ей отделах. Посттравматические (приобретенные) ложные суставы развиваются после 2-3% переломов, чаще всего образуются на большеберцовой, лучевой и локтевой кости, реже – на плечевой и бедренной. Врожденный ложный сустав локализуется на костях голени, составляет 0,5% всех врожденных аномалий опорно-двигательного аппарата.
Причины
Приобретенный ложный сустав – осложнение после перелома кости, обусловленное нарушением процесса сращения отломков. Вероятность развития патологии увеличивается при внедрении мягких тканей между отломками, значительном расстоянии между костными фрагментами, недостаточной или рано прекращенной иммобилизации, преждевременной нагрузке, местном нарушении кровоснабжения и нагноении в области перелома.
Риск возникновения патологии возрастает при нарушениях обмена веществ, эндокринных и инфекционных заболеваниях, нарушениях кровообращения вследствие шока или кровопотери, множественных переломах, тяжелой сочетанной травме, нарушениях иннервации в зоне перелома. Причиной развития врожденных ложных суставов является нарушение питания и иннервации соответствующего сегмента конечности во внутриутробном периоде.
Патанатомия
При приобретенных ложных суставах щель между костными фрагментами заполнена соединительной тканью. Структура длительно существующих ложных суставов постепенно меняется. Концы отломков покрываются хрящом, становятся более подвижными. В области щели образуется покрытая капсулой и заполненная синовиальной жидкостью суставная полость. При врожденной патологии пораженная область заполнена не до конца сформированной костной тканью, которая не может выдержать нагрузку на конечность.
Классификация
По этиологии:
- приобретенные;
- врожденные.
По виду:
- фиброзные ложные суставы без потери костного вещества;
- истинные (фиброзно-синовиальные);
- ложные суставы с костным дефектом (потерей костного вещества).
По типу формирования:
- нормотрофические;
- атрофические;
- гипертрофические.
Симптомы ложного сустава
Приобретенный вариант патологии возникает на месте перелома, сопровождается более или менее выраженной подвижностью кости в необычном месте. Если ложный сустав образуется на одной из двух костей сегмента конечности (например, на лучевой кости при целой локтевой), симптомы могут отсутствовать или быть слабо выраженными. Пальпация, как правило, безболезненна, значительная нагрузка (например, опора на ложный сустав нижней конечности) обычно сопровождается болью. Врожденный ложный сустав характеризуется более выраженной подвижностью. Патология выявляется, когда ребенок учится ходить.
Диагностика
Диагноз выставляется травматологом-ортопедом на основании анамнеза, клинической и рентгенологической картины, а также времени, прошедшего с момента травмы. Если прошел средний срок, необходимый для сращения данного вида перелома, говорят о замедленной консолидации. В случае, когда средний срок сращения превышен в два и более раза, диагностируется ложный сустав. Такое деление в травматологии и ортопедии достаточно условно, но, вместе с тем, имеет большое значение при выборе тактики лечения. При замедленной консолидации остается шанс на сращение. При формировании ложного сустава самостоятельное сращение невозможно.
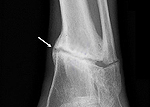
Для подтверждения диагноза выполняется рентгенография в двух (прямой и боковой) проекциях. В некоторых случаях делают рентгенограммы в добавочных (косых) проекциях. На снимках выявляется отсутствие костной мозоли, сглаживание и закругление концов костных фрагментов, возникновение замыкательной пластинки на концах отломков (закрытие полости в центре трубчатой кости). На рентгенограмме атрофического ложного сустава определяется коническое сужение концов костных фрагментов, на снимке гипертрофического ложного сустава – утолщение концов отломков и неровные контуры щели. При истинном ложном суставе конец одного отломка становится выпуклым, а другой вогнутым.

КТ таза. Ложный сустав шейки бедренной кости справа.
Лечение ложного сустава
Консервативная терапия неэффективна. Операцией выбора является малотравматичный компрессионно-дистракционный остеосинтез (наложение аппарата Илизарова). При отсутствии результата выполняют костную пластику или резекцию концов костных фрагментов с их последующим удлинением. Лечение врожденного ложного сустава комплексное, включает в себя операцию в сочетании с физио- и медикаментозной терапией, направленной на улучшение питания тканей в области поражения.
Литература 1. Травматология и ортопедия/ под ред. Корнилова Н.В. — 2011 2. Ложные суставы: клинические рекомендации/ Общероссийская общественная организация Ассоциация травматологов-ортопедов России (АТОР) — 2016 3. Ложные суставы костей/ Гайдуков В.М. — 1998 | Код МКБ-10 M84.1 |
Ложный сустав — лечение в Москве
Источник
МКБ-10

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Определение ложного сустава
Ложный сустав – это тяжелая патология, выражающаяся в подвижности тех отделов кости, которые анатомически к этому не предрасположены. При этом в местах образования вторичного сустава нарушена целостность костных тканей и остеопарация (естественная способность костей к регенерации).
Дефект может быть врожденным и приобретенным. На первых порах осложнение после перелома очень часто протекает без выраженной симптоматики, поэтому врачебная практика в большинстве случаев сталкивается с тяжелыми (запущенными) случаями формирования ложного сустава.
Причины образования ложного сустава
 Патология образуется в случае, если естественному восстановлению целостности кости мешают определенные факторы:
Патология образуется в случае, если естественному восстановлению целостности кости мешают определенные факторы:
- недостаточная или неправильная репозиция фрагментов кости;
- расхождение костных фрагментов после проведенной репозиции;
- слишком слабая фиксация переломов со смещением или преждевременный отказ от фиксирующих конструкций;
- лечение с помощью скелетного вытяжения (перерастяжение отломков);
- слишком сильные нагрузки на область с переломом;
- нагрузки на конечность с переломом, отягощенным смещением, до полного его заживления;
- гнойные и инфекционные процессы в области сращения костных отломков;
- слишком обширное удаление образовавшихся обломков кости;
- замедленный процесс кровообращения кости в результате травмы;
- фоновая слабость организма: замедленный метаболизм, дефицит витаминов, нарушение режимов сна и питания, сопутствующие заболевания.
Одной из причин нарушения сращения переломов является беременность. Так как в период вынашивания плода у женщины меняется и гормональный фон и процессы метаболизма, репаративная регенерация костей может протекать без положительных результатов.
После перелома шейки бедра часто возникают проблемы с надкостницей, в результате которых также образуется ложный сустав.
Симптомы
Уже сформировавшуюся патологию ложного сустава можно определить визуальной диагностикой:
- сильное искривление прямой кости в районе повреждения;
- при оказании давления на больную конечность, место со вторичным образованием будет подворачиваться и приходить в неестественную позицию, так как мышцы очень слабы, а кость не выполняет опорную функцию.
 Плечевая кость с ложным суставом
Плечевая кость с ложным суставом
Признаки, которые проявляются в период формирования патологии:
- незначительные болевые ощущения в течение лечения (даже по окончании среднего срока сращивания костей);
- деформация в области с нарушением целостности костных тканей;
- аномальная мобильность кости;
- деградация мышц поврежденной конечности;
- минимальная подвижность суставов, расположенных нише и выше повреждения;
- отечность травмированной конечности ниже области перелома;
- укорочение конечности;
- на рентгеновском снимке прослеживается смещение в месте несросшегося перелома.
Если дефект образуется на одной кости в двухкостной системе, больной может даже не догадываться о развитии псевдоартроза.
Ложный сустав или не срастающийся перелом
Несрастание костных тканей по своим клиническим признакам напоминает псевдоартроз, так как тоже протекает с подвижностью костных обломков. Но при этом ложный сустав отличается образованием пробки, закрывающей костномозговой канал, а также соединительной тканью, наличие которой наблюдается между отломками в первой половине среднего срока сращивания.
Ложные суставы и несросшиеся переломы зачастую сопутствуют друг другу, так как образование первого вытекает из второго.
Классификации и виды патологии
 По этиологии:
По этиологии:
- врожденный;
- приобретенный патологический;
- приобретенный посттравматический.
По типологии повреждающего элемента:
- механической природы;
- огнестрельной природы.
По клиническому выражению:
- формирующийся (наблюдается по истечении срока срастания кости и сопровождается появлением болей при пальпации и в динамике; на рентгеновском снимке можно увидеть характерный зазор в месте перелома и периостальную мозоль);
- фиброзный (приходится на период образование фиброзного вещества, заполняющего щель в месте перелома);
- некротический (формируется как результат огнестрельного ранения, но также может образоваться, если у пострадавшего наблюдается склонность к костному некрозу);
- псевдоартроз костного регенерата (является результатом некорректно оказанной медицинской помощи, когда происходит излишнее вытяжение конечности, недостаточная фиксация или удаление сколотых сегментов, нарушающее анатомическое строение кости);
- истинный ложный сустав (характерен для однокостных отделов конечностей в паталогически подвижных местах; осколочные концы костей шлифуются, после чего на них формируется хрящ, а зазор заполняется суставной жидкостью.

По активности формирования костных тканей:
- гипертрофические (если на конечность оказывается постоянное опорное давление или окружающая сосудистая сетка не утратила своих функций, поврежденные части кости начинают регенерироваться и разрастаться);
- аваскулярные (если сосуды были повреждены, а кости не показывают тенденций к росту, диагностируется аваскулярное отклонение).
По наличию воспалений:
- нагноения;
- инфекции;
- гнойные инфекции (провоцируемые присутствующими в месте повреждения инородными телами или свищами с гнойным содержимым).
Диагностика
Что такое диагностика ложного сустава? В первую очередь это визуальный анализ состояния больного. Лечащий врач осматривает место повреждения, устанавливает момент получения травмы (с целью определить прошел ли средний срок сращения), и составляет клиническую картину.

Заключительный этап диагностики – рентген. Именно на основе рентгеновского снимка больному ставят точный диагноз.
Лечение
Ложный сустав может лечиться консервативным методом, при помощи специальных лекарств и электростимуляции. Но эти методы применяются лишь на начальном этапе формирования патологии.
Если вторичный сустав уже оформился, требуется оперативное вмешательство. Оно заключается в остеосинтезе в комбинации с пластикой костей.
 скрепление костей с помощью пластины
скрепление костей с помощью пластины
Принципы хирургического лечения ложного сустава заключаются в следующем:
- проводится не ранее, чем через полгода или год после заживления травмы;
- при переломе шейке бедра восстанавливается опорная ось, дабы не допустить развития хромоты;
- обломки кости сопоставляются максимально точно, чтобы не допустить рецидива;
- концы обломочных частей кости подвергаются процедуре освежения (снимаются гипертрофированные костные наросты), восстановления канальцев и иссечению рубцовой ткани).
Самые распространенные методы хирургического лечения – это методы Чаклина и остеосинтез трансплантатами.
Профилактика

К сожалению, предотвратить образование ложного сустава невозможно. Единственным эффективным методом профилактики и одновременно лечения приобретенных дефектов костных тканей является корректная медицинская помощь, проявляющаяся в фиксации переломов.
Строго запрещается снимать гипс раньше положенного срока, чтобы не спровоцировать излишнюю нагрузку, ведущую к образованию вторичного сустава. Поддержание иммунитета организма также помогает избежать отклонений при сращивании переломов, так как иммунная система влияет на регенеративные способности тканей организма.
Источник: https://PerelomaNet.ru/perelomy/lozhnyj-sustav.html
Механизм развития
Заболевания акромиально ключичного сустава традиционно связаны с превышением нагрузки на сочленение. Особенно подвержены данным недугам люди, чья работа связана с регулярным подъемом тяжестей, и профессиональные тяжелоатлеты. В этих случаях с проблемой сталкиваются еще в молодом возрасте.
Распространен и посттравматический артроз. Ему способствуют вывихи и подвывихи конца ключицы, повреждение окружающих сустав связок. Любое нарушение расположения ключицы ускоряет износ сустава, приводит к хроническому воспалительному процессу, появлению отечности. Артроз АКС может быть вызван и ошибками во время хирургического вмешательства или нарушением реабилитационного периода после операции на суставе.
В группу риска входят:
- пожилые люди;
- молодые спортсмены;
- женщины в сложный для организма период климакса;
- пациенты, страдающие артритами инфекционного характера;
- люди с обменными нарушениями.
Какой бы ни была причина артроза, в сочленении поэтапно происходят определенные деформации, а именно:
- плотность костей, образующих данное сочленение, значительно уменьшается;
- хрящи начинают разрушаться;
- в синовиальной полости появляется стойкий воспалительный процесс;
- начинают образовываться ухудшающие течение болезни остеофиты — костные наросты.
Артроз никогда не развивается одномоментно. Это заболевание проходит ряд последовательных стадий, первые из которых даже не беспокоят пациента.
Механизм развития артроза реберных суставов можно представить следующим образом:
- На область сочленения воздействует провоцирующий фактор.
- В полости сустава возникает воспалительный ответ.
- Воспаление повторяется неоднократно и приобретает хронический характер.
- Компенсаторной реакций организма является разрастание соединительной ткани и костных выростов – остеофитов.
- Эти явления нарушают подвижность сочленений и приводят к их деформации.
- Возникает патологический замкнутый круг – воспаление приводит к деформации, а деформация вызывает воспалительный ответ.
Постепенно сустав всё больше изменяет свою форму, начинает сильно болеть. Движения ограничиваются постепенно, и вскоре амплитуда приближается к нулю.
Артроз проявляется рецидивирующими воспалительными процессами в полости суставов – синовитами. Между обострениями пациент не ощущает никаких симптомов, кроме ограничения движений.
Поскольку большая часть ребер имеет по суставу на каждом конце, симптомы артрозов этих сочленений несколько отличаются.
Существуют и общие моменты. Артроз всегда приводит к боли механического ритма:
- Ощущения всегда возникают и усиливаются при нагрузке.
- Боль почти не беспокоит пациента в покое.
- Утренняя скованность в суставах нехарактерна, обычно продолжается не более получаса.
- Иногда симптомы присутствуют только в начале движения – стартовая боль.
- Отечность и покраснение в области суставов носят умеренный характер, иногда совсем отсутствуют.
По мере прогрессирования болезни учащаются явления синовитов и боль становится смешанного ритма. Она может сопровождаться выраженной скованностью и беспокоить пациента на протяжении всего дня.

Остальные проявления болезни следует разобрать на примере поражения конкретных суставов ребер.
Артроз реберно-поперечных суставов возникает чаще, чем в области грудины. Это связано с прямой зависимостью болезни от состояния позвоночника. Остеохондроз, спондилолистез, грыжа диска, спондилоартроз могут вызвать реберно-позвоночный артроз. Разумеется, это происходит, только если причина болезни поразила грудной отдел позвоночника. Именно от него отходят ребра.
Артроз реберно-позвоночных суставов сопровождается следующими симптомами:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Возникает боль в области грудного отдела спины.
- Симптомы усиливаются при глубоком дыхании и движениях в позвоночнике.
- В области позвоночных сочленений возникает отечность тканей и местная болезненность.
- Поперечный отросток становится болезненным, возникает рефлекторный спазм мышц позвоночника.
- Сочленения теряют свою подвижность, и вскоре пациент не может вдыхать полной грудью.
Особенно характерно нарастание клинических проявлений после длительного напряжения спины – в конце рабочего дня, после продолжительного стояния.
Чаще заболевание поражает женщин старше 40 лет. Преимущественно воспаляются суставы в нижней части грудного отдела.
Соединение ребер с грудиной воспаляется гораздо реже. Предрасполагающими факторами могут быть воспалительные заболевания средостенья, травмы, системные заболевания.
В результате болезни наблюдается следующая клиническая картина:
- Боль возникает посредине грудной клетки – по краю грудины.
- Максимальный вдох может сопровождаться выраженной болезненностью.
- Суставы воспаляются незначительно, поскольку их суставная полость очень мала.
- При пальпации можно прощупать некоторую отечность и определить болезненность.
- Рефлекторного мышечного спазма не наблюдается.
- Ограничение движений происходит только спустя длительное время.

Эта патология имеет более доброкачественное течение. Даже выраженный артроз редко серьезно ограничивает движения в груди и приводит к значительным деформациям.
Однако боль, которая сопровождает болезнь, требует проведения лечения всеми доступными методами.
Причины вывиха грудинно-ключичного сустава:
- спортивные травмы;
- непрямое воздействие на руку или плечо (сильный удар в область грудной клетки, падение, резкий поворот);
- слабый костно-мышечный аппарат (например, у пожилых людей);
- дегенеративно-дистрофические заболевания позвоночника и суставов (остеохондроз).
Характеристика грудино-ключичного сустава:
- сустав образован грудинным концом ключицы и ключичной вырезкой грудины;
- в полости сустава находится суставной диск;
- суставная капсула укрепляется связками спереди и сзади, снизу и сверху.
Сочленение похоже на шар, его поверхности седловидной формы. Движение в суставе совершается:
- вперед-назад;
- вверх-вниз;
- вокруг своей оси.
При травме повреждение происходит в убывающей последовательности:
- внутрисуставной диск и его связка;
- передняя и задняя грудинно-ключичная связка;
- межключичная и реберно-ключичная связка травмируются реже.
Вывих грудинного конца ключицы происходит в трех направлениях:
- вперед – предгрудинный вывих;
- назад – загрудинный вывих;
- кверху – надгрудинный.

Вывих ключицы происходит вместе с хрящевым диском. В зависимости от точки приложения силы и направления травмируется сумочно-связочный аппарат в переднем, заднем или верхнем отделе сочленения, куда и смещается конец ключицы.
При неполном вывихе происходит разрыв акромиально-ключичной связки. Вывих акромиального конца ключицы встречается в 3-5% случаев от всех вывихов. Он бывает полным и неполным. При неполном происходит разрыв акромиально-ключичной связки, при полном добавляется разрыв ключично-клювовидной связки. Конец ключицы отходит вверх и назад.
Разновидности вывихов в зависимости от времени образования:
- острый;
- застарелый;
- рецидивирующий;
- врожденный.
По степени выраженности:
- растяжение;
- подвывих;
- вывих.
Как и при деформирующем артрозе другой локализации, факторы вызывающие патологию описываемых сочленений, могут значительно отличаться у разных пациентов. Возможные причины остеоартроза:
- Пожилой возраст.
- Женский пол.
- Период менопаузы.
- Наследственная предрасположенность.
- Высокие нагрузки на верхнюю конечность.
- Травмы соответствующего сочленения.
- Обменные заболевания.
- Артриты инфекционной природы.
Перечисленные факторы могут вызвать патологию как в отдельности друг от друга, так и комбинируясь между собой.
Диагностирование и причины акромиально-ключичного артроза. Лечение.
сустава, лечение. Второй распространенной причиной образования деформирующего артроза плечевого сустава и нижних конечностей являются ушибы, травмы, переломы ключиц.
Избавиться от болевых ощущений и отечности помогают НПВП: Диклофенак, Ибупрофен, Вольтарен. Такие методы позволяют усилить кровообращение, насытить организм полезными элементами, повысить иммунитет.
Она выполняет несколько важных функций для сустава: защитную, амортизационную, двигательную. Зачастую больной может испытывать непостоянные боли нижних конечностей, которые начинают сильнее проявляться в холодный период времени, образование покраснения или отечности (припухлости).
Остеоартроз возникает в результате старения организма. Со временем у человека суставы изнашиваются из-за определенных факторов:
- травмирования;
- ушибов;
- нагрузок;
- перелома грудино-ключичного отдела.
Все они способны негативно сказаться на состоянии гиалинового хряща, уменьшить его амортизацию и тем самым увеличить нагрузку на плечи.
Диагностирование и причины акромиально-ключичного артроза. Лечение.
Избавиться от болевых ощущений и отечности помогают НПВП: Диклофенак, Ибупрофен, Вольтарен. Такие методы позволяют усилить кровообращение, насытить организм полезными элементами, повысить иммунитет.

Артроз ключично-акромиального и грудино-ключичного сочленений иногда называют артрозами ключицы. Они диагностируются значительно реже, чем плечевой артроз, и их проявления зачастую принимают за проявления последнего. Все 3 вида артрозов плечевого пояса связаны с одинаковыми причинами:
- частые чрезмерные нагрузки на плечи, связанные с профессиональной деятельностью (грузчики, строители, шахтеры, кузнецы), занятиями спортом (тяжелая атлетика, метание ядра, молота, волейбол, баскетбол);
- травмы – вывих плеча, ушиб, перелом ключицы и другие;
- воспалительные процессы в суставной полости (артрит) и околосуставных мягких тканях (плечелопаточный периартрит);
- естественное старение организма, замедление восстановительных процессов, смещение баланса в сторону дегенеративно-дистрофических;
- эндокринные нарушения, гормональный дисбаланс;
- нарушение кровоснабжения и питания сустава, замедление обменных процессов, застойные явления.
Артроз АКС или грудино-ключичного сустава начинается с дегенеративно-дистрофических изменений в гиалиновом суставном хряще, который покрывает суставные поверхности сочленяющихся костей. Это происходит вследствие механического износа, повреждения, активности ряда гормонов, ферментов, медиаторов воспаления.
Одновременно изменяются вязкоэластичные характеристики внутрисуставной жидкости, синовиальная оболочка вырабатывает ее в недостаточных количествах. А из этой жидкости суставной хрящ получает питательные вещества. Хрящ пересыхает и становится шероховатым, что затрудняет движение сочленяющихся костей. Он истончается, местами оголяет костную ткань, пронизанную нервными окончаниями, что сопровождается болевыми ощущениями.
Источник


