Лечение лимфатической системы при отеке ног
Лимфатическая система – это самостоятельная структурно-функциональная единица со своими собственными органами и сосудистой сетью. Очищающая организм от чужеродных агентов и токсических веществ, она нередко претерпевает патологические изменения, что, в свою очередь, приводит к развитию разнообразных осложнений, одним из которых является лимфатический отек (лимфостаз, или лимфедема).
Что собой представляет лимфатический отек?
Расстройство лимфообразования и оттока лимфы по капиллярам вызывает лимфатический отек
Лимфатические отеки – это последствия расстройства процессов лимфообразования и оттока лимфы по капиллярам и лимфомагистралям от тканей конечностей и органов к лимфатическим коллекторам и грудному протоку.
В соответствии с информацией, предоставленной специалистами ВОЗ, лимфатические отеки наблюдаются у 10% населения земного шара.
Развитие лимфостаза сопровождается прогрессирующими отеками, уплотнением подкожной клетчатки, огрубением кожных покровов, гиперкератозом, появлением изъязвлений и трещин.
Коды болезни по МКБ-10 – 189.0, 189.1, 189.8, 197.2, Q82.0.
Причины развития заболевания
Причины появления лимфатических отеков могут быть различными. Расстройства обращения лимфы, ухудшение ее оттока встречаются при сердечной недостаточности, нарушении работы почек, гипопротеинемии.
Лимфостаз может развиться на фоне недостаточности вен хронического характера, являющейся следствием варикозной болезни в стадии декомпенсации, артериовенозных свищей, посттромбофлебитического синдрома. Указанные патологии сопровождаются накоплением большого объема тканевой жидкости и, соответственно, большей потребностью ее выведения. Для того, чтобы справиться с возросшими нагрузками, лимфатические сосуды расширяются, что по мере прогрессирования патологии приводит к снижению их тонуса, развитию клапанной и лимфовенозной недостаточности.
Привести к появлению лимфатических отеков могут и пороки развития лимфосистемы, непроходимость лимфатических сосудов, развившаяся на фоне их повреждения или же сдавливания опухолями или воспалительными инфильтратами. Облитерация одних сосудов в данном случае приводит к расширению и клапанной недостаточности других.
Ухудшение оттока лимфы встречается при сердечной недостаточности
Еще одной причиной развития лимфатических отеков может служить мастэктомия, производимая при раке молочной железы и сопровождающаяся удалением близрасположенных лимфатических узлов с целью снижения рисков метастазирования.
Кроме того, спровоцировать лимфостаз могут:
- рак предстательной железы;
- лимфома;
- удаление лимфатических узлов в области паха и бедер;
- облучение зон регионарного лимфооттока.
Изредка лимфатические отеки могут наблюдаться при:
- хронических лимфангитах, развившихся на фоне инфицирования стрептококками (при флегмоне, роже) и обладающих рецидивирующим течением;
- инфекциях, вызванных паразитами (лимфатический филяриоз).
Классификация
В зависимости о причин, приведших к появлению отеков, лимфостаз подразделяется на первичный и вторичный.
В первом случае патология является следствием неправильного внутриутробного формирования путей, по которым отводится лимфа. Дефект проявляется поражением одной или обеих конечностей, появляется в детстве и прогрессирует в подростковом возрасте.
Во втором случае патология развивается на фоне травм или болезней изначально здоровой лимфатической системы. Отеки появляются, как правило, на одной конечности и обладают посттравматической или воспалительной природой.
В зависимости от области поражения различают:
- лимфатические отеки нижних (верхних) конечностей;
- отеки лица и шеи;
- отеки мошонки у мужчин.
Симптомы
Начальные стадии лимфостаза сопровождаются развитием лимфатических отеков, появляющихся вечером и исчезающих к утру после полноценного отдыха (они, как правило, увеличиваются после физической активности, продолжительного пребывания на ногах, ограничения подвижности на протяжении длительного времени).
Обращение к врачу-лимфологу при первом появлении лимфатических отеков и своевременное лечение способны привести к стойкому регрессу заболевания.
Лимфостаз средней тяжести сопровождается постоянной отечностью, ростом соединительных тканей, уплотнением и повышенным натяжением кожных покровов, болезненностью. Нажатие на отекшие ткани в этом случае оставляет после себя вмятину, не исчезающую на протяжении длительного времени. При поражении конечностей описанные изменения могут сопровождаться повышенной утомляемостью, судорогами.

Болезненность и повышение натяжения кожных покровов сигнализируют о лимфатическом отеке
Тяжелое течение лимфостаза сопровождается необратимыми изменениями оттока лимфы, кистозно-фиброзными изменениями организма, развитием слоновости (многократного увеличения объема конечности). Отеки становятся настолько выраженными, что пораженные области теряют привычные контуры и утрачивают способность к нормальному функционированию.
Кроме того, у больных могут наблюдаться:
- трофические язвы;
- деформирующий остеоартроз;
- контрактуры;
- экзема;
- рожа.
При особо тяжелом течении лимфостаза возможно развитие сепсиса, способного привести к летальному исходу.
Наличие лимфостаза повышает риск развития лимфосаркомы.
Лимфостаз у детей
Лимфостаз у детей развивается на фоне дефектов развития лимфатической системы. Отеки появляются на руках, ногах или на лице, а сама болезнь может сочетаться с дисплазией конечностей.
Патология дебютирует в подростковом возрасте при увеличении нагрузки на лимфосистему.
Людям с врожденным лимфостазом следует контролировать массу тела. Объясняется это тем, что ожирение способствует развитию болезни.
Диагностика
Диагностика лимфостаза производится комплексно и может включать в себя:
- ультразвуковое исследование органов, расположенных в малом тазу и брюшной полости при наличии отеков на ногах;
- рентгенографию грудной клетки при отечности на руках;
- лимфографию, лимфосцинтиграфию, компьютерную томографию, магнитно-резонансную томографию.
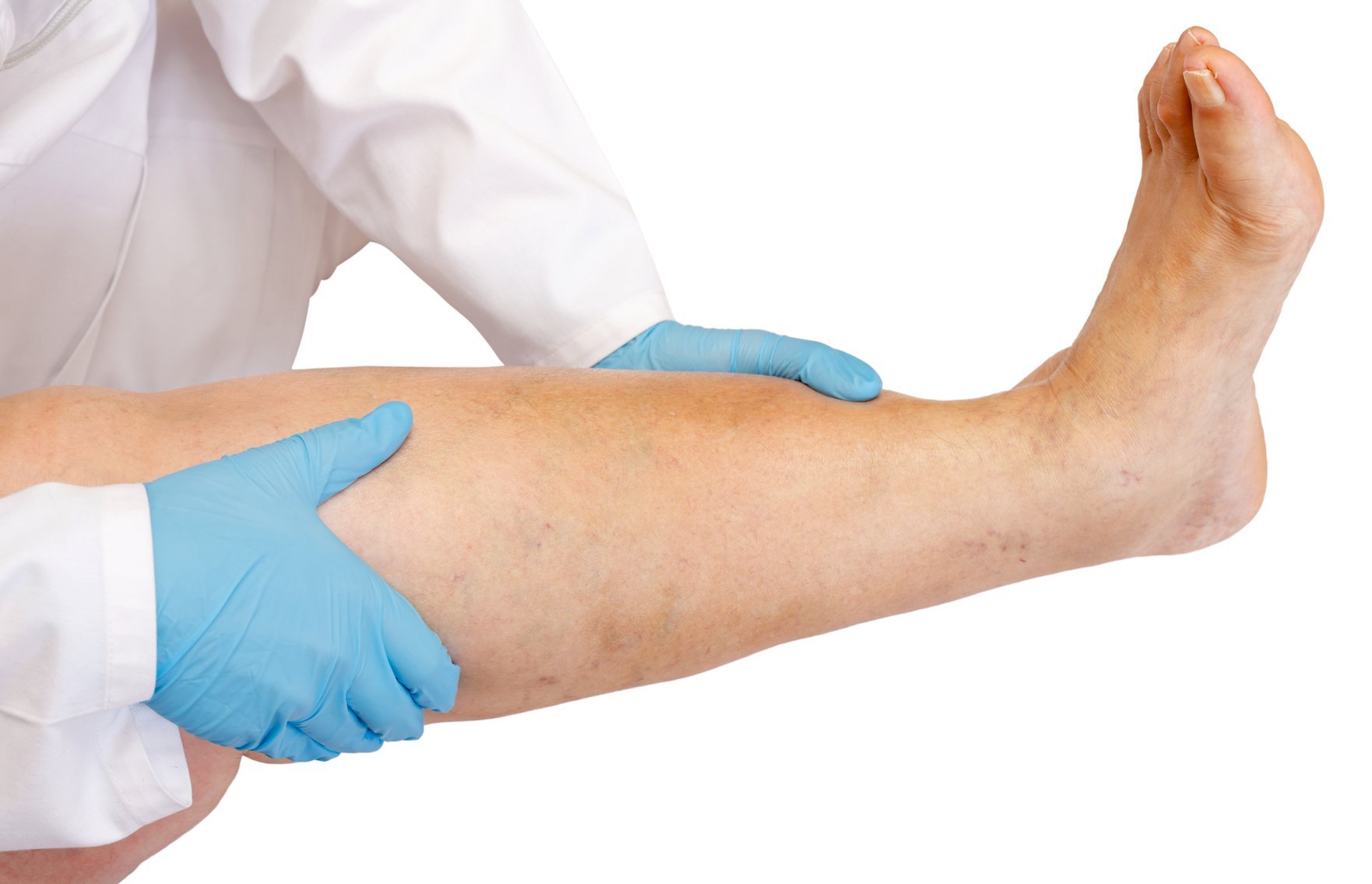
При лимфатических отеках проводят ультразвуковую допплерографию вен конечностей
Во время постановки диагноза исключают посттромбофлебитический синдром и тромбоз глубоких вен, сопровождающиеся односторонними отеками, варикозным расширением вен, гиперпигментацией, варикозной экземой. Для исключения указанных патологий проводят ультразвуковую допплерографию вен конечностей.
При подозрении на лимфатические отеки следует обратиться к флебологу или лимфологу для определения причин развития патологии.
Лечение
Лечение лимфатических отеков направлено прежде всего на восстановление оттока лимфы от пораженных областей. Больным могут быть рекомендованы:
- аппаратная пневмокомпрессия;
- ручной лимфодренажный массаж;
- физиотерапевтические процедуры – лечение лазером, гидромассаж;
- лечебная физкультура;
- ношение трикотажа с компрессионными свойствами;
- диетотерапия;
- плавание;
- занятия скандинавской ходьбой.
Медикаментозная терапия может включать в себя:
- флеботоники, обладающие лимфотропным действием;
- иммуностимуляторы;
- энзимы;
- ангиопротекторы.
Трофические язвы и экземы лечатся средствами наружного применения. При присоединении грибковой инфекции назначаются противогрибковые препараты.
При неэффективности медикаментозной терапии, прогрессировании заболевания, наличии выраженного фиброза и деформирующих лимфатических мешков используется оперативное лечение. В этом случае больным могут быть рекомендованы:
- липосакция;
- создание лимфовенозных анастомозов;
- дерматофасциолипэктомия (удаление участков кожи вместе с подкожно-жировой клетчаткой).
При выраженной слоновости, исключающей возможность хирургического вмешательства, проводится туннелирование (создание специальных каналов) отекших участков с целью отведения лимфы в непораженные ткани.
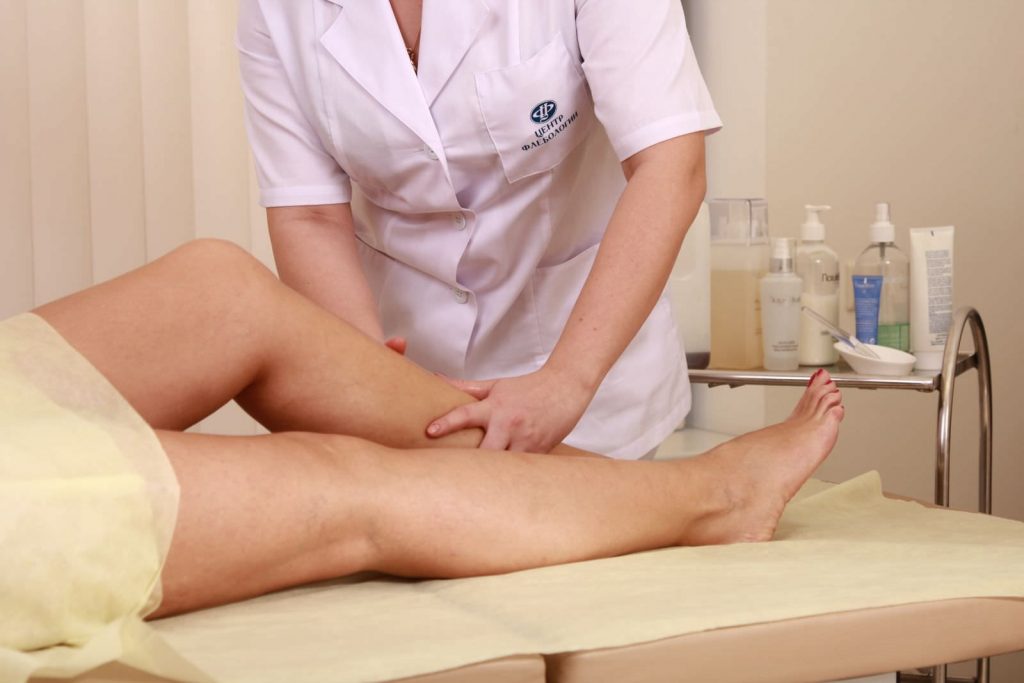
Один из способов лечения – ручной лимфодренажный массаж
Лечение народными средствами
Лечение лимфатических отеков народными средствами используется в качестве дополнения к основной терапии и основывается на использовании растений, содержащих витамины С и Р, разжижающих лимфу.
Наиболее полезными в данном случае являются отвары шиповника, клюквы и смородиновых листьев, рябина, смородина, виноград, гранатовый и шиповниковый соки.
Кроме того, широко используются ванны из отвара череды, обладающие очищающим и оздоровляющим эффектом. Отвар для ванн приготавливается следующим образом. Шесть столовых ложек измельченной сушеной череды заливают двумя литрами кипятка, ставят на огонь, кипятят на протяжении пяти минут, остужают, процеживают через марлю. Добавляют готовый отвар в ванну с водой. Ванны принимают один-два раза в день до исчезновения отеков.
Существуют и другие народные рецепты для лечения лимфостаза.
Мед с чесноком
Двести пятьдесят граммов очищенного перемолотого чеснока смешивают с 350 граммами натурального меда, перекладывают в банку из стекла и помещают в холодильник на неделю. По истечении указанного времени средство перемешивают и употребляют по одной столовой ложке трижды в день за полчаса до приема пищи. Продолжительность лечения составляет шестьдесят дней.
Отвар листьев подорожника
Шесть столовых ложек сухих измельченных листьев подорожника заливают литром крутого кипятка, ставят на огонь, варят на протяжении минут, снимают и оставляют настаиваться на один час. Готовое средство процеживают через марлю и пьют по половине стакана дважды в день до употребления пищи.
Отвар корней одуванчика
Столовую ложку измельченных корней одуванчика заливают полулитром кипятка, ставят на огонь и отваривают на протяжении пяти минут. По истечении указанного времени отвар снимают, настаивают четверть часа и процеживают через марлю. Готовое средство употребляют по 100 миллилитров дважды в день. При желании настой можно использовать для компрессов (их ставят на пораженный участок тела, укутывают и оставляют на полчаса).
Шиповниковый настой
Сушеные плоды шиповника измельчают. Десять столовых ложек сырья заливают 1.5 литрами кипятка, накрывают крышкой и оставляют на два часа. По истечении указанного времени настой процеживают. Готовое средство пьют по 100 миллилитров шесть раз в день. Продолжительность лечения составляет два месяца.
Профилактика
Следите за состояние своей кожи, следите за питанием и своевременно обращайтесь за помощью к врачу
Профилактика лимфатических отеков включает в себя:
- уход за кожными покровами;
- своевременное лечение любых ран и недопущение их инфицирования;
- своевременное выявление и лечение почечных и сердечно-сосудистых заболеваний;
- ведение здорового образа жизни;
- контроль веса тела.
При обнаружении припухлостей на лице, конечностях или шее следует немедленно показаться врачу.
Прогноз
Своевременное лечение лимфатических отеков позволяет предупредить дальнейшее развитие заболевания и добиться устойчивой ремиссии. Лечиться в данном случае следует пожизненно.
Отказ от терапии способствует прогрессированию болезни, усилению отечности, ограничению подвижности при отеках конечностей, присоединению вторичной инфекции.
Источник
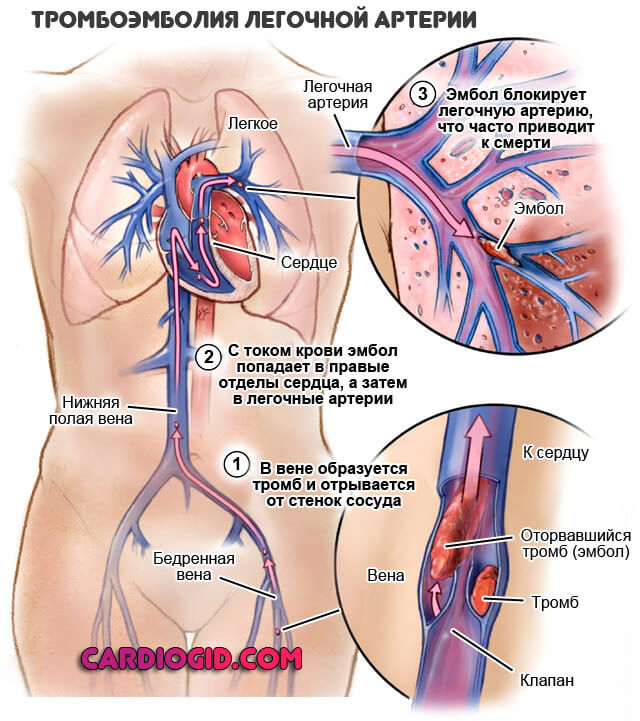
 Лимфостазом принято называть нарушение оттока лимфы в нижних конечностях. Недуг может быть наследственным и возникнуть на фоне других заболеваний. Из-за сбоя в процессе оттока лимфатической жидкостной составляющей, ноги начинают сильно отекать.
Лимфостазом принято называть нарушение оттока лимфы в нижних конечностях. Недуг может быть наследственным и возникнуть на фоне других заболеваний. Из-за сбоя в процессе оттока лимфатической жидкостной составляющей, ноги начинают сильно отекать.
Лимфатический отек еще называют лимфедемой. Исходя из статистических данных, этот недуг наблюдается у десяти процентов населения земного шара. При неправильном или несвоевременном лечении заболевание может прогрессировать, приводя к слоновости, которая, в свою очередь, причиняет не только психологические и физические страдания, но и зачастую является причиной инвалидизации.
Причины
На развитие лимфостаза нижних конечностей оказывает влияние множество факторов. Отток лимфы может нарушиться из-за проблем с сердцем, почками или в результате гипопротеинемии. Данные болезни приводят к сужению лимфатических сосудов, в результате чего они плохо пропускают лимфу и она задерживается в тканях, вызывая отечности.
Лимфа может задерживаться в ногах из-за венозной недостаточности в хронической стадии, которая появляется при декомпрессионном варикозе, артериовенозных свищах и посттромбофлебическом синдроме. При выведении большого количества жидкостной составляющей, происходит расширение сосудистой лимфатической сетки, в результате чего снижается тонус, и плохо работают клапаны, отвечающие за распределение жидкости по лимфатической системе.
Лимфостаз может наблюдаться при врожденных дефектах лимфосистемы из-за непроходимости лимфатической сосудистой сетки, которая образуется в результате механических повреждений, сдавливаний или воспалений сужающих просвет в сосудах.
Потеря тонуса сосудов лимфосистемы, наблюдающаяся при лимфадените, приводит к тому, что они расширяются, и нарушается нормальная работа клапанов других сосудов. В итоге происходит застой лимфы и появляется сильная отечность.
При раке молочной железы, часто проводят мастэктомию, которая, в свою очередь, осложняется лимфедемой, верхних и нижних конечностей. Зачастую мастэктомия проводится на подмышечной впадине. Хирурги удаляют лимфатические узлы, пораженные раковыми клетками и из-за того, что теперь лимфоток «некому контролировать», жидкость застаивается, и руки начинают отекать. Если метастазы обнаружены в паховой области, то лимфоузлы будут удалены там, что приведет к лимфедеме нижних конечностей.
Застой лимфы может вызывать и рак простаты, при котором удаляются паховые узлы, и проводится лучевая терапия, приводящая к проблемам в лимфосистеме.
Нарушаться лимфоотток, может и по причине стрептококковых лимфангитов, имеющих рецидивирующий характер и в результате заражения паразитарными инфекционными недугами.
В тропических странах проблемы с лимфатической системой могут вызывать комары, являющиеся переносчиками лимфатического филяриоза, который поражает и приводит к увеличению лимфоузлов, появлению лихорадки, сильной алгии и обширной отечности.
Классификация
В зависимости от причин развития лимфедемы она может быть первичной и вторичной.
При первичном типе, заболевание может быть как врожденным, так и приобретенным. В случае врожденной аномалии, недуг может проявляться в младенчестве или переходном возрасте.
При вторичном типе на развитие заболевания могут повлиять следующие факторы:
- Малоактивный образ жизни.
- Опухолевые процессы в лимфосистеме.
- Травмы, приводящие к повышению давления в сосудах.
- Хронические венозные недуги нижних конечностей.
- Инфекционные недуги, приводящие к нарушениям в основных системах организма.
- Ожирение.
- Оперативное вмешательство.
Симптомы
 Лимфостаз имеет три стадии развития:
Лимфостаз имеет три стадии развития:
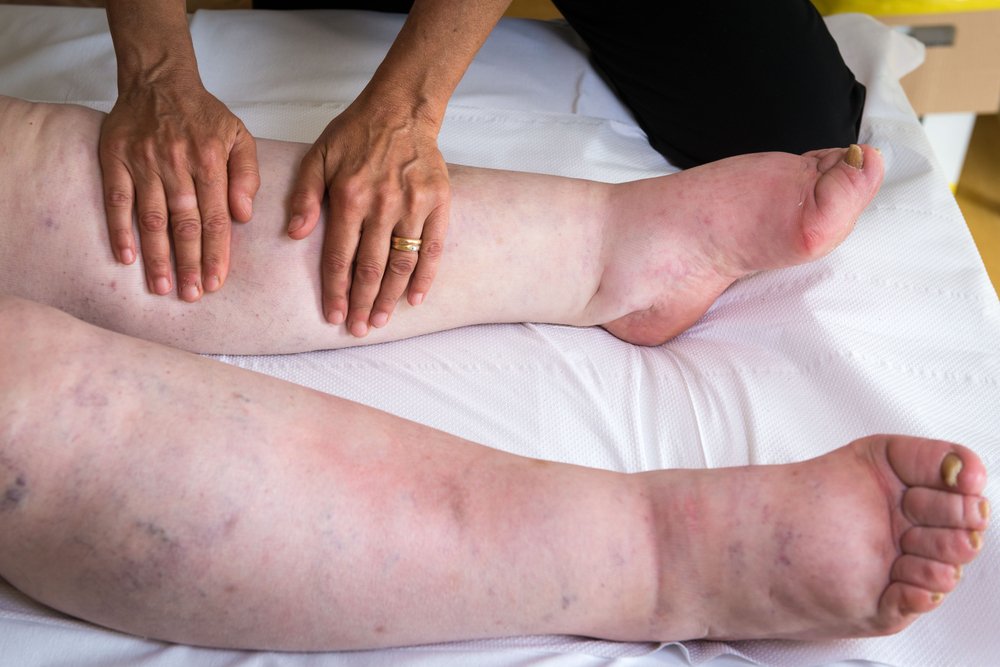
- I стадию характеризуют наличие отечностей, которые появляются время от времени и самостоятельно исчезают. Ноги отекают ближе к вечеру, за время ночного отдыха лимфоотток нормализуются и они исчезают. Набухание тканей происходит при сильной физической нагрузке или при долгом нахождении в одной позе. Нагрузки на нижние конечности также провоцируют нарушение оттока лимфатической жидкости. На начальном этапе диагностируется изменение и разрастание соединительных тканей. В таком случае врач может назначить консервативную методику, которая зачастую позволяет остановить заболевание и не давать ему развиваться.
- При диагностировании II степени заболевания, отечности уже не исчезают и сохраняются даже после сна. Соединительные ткани разрастаются, кожные покровы натягиваются, уплотняются и при нажатии на них человек испытывает болевые ощущения. При пальпированной области отека, на месте нажатия остаются следы, которые долго не исчезают. Застоявшаяся лимфа провоцирует появление судорог и приводит к быстрой утомляемости.
- Если недуг развился до III стадии, то врач диагностирует необратимые нарушения в лимфатической системе. Ткани нижних конечностей подвергаются сильной деформации, в результате чего ноги перестают полноценно функционировать, теряя пропорции и контуры. На этом этапе заболевание могут диагностироваться проблемы с суставами, а кожные покровы часто покрываются ранами и язвами, что в итоге приводит к сепсису и летальному исходу. Также зачастую эта стадия приводит к лимфосаркоме.
К общей симптоматике лимфедемы можно отнести:
- Слабость и повышенную утомляемость.
- Постоянную головную боль.
- Язык, покрытый белым налетом.
- Отсутствие концентрации внимания.
- Ожирение.
- Алгия в суставных сочленениях.
Диагностика

Ультразвуковое исследование вен
Если у пациента имеется характерная недугу симптоматика, то для того чтобы подтвердить диагноз, врач назначает ультразвук венозной сетки нижних конечностей. Помимо этого, может быть назначено УЗИ брюшины и тазового дня для того чтобы можно было выявить изменения в органах и болезни, которые могут вызывать лимфатические отеки.
Также больному необходимо, пройти рентгеновскую лимфографию и лимфосцинтиграфию и сдать общие анализы крови и мочи. Два первых исследования позволяют просмотреть насколько у сосудов хорошая проходимость, и в каком месте расположен лимфатический блок. К тому же они позволяют определить есть ли какие-либо сосудистые изменения, рассмотреть их зону извитости и просмотреть их на предмет клапанной недостаточности и лимфоангиэктазии.
Хирург может провести дифференциальные исследования, чтобы определить, нет ли тромбоза глубоких вен и постфлебического синдрома, так как именно они дают одностороннюю лимфедему, с наличием мягкой отечности, пигментации, экземы и варикозного расширения вен на ногах. Чтобы исключить венозную патологию, назначается УЗГД венозной сетки конечностей.
Если есть необходимость, хирург может назначить обследование и других органов, для того чтобы сократить рецидивы заболевания, после того, как оно будет устранено.
Лечение
Лечение отечности направлено на поэтапное восстановление оттока лимфы из больных конечностей. Зачастую подобное лечение представлено:
- Постоянным ношением компрессионных гольфов или штанов.
- Магнитотерапией.
- Аппаратной пневмокомпрессией.
- Водным и ручным лимфодренажным массажем.
- Лазерной терапией.
К тому же при отеках больные должны:
- Соблюдать специальную диету и полностью исключить из рациона соль.
- Посещать бассейн неимение двух раз в неделю.
- Заниматься скандинавской ходьбой.
- Ежедневно выполнять лечебную гимнастику для уменьшения отечности.
Медикаментозная терапия включает в себя препараты:
- С флеботоническим действием.
- Ангиопротекторы.
- Иммуностимуляторы и энзимы
Если конечности начали покрываться ранами и трофическими язвами, с основным лечением проводят и терапию по их устранению. При постановке диагноза «лимфедема» необходимо тщательно ухаживать за ступнями, дабы предотвратить лимфангит. Для этой цели следует обратиться к подологу, чтобы время от времени проводить медицинский аппаратный педикюр со специальными терапевтическими средствами.
При наличии грибкового поражения нужно применять противогрибковые мази и гели, также возможно употребление таблетированные препаратов.
Если консервативные методики не дали благоприятных результатов и недуг продолжает прогрессировать, имеются обширные язвы и деформирующие лимфатические мешки необходима срочная хирургическая операция. Она направлена на микрохирургическое расширение сосудистых просветов и липосакцию.
При первичной лимфедеме больному назначают пересадку лимфоидных тканей. Если у пациента явная слоновость, то радикальные оперативные вмешательства не проводятся. Ему показано туннеллирование пораженных тканей для того, чтобы отвести лимфу в здоровые тканевые участки. Также может применяться резекция.
Чтобы не запускать заболевание при первых ее признаках нужно сразу же обращаться к врачу, дабы не допустить осложнений и быстрее избавиться от недуга.
Источник