Лечение косточки на ноге у большого пальца екатеринбург
Когда на большом пальце ноги начинает расти «косточка», вопрос красоты становится в прямом смысле слова острым – как и боль.
Не нужно терпеть боль и обрекать свои ноги на «ссылку» в бесформенных кроссовках или растоптанных башмаках, не теряйте время – обратитесь к врачу. Убрать болезненную «шишку» на большом пальце стопы в «УГМК-Здоровье» можно по новой технологии и совершенно БЕСПЛАТНО – по полису ОМС!
Как не набить «шишку»?
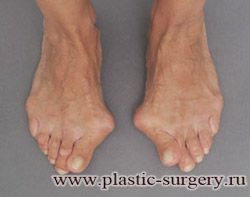
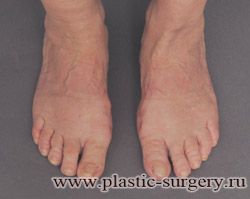
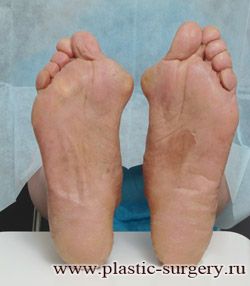
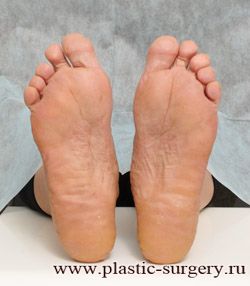
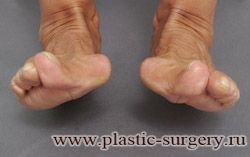
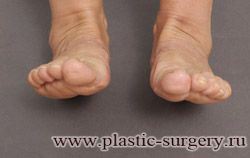
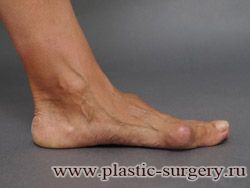
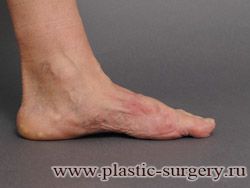
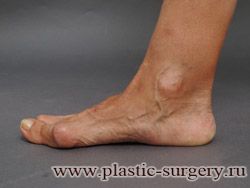
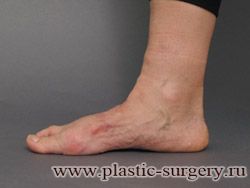
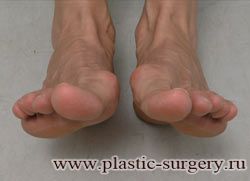
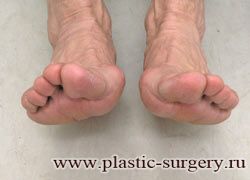
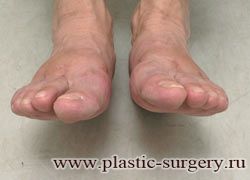
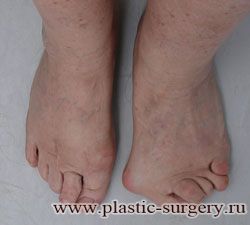
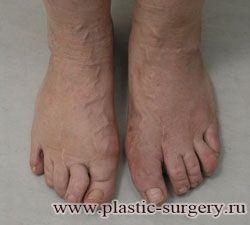
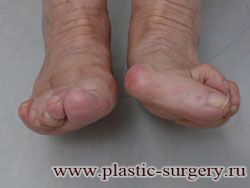
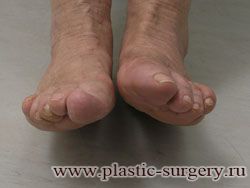
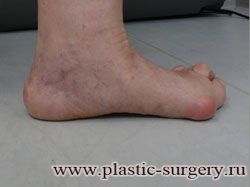
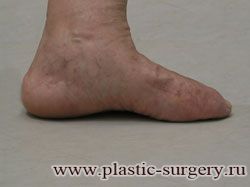
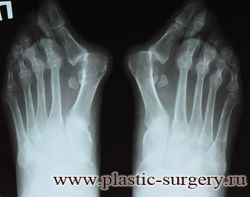
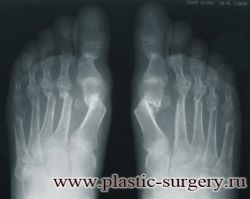
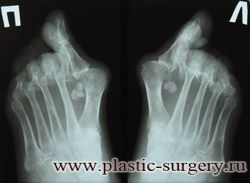
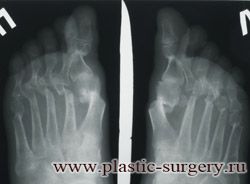
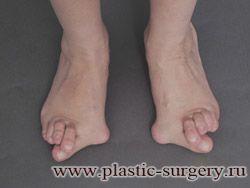
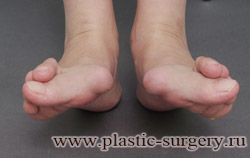
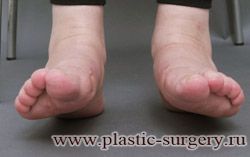
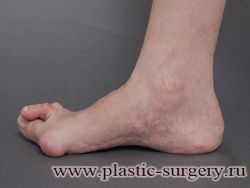
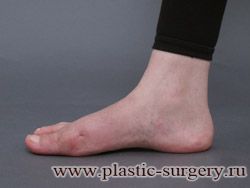
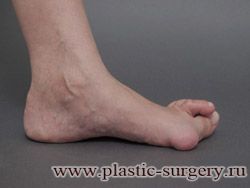
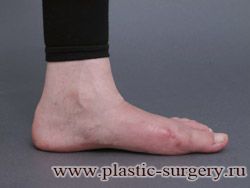
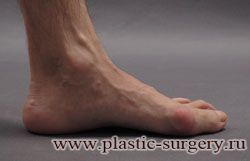
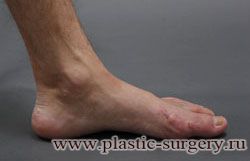
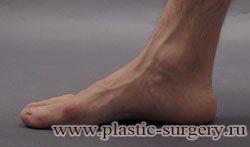
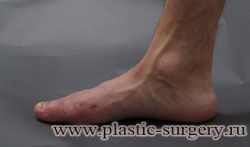
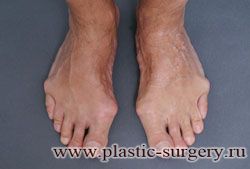
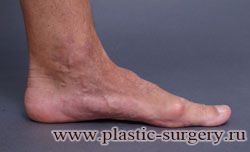
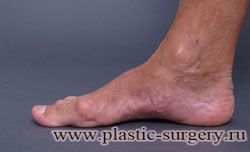
«Шишку» или «косточку» у основания большого пальца стопы, способную заметно осложнить жизнь человека, врачи называют вальгусной деформацией.
Вальгусная деформация большого пальца стопы — это одно из самых распространенных ортопедических заболеваний. И дело тут далеко не в красоте. Деформация развивается постепенно – сначала человек чувствуют дискомфорт, постепенно ему на смену приходит боль, возникает хроническое воспаление сустава и деформирующий артроз, который нарушает всю структуру стопы.
Тут уже, конечно, не до изысков и не до того, чтобы произвести впечатления на окружающих – приходится «перелазить» в максимально широкую подходящую обувь, неважно как она выглядит. Главное – снять дискомфорт и боль.
Но терпеть боль и отказывать себе в красоте и здоровье ног не нужно. Удалить вальгусную деформацию в Екатеринбурге можно совершенно бесплатно, при этом в частной клинике! На помощь придут опытные травматологи-ортопеды клиники «УГМК-Здоровье».
Как проводится операция:
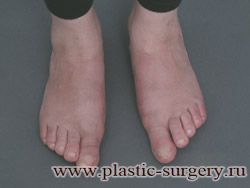
Прежде, чтобы вернуть красоту и здоровье ступни, врачам приходилось удалять часть суставной поверхности. В «УГМК-Здоровье» операцию проводят по современной технологии. Она позволяет сохранить сустав и раз и навсегда избавиться от проблемы, вернув стопе правильную форму.
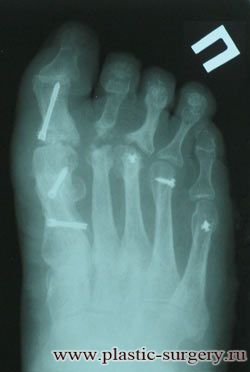
Травматологи-ортопеды «УГМК-Здоровье» проводят современную операцию щадящим способом через небольшой разрез на внутренней стороне стопы. После коррекции вальгусной деформации, кости фиксируется двумя — тремя маленькими титановыми винтами. Они не вызывают дискомфорт и не требуют удаления. После такой эффективной операции восстановление и заживление происходит заметно быстрее, и вчерашние пациенты уже скоро могут уверено встать на ноги в красивой обуви. Длительность стационарного лечения — 7 дней.
Послеоперационный период:
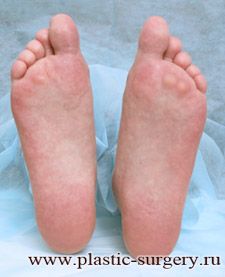
Процесс выздоровления обычно занимает от трех до шести недель. Сразу после операции пациенту разрешают полную нагрузку на ногу в специальном ортезе (сапожке), который помогает снять нагрузку на переднюю часть стопы. Такой сапожок необходимо носить минимум 6 недель. После этого можно надевать уже широкую обувь, через три месяца – туфли на невысоком каблуке, а уже через полгода можно забыть про запреты и надевать любую обувь.
Стоимость операции:
операция проводится по полису ОМС! Устранить деформацию, болезненность, восстановить форму и красоту стопы с помощью современных методов в клинике «УГМК-Здоровье» можно совершенно БЕСПЛАТНО по полису ОМС! Оплачивается только пребывание в стационаре.
Подробности можно узнать на приёме у врача травматолога-ортопеда. Запись на приём по тел.: (343) 283-08-08.
Источник
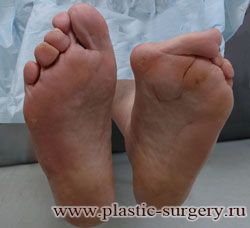
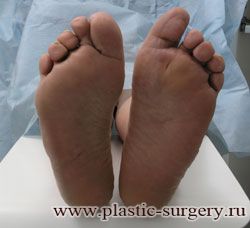
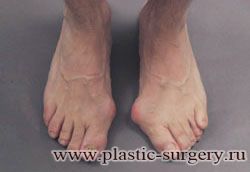
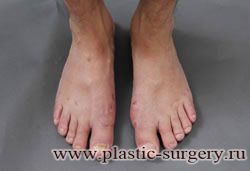
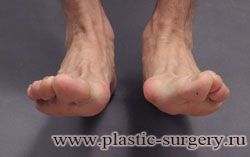
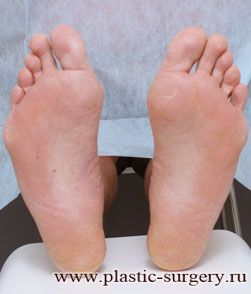
Многие испытывают трудности при подборе обуви и жалуются на невозможность ношения стандартной, обычной обуви из-за имеющейся «шишки» (или, как ее называют также, «косточки») у основания большого пальца – вальгусной деформации первого пальца стопы (косточки на больших пальцах ног лечение).
Хронические перегрузки переднего отдела стопы из-за ношения обуви на высоком каблуке, слишком тесная обувь, а также избыточный вес и связанная с ним чрезмерная нагрузка на передний отдел стопы приводят к отклонению первого пальца и головки первой плюсневой кости.
«Шишка» в основании первого пальца стопы (большая косточка на ноге лечение) – это проявление поперечного плоскостопия, которое в основном встречается у женщин и передается по наследству.
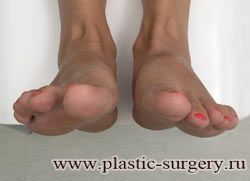
В результате смещения возникает хроническое воспаление сустава, а впоследствии — деформирующий артроз. Головка плюсневой кости увеличивается, покрывается мозолистой, воспаленной кожей. Отклонение первого пальца в сторону приводит к отклонению и деформации остальных пальцев. На смену дискомфорту приходит боль, вынуждая отказываться от красивой обуви в пользу просторной и удобной для ходьбы, а иногда просто невозможно подобрать даже такую обувь.
Вальгусная деформация большого пальца стопы
Ролик является собственностью Центра косметологии и пластической хирургии.
Нарушение авторских прав карается в соответствии с законом.
Поперечное плоскостопие
Ролик является собственностью Центра косметологии и пластической хирургии.
Нарушение авторских прав карается в соответствии с законом.
Проблему решает только хирургическая операция (вальгусная деформация стопы операция). В мире известно более 300 видов хирургической коррекции деформации переднего отдела стопы. Наши специалисты заботятся не только о функциональном результате лечения, но и об эстетике. Современная хирургия позволяет выполнить коррекцию вальгусной деформации первого пальца стопы (лечение вальгусной деформации) щадящим образом с использованием мини-доступа (1 см) или прокола. Пациенты после таких операций восстанавливаются быстрее и обходятся без ношения гипса и использования костылей.
На 2-ой день после вальгусная деформация стопы операция
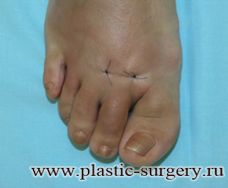
В ходе лечение вальгусной деформации можно не только устранить вальгусную деформацию стопы, но и уменьшить ширину стопы. Коррекции деформации второго-пятого пальцев сегодня выполняется вообще без разрезов – через небольшие проколы.
В клинике после операции остаются на 3-5 дней. В течение шести недель пользуются специальной обувью, в течение трех месяцев после вмешательства носят ортопедические сандалии. Через три месяца после коррекции вальгусной деформации стопы (вальгусная деформация стопы операция) можно носить обычную обувь с высотой каблука не более 4-х см. Через шесть месяцев снимаются все ограничения по физическим нагрузкам и ношению обуви.
На весь период лечения выдается больничный лист.
Стоимость всех услуг рассчитывается, исходя из объема вмешательства. При коррекции вальгусной деформации одного пальца стопы — от 83 тыс. руб. (включая операцию, фиксаторы, наркоз, медикаменты, пребывание в стационаре — 3 дня) + стоимость предоперационного обследования (как правило, 8 тыс. руб.) + 3 рентгеновских снимка.
В случае сложной деформации переднего отдела стопы требуемый объем вмешательства в несколько раз больше. Стоимость лечения при этом составляет от 252 до 352 тыс. руб. в зависимости от объема вмешательства (операция, фиксаторы, наркоз, пребывание в стационаре, медикаменты, специальная обувь) + 8 тыс. руб. за предоперационное обследование.
После операции пациентка приобретает3 специальных компрессионных бинта, комплект специальных компрессионных гольф с раздельными пальцами (на 6 недель) за 10 тыс. руб., делает 3 рентгеновских снимка.
В клинику по вопросу лечение вальгусной деформации обращаются пациенты не только из Екатеринбурга, но и из других городов — Тюмени, Перми, Челябинска и др.
Коррекция молоткообразных пальцев
Поперечное плоскостопие III степени,
вальгусная деформация первого пальца стопы,
молоткообразная деформация 2-5-го пальца,
варусная деформация 5-го пальца.
Лечение: малоинвазивная реконструкция переднего
отдела обеих стоп.
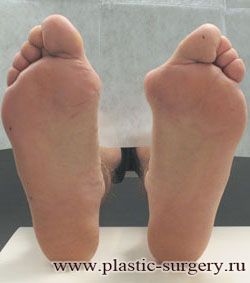
До | Через 6 мес. после операции
|
| |
| |
| |
| |
| |
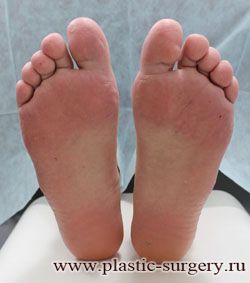
Вальгусная деформация первого пальца, варусная деформация пятого пальца, поперечное плоскостопие. Лечение: малоинвазивная реконструкция первого-пятого луча (1-5 палец) с использованием двух доступов по 1 см. | |
До | Через 3 мес. после операции |
|
|
|
|
Вальгусная деформация первых пальцев, молоткообразная деформация 2-5 пальцев — нарушена формула стопы. Поперечное плоскостопие. Лечение: реконструкция пяти лучей (1-5 пальцы) обеих стоп малоинвазивным способом. Доступ величиной 1 см. | |
До | Через 5 мес. после операции |
|
|
|
|
Поперечное плоскостопие IV степени, вальгусная деформация первого пальца стопы, молоткообразная деформация 2-5 пальцев, метатарзалгия 2-5 пальцев Лечение: остеотомия Скарфа 1-й плюсневой кости, остеотомия Акина основной фаланги 1-го пальца, остеотомия Вейла 2-5-й плюсневой кости | |
До | После |
|
|
| |
| |
|
|
|
|
Поперечное плоскостопие III степени,
вальгусная деформация первого пальца стопы,
варусная деформация 5-го пальца,
молоткообразная деформация 2-5-го пальца.
Лечение: малоинвазивная реконструкция переднего
отдела обеих стоп.
Ревматоидный артрит, поперечное плоскостопие IV степени.
Лечение: малоинвазивная реконструкция переднего
отдела обеих стоп.
До | Через 6 мес. после операции |
|
|
|
|
|
|
|
|
|
|
|
|
|
|
Двухстороннее поперечное плоскостопие
(мужская стопа, спортсмен)
Лечение: тотальная малоинвазивная реконструкция
переднего отдела стоп
До | Через 3 мес. после операции |
|
|
|
|
|
|
|
|
|
|
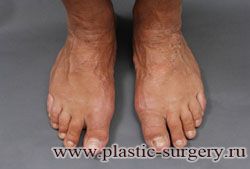
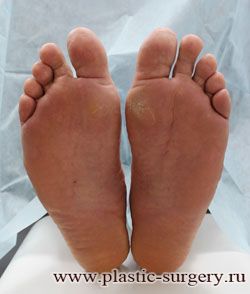
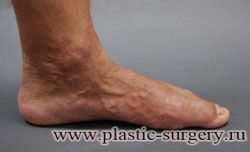
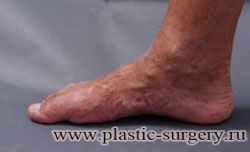
Двухстороннее поперечное плоскостопие
(мужская стопа, 46 размер)
Лечение: тотальная малоинвазивная реконструкция
переднего отдела стоп
До | Через 6 мес. после операции |
|  |
|  |
|  |
|  |
Исправление результатов предшествующих операций в других клиниках
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ, НЕОБХОДИМА КОНСУЛЬТАЦИЯ СПЕЦИАЛИСТА
Источник
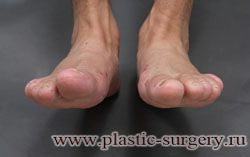
Вальгусная деформация первого пальца стопы (hallux valgus), или «шишка» по внутренней поверхности стопы, является внешним проявлением «выпячивания» головки I плюсневой кости в результате развития поперечного плоскостопия. Деформация первого пальца стопы встречается чаще других деформаций (возможна также деформация 2 — 5 пальцев стопы) и страдают ей, как правило, женщины после 30 лет.

Главной причиной развития деформации стопы является недостаточность связочного аппарата. В основе заболевания лежит врожденная слабость соединительной ткани, которая передается по женской линии. Это объясняет тот факт, что у кого-то деформация развивается в молодом и даже юном возрасте, а у кого-то, несмотря на наличие массы предрасполагающих факторов (ношение неподходящей обуви, регулярные перегрузки стопы), деформация не развивается и в преклонные годы. Внешней же причиной и пусковым механизмом развития деформации чаще всего является ношение неудобной обуви — с узким носком и на высоком каблуке.
Цены
Операция при вальгусной деформации пальца стопы
Операция при молоткообразной деформации пальца стопы
Подобная обувь приводит к неравномерному распределению давления на стопу — большая часть падает на передний отдел стопы, на который в норме приходится не более 20-30% нагрузки. Когда мышечно-связочный аппарат, удерживающий кости переднего отдела стопы в правильном положении друг относительно друга, не справляется с постоянной перегрузкой, то связки начинают перерастягиваться и постепенно плюсневые кости «разъезжаются» — развивается поперечная распластанность стопы. Из-за смещения I плюсневой кости кнутри меняется направление тяги сухожилий I пальца — если в норме ось I пальца, ось I плюсневой кости и сухожилия I пальца лежали на одной линии, то при отклонении I пальца тяга сухожилий становится эксцентричной. Из-за этого как только появляется отклонение I пальца кнаружи (вальгусная деформация), процесс становится необратимым — дальнейшее развитие возможно только лишь в сторону ухудшения; сроки этого ухудшения индивидуальны.

Необратимость этого процесса связана с различными факторами механического характера:
1. Постоянное натяжение сгибательных и разгибательных сухожилий и увеличение плюснефалангового угла представляют ситуацию по типу натяжения тетивы лука.

2. Боковая ретракция капсулы сустава — наружный отдел капсулы сустава уплотняется, укорачивается, и возвращение пальца в прежнее положение становится невозможным.
3. Нарушение равновесия антагонистов первого луча стопы — на I палец действуют силы, отклоняющие его кнаружи, не имеющие уравновешивающих их сил с противоположной стороны.

В результате дальнейшего отклонения I пальца кнаружи «шишка» все сильнее раздражается в обуви при ходьбе, что приводит к костной деформации головки I плюсневой кости — росту экзостоза, формируется хроническое воспаление мягких тканей — бурсит I плюснефалангового сустава. В конечном итоге это приводит к болям в области «шишки», которые со временем становятся постоянными. При этом развитие Hallux valgus сопровождается наличием болей не только в области «шишечки», но может быть также и под головками 2,3 плюсневых костей, что объясняется перегрузкой этих отделов стопы во время ходьбы. Наряду с hallux valgus встречаются сопутствующие нарушения, такие как:
молоткообразные деформация II и III пальцев стоп;



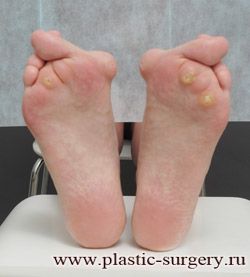
- подошвенные гиперкератозы (натоптыши);

- метатарзалгия — боли в области головок 2-3 плюсневых костей;
- деформация тейлора — «шишечка» на головке 5 плюсневой кости;

- hallux valgus interphalangeus;
- артроз I плюсне-фалангового сустава;
- пяточные шпоры;
- вросшие ногти.
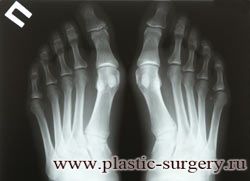
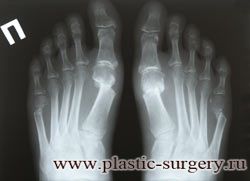
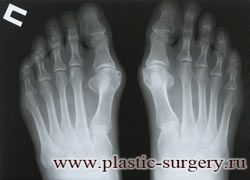
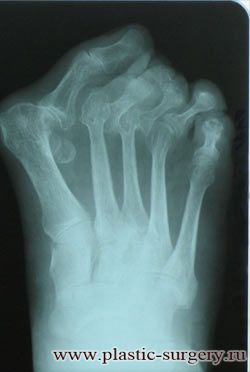
Различают три степени деформации первых пальцев стоп. Степень деформации определяется по рентгенограммам стоп, при этом для оценки используются угловые показатели.
Диагноз вальгусная деформация первого пальца стопы I степени выставляется если:

— отклонение I пальца кнаружи не более 25°;
— отклонение I плюсневой кости кнутри до 20°;
— угол между I и II плюсневыми костями до 12°;
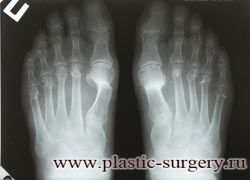
 Диагноз вальгусная деформация первого пальца стопы II степени выставляется если:
Диагноз вальгусная деформация первого пальца стопы II степени выставляется если:
— отклонение I пальца кнаружи 25-35°;
— отклонение I плюсневой кости кнутри до 25°;
— угол между I и II плюсневыми костями 13-17°.
 Диагноз вальгусная деформация первого пальца стопы III степени выставляется если:
Диагноз вальгусная деформация первого пальца стопы III степени выставляется если:
— отклонение I пальца кнаружи более 35°;
— отклонение I плюсневой кости кнутри 25-30°;
— угол между I и II плюсневыми костями более 17°.
Лечение вальгусной деформации
Поскольку непосредственно вальгусная деформация I пальца является лишь одним из проявлений поперечного плоскостопия, то простого удаления «шишки» всегда недостаточно. Хирургическое лечение данных деформаций стоп должно быть радикальным, и направлено на уменьшение ширины стопы, изменение оси I плюсневой кости, коррекцию положения I пальца, восстановление капсульно-связочного баланса.
Любое хирургическое лечение вальгусной деформации обязательно включает в себя удаление экзостоза — костного выроста («шишки»). Дальнейший объем операции зависит от степени плоскостопия. Выделяют операции на мягких тканях стопы и на костях — остеотомии.
Для достижения хорошего устойчивого результата необходимо проведение остеотомии 1 плюсневой кости. При необходимости она дополняется остеотомией одной из фаланг 1 пальца и остеотомией 2-5 плюсневых костей.
Операции на мягких тканях:
В настоящее время не рекомендуется проведение операций мягких тканях из-за крайне высокого процента рецидивов деформации (даже при I степени плоскостопия).
- операция Шеде (удаление экзостоза-«шишки») — самая простая модификация операции. Поскольку не проводится коррекция плоскостопия, эффект от такой операции очень недолгий.
- Операция МакБрайда (McBride) или операция Сильвера — транспозиция (перемещение) сухожилия отводящей мышцы первого пальца на головку I плюсневой кости. В результате операции меняется мышечно-сухожильный баланс — вместо отведения I пальца кнаружи тяга этой мышцы сближает I и II плюсневые кости. Процент рецидивов после такой операции также очень высок, так как эта мышца не способна противостоять постоянной перегрузке стопы.
Остеотомии 1 плюсневой кости:
Остеотомия — это перепиливание кости с целью поменять ее форму, угол наклона, длину и т.п.
Фиксацию костных фрагментов после остеотомии производят специальными титановыми винтами. Фиксация стабильная, поэтому в послеоперационном периоде нет необходимости в дополнительной иммобилизации (гипсовые или полимерные повязки).
- Шевронная остеотомия (V — образная) — в настоящее время используется редко.


- Остеотомия SCARF (Z-образная) — «золотой стандарт» остеотомии 1 плюсневой кости в хирургии стопы.


- Проксимальная клиновидная остеотомия — выполняется при тяжелых деформациях, когда остеотомии SCARF недостаточно.

- Операция Лапидуса — артродез (замыкание) I плюснеклиновидного сустава. Выполняется при тяжелых деформациях с сопутствующей гипермобильностью 1 плюснефалангового сустава.

Остеотомия Акин.
Остеотомия Акин — это клиновидная остеотомия основной фаланги I пальца. Часто она необходима как дополнительная процедура для коррекции оси I пальца.

Коррекция молоткообразной деформации 2-5 пальцев.
Способ коррекции деформации 2-5 пальцев также зависит от тяжести деформации, различают:
- закрытая редрессация;
- резекция основания средней фаланги либо головки основной фаланги;
- моделирующая резекция головок плюсневых костей;
- тенотомия (пересечение) сухожилий;
- транспозиция (перемещение) сухожилий;
- остеотомии плюсневых костей (остеотомия Вейля (Weil), остеотомия Уилсона) — наиболее эффективные из всех процедур, так как позволяют провести укорочение плюсневой кости, изменение угла наклона и положения головки плюсневой кости.

Фиксацию костных фрагментов после остеотомии производят специальными титановыми винтами. Фиксация стабильная, поэтому в послеоперационном периоде нет необходимости в дополнительной иммобилизации (гипсовые или полимерные повязки).
Реабилитация после операции на стопе
- Пребывание в стационаре клиники 2-3 суток после операции.
- Ходьба разрешена с 1 суток после операции с опорой только на пятки и наружные отделы стоп, либо в специальной обуви (туфлях Барука)

- Ходьба без костылей и без гипса
- Перевязки производит только оперирующий врач, так как повязки выполняют важные фиксирующие функции.
- Снятие швов — через 12-14 дней после операции
- Удаление спиц (если была фиксация) — через 3 недели после операции.
- Полная максимальная нагрузка на стопы — через 6 недель после операции.
- В течение нескольких недель после операции необходимо использовать межпальцевой вкладыш,
- Подбор и ношение индивидуальных ортопедических стелек — через 2 месяца после операции
- Ходьба на каблуках — не ранее 6 месяцев после операции, рекомендуемая высота каблука — не более 4 см.
- Спортивные нагрузки разрешены через 6 месяцев после операции.
Источник