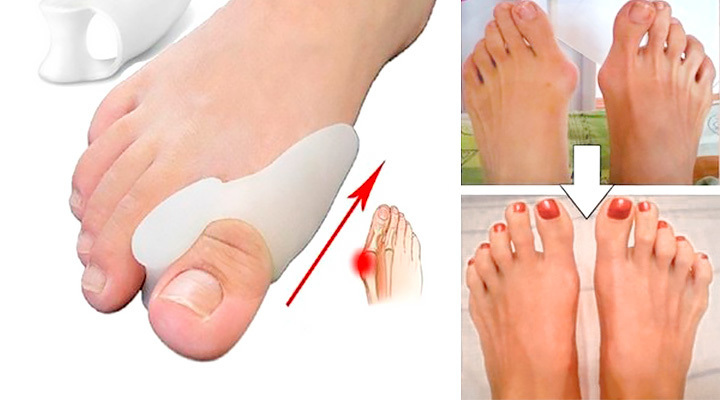
Лечение косточек на ногах операция
Hallux Valgus — это именно та проблема, с которой чаще всего обращаются к ортопеду. Что же скрывается за этим названием? Это не что иное как отклонение большого пальца стопы наружу. В результате растет шишка на ноге возле большого пальца.
Причинами, вызвавшими такое состояние, являются поперечное плоскостопие и диспластический синдром (высокая эластичность суставов, стопы в том числе). Существуют также особые факторы, которые усугубляют патологический процесс. Это, прежде всего, лишний вес, ношение тесной обуви, травмы стопы, системные заболевания соединительной ткани.
Симптомы заболевания
Зачастую заболевание протекает с поражением обеих стоп, но не исключена и односторонняя локализация патологического процесса. Первый палец стопы отклоняется кнаружи. Формируется шишка.
На начальных этапах заболевания человека беспокоит только косметический дефект. Но по мере усугубления патологического процесса, присоединяются и другие жалобы. Так, отмечается болезненность при ходьбе, изменение походки, сложность в выборе подходящей обуви.
Помимо этого, может развиваться бурсит, артрит первого плюснефалангового сустава. Подобные процессы сопровождаются болезненностью, отечностью в области пальца, его покраснением, ограничением движения.
Когда необходима операция?
Врач выбирает стратегию лечения, основываясь на результатах проведенной рентгенографии стопы в двух проекциях: боковой и прямой. Подобный метод исследования информирует врача о степени отклонения первого пальца, а также о состоянии костей стопы: наличии костных кист, артроза, остеопороза.
Таким образом, выделяют три степени hallux valgus:
- 1-я степень — отклонение 1-го пальца кнаружи менее чем на двадцать пять градусов, а первой плюсневой кости кнутри менее чем на двенадцать градусов. При этом угол PASA остается нормальным или становится негативным.
- 2-я степень — отклонение 1-го пальца кнаружи на двадцать пять-тридцать пять градусов, а первой плюсневой кости кнутри менее чем на восемнадцать градусов. При этом угол PASA может быть нормальным или негативным.
- 3-я степень — отклонение 1-го пальца кнаружи уже более чем на тридцать пять градусов, а первой плюсневой кости кнутри более чем на восемнадцать градусов. При этом угол PASA становится негативным.
Консервативное лечение халюс вальгус возможно только на начальных этапах. При наличии третьей степени заболевания операция по удалению косточки на ноге уже необходима.
Виды операций
Существуют разные методики лечения халюс вальгус. Хирург отдает предпочтение методике в зависимости от степени выраженности болезни, наличия сопутствующих неблагоприятных факторов.
Существующие методики можно разделить на две группы: операция открытым методом и малоинвазивная операция на косточке большого пальца ноги, цена будет соответственно отличаться.
Малоинвазивные операции
Малоинвазивное вмешательство предполагает проведение операции без разрезов кожи, а только лишь с помощью минидоступов (миниразрезов). Такие разрезы обычно не превышают 3 мм. Сквозь эти отверстия с помощью микроскальпеля хирург осуществляет перепиливание костей в определенных местах. В результате таких манипуляций меняется ось пальца и устраняется деформация. При этом нет необходимости использовать специальные фиксирующие приспособления.
Такая операция на косточке большого пальца ноги требует особых медицинских знаний и навыков. Кроме того, операция проводится под контролем рентгенографии стопы. Так, хирург будет видеть общую картину и понимать, как менять направление своего движения, а когда следует остановиться. Это прогрессивная операция на косточку на ноге, цена отличается от традиционной остеотомии.
Конечно, такой метод имеет ряд неоспоримых преимуществ. Это, в первую очередь, малая травматичность. Во вторую, отсутствие длительного реабилитационного периода. Но малоинвазивное вмешательство не применяется в отношении второй-третьей степени hallux valgus.
Реконструктивные операции
Существует несколько методик реконструктивных оперативных вмешательств.
В общем этапность лечения халюс вальгус можно представить следующим образом:
- На внутренней поверхности большого пальца производят разрез.
- Теперь хирург приступает к капсулотомии — рассечению капсулы 1-го плюснефалангового сустава и его мобилизации.
- После чего производится экзостозэктомия — удаление костной мозоли.
- Следующий этап — остеотомия. Это перепиливание первой плюсневой кости. Существует несколько видов остеотомии: шевронная, SCARF —остеотомия, проксимальная клиновидная или же циркулярная остеотомия.
- Теперь хирург перемещает костные фрагменты первой плюсневой кости, тем самым меняя ось деформированного пальца.
- После чего производится фиксация костных фрагментов плюсневой кости. Фиксирование осуществляется за счет специальных конструкций, чаще всего используют титановые винты.
- Зашивание капсулы первого плюснефалангового сустава.
- Наложение шва на кожу.
- Наложение стерильной повязки.
- Надевание на стопу специальной фиксирующей повязки.
Если вам надоели косточки на ногах, операция позволит сразу же добиться видимого результата и избавиться от них. Рецидивы заболевания, как правило, исключены.
Оперативное вмешательство проводится в условиях стационара. Стоит помнить, что после операции необходима длительная реабилитация в течение четырех-шести недель. Хирургическое вмешательство осуществляется под анестезией, сейчас все больше отдают предпочтение эпидуральной анестезии.
Сама операция занимает от получаса и до двух часов, все зависит от объема работы. Если есть косточка на ноге операция, стоимость которой следует уточнить у хирурга, позволит избавиться от проблемы навсегда.
Реабилитация после операции
Пациенты могут вставать на ноги уже на следующий день после оперативного вмешательства. Но обязательно нужно использовать фиксирующую повязку и носить специальную ортопедическую обувь — туфли Барука. Как долго придется ходить в этой обуви, определяет врач, в среднем это четыре-шесть недель. А в ночное время врач может посоветовать использовать ночные корректоры, например, бандаж на косточку большого пальца на ноге Hav Splint.
Поскольку пациент остается мобильным, его лечение осуществляется амбулаторно. Но стоит регулярно посещать врача. Рекомендуется выходить на работу не ранее чем через месяц. Поскольку физические нагрузки могут затруднить процесс заживления. Кстати, вернутся к занятиям спортом можно будет через полгода.
Один-два раза в неделю необходимо посещать врача для проведения перевязок. Уже спустя две недели снимают швы, еще через неделю — фиксирующую повязку. После снятия повязки уже можно приступать к разрабатыванию стопы. Кроме того, на первое время хирург подберет медикаменты, например, антибиотики, чтобы предотвратить возникновение инфекционных осложнений. Могут быть назначены противовоспалительные средства, которые помогут устранить болевые ощущения.
Настоящим спасением может стать удаление косточки на ногах операция, отзывы людей только подтверждают это. Тем не менее, многие жалуются на послеоперационный отек стопы. Действительно, отек может сохраняться в течение длительного времени. Чтобы уменьшить отек нужно прикладывать холод к стопе.
Переходить на обычную обувь можно через четыре-шесть недель после операции. Но чтобы все усилия были ненапрасные, с этого момента необходимо выбирать только удобную обувь. Забудьте о туфлях на высоком каблуке, с узким мысом. Допускается ношение туфлей на низком каблуке спустя полгода после операции. Через два месяца после оперативного вмешательства необходимо надевать специальные ортопедические стельки, которые изготавливаются индивидуально.
На этом этапе нужно делать гимнастические упражнения, чтобы укрепить мышцы стопы. Пациентам рекомендуется перекатывать стопой теннисный мячик. Этот нехитрый способ позволяет разработать мышцы.
Вы все еще в раздумьях нужна ли вам операция по удалению косточки на ноге, отзывы помогут вам определиться.
Результат операции
На какой же результат могут рассчитывать люди, решившиеся на хирургическое лечение халюс вальгус?
- Устранение болевого синдрома;
- Восстановление движения в суставах пальца;
- Отсутствие шишки на пальце;
- Отсутствие деформации пальца, отклонения других пальцев.
Но, пожалуй, больше информации можно получить от тех людей, у которых была операция на косточке большого пальца ноги, отзывы помогут узнать все подробности.
Дольнова Оксана, Уфа:
«Долго не могла решиться на операцию. Но потом решила, что ситуация уже сама собой не разрешится, а пока я тяну с решением, проблема только усугубляется. Поэтому решилась на операцию. К счастью, мне удалось найти хорошего специалиста. В больнице я провела всего лишь четыре дня, затем меня выписали домой.
Первые несколько дней после операции стопа болела, но я справлялась с помощью обезболивающих. После того, как меня выписали, мне пришлось еще месяц носить ортопедическую обувь, естественно о работе речь не шла. Но теперь, спустя год, я довольна, что все же решилась на это. Мне помогла убрать косточку на ноге операция. Теперь палец ровный, никакой шишки. Можно носить открытую обувь. Жалею лишь об одном, что не занялась лечением болезни раньше».
Как избежать операции?
Если вовремя начать борьбу с халюс вальгус, с большой вероятностью вам удастся избежать операции. Прежде всего, нужно устранить провоцирующие факторы: привести свой вес в норму, отказаться от тесной обуви на высоком каблуке.
Хорошо себя зарекомендовали специальные корректирующие приспособления. Они бывают ночные и дневные. Дневные фиксаторы для косточек на ногах удобны тем, что их можно носить в своей привычной обуви.
Более сложный механизм имеет ночная шина. Такое приспособление следует надевать непосредственно перед отходом ко сну. Во время сна мышцы стопы максимально расслаблены и не сопротивляются воздействию корректора.
Надев бандаж, с помощью специальных застежек человек самостоятельно устанавливает комфортный угол отклонения пальца, постепенно, день за днем, увеличивая его. Ночной бандаж на косточку на ноге Hav Splint возвращает палец в его нормальное, физиологическое положение. Тем самым деформация пальца становится менее заметной. При регулярном использовании корректора можно добиться заметного результата, избавиться от боли и отека в области пальца.
Источник
Шишка на большом пальце стопы
Никогда не соглашайтесь на операцию по поводу замены, так называемой, косточки у большого пальца ноги. Шишку на ноге, просто на просто, вырезают. Далее обоснуем, почему лучше обойтись без хирургического вмешательства, и победить халюс вальгус лечебными упражнениями.
В норме у человека, по биомеханике, шаговая нагрузка должна распределяться по правилам природы:
- если шагать с пятки, то шаг перетекает по боковой поверхности стопы и приходится через свод стопы на сустав большого пальца;
- если шагать с носка, то шаг наоборот передается от большого пальца в сторону мизинца, а потом через продольный свод на пятку.
Со временем стопа теряет высоту и расплющивается. Уменьшается нагрузка на икроножные мышцы, бедра, поясничные мышцы, и мышцы всего позвоночника. Всё это в комплексе упрощает шаговую нагрузку – с пятки удар сразу передается на большой палец. Либо наоборот, с большого пальца на пятку. Это часто наблюдается у модных дам на безразмерных каблуках – растет косточка у большого пальца стопы, и снижается подвижность.
О причинах появления «косточки» читайте в статье ->>> «Как появляется Шишка на большом Пальце ноги. Тесты тог на косточку…»
Подвижность пальца нарушается
Итак, стопа расплющена, на сустав большого пальца приходится нагрузка больше, чем была. Это происходит из-за того, что из работы исключаются суставы других пальцев. Поскольку на большой палец приходит большая мышечная тяга и нагрузка, то сустав начинает компенсаторно опухать и дальше наращивать ткань. Через определенное время на суставе большого пальца вырастает шишка. Большой палец постепенно теряет способность свободно гнуться вверх и вниз, его начинает уводить в сторону других пальцев.
После того, как человек не может подобрать себе обувь из-за разросшейся косточки на ноге, врач ему советует сделать операцию. Если человек соглашается, то он просто не задумывается о том, что из себя представляет операция. По факту это банальное средневековое изуверство, которое завуалировано под якобы достижения медицины.
Удаление косточки только усугубляет здоровье
Операция по удалению косточки не может перестроить двигательный (шаговый) стереотип. Она не способна растянуть икроножные мышцы, расслабить спину. Смысл операции в том, что хирургическим путем отрезают кусок сустава, выпирающий на стопе. Визуально всё получается красиво.
А по факту получается, что вместо опухшего и деформированного сустава, который всё-таки работал, получается культя и рубец. Рубец начинается тереть и сильно тянуть. В итоге у человека вроде бы ровная стопа, но в тоже время в большом пальце присутствует жесткий рубец. Процесс только усугубляется. Стопа еще больше теряет свою рессорную (амортизирующую) функцию, и дальше повышается нагрузка на коленный сустав, тазобедренный сустав и доходит до головы. Вся эта цепочка постепенно начинает сыпаться и разрушаться.
Поэтому на такую операцию по удалению шишки на ноге никогда не нужно соглашаться. Эта проблема решается путём тренировок по специальной программе.
???? Ответ на вопросы по поводу использования корректирующей обуви против появления косточки на большом пальце, найдете в статье — Какая Обувь полезна против Косточки на ногах.
????Узнайте подробнее о темах вебинаров…
???? Как восстановить гибкость позвоночника и эластичность суставов????
Видео о последствиях удаления косточки на ноге:
???? Курс «ДРЕВО ЖИЗНИ» по восстановлению здоровья позвоночника и суставов без участия хирургов и фармацевтов!
Напишите, пожалуйста, в комментариях, готовы ли вы с помощью тренировок избавиться от косточки? Или вам проще сходить на операцию к хирургу?
???? Что такое Клуб Долголетия, и кто такой доктор Алексей Маматов. Для тех, кто не знает про Курсы и Дипломы
???? Бесплатные уроки по оздоровлению от «Клуба Долголетия»
????Оздоровительный тур в ЧИРАЛЫ
???? Присоединяйтесь к единомышленникам!???? Узнайте подробности!
Если не трудно, ???? «палец вверх» и ???? поделитесь с друзьями!
Источник
Экзостоз или косточка на большом пальце ноги, возникающая в области первого плюсне-фалангового сустава, является довольно распространенной проблемой в современном мире. Данная патология представляет собой не только эстетический дефект, но в некоторых случаях снижает качество жизни человека, нарушая функцию сустава и инициируя возникновение болевых ощущений.

В подавляющем большинстве случаев патология не поддается консервативным методам коррекции и нуждается в хирургическом вмешательстве.
Косточка на ноге большого пальца
Многие женщины, а зачастую и мужчины сталкиваются с таким явлением, как шишка на большом пальце ноги. Однако у данной патологии есть медицинский термин — вальгусная деформация стопы (на латыни «Hallus valgus»).
Сустав от чрезмерных нагрузок искривляется и отклоняется в сторону, что приводит, в свою очередь, к деформации костей и потере стопой возможности полноценно выполнять свои функции.

Вальгусная деформация сустава большого пальца ноги
Лечение косточки без операции
Консервативное лечение имеет место при деформации первого плюсне – фалангового сустава первой степени (угол отклонения большого пальца менее 25).
Пациентам рекомендуют:
- снизить вес для уменьшения статической нагрузки на нижние конечности;
- лечебную физкультуру (специальные упражнения на заднюю группу мышц голеней и мышцы и связки стопы);
- ношение ортопедической обуви для исключения статической нагрузки на суставы;
- использование вкладышей между первым и вторым пальцами для исключения дальнейшего отклонения первого пальца.
Специальные ортопедические приспособления для коррекции
Далеко не всегда удается вылечить выльгусную деформацию послностью. В случае неэффективности консервативных методов лечения следует склониться в сторону оперативного вмешательства. Исправление и выпрямление стопы полностью возможно только с помощью хирургического вмешательства.
Болят суставы ? — Этот крем способен “поставить на ноги” даже тех, кому несколько лет больно ходить….
Подробнее…
Показания к проведению операции
Операция показана, если присутствуют данные признаки:
- выраженный болевой синдром (возникает не только при движении,но даже в состоянии покоя);
- угол отклонения большого пальца 350 и более;
- нарушение функции сустава (трудности при ходьбе);
- развитие воспалительного процесса (определяется зона гиперемии и отека кожи в области проекции сустава);
- имеется стадия деформации соседних пальцев стопы (молоткообразная второго пальца стопы).

Углы отклонения костей при вальгусной деформации
Противопоказания
Существует и ряд противопоказаний к оперативному лечению, как правило связанных с наследственными или тяжелыми приобретенными заболеваниями:
- наличие сахарного диабета;
- нарушения жирового обмена 3 степени;
- коагулопатии, тромбофилии (наследственные и приобретенные);
- тяжелая соматическая патология;
- тромбофлебит;
- трофические изменения в области проекции сустава, нарушение иннервации и кровоснабжения стопы.
Истории наших читателей!
Хочу рассказать свою историю, о том как я вылечила остеохондроз и грыжу. Наконец-таки я смогла побороть эту нестерпимую боль в пояснице. Веду активный образ жизни, живу и радуюсь каждому моменту! Несколько месяцев назад меня скрутило на даче, резкая боль в пояснице не давала двигаться, даже не смогла идти. Врач в больнице поставили диагноз остеохондроз поясничного отдела позвоночника, грыжа дисков L3-L4. Прописал какие то лекарства, но они не помогали, терпеть эту боль было невыносимо. Вызывали скорую, они ставили блокаду и намекали на операцию, все время думала, об этом, что окажусь обузой для семьи… Все изменилось, когда дочка дала почитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья буквально вытащила меня из инвалидного кресла. Последние месяцы начала больше двигаться, весной и летом каждый день езжу на дачу. Кто хочет прожить долгую и энергичную жизнь без остеохондроза,
Как подготовиться к операции?
Перед оперативным вмешательством пациенту предстоит следующий спектр обследования:
- общеклинический минимум (наличие общего анализа крови, мочи, биохимия крови, кровь на RW,ВИЧ, вирусные гепатиты, определение группы крови и резус-фактора);
- флюорография;
- ЭКГ;
- рентгенография стоп в двух проекциях (для уточнения степени тяжести заболевания и определения дополнительных деформаций);
- МРТ, КТ (в качестве дополнительных методов обследования в случае неинформативности вышеописанных).

Рентген в двух проекциях для уточнения степени тяжести болезни
Методы и виды оперативных вмешательств при «Hallus valgus»
Оперативные вмешательства при данной патологии разделяются на малоинвазивные (не требующие иссечения большого объема тканей) и реконструктивные (достаточные по объему и более травматичные методики).
Малоинвазивные методики
Данные методики имеют ряд преимуществ по сравнению с традиционными. Период заживления сокращается, риск осложнений после операции также уменьшается.
Коррекция деформации сустава лазером («шлифовка»)
Специальный лазер позволяет удалить экзостоз тонкими слоями, сохраняя подвижность сустава без предварительного рассечения кожи и мягких тканей. В отличие от традиционных методик лазерный способ удаления куда менее травматичен и не требует длительной реабилитации.
Данная методика используется при небольших деформациях первого пальца стопы и отсутствии других осложнений.
Перкутанная малоинвазивная остеотомия
Перкутанная остеотомия – одна из новых методик, недавно применяемая в хирургии стопы (около 10 последних лет).
К достоинствам данного метода можно отнести малую травматичность, отличный косметический эффект (послеоперационные рубцы маловыраженны), практически отсутствует болевой синдром и значительно короче период восстановления.
Методом обезболивания является эпидуральная анестезия, куда реже проводят обезболивание раствором лидокаина.
Операция проводится таким образом:
- Предварительно совершается прокол кожи и иссекаются послойно мягкие ткани.
- Используя специальный бур, хирург создаёт отверстие в кости плюсны стопы диаметром 3 мм, далее в отверстие вводится спица.
- С противоположной стороны устанавливается спица с винтом размером 2 мм.
- В результате их сочетанного воздействия меняется положение кости вдоль оси.
В восстановительном периоде рекомендуется ношение повязки в течение двух дней. Рентген-контроль необходим после удаления спиц.
Реконструктивные методики
Данные методики также применяются в случаях, когда имеются показания для их применения.
Резекция экзостоза
Резекция экостоза производится так:
- Операция производится под инфильтрационной анестезией раствором новокаина после предварительной обработки кожи в месте инъекции йодопироном.
- Производится размер длиной 4-5 см с рассечением кожи и мягких тканей до костной.
- Костная деформация разбивается специальным инструментом — долотом, поверхности полируются.
- Ткани затем послойно восстанавливаются.
- Между первым и вторым пальцами стопы в конце фиксируется жёсткий валик.
- Стопа фиксируется шиной в определённом положении.
Остеотомия первой кости плюсны (по Хохману)
Операция по Хохману проходит так:
- Под инфильтрационной анестезией новокаином хирург делает разрез в области проекции сустава, затем убирает суставную сумку в области костного выроста.
- Далее надсекает сухожилие, закрепляющееся к первой фаланге.
- В плюсневой кости с помощью долота резецируется клиновидный участок, что позволяет выравнивать ось сустава.
- После этого участки кости плотно закрепляются между собой пластинкой для лучшей фиксации кости вдоль оси.
- Ткани послойно восстанавливаются, стопа фиксируется гипсовой повязкой (приблизительно на 3 недели).
ВАЖНО! Данная методика имеет наиболее благоприятный прогноз, так как процент рецидивов крайне небольшой.
Усечение мышцы (операция по Мак-Брайду)
- Под обезболиванием раствором лидокаина осуществляется разрез кожи с подошвенной стороны стопы.
- Затем отделяется приводящая мышца первого пальца, которая прикрепляется своим сухожилием к фаланге первого пальца.
- Её надсекают, укорачивают и подшивают к первой кости плюсны (под действием натяжения деформированный сустав впоследствии выпрямляется).
- Ткани послойно восстанавливаются, стопа фиксируется гипсовой лонгетой в течение 3 недель.

Схема операции по Мак Брайду с иссечением мышц
Остеотомия первой кости плюсны (по Вредену-Мейо)
- Под обезболиванием раствором лидокаина производится дугообразный разрез, иссекаются мягкие ткани.
- При помощи специальной костной ложечки хирург «вывихивает» кость, которая нуждается в укорочении, в рану.
- Резекцию кости производят с помощью пилы, кость полируется.
- Целостность тканей восстанавливается, накладывается шина.
Данное вмешательство наиболее эффективно за счет резекции большего участка кости нежели при операции Хохмана (меньшее число рецидивов), но и наиболее травматична (возможно в дальнейшем нарушение функции стопы).
Реконструктивная операция по методу ЦИТО
Данная методика является модификацией остеотомии. Также производится иссечение клиновидного участка первой кости плюсны, затем полость замещается аутотрансплантатом (субстратом служит сухожилие).
Производится фиксация кости двумя спицами, которые впоследствии удаляются, также производится укорочение одного из сухожилий, которое зафиксирует кость вдоль оси. Стопа в таком положении находится в течение месяца.

Результат операции на ноге
Эндопротезирование
Смысл методики заключается в замене пораженного сустава имплантатом, что способствует в дальнейшем полному восстановлению функции сустава, устранению болевого синдрома.
Минусы заключаются в возможности реэндопротезирования (повторная замена сустава через 10-15 лет), ограничении двигательной активности, возможности возникновения вторичного инфицирования, смещения протеза.
Операция на втором пальце стопы при молоткообразной деформации
При симптоматической коррекции хирург удаляет часть костного выступа, возвращая палец в физиологическое положение. После данной операции человек быстро реабилитируется, однако не исключены рецидивы.
При радикальных операциях производится коррекция всей проблемной зоны стопы, а не конкретно кости или сустава. По ходу операции к первой плюсневой кости подшивается сухожилие приводящей мышцы большого пальца. Таким образом, мышца не удерживает палец в отклоненном положении, угол между костями меняется в меньшую сторону, а свод принимает постепенно свою прежнюю форму.

Молоткообразная деформация суставов стопы
Рецидивы при таком вмешательстве сводятся к минимуму, но период реабилитации длительный и болезненный.
Восстановление и реабилитация
Объем и длительность реабилитационных мероприятий напрямую зависит от разновидности хирургических вмешательств. При вмешательствах исключительно на костях плюсны необходима фиксация сустава сроком до 4 недель (миниинвазивные методы являются исключением), если операция захватывает смежные пространства – иммобилизация до 12 недель.
Заживать кости и суставы будут в среднем 1-2 месяца. Ношение специальных фиксирующих средств и соблюдение рекомендаций врача поможет ускорить этот процесс.
Общие рекомендации для послеоперационного периода, чтобы избавиться от риска осложнений:
- минимальные статические нагрузки, исключение нагрузок на нижние конечности, в первые дни после операции рекомендовано использовать костыли;
- ношение специальной ортопедической обуви для уменьшения давления на первый палец, улучшения кровообращения по всей поверхности стопы;
- разработка стопы, гимнастика для пальцев (на 20-й день после операции): катание по полу предметов (мячики, карандаши, ручки), подъем предметов, хождение по неровным поверхностям, поочередное стояние на одной и другой ноге;
- медикаментозная терапия: антибактериальная (цефотаксим 1,0 в/м 2 р/д), противовоспалительная терапия («Найз» по 100 мг 2 р/д внутрь), адекватное обезболивание (Кеторолак 3% 2,0 в/м при выраженном болевом синдроме);
- физиолечение (амплипульстерапия, УВЧ-терапия, лазеротерапия, массаж).

Специальная обувь в полеоперационный период
Избавиться от артрита и остеохондроза за месяц
Спина и суставы исцелятся за 5 дней и будут снова как в 20 лет! Надо только…
Читать далее…
Осложнения после вмешательства
К сожалению, в процессе оперативного вмешательства не всегда удается избежать технических погрешностей, что приводит к некоторым типичным осложнениям в раннем послеоперационном периоде.
К ним относятся такие последствия:
- вторичное инфицирование — возникает при нарушениях правил асептики и антисептики, наличии у больного сопутствующей патологии, очагов хронической инфекции (сцельюпрофилактикиназначаетсякурсантибиотиков, противовоспалительная терапия);
- рецидив (при неправильно выбранном методе лечения в конкретной клинической ситуации, при несвоевременной реабилитации);
- болевой синдром при двигательной активности (сустав может болеть из-за некорректного положения винта);
- контрактура плюсне-фалангового сустава (значительное ограничение подвижности) – при несвоевременной реабилитации, некорректном выполнении физических упражнений в восстановительном периоде или же их отсутствия (необходимо делать легкие физические упражнения с 4-5 дня во избежание подобного осложнения);
- нарушение кожной и тактильной чувствительности (может быть вариантом нормы, так как во время операции пересекаются некоторые поверхностные веточки чувствительных нервов, полное восстановление происходит около девяти месяцев) – необходим своевременный курс ЛФК, физиолечение, прием нейропротекторов.
Боль, онемение и отеки после оперативного лечения
Болевой синдром, отечность и легкое онемение в пальцах нижних конечностей могут проявиться в течение нескольких дней после операции, как ответ на травматизацию тканей. Данное состояние является вариантом нормы, по прошествии времени нога постепенно станет меньше неметь и опухать.
Через 5-7 дней боли чувство онемения и отеки становятся значительно меньше, что связано с процессами заживления в поврежденных тканях.
Снять боль и отеки помогут следующие процедуры:
- В первую неделю необходима симптоматическая терапия данных состояний: Кеторолак 3% 2,0 в/м или Трамадол 2% 2,0 в/м при болях первые 2 суток.
- В качестве противовоспалительной терапии – Найз 100 мг 2 р/д внутрь, местно – гель Диклофенак 5% 2 р/д.
- Физиолечение (амплипульстерапия, лазеротерапия, УВЧ-терапия, лечебный массаж).
- Необходимо разрабатывать ногу, делать легкие физические упражнения сразу после операции (шевеление пальцами, сгибание и разгибание в суставах, поочередное поднимание ног).
Иногда чувство онемения после оперативного лечения можно расценивать как нарушение кожной чувствительности, связанной с техническими погрешностями во время операции, тогда необходимо более тщательное наблюдение за пациентом, так как его восстановительный период потребует большее количество времени и лечебных мероприятий.
Если болит спина, шея или поясница не затягивайте лечение, если не хотите закончить в инвалидной коляске! Хронические ноющие боли в спине, шее или пояснице — главный признак остеохондроза, грыжи или другого серьёзного заболевания. Лечение надо начинать прямо сейчас….
Подробнее…
Как сделать операцию бесплатно?
Оперативное лечение по показаниям реализуется бесплатно по квоте. Направление в лечебное учреждение, имеющее лицензию на данный вид деятельности, дает врач-травматолог поликлиники по месту жительства больного.
Чтобы сделать операцию, пациенту необходимо будет пройти ряд медицинских исследований, по результатам которых доктор принимает решение о направлении документов больного на рассмотрение комиссией органа управления здравоохранения субъекта РФ.

Операцию можно сделать по квоте
Перечень документов в больницу должен включать:
- результаты проведённого лечения;
- согласие пациента;
- копию паспортных данных;
- СНИЛС;
- копию полиса ОМС и ИНН.
После принятия решения в пользу больного комиссия направит всю необходимую документацию в профильное лечебное учреждение и соответствующие специалисты по данному профилю уже назначат окончательную дату операции.
Если же пациенту отказано в бесплатной медицинской помощи, то альтернативным вариантом являются платные услуги.При получении платных медицинских услуг работающий гражданин РФ может претендовать на возврат 13% от оплаты в качестве налогового вычета.
Где делают операции по коррекции косточки лазером в Москве и Санкт-Петербурге?
Платное медицинское обслуживание предлагают следующие клиники:
- «Ortomed» — коррекция Hallus valgus от 28 до 56 тыс. рублей с использованием мини инвазивных методик (лазер), г. Москва.
- «Клиника Века» — средняя стоимость от 55 до 75 тыс. рублей в зависимости от степени сложности (1 нога) – в стоимость включена анестезия, 3 койко-дня, рентгенография стоп, г. Москва.
- «МедикаМенте» — 42 тыс. рублей (в стоимость включено стационарное размещение, консультация врача, анестезия, шовный материал), г. Москва.«Пропорция» — от 15 до 22 тыс. рублей в зависимости от степени сложности, г. Москва.
- Клиники «Абиа» — 28750 рублей, г. Санкт-Петербург.
- «Долголетие» — 17800 рублей, г. Санкт-Петербург.
- РНИИ травматологии и ортопедии им. Р.Р. Вредена – 20900 рублей, г. Санкт-Петербург.
Средняя стоимость операции в Москве и регионах России
Усреднённая стоимость оперативного вмешательства по коррекции «Hallus valgus» составляет от 10 до 25 тыс. рублей по региону и 45 тыс.рублей в городе Москва. Если используются малоинвазивные методики, то стоимость операции возрастает еще на 6-10 тыс. рублей.
В стоимость лечения входит обезболивание, перевязки, консультации врачей и непосредственно само вмешательство.
| Вид хирургической коррекции стопы | Средняя стоимость в г. Москва (руб.) | Средняя стоимость в регионах России (руб.) |
| Вальгусная деформация 1 пальца стопы 1 степени сложности | 28 000 | 20 000 |
| Вальгусная Связанные материалы @ Тихвинские советы |


