Лечение артроза тазобедренного сустава у детей лечение
- Коксартроз — что это? Описание заболевания
- Врожденный коксартроз у ребенка
- Стадии развития коксартроза
- Клиническая картина, диагноз и лечение
- Рекомендации для заболевших коксартрозом
- Профилактика заболевания коксартрозом
В наше время все чаще можно наблюдать стремительное развитие такого заболевания, как коксартроз у детей. Нередко можно услышать фразы из уст докторов о том, что многие болезни значительно «помолодели». А все потому, что раньше заболеванием суставов страдали пожилые люди от 55 и более лет. Теперь симптомы проявляются и у молодого поколения — детей и подростков.
Коксартроз — что это? Описание заболевания
Коксартроз — заболевание суставов в области таза, протекающее в основном в хронической форме. Коксартроз у ребенка имеет свойство изменяться с течением времени. Ученые рассматривают заболевание как в первичной, так и во вторичной форме. Если первичная форма имеет одинаково негативное воздействие на оба сустава, то вторичную чаще рассматривают как поражение суставов с одной стороны.

Болезнь развивается благодаря следующим факторам: стремительное развитие костей малого таза, врожденные повреждения костей и суставов, а именно вывихи, несимметричная длина конечностей. Болезнь прогрессирует, если наблюдается нарушение со стороны опорно-двигательной системы. Обычно начало процесса затрагивает хрящ — его ткани становятся тонкими и хрупкими, он теряет свои органические свойства. В дальнейшем могут образовываться кисты на местах повреждений.
Большая часть ученых полагает, что причиной заболевания становится плохое кровообращение в суставах: отток венозной и приток артериальной крови ухудшается и поэтому происходит накопление недоокисленных веществ, которые в будущем способствуют разрушению хряща. Пугает тот факт, что коксартроз стремительно развивается во всем мире, увеличивая количество случаев инвалидности.
Врожденный коксартроз у ребенка
Коксартроз вследствие врожденных дисфункций тазобедренного сустава развивается у 38-86% людей. Имея способность к интенсивному развитию, коксартроз может стать причиной инвалидности у детей. Несмотря на это, путей решения проблемы в детском возрасте ученые пока не нашли.
В отделениях ортопедии для детей серьезно подходят к лечению и профилактике врожденного коксартроза. Проводят обследование пациентов от 3 до 18 лет с нарушением в области малого таза: вывих бедра при рождении, вывих бедренной головки, заболевание Пертеса.

Обследования и диагностика включают в себя изучение изменений тазобедренного сустава при помощи компьютерной томографии, изучение изменений плотности костной шейки на разных стадиях развития заболевания, изучение структуры костей и хряща при помощи биохимических исследований, изучение тканей сустава малого таза с использованием морфологических методов исследования.
Благодаря проделанной работе можно отметить некую закономерность протекания и развития болезни суставов у детей и подростков: патологический процесс становится более выраженным, если мышцы, окружающие тазобедренный сустав, недостаточно развиты физически. Не исключено и хирургическое вмешательство в отдельных случаях, однако операция не всегда способствует благополучному развитию сустава в дальнейшем.
Например, обследования детей показали, что проделанные 36% хирургических вмешательств только усугубили развитие коксартроза. Спустя 2-4 года после операции наблюдались нарушения при походке, уменьшение щели сустава, боли при движении тазобедренного сустава. На снимках рентгена эти отклонения были четко выражены. Таким образом, пациентам с диагнозом «коксартроз» необходимо не только вовремя обращаться к специалистам, но и контролировать развитие заболевания, своевременно соблюдая все указания врачей. Родителям больных детей нужно быть особенно бдительными, чтобы не запустить болезнь.
Стадии развития коксартроза
Коксартроз у ребенка развивается в три стадии. Коксартроз первой степени дает о себе знать болевыми ощущениями при долгих физических нагрузках, особенно это проявляется при пешей прогулке от 2 км. Боль может сопровождаться частичной хромотой. При этом больной может не обращать внимания на возникшие симптомы, потому что после отдыха неприятные ощущения пропадают, а ведь именно на этом этапе развития коксартроз еще можно вылечить.

При рентгеновском обследовании уже заметны незначительные отклонения: тазовые кости имеют высокую плотность, щели сустава сужаются, на кости возникают неровности.
Эти изменения не создают ограничений для нормальной жизнедеятельности человека, сустав остается подвижным. Боли усиливаются в том случае, если человек не обращает внимания на дискомфорт при ходьбе и не обращается к специалистам.
Болезнь плавно перетекает во вторую стадию развития. Сустав начинает функционировать менее эффективно, хромота при пеших прогулках становится ярко выраженной. Боль становится невыносимой и пульсирующей, может отдаваться в паховую зону и бедро. Человек не может разгибать и сводить ноги — боль может проявляться и в бедренных мышцах. На снимке рентгена отклонения становятся более заметными. Можно наблюдать обширное разрастание кости, щель сустава малого таза сужается интенсивнее. Такое происходит обычно перед последней, третьей фазой.

На заключительном этапе образуется киста на пораженных тканях сустава. При третьей стадии боли становятся постоянными, сильными, возникают практически постоянно и даже ночью. При ходьбе больной испытывает дискомфорт — приходится прибегать к помощи трости.
Происходит резкое ограничение движения в тазобедренной области, мышцы атрофируются, больная нога становится значительно короче здоровой. Укорачивание ноги способствует кардинальному изменению походки, потому что больной сустав получает максимально возможную для него нагрузку при незначительном движении. Костные разрастания увеличиваются в масштабах, суставная щель практически исчезает. Сустав приобретает структуру кости и окончательно теряет подвижность.
Пациент может передвигаться только при помощи костылей. Без них движение становится невозможным — преодолевается максимум 2-3 м. При таком движении искривляется позвоночник и пациента часто беспокоят боли в поясничном отделе.
Клиническая картина, диагноз и лечение
Основной жалобой пациента по-прежнему остаются трудности при передвижении и интенсивная и продолжительная боль, которая, как было упомянуто выше, непосредственно зависит от стадии протекания болезни. По данным, полученным при клинико-рентгенологических исследованиях, можно определить точный диагноз и стадию развития заболевания.
На снимке, как правило, четко заметна скошенная вертлужная впадина. Коксартроз способствует изменению конца бедренной кости, в основном его формы. Головка и шейка бедренной кости претерпевают значительные изменения. При наблюдении на рентгеновском снимке подобных отклонений ставят диагноз «коксартроз».
Электромиография может быть использована как метод исследования заболевания на разных этапах его развития, а процедура радионуклидного сканирования помогают лечащему врачу отследить нарушения венозного и артериального кровообращения.
Таким образом, когда взяты определенные анализы и получены результаты вышеупомянутых исследований, перед специалистами возникает более понятная картина стадии развития коксартроза, отклонений в тазобедренных суставах, состояния хрящевой ткани сустава. Опираясь на полученные данные о пациенте, врач разрабатывает план лечения и незамедлительно приступает к его выполнению.
В первую очередь лечение коксартроза должно влиять на уменьшение симптомов болезни и боли в суставах при передвижении. Учитывается возраст пациента, его физическое состояние и степень проявления заболевания. Можно проводить лечение в амбулаторных условиях в том случае, если у пациента наблюдается только первая или вторая стадия проявления коксартроза.
Прописываются препараты для укрепления тканей и более интенсивного кровоснабжения конечностей. Рекомендуется уменьшение силовых нагрузок и длительной ходьбы в целях улучшения состояния сустава и профилактики заболеваний опорно-двигательной системы в целом.
При пеших прогулках необходимо постоянно использовать трость. Прописывают противовоспалительные лекарства — «Ортофен», «Реопирин», «Индометацин» и др. Обязательно назначение витаминов. Дома можно прикладывать компрессы димексида к беспокоящим участкам. Не помешают и процедуры магнитотерапии, методы лечения лазером и ультразвуком, а также массаж поясницы и области малого таза. Лечащий врач назначает лечебную гимнастику в положении лежа для укрепления тазобедренных и поясничных мышц. Как только боль отступает, больному прописывают массаж области поясницы и лечебную гимнастику, восстанавливающую мышцы.
Упражнения на раздвигание и сдвигание бедер приводит к укреплению бедренных и тазовых мышц: больной стоит на небольшой подставке, и держась за стену, отводит и сгибает бедро. Упражнение выполняется как свободно, так и с грузом: нога удерживается 5-7 сек при натягивании эластичного бинта. Упражнение по разгибанию бедер обычно выполняется в лежачем положении, можно на кушетке, где угол наклона спинки составляет 10-20°. Выполнять их можно и стоя на четвереньках.
Эти упражнения приводят к развитию группы мышц, окружающих больную область. Укрепляются мышцы живота и поясничного отдела в целях улучшения кровообращения и функционирования позвоночника, чтобы в будущем противостоять искривлению позвоночника — сколиозу. Гидрокинезотерапия (упражнения в воде) способствует вытяжению сустава в условиях стационарного лечения и соблюдения постоянного постельного режима. На больную ногу накладывается груз 5-7 кг в течение 3-5 ч в день. После процедуры пациенты передвигаются строго на костылях, расслабляя ногу и снимая возникшее напряжение.
Вытяжение сустава проводят комплексно по 10-15 процедур, одновременно назначая подводный массаж для напряженных мышц, чтобы улучшить приток и отток крови в больной конечности. Струя давлением 0,5-1 атм интенсивно поступает в область поражения в течение 5-8 мин. Уместна для коксартроза зарядка в воде. После лечения в стационаре врачи настоятельно рекомендуют заниматься зарядкой и в домашних условиях. Приветствуются ежедневный самомассаж ягодиц, ходьба на лыжах и прочие физические нагрузки. Плавание оказывает положительное влияние не только на мышцы малого таза и ягодицы, но и полезно для успешного функционирования всех групп мышц человеческого организма.
Рекомендации для заболевших коксартрозом
Строго нельзя заниматься тяжелым трудом, борьбой, атлетикой, фигурным катанием. Эти занятия могут привести к изменениям пораженного сустава в худшую сторону. При третьей стадии коксартроза лечение проводят исключительно в условиях стационара. Здесь ни в коем случае нельзя нагружать сустав, наоборот, применяют методы его разгрузки и снятия болевого синдрома. Разрастание кости становится обширным и не только препятствует движению поврежденной конечности, но и увеличивает боль при физическом воздействии.
Здесь уместен ортопедический режим, занятия лечебной физкультурой (ЛФК). При ходьбе постоянно необходима опора, в качестве которой могут выступать костыли или крепкая трость. Процедуры гидрокинезотерапии улучшают состояние хряща, повышают стабильность сустава и оказывают влияние на повышение тонуса и выносливость мышц вокруг пораженной области. Применяется как традиционный, так и подводный массаж, где давление струи составляет 1-2 атм. Процедура подводного массажа длится 10-15 мин и способствует стимуляции ягодичных мышц.
В лечении коксартроза необходим системный поход, поэтому специалисты настоятельно рекомендуют продолжать занятия гимнастикой и в домашних условиях, придерживаясь строгого режима разгрузки для сустава. Однако бывают случаи, когда гимнастика и процедуры бессильны. Требуется оперативное вмешательство. Операции на тазобедренном суставе позволяют сохранять его частичную подвижность. При решении оперировать больного строго учитывается его общее физическое состояние, показания рентгеновского снимка и определение стадии заболевания.
Для того чтобы зафиксировать костные ткани, больному вставляется пластина Троценко-Нуждина. После фиксации некоторое время должна соблюдаться полная неподвижность поврежденного сустава. Спустя 3-4 дня после операции специалисты приступают к облегченной разработке сустава. С 14-16 дня разрешается медленная ходьба на небольшие расстояния при помощи костылей, ни в коем случае не опираясь на поврежденную конечность. Спустя еще 3 недели снимают швы и прописывают водные упражнения.
В дальнейшем пациенту делают массаж руками под водой, ему также рекомендуются упражнения на укрепление определенной группы мышц, окружающих оперированный сустав. Восстановление тазобедренного сустава предстоит более чем медленное, поэтому рекомендации врачей следует выполнять беспрекословно. Здесь уже необходима инициатива самого пациента независимо от возраста. Родителям больных детей необходимо ответственно относиться к сложившейся ситуации и вместе с ребенком помогать его окончательному восстановлению после операции.
Профилактика заболевания коксартрозом
Современной медициной методов профилактики коксартроза пока не разработано. Необходимо полностью вылечивать такие повреждения, как переломы, вывихи и трещины, а также вовремя обследовать детей и подростков с подозрениями на артроз тазобедренного сустава. Если коксартроз выявлен, нужно немедленно прибегнуть к его лечению и в качестве профилактики 1-2 раза в год проводить обследования в стационаре, следить за весом и распределением нагрузок для всего тела.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Источник
Артроз у детей стал возникать чаще, несмотря на то, что патология в большинстве случаев поражала пациентов старше 45 лет. В группе риска оказываются дети, родственники которых страдают артрозом.

Симптомы
Нарастание симптомов происходит постепенно:
- Ощущение тяжести, боль ноющего характера после длительной физической нагрузки. Поражение суставов нижних конечностей может сопровождаться периодически появляющейся хромотой.
- Интенсивность боли усиливается даже после небольших нагрузок, подвижность ограничивается, появляется отечность.
- Боль носит постоянный характер, подвижность сильно ограничена, отмечается деформация органа.
Первая стадия характеризуется начинающимся разрушением хряща, постепенной потерей эластичности и образованием шероховатости на его поверхности. В результате пациент испытывает боль и скованность в начале движения, в дальнейшем быстро исчезающие.
По мере разрушения хряща увеличивается нагрузка на поверхности суставов. При разрушении хрящевой ткани происходит выработка агрессивных веществ, вызывающих раздражение синовиальной оболочки и ее воспаление.
Образование выпота в полости сустава сопровождается его отеком и увеличением в размерах. Прикосновения вызывают боль, повышается температура, возникает покраснение кожных покровов.
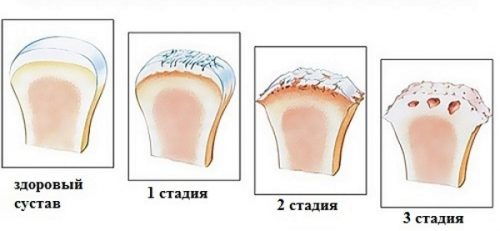
Для второй стадии развития заболевания характерен синовит. На суставных площадках (по краям) начинают разрастаться костные шипы (остеофиты). Наличие костных разрастаний, цепляющихся друга за друга, приводит к ограничению подвижности сустава.
Со временем они становятся настолько крупными, что выпячиваются, поэтому сустав становится деформированным. Происходящие в костной ткани процессы вызывают сдавливание небольших кровеносных сосудов и нервных окончаний, что сопровождается постоянными сильными болями.
При движении появляется хруст — характерный симптом артроза. По мере ограничения подвижности сустава окружающие мышцы слабеют, уменьшаются в объеме.
При поражении коленного сустава возникает болевой синдром во время ходьбы (особенно по лестнице): при движении происходит трение тканей. Артроз колена представляет опасность, связанную с деформацией сустава и развитием анкилоза.

При артрозе бедра патология у пациентов проявляется по-разному. Признаки зависят от степени воспаления.
Если не принять меры, со временем патологический процесс прогрессирует, воспаление поражает другие суставы.
Причины детского остеоартроза
У детей артрозы могут развиваться из-за повышенных нагрузок, которые больше функциональных возможностей суставов. Нередко факторов возникновения болезни бывает несколько:
- врожденная дисплазия тазобедренного сустава;
- слабый мышечно-связочный аппарат;
- травмы, перенесенные в раннем детстве;
- избыточная масса тела;
- нарушение процессов обмена.
Созревание тканей у детей не завершилось, они легко подвергаются травмам во время активного движения. У подростков заболевание нередко связано с травмами, полученными во время подвижных игр, занятий спортом.
Полученные травмы (подвывихи, растяжения, переломы) сопровождаются воспалительным процессом, оказывающим негативное влияние на хрящевую ткань, суставную жидкость, мягкие ткани.

В результате травмы может произойти деформация сустава, смещение относительно естественного положения. Отсутствие своевременного лечения приводит к развитию необратимых процессов: трущиеся ткани изнашиваются быстрее.
Дисплазия тазобедренного сустава сопровождается нарушением строения костей. В результате неестественного расположения костей повышается риск возникновения артроза: из-за смещения суставы подвергаются перегрузкам, лишний вес принимают на себя мышцы. Дисплазия — распространенная причина, вызывающая коксартроз.

Нарушения процессов обмена могут привести к дистрофии хрящевой ткани из-за несвоевременного поступления необходимых веществ.
При избыточной массе тела давление на неокрепшие суставы возрастает, оказывая на них негативное влияние. Юношеский возраст характеризуется быстрым ростом костей и одновременным отставанием силы мышц, увеличением массы.
Диагностика
Для постановки диагноза необходимо провести комплексное обследование. Врач уточняет жалобы, проводит осмотр и пальпацию сустава, отмечает объем движений.
Мышечную атрофию выявляют путем измерения окружности и длины больной конечности, затем сравнивают с показателями здоровой. Из дополнительных методов используют:
- анализы крови и мочи;
- биохимический анализ крови;
- анализ синовиальной жидкости;
- рентген-диагностику;
- УЗИ;
- КТ;
- МРТ.

Лечение
При комплексном подходе к лечению применяют методики, направленные на спасение сустава. Отличительной особенностью терапии является невозможность применения медикаментозных средств, разрешенных для взрослых, она имеет больше сходства с методами лечения заболевания у беременных, когда есть много ограничений.
Главные задачи, которые предстоит решить доктору:
- не допустить закостенение;
- вернуть подвижность;
- нормализовать кровоснабжение и необходимое питание.
Для этого используют:
- хондропротекторы;
- ЛФК;
- физиотерапевтические процедуры;
- народную медицину;
- медикаментозное лечение при острой форме;
- оперативное лечение;
- санаторно-курортное лечение.

Из медикаментозных средств для снятия острых проявлений применяют НПВС (Индометацин, Напроксен, Диклофенак, Ибупрофен). При сильном воспалении назначают глюкокортикоиды.
Хондропротекторы применяют с целью воздействия на гиалиновый хрящ. У препаратов имеются противопоказания и нежелательные эффекты. Курс длится несколько месяцев.

При обострении применяют анальгетики, противовоспалительные препараты в форме инъекций. При мышечных спазмах назначают миорелаксанты.
При использовании хирургических методов лечения больной орган заменяют искусственным (артропластика, эндопротезирование) или выполняют шлифовку головки (артроскопию), остеотомию, очистку с помощью специального оборудования (дебридмент).

Операции отличаются высокой стоимостью, их проводят не во всех клиниках, поэтому такой метод применяется в крайних случаях.
Физиотерапевтическое лечение улучшает циркуляцию крови в больном суставе. Применяют ультразвук, ударно–волновую терапию, токи низкой частоты.
ЛФК способствует увеличению подвижности костей, улучшению микроциркуляции. Упражнения делают вне периода обострения. Можно выполнять специальную гимнастику в домашних условиях.

Санаторно–курортное лечение направлено на улучшение процессов обмена и питания опорно-двигательной системы. Многие санатории имеют бассейны, специальные тренажеры и др.
Осложнения
При поражении суставов пациент испытывает сильную боль, утрачивает возможность совершать привычные действия. Неприятным осложнением становится потеря функций органа, ухудшение качества жизни, инвалидизация.
Пытаясь уменьшить нагрузку на больную конечность, пациенты нагружают здоровую, что способствует развитию других патологий, ухудшению состояния.
Если поражаются крупные суставы нижних конечностей, больная нога укорачивается, происходит смещение центра тяжести тела, нагрузка на позвоночник увеличивается. Это не может пройти бесследно для организма.
Профилактика подросткового ДОА
 Предупредить заболевание проще, чем лечить. Мерами профилактики являются:
Предупредить заболевание проще, чем лечить. Мерами профилактики являются:
- двигательная активность, которая не приводит к перегрузке слабых суставов;
- прогулки, плавание (способствуют укреплению мышц и связок);
- правильное питание (включение в рацион продуктов, укрепляющих хрящевую ткань, содержащих витамины С, группы В);
- контроль массы тела (вес ребенка должен находиться в соответствии с нормальными показателями для данного возраста);
- обращение к врачу при появлении дискомфорта, боли в суставах.
Рекомендуется научить ребенка группироваться при падении. Обувь должна быть удобной, изготовленной из натуральных материалов, иметь устойчивую подошву.
Заключение
Принято считать, что ДОА — первичное заболевание суставов в хронической форме и характеризуется первичной деформацией хряща. Патология может развиться после артритов, которые не лечились своевременно.
Течение детского артроза может быть по схеме деформирующего артроза, т. к. заболевание относится к хроническим артрито-артрозам. Чтобы лечение оказалось результативным, важно как можно раньше обнаружить заболевание.
Источник


