Косточка на большом пальце ноги лечение хирургическим путем
Hallux Valgus — это именно та проблема, с которой чаще всего обращаются к ортопеду. Что же скрывается за этим названием? Это не что иное как отклонение большого пальца стопы наружу. В результате растет шишка на ноге возле большого пальца.
Причинами, вызвавшими такое состояние, являются поперечное плоскостопие и диспластический синдром (высокая эластичность суставов, стопы в том числе). Существуют также особые факторы, которые усугубляют патологический процесс. Это, прежде всего, лишний вес, ношение тесной обуви, травмы стопы, системные заболевания соединительной ткани.
Симптомы заболевания
Зачастую заболевание протекает с поражением обеих стоп, но не исключена и односторонняя локализация патологического процесса. Первый палец стопы отклоняется кнаружи. Формируется шишка.
На начальных этапах заболевания человека беспокоит только косметический дефект. Но по мере усугубления патологического процесса, присоединяются и другие жалобы. Так, отмечается болезненность при ходьбе, изменение походки, сложность в выборе подходящей обуви.
Помимо этого, может развиваться бурсит, артрит первого плюснефалангового сустава. Подобные процессы сопровождаются болезненностью, отечностью в области пальца, его покраснением, ограничением движения.
Когда необходима операция?
Врач выбирает стратегию лечения, основываясь на результатах проведенной рентгенографии стопы в двух проекциях: боковой и прямой. Подобный метод исследования информирует врача о степени отклонения первого пальца, а также о состоянии костей стопы: наличии костных кист, артроза, остеопороза.
Таким образом, выделяют три степени hallux valgus:
- 1-я степень — отклонение 1-го пальца кнаружи менее чем на двадцать пять градусов, а первой плюсневой кости кнутри менее чем на двенадцать градусов. При этом угол PASA остается нормальным или становится негативным.
- 2-я степень — отклонение 1-го пальца кнаружи на двадцать пять-тридцать пять градусов, а первой плюсневой кости кнутри менее чем на восемнадцать градусов. При этом угол PASA может быть нормальным или негативным.
- 3-я степень — отклонение 1-го пальца кнаружи уже более чем на тридцать пять градусов, а первой плюсневой кости кнутри более чем на восемнадцать градусов. При этом угол PASA становится негативным.
Консервативное лечение халюс вальгус возможно только на начальных этапах. При наличии третьей степени заболевания операция по удалению косточки на ноге уже необходима.
Виды операций
Существуют разные методики лечения халюс вальгус. Хирург отдает предпочтение методике в зависимости от степени выраженности болезни, наличия сопутствующих неблагоприятных факторов.
Существующие методики можно разделить на две группы: операция открытым методом и малоинвазивная операция на косточке большого пальца ноги, цена будет соответственно отличаться.
Малоинвазивные операции
Малоинвазивное вмешательство предполагает проведение операции без разрезов кожи, а только лишь с помощью минидоступов (миниразрезов). Такие разрезы обычно не превышают 3 мм. Сквозь эти отверстия с помощью микроскальпеля хирург осуществляет перепиливание костей в определенных местах. В результате таких манипуляций меняется ось пальца и устраняется деформация. При этом нет необходимости использовать специальные фиксирующие приспособления.
Такая операция на косточке большого пальца ноги требует особых медицинских знаний и навыков. Кроме того, операция проводится под контролем рентгенографии стопы. Так, хирург будет видеть общую картину и понимать, как менять направление своего движения, а когда следует остановиться. Это прогрессивная операция на косточку на ноге, цена отличается от традиционной остеотомии.
Конечно, такой метод имеет ряд неоспоримых преимуществ. Это, в первую очередь, малая травматичность. Во вторую, отсутствие длительного реабилитационного периода. Но малоинвазивное вмешательство не применяется в отношении второй-третьей степени hallux valgus.
Реконструктивные операции
Существует несколько методик реконструктивных оперативных вмешательств.
В общем этапность лечения халюс вальгус можно представить следующим образом:
- На внутренней поверхности большого пальца производят разрез.
- Теперь хирург приступает к капсулотомии — рассечению капсулы 1-го плюснефалангового сустава и его мобилизации.
- После чего производится экзостозэктомия — удаление костной мозоли.
- Следующий этап — остеотомия. Это перепиливание первой плюсневой кости. Существует несколько видов остеотомии: шевронная, SCARF —остеотомия, проксимальная клиновидная или же циркулярная остеотомия.
- Теперь хирург перемещает костные фрагменты первой плюсневой кости, тем самым меняя ось деформированного пальца.
- После чего производится фиксация костных фрагментов плюсневой кости. Фиксирование осуществляется за счет специальных конструкций, чаще всего используют титановые винты.
- Зашивание капсулы первого плюснефалангового сустава.
- Наложение шва на кожу.
- Наложение стерильной повязки.
- Надевание на стопу специальной фиксирующей повязки.
Если вам надоели косточки на ногах, операция позволит сразу же добиться видимого результата и избавиться от них. Рецидивы заболевания, как правило, исключены.
Оперативное вмешательство проводится в условиях стационара. Стоит помнить, что после операции необходима длительная реабилитация в течение четырех-шести недель. Хирургическое вмешательство осуществляется под анестезией, сейчас все больше отдают предпочтение эпидуральной анестезии.
Сама операция занимает от получаса и до двух часов, все зависит от объема работы. Если есть косточка на ноге операция, стоимость которой следует уточнить у хирурга, позволит избавиться от проблемы навсегда.
Реабилитация после операции
Пациенты могут вставать на ноги уже на следующий день после оперативного вмешательства. Но обязательно нужно использовать фиксирующую повязку и носить специальную ортопедическую обувь — туфли Барука. Как долго придется ходить в этой обуви, определяет врач, в среднем это четыре-шесть недель. А в ночное время врач может посоветовать использовать ночные корректоры, например, бандаж на косточку большого пальца на ноге Hav Splint.
Поскольку пациент остается мобильным, его лечение осуществляется амбулаторно. Но стоит регулярно посещать врача. Рекомендуется выходить на работу не ранее чем через месяц. Поскольку физические нагрузки могут затруднить процесс заживления. Кстати, вернутся к занятиям спортом можно будет через полгода.
Один-два раза в неделю необходимо посещать врача для проведения перевязок. Уже спустя две недели снимают швы, еще через неделю — фиксирующую повязку. После снятия повязки уже можно приступать к разрабатыванию стопы. Кроме того, на первое время хирург подберет медикаменты, например, антибиотики, чтобы предотвратить возникновение инфекционных осложнений. Могут быть назначены противовоспалительные средства, которые помогут устранить болевые ощущения.
Настоящим спасением может стать удаление косточки на ногах операция, отзывы людей только подтверждают это. Тем не менее, многие жалуются на послеоперационный отек стопы. Действительно, отек может сохраняться в течение длительного времени. Чтобы уменьшить отек нужно прикладывать холод к стопе.
Переходить на обычную обувь можно через четыре-шесть недель после операции. Но чтобы все усилия были ненапрасные, с этого момента необходимо выбирать только удобную обувь. Забудьте о туфлях на высоком каблуке, с узким мысом. Допускается ношение туфлей на низком каблуке спустя полгода после операции. Через два месяца после оперативного вмешательства необходимо надевать специальные ортопедические стельки, которые изготавливаются индивидуально.
На этом этапе нужно делать гимнастические упражнения, чтобы укрепить мышцы стопы. Пациентам рекомендуется перекатывать стопой теннисный мячик. Этот нехитрый способ позволяет разработать мышцы.
Вы все еще в раздумьях нужна ли вам операция по удалению косточки на ноге, отзывы помогут вам определиться.
Результат операции
На какой же результат могут рассчитывать люди, решившиеся на хирургическое лечение халюс вальгус?
- Устранение болевого синдрома;
- Восстановление движения в суставах пальца;
- Отсутствие шишки на пальце;
- Отсутствие деформации пальца, отклонения других пальцев.
Но, пожалуй, больше информации можно получить от тех людей, у которых была операция на косточке большого пальца ноги, отзывы помогут узнать все подробности.
Дольнова Оксана, Уфа:
«Долго не могла решиться на операцию. Но потом решила, что ситуация уже сама собой не разрешится, а пока я тяну с решением, проблема только усугубляется. Поэтому решилась на операцию. К счастью, мне удалось найти хорошего специалиста. В больнице я провела всего лишь четыре дня, затем меня выписали домой.
Первые несколько дней после операции стопа болела, но я справлялась с помощью обезболивающих. После того, как меня выписали, мне пришлось еще месяц носить ортопедическую обувь, естественно о работе речь не шла. Но теперь, спустя год, я довольна, что все же решилась на это. Мне помогла убрать косточку на ноге операция. Теперь палец ровный, никакой шишки. Можно носить открытую обувь. Жалею лишь об одном, что не занялась лечением болезни раньше».
Как избежать операции?
Если вовремя начать борьбу с халюс вальгус, с большой вероятностью вам удастся избежать операции. Прежде всего, нужно устранить провоцирующие факторы: привести свой вес в норму, отказаться от тесной обуви на высоком каблуке.
Хорошо себя зарекомендовали специальные корректирующие приспособления. Они бывают ночные и дневные. Дневные фиксаторы для косточек на ногах удобны тем, что их можно носить в своей привычной обуви.
Более сложный механизм имеет ночная шина. Такое приспособление следует надевать непосредственно перед отходом ко сну. Во время сна мышцы стопы максимально расслаблены и не сопротивляются воздействию корректора.
Надев бандаж, с помощью специальных застежек человек самостоятельно устанавливает комфортный угол отклонения пальца, постепенно, день за днем, увеличивая его. Ночной бандаж на косточку на ноге Hav Splint возвращает палец в его нормальное, физиологическое положение. Тем самым деформация пальца становится менее заметной. При регулярном использовании корректора можно добиться заметного результата, избавиться от боли и отека в области пальца.
Источник
Удаление шишки на большом пальце ноги – хирургический метод лечения вальгусной деформации большого пальца стопы, которую в народе называют «косточкой» или «шишкой».
Оставьте заявку и в течение нескольких минут мы подберем вам проверенного врача и поможем записаться к нему на прием. Или подберите врача самостоятельно, нажав на кнопку «Найти врача».
Найти врача
Консервативное лечение этой распространенной патологии эффективно только на начальной стадии заболевания, когда большой палец незначительно (до 15 градусов) отклоняется в наружную сторону, болевых ощущений еще нет, а сама шишка выглядит как небольшой бугорок.
При появлении косточки на ноге своевременное обращение к ортопеду позволяет исправить деформацию консервативными методами
К сожалению, не все люди обращают внимания на изменения стопы до появления болевых симптомов, и обследующий пациента врач вынужден констатировать, что ситуация запущена и только удаление косточки на большом пальце ноги может исправить патологию (операция позволяет не только избавиться от боли и предотвратить прогрессирование заболевания, но и восстановить свод стопы).
Виды хирургического лечения косточки на ноге
Операция по удалению косточки на ноге проводится после дополнительной диагностики, которая позволяет точно оценить степень деформации, выявить сопутствующие патологии и заболевания.
На выбор оперативной методики (существует около 100 различных методов) влияют:
- тип деформации;
- состояние костей и мягких тканей конкретного пациента;
- наличие соматических заболеваний.
Поскольку для удаления косточек на ногах в настоящее время применяют в большинстве случаев малотравматичные методы и современные анестетики, возраст пациента не влияет на выбор методики хирургического вмешательства.
Возможно применение:
- Остеотомии, которая применяется в большинстве случаев как наиболее эффективный метод. При любом виде остеотомии во время операции над деформированным суставом рассекается ткань, кость пересекается (поперечно ближе к ногтю или на ее другом конце, Z-образно либо вдоль основной фаланги), фрагменты кости устанавливаются в правильное положение и фиксируются скобами или специальным винтом.
- Артродеза. Этот вид хирургического вмешательства проводится в очень редких случаях, поскольку основная цель операции — создание неподвижного соединения, которое не позволяет полностью восстановить стопу. Показанием к данному виду операции является сильно разрушенный сустав большого пальца, который невозможно вернуть в правильное положение при помощи остеотомии. Плюснефаланговый сустав в процессе операции удаляется, а кости – соединяются между собой. Недостатком данного метода являются возникающие после нагрузки болевые ощущения в месте сращения, а также необходимость постоянно носить ортопедическую обувь.
- Резекционной артропластики, при которой удаляется часть суставной поверхности. При этом между частями кости остается полость, которую в процессе заживления заполняет соединительная ткань (таким образом формируется ложный сустав). Полного восстановления функций стопы данная операция не дает.
- Коррекции поперечного свода стопы. При данном типе хирургического вмешательства корректируется не сустав и кость, а мягкие ткани вокруг проблемной зоны. В процессе операции с большого пальца на 1-ю плюсневую кость пересаживаются сухожилия приводящей мышцы большого пальца, мышца перестает удерживать большой палец в отклоненном положении, угол между костями стопы изменяется, а свод стопы восстанавливает свою нормальную форму. Метод эффективен на ранних стадиях заболевания.
- Экзостектомию, при которой иссекается сама шишка (часть головки плюсневой кости), а также мягкие ткани, расположенные вокруг пораженного сустава. Походка после операции восстанавливается, боль устраняется, однако возможны рецидивы.
Распространенные методики
Операция на косточке большого пальца ноги с пересечением кости чаще всего проводится с использованием метода:
- Scarf-остеотомии. Используется при умеренно выраженной вальгусной деформации. Позволяет смещать в продольном направлении и поворачивать часть головки плюсневой кости, удлинять или укорачивать первую плюсневую кость, смещать фрагменты костей, что позволяет достичь большей соразмерности сустава и уменьшить нагрузку на сустав и внутреннюю часть стопы. Хорошие результаты методика дает в сочетании с коррекцией мягких тканей.
- Остеотомии Austin/Chevron, при которой проводится V-образное пересечение первой плюсневой кости. Применяется в случае незначительной вальгусной деформации, позволяет смещать головку плюсневой кости на 1/2 ее ширины (при смещении более чем на 1/2 ширины кости необходимой для костного сращения стабильности может быть недостаточно).
- Остеотомии Akin, которая проводится на основной фаланге (на уровне проксимального отдела прилегающей к эпифизарной пластинке части трубчатой кости). Сопровождается обязательной мануальной коррекцией вальгусной деформации. Кость пересекается параллельно плюснефаланговому суставу и ногтевому ложу большого пальца, клиновидный фрагмент удаляется.
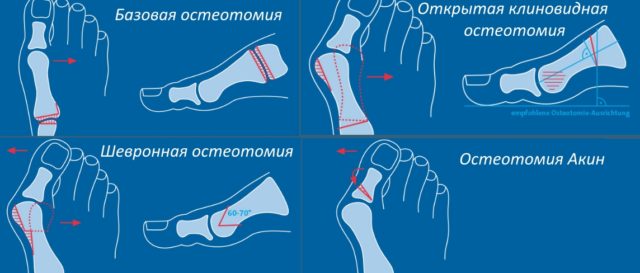 Различные методы пересечения кости при удалении косточки на ноге.
Различные методы пересечения кости при удалении косточки на ноге.
Операция по удалению косточки на большом пальце ноги может также проводиться:
- По методу Вейл (косая остеотомия малых плюсневых костей). Позволяет смещать кости по направлению к центру и в продольном направлении, возвращает головку плюсневой кости в нормальное положение и помогает устранить молоткообразную деформацию пальцев.
- По методу Шеде-Брандеса (краевая резекция медиального костного выроста (экзостоза)). Во время операции удаляется косточка на боковой поверхности 1-й плюсневой кости и проксимальная часть основной фаланги большого пальца, накладывается фиксирующая стопу в определенном положении гипсовая лонгета, а затем в течение 2-х недель проводится вытяжение за ногтевую фалангу большого пальца.
Хороший косметический результат дает операция по удалению косточек на ногах по методу Вредена-Мейо (заключается в удалении головки 1-й плюсневой кости вместе с шишкой), однако из-за ликвидации основной опорной площадки стопы при ходьбе после операции наблюдается нарушение опорной функции стопы.
Удаление косточки на большом пальце ноги по методу Чалкина (пересечение кости с поворотом головки 1-й плюсневой кости) и трапециевидная клиновидная резекция 1-й плюсневой кости по методу Бома и Ревердена не устраняют медиальное отклонение 1-й плюсневой кости и не восстанавливают свод стопы, поэтому часто сопровождаются рецидивами.
Пациенту может быть предложена реконструктивная операция, направленная на коррекцию нескольких компонентов деформации стопы:
- Метод Крамаренко и Боярской, при проведении которого после операции по методу Шеде-Брандеса для устранения медиального отклонения 1-й плюсневой кости дистальнее плюснеклиновидного сустава производится поперечная остеотомия, и в образовавшуюся клиновидную щель забивают сформированный из удаленных ранее частей кости трансплантат. Из лавсановой ленты формируется поперечная связка стопы, которая удерживает 1-ю плюсневую кость в правильном положении (лента подшивается к краям капсул 1-го и 5-го плюснефаланговых суставов). После операции на стопу на 4-5 недель накладывают гипсовую повязку.
- Операция Коржа и Еременко, при которой кость не пересекается, так как дефект устраняется при помощи удаления 1-го плюснеклиновидного сочленения. Поперечная связка стопы формируется из сухожилия длинного разгибателя 4-го пальца стопы.
- Операция по методике ЦИТО, которая сопровождается формированием поперечной связки стопы из лавсановой ленты в виде восьмерки по Климову.
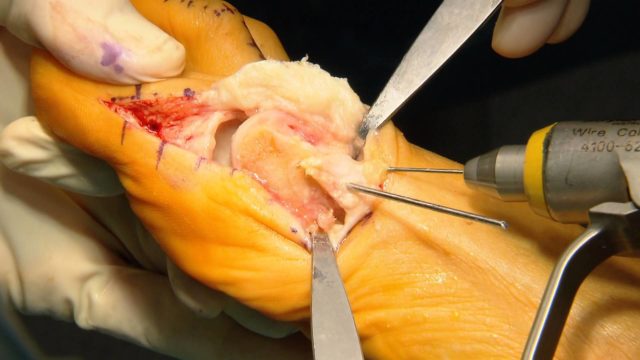 Проведение операции с использованием традиционных хирургических методов.
Проведение операции с использованием традиционных хирургических методов.
При необходимости проводится эндопротезирование, при котором деформированный сустав полностью удаляется и замещается искусственным.
Как проводится удаление косточки на ноге
Ранее операция по удалению косточки на большом пальце ноги была довольно травматичной (шишка удалялась, сустав закрепляли скобами и штифтами), поэтому нередко возникали осложнения, а реабилитационный период был длительным. В связи с несовершенством используемых ранее методик отзывы об операции по удалению косточек на ногах были скорее негативными, поскольку сопровождающий хирургическое вмешательство высокий травматизм вызывал у пациентов в течение длительного периода болевые ощущения, часто наблюдались рецидивы.
В настоящее время удалить косточки на ногах можно с минимальным травматизмом при помощи:
- Малоинвазивных методик, при которых разрез не превышает 3 мм (при значительной деформации – 10 мм). Хирургические манипуляции (пересечение кости и смещение ее частей) осуществляются через этот небольшой разрез под контролем рентгенографии. К преимуществам малоинвазивной остеотомии относятся короткий период реабилитации и почти незаметные рубцы, болевые ощущения и риск осложнений минимальны. Малоинвазивные операции не требуют общего наркоза (используется местный или эпидуральный), но применяться могут только при легкой степени деформации большого пальца.
- Лазера, который позволяет удалять костную ткань тончайшими слоями, сохраняя таким образом подвижность суставов. Период реабилитации короче, чем при использовании традиционного набора для оперативного вмешательства (сверло, спица, отвертка, зажим). Удаление лазером косточек на ногах используется при отсутствии у пациента других деформаций стопы и осложнений вальгусной деформации.
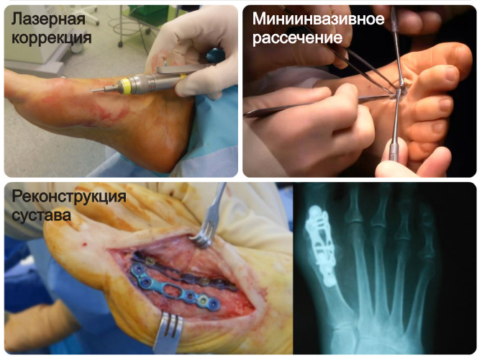 Малоинвазивные и традиционные методы, которые применяются при различных типах вальгусной деформации большого пальца стопы.
Малоинвазивные и традиционные методы, которые применяются при различных типах вальгусной деформации большого пальца стопы.
Доступ при проведении операции может быть:
- открытым (ткань разрезается до кости при помощи скальпеля, хирург благодаря визуальному обзору контролирует процесс коррекции);
- закрытым (манипуляции осуществляются через небольшой разрез, контроль осуществляется при помощи рентгена).
Удаление косточек на ногах лазером – это шлифовка шишки на ноге до полного сравнивания с боковой поверхностью стопы, которая осуществляется через небольшой надрез. Для удаления косточки при помощи лазера шлифовка сопровождается:
- экзостектомией;
- остеотомией;
- резекционной артропластикой.
К преимуществам лазерного удаления вальгусной деформации относят:
- обеззараживание раны под воздействием лазера, что сводит риск заражения к минимуму;
- минимальную потерю крови благодаря незначительной величине разреза, через который проводятся манипуляции;
- отсутствие влияния на окружающие ткани;
- быстрое восстановление;
- более короткий срок операции (занимает 1 час, в то время как удаление шишки традиционными хирургическими методами занимает около 2 часов);
- отсутствие необходимости после операции носить гипс.
 Самым малотравматичным и эффективным методом является удаление косточки на большом пальце при помощи лазера.
Самым малотравматичным и эффективным методом является удаление косточки на большом пальце при помощи лазера.
Удаление косточки на ноге при любой методике состоит из нескольких этапов. Чаще всего в процессе операции:
- На внутренней стороне фаланги большого пальца стопы выполняется разрез.
- Проводится капсулотомия (рассечение капсулы первого плюснефалангового сустава).
- Выполняется иссечение костного выроста (удаление шишки).
- Перепиливается первая косточка плюсны (проводится остеотомия).
- Хирург перемещает фрагменты кости плюсны, изменяя ось деформированного участка.
- Кость фиксируется титановыми винтами или скобами.
- Капсула и разрез зашиваются.
- На место доступа накладывается стерильная повязка.
- На стопу накладывается фиксирующая повязка или гипс (в зависимости от типа операции).
Титановые винты при отсутствии дискомфорта не удаляют.
Противопоказания
Хотя операция на ноге по удалению косточки обычно проводится с применением малотравматичных методик, существует ряд противопоказаний к ее проведению. Операция противопоказана при:
- тромбозе, который сопровождается воспалением вен и нарушением свертываемости крови;
- сахарном диабете, ожирении;
- сердечнососудистой недостаточности;
- нарушении кровообращения тканей стопы;
- патологиях опорно-двигательного аппарата.
Удаление косточки на ноге лазером практически не имеет противопоказаний, однако перед процедурой необходимо предоперационное обследование.
Подготовка к операции
Перед тем как удалить косточки на ногах, необходимо пройти тщательную диагностику, позволяющую выявить все патологии стопы – рентгенографию стопы с разных сторон или магнитно-резонансную томографию.
Кроме удаления шишки на ногах у большого пальца операция может включать устранение молоткообразной деформации других пальцев стопы и т.д.
Пациент в порядке предоперационного обследования направляется на сдачу анализов:
- крови (общий, биохимический, на сахар, на свертываемость);
- мочи (общий анализ);
- для выявления гепатитов и ВИЧ;
- ЭКГ;
- флюорографию.
Приблизительная стоимость операции
Поскольку бесплатные операции по удалению вальгусной деформации в государственных учреждениях требуют направления ортопеда и ожидания в очереди на плановое хирургическое вмешательство, пациентов часто интересует, сколько стоит операция по удалению косточки на большом пальце ноги.
На стоимость операции влияют квалификация врача, методика проведения, статус клиники (частная, муниципальная), используемое оборудование и препараты. В среднем цена варьируется от 200 до 1000 долларов (в мегаполисах стоимость операции выше, чем в регионах).
Поскольку на стоимость хирургического вмешательства влияет множество факторов (включает оплату анестезии и т.д.), необходимо обзвонить клиники для уточнения информации. До того как удалить косточку на большом пальце ноги, необходимо проконсультироваться с хирургом выбранной клиники о возможных вариантах проведения операции.
Стоимость удаления косточки на большом пальце ноги лазером выше, чем при использовании других хирургических методов.
Реабилитация
Длительность реабилитационного периода зависит от:
- количества удаленной ткани;
- метода операции.
В любом случае в послеоперационный период требуется фиксация ступни. Если у пациента удалялась только часть плюсневой кости и операция проводилась без использования лазера, стопа фиксируется на 4 недели, при удалении сустава этот период увеличивается до 10 недель.
Реабилитация после малоинвазивной или лазерной операции занимает меньше времени и, судя по отзывам, протекает более гладко.
Нагрузка на ступню в послеоперационный период ограничивается, ходить разрешается в среднем через неделю (давление на прооперированную стопу при этом ограничивается). Обычная ходьба разрешена после консультации с лечащим врачом (в среднем через месяц). При Scarf-остеотомии разрешены нагрузки на стопу в специальном ортезе сразу после операции.
Пациенту назначаются:
- комплексная терапия (антибактериальные, противовоспалительные и обезболивающие препараты);
- лечебно-физкультурный комплекс, который врач подбирает в индивидуальном порядке;
- ношение мягкой широкой обуви с плотным супинатором или специальной ортопедической обуви;
- ношение ортопедических стелек.
ЛФК в послеоперационный период назначается всегда, но сроки начала его проведения зависят от метода операции:
- При проведении операции Шеде-Брандеса лечебная гимнастика проводится с 4го, 5-го дня после операции. Пациенту в дальнейшем рекомендуется постоянно носить вкладыш, который удерживает 1-й палец в правильном положении.
- При использовании операции Крамаренко и Боярской ЛФК начинают проводить для 1-го пальца стопы на 5-й день. После снятия фиксирующей гипсовой повязки передний отдел стопы фиксируется резиновой манжетой, которая поддерживает поперечный свод.
- При использовании методики ЦИТО гипсовая иммобилизация длится 1-1,5 месяца. ЛФК начинают проводить с 4-го, 5-го дня после операции.
Упражнения в послеоперационный период похожи на упражнения, применяемые для предотвращения вальгусной деформации.
Судя по отзывам пациентов, после удаления косточек на ногах с использованием современных методов хирургического вмешательства деформация не возвращается, а осложнения встречаются крайне редко. У пациентов значительно улучшается качество жизни, исчезают боли и появляется возможность носить обычную удобную обувь.
Liqmed напоминает: чем раньше вы обратитесь за помощью к специалисту, тем больше шансов сохранить здоровье и снизить риск развития осложнений.
Найти врача
Источник