Консервативное лечение шишек на ногах
Содержание:
- Консервативное лечение шишек на ногах
- Ортопедические стельки при лечении шишек на ногах
- Лечение поздних стадий шишек на ногах
- Лечение шишек на ногах мазями
Одной из наиболее распространенных ортопедических проблем является появление шишек на ногах вследствие вальгусной деформации первого пальца стопы. Кроме этого, в большинстве случаев с данным заболеванием сталкиваются представительницы прекрасного пола. Под вальгусной деформацией стопы понимается развитие отклонения во внутреннюю сторону первой плюсневой кости стопы, одновременно с чем большой палец наклоняется к наружной стороне. Таким образом, шишка на большом пальце ноги является деформированной плюсневой костью.
Консервативное лечение шишек на ногах
 С помощью консервативной терапии невозможно избавление от серьезной деформации, но при обращении к врачу в период, когда появился малейший дискомфорт, есть возможность торможения дальнейшего увеличения шишки на ногах, и не возникнет необходимости в проведении операции.
С помощью консервативной терапии невозможно избавление от серьезной деформации, но при обращении к врачу в период, когда появился малейший дискомфорт, есть возможность торможения дальнейшего увеличения шишки на ногах, и не возникнет необходимости в проведении операции.
С помощью комплексной терапии, в большинстве случаев устраняются первые, незначительные, симптомы заболевания и предотвращается образование на стопах твердых наростов.
Комплекс терапевтических воздействий, необходимых для проведения при лечении вальгусной деформации стопы, разрабатывает ортопед, исходя из состояния пациента. Врачом подбирается подходящий комплекс лечебной физкультуры, физиотерапевтические процедуры, массаж. Кроме этого, также обязательно проведение мануальной терапии, рефлексотерапии, процедуры аппаратного вытяжения. Благодаря всем этим процедурам стопа поддерживается в правильном состоянии, и деформация дальше не развивается. Только при выполнении всех рекомендаций врача, может быть достигнут стойкий и положительный результат.
Кроме этого, консервативное лечение шишек на ногах включает в себя использование специальных ортопедических приспособлений, к примеру, стелек.
Ортопедические стельки при лечении шишек на ногах
Ортопедические стельки относятся к незаменимым элементам при проведении профилактического лечения шишек на ногах. При их ношении происходит нормализация балансировочной, опорной, рессорной и толчковой функций стопы. За счет этого динамическая и статическая нагрузка, приходящаяся на суставы ног и позвоночник, начинает распределяться правильно. Кроме этого, применение стелек способствует тому, что стопа будет удерживаться в правильном положении, вследствие чего отмечается снижение нагрузки на проблемные области.
Если Вы хотите, чтобы стелька действительно смогла Вам помочь, то она должна быть изготовлена индивидуально, когда она моделируется точно под ногу, при этом есть возможность учета индивидуальных особенностей стопы, размера и свода.
 На сегодняшний день изготовление таких стелек осуществляется с помощью специальных технологий. Для этой цели применяется специальный материал (термопластик), который обладает упруго-эластичными свойствами, соответствующими амортизационным потребностям стопы. Кроме этого, индивидуально изготовленная стелька является очень тоненькой, ее толщина составляет 2-3 миллиметра, что представляет собой большое преимущество, ведь нет необходимости в покупке под нее специальной обуви. Такие стельки можно носить с обычными туфлями – Вами не будет испытываться какого-либо дискомфорта. Если с течением времени возникнет необходимость в коррекции индивидуальной стельки, то возможно увеличение или уменьшение ее свода. Для изготовления ортопедической стельки требуется 20-30 минут.
На сегодняшний день изготовление таких стелек осуществляется с помощью специальных технологий. Для этой цели применяется специальный материал (термопластик), который обладает упруго-эластичными свойствами, соответствующими амортизационным потребностям стопы. Кроме этого, индивидуально изготовленная стелька является очень тоненькой, ее толщина составляет 2-3 миллиметра, что представляет собой большое преимущество, ведь нет необходимости в покупке под нее специальной обуви. Такие стельки можно носить с обычными туфлями – Вами не будет испытываться какого-либо дискомфорта. Если с течением времени возникнет необходимость в коррекции индивидуальной стельки, то возможно увеличение или уменьшение ее свода. Для изготовления ортопедической стельки требуется 20-30 минут.
Ортопедические стельки при лечении шишек на ногах являются очень важным элементом, поскольку благодаря их ношению уменьшается боль в стопах, голеностопном и тазобедренном суставах.
Лечение поздних стадий шишек на ногах
Возможно применение консервативных методов лечения поздних стадий шишек на ногах, когда нереально устранить деформацию стопы без оперативного вмешательства. Тогда консервативными методами лечения поздних стадий шишек на стопах преследуется достижение следующих целей:
- снятие болевого синдрома;
- ликвидация воспалительных реакций, возникающих в области шишек;
- восстановление функций пораженной ступни;
- стабилизация процесса;
- профилактика прогрессирования деформации стопы.
В комплексное консервативное лечение включается целый ряд мероприятий. Так, теплыми ножными ванночками, лечебной физкультурой и массажем пораженных конечностей улучшается кровообращение, укрепляются мышцы и связочный аппарат стопы. Кроме этого, проведение данных мероприятий способствует избавлению от ощущения боли и усталости.
При наличии выраженного болевого синдрома показано проведение физиотерапевтических процедур (озокеритопарафиновых аппликаций, электрофореза новокаина, фонофореза гидрокортизона и т.п.), посредством которых не только снимается боль, но и предупреждается развитие воспалительных и дегенеративных процессов, которые могут протекать в суставах.
 Широкое применение при лечении поздних стадий шишек на ногах нашли ортопедические приспособления. Например, резиновые манжеты, которыми охватывается передний отдел стопы. Они снизу снабжены специальным валиком, предназначенным для того, чтобы защитить средние плюсневые кости от оказания на них избыточного давления. Кроме этого, используются различные прокладки, которыми места образования шишек на стопах оказываются защищенными от натирания обувью, а также прокладки между пальцами, чтобы предотвратить развитие вросшего ногтя.
Широкое применение при лечении поздних стадий шишек на ногах нашли ортопедические приспособления. Например, резиновые манжеты, которыми охватывается передний отдел стопы. Они снизу снабжены специальным валиком, предназначенным для того, чтобы защитить средние плюсневые кости от оказания на них избыточного давления. Кроме этого, используются различные прокладки, которыми места образования шишек на стопах оказываются защищенными от натирания обувью, а также прокладки между пальцами, чтобы предотвратить развитие вросшего ногтя.
В случае развития значительной деформации стопы изготавливается специальная ортопедическая обувь, обладающая выкладкой сводов стопы, чтобы разгрузить болезненные участки. В тяжелых случаях фиксированной деформации ступни изготовление обуви производится по слепку ступни.
Лечение шишек на ногах мазями
 Использование мазей для лечения шишек на ногах рассматривается как важный компонент в комплексе проведения консервативного лечения вальгусной деформации стопы.
Использование мазей для лечения шишек на ногах рассматривается как важный компонент в комплексе проведения консервативного лечения вальгусной деформации стопы.
Чтобы купировать воспалительную реакцию, в местах образования шишек на ногах могут применяться мази, в которых содержатся вещества, относящиеся к группам стероидных и нестероидных противовоспалительных лекарственных препаратов. Благодаря использованию таких мазей устраняется болевой синдром, снимается отечность тканей, предотвращаются необратимые дегенеративные изменения, происходящие в суставах стопы, возникновению которых способствует наличие хронического воспалительного процесса.
Но такого рода средствами невозможно предотвращение дальнейшего прогрессирования поперечного плоскостопия, в связи с чем они должны сочетаться с иными мероприятиями (использованием специальных ортопедических приспособлений, выполнением гимнастики, проведением массажа).
Кроме этого, у противовоспалительных мазей есть противопоказания и их можно сочетать не со всеми лекарственными средствами, поэтому они должны использоваться по назначению лечащего врача.
Источник
Сегодня существует немало методов лечения косточки на большом пальце ноги. Это особенно важно для женщин, поскольку они намного чаще, чем мужчины, страдают от недуга. Искривление может возникнуть в любом возрасте, и, постепенно прогрессируя, значительно понизить качество жизни. Поэтому бороться с проблемой необходимо с самых ранних этапов заболевания.

Почему растет косточка
Итак, как называется деформация косточки на большом пальце по-научному и отчего она появляется? В медицине это недомогание обозначается как Hallux valgus, оно развивается вследствие поперечного плоскостопия или из-за слабости костно-хрящевого аппарата нижних конечностей. Среди провоцирующих моментов большую роль играют врожденные аномалии строения костей ступни и некоторые нарушения неврологического характера.
В основе плосковальгусной деформации лежит анатомическое строение человеческой ступни, а именно естественная предрасположенность большого пальца к отклонению в наружную сторону.
Такая структурная особенность досталась людям от далеких предков, для которых хватательные движения пальцами нижних конечностей были естественным явлением.
Некоторые недостатки строения человеческой ступни обуславливают возможность быстрого развития плоскостопия, отклонения большого пальца и появление выпирающей косточки.
 Но у детей и молодых людей подобные отклонения встречаются редко. Да и мужчины страдают от недуга значительно реже женщин. Таким образом, можно сделать вывод, что в формировании вальгуса важны не только генетические отклонения и наследственная предрасположенность. Необходимо воздействие провоцирующих обстоятельств.
Но у детей и молодых людей подобные отклонения встречаются редко. Да и мужчины страдают от недуга значительно реже женщин. Таким образом, можно сделать вывод, что в формировании вальгуса важны не только генетические отклонения и наследственная предрасположенность. Необходимо воздействие провоцирующих обстоятельств.
Внутренние и внешние причины
К эндогенным факторам можно отнести различные заболевания и состояния организма, провоцирующие излишнее вымывание кальция из костей и ослабление сухожильно-связочного аппарата стопы.
Появлению шишек на пальце ноги у взрослых способствуют следующие моменты:
- беременность и продолжительная лактация;
- менопауза или гормональная перестройка;
- эндокринные болезни (сахарный диабет, гипотиреоз);
- генетическая предрасположенность к заболеваниям опорно-двигательного аппарата;
- врожденные аномалии строения ступни;
- патология нервной системы, в том числе инфекционного характера (полиомиелит);
- остеопороз.
К внешним факторам в первую очередь относят чрезмерное увлечение женского пола высокими каблуками. Именно тесная, неудобная обувь становится причиной деформации плюсневой кости, причем от вальгуса страдают преимущественно городские жители.
Доказано, что узкая колодка и каблук выше 4 см существенно увеличивают нагрузку на переднюю часть стопы, способствуя деформации плюснефаланговых суставов.
Почему еще может появиться искривление большого пальца? Этому в значительной мере способствуют следующие факторы:
- излишний вес;
- «стоячая» работа;
- травмы ступни (переломы, ушибы, вывихи);
- недостаточное поступление с пищей витаминов С, А и Е.
 Изучив основные причины недуга, медики пришли к выводу, что косточка на большом пальце чаще всего растет у лиц, ведущих пассивный образ жизни, страдающих ожирением, патологией эндокринной системы или болезнями опорно-двигательного аппарата. Дефицит физической активности, витаминов и микроэлементов, необходимых организму, приводит к ослаблению связок и суставов.
Изучив основные причины недуга, медики пришли к выводу, что косточка на большом пальце чаще всего растет у лиц, ведущих пассивный образ жизни, страдающих ожирением, патологией эндокринной системы или болезнями опорно-двигательного аппарата. Дефицит физической активности, витаминов и микроэлементов, необходимых организму, приводит к ослаблению связок и суставов.
Как проявляется болезнь
Первый симптом, который появляется у человека — это боль в пораженном пальце. На ранней стадии недуга дискомфорт выражен неявно и возникает, как правило, только к концу дня, на фоне усталости. С прогрессированием патологических изменений боли становятся сильнее и приобретают постоянный, жгучий или ноющий характер.
Помимо неприятных ощущений, изменяется и внешний вид стопы. Передний свод заметно расплющивается, на внутренней стороне большого пальца появляется твердая шишечка, которая затем краснеет и воспаляется. Также при осмотре отмечаются следующие симптомы недуга:
- отечность щиколотки и ступни;
- мозоли и натоптыши;
- молоткообразная деформация 2 и 3 пальцев стопы;
- явное отклонение фаланги большого пальца в сторону других пальцев и наложение на них.
Зачастую вальгусная деформация провоцирует сопутствующее воспаление синовиальной сумки и околосуставных тканей. В этом случае наблюдается выраженный отек сустава 1 плюсневой кости.
При появлении подобных симптомов необходимо срочно обратиться за медицинской помощью. Ведь чем раньше начнется лечение, тем оно будет эффективнее.
Способы диагностики
Выслушав жалобы, специалист внимательно осматривает стопу. Чаще всего при обращении к доктору шишка на ноге уже сформирована. Заметно и отклонение первого пальца, в области сустава отмечается покраснение и уплотнение кожи, мозоли, отечность. При пальпации человек ощущает боль разной выраженности. Таким образом, диагностировать халлюс вальгус в запущенной стадии достаточно легко.
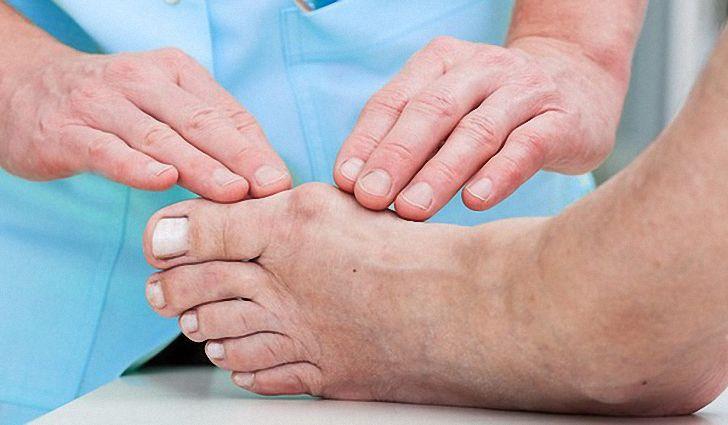 При отсутствии выраженной деформации для уточнения диагноза пациенту назначается рентгенография. Исследование проводят в прямой и боковой проекциях.
При отсутствии выраженной деформации для уточнения диагноза пациенту назначается рентгенография. Исследование проводят в прямой и боковой проекциях.
Снимки позволяют выявить угол отклонения большого пальца, со стороны плюснефаланговых сочленений проследить сужение суставной щели и степень разрастания краевых остеофитов.
Для уточнения диагноза также назначают следующие виды аппаратной диагностики:
- магнитно-резонансная или компьютерная томография;
- плантография;
- подометрия.
Рассмотренные инструментальные способы позволяют зафиксировать все отклонения от нормы на самой ранней стадии заболевания.
Консервативные методы терапии
Современная медицина делает упор на щадящих способах избавления от шишек на ноге. Новейшие подходы позволяют провести лечение как на ранних этапах заболевания, так при самых запущенных формах недуга. Кроме того, периодически проводимая консервативная терапия служит прекрасной профилактикой возможных обострений.
Основная цель нехирургического метода — снять болевой синдром, обусловленный воспалительным процессом в пораженном суставе.
Комплексный подход включает в себя следующие эффективные мероприятия:
- медикаментозное лечение;
- физиотерапевтические процедуры;
- соблюдение диеты;
- лечебная физкультура и массаж;
- применение рецептов народной медицины.
Все рассмотренные способы позволяют уменьшить симптоматику и улучшить самочувствие пациента.
При тяжелом поражении большого пальца, если консервативное лечение не помогло, показана хирургическая операция. Сегодня для исправления деформации применяется множество методик. Многие из них малотравматичны и позволяют быстро вернуться к активной жизни.
Использование мазей, кремов
Средства местного воздействия играют важную роль в консервативной терапии. Они позволяют бороться с болью и другими проявлениями халлюс вальгуса в домашних условиях.
 Чаще всего для устранения боли и отека применяют местные средства, содержащие нестероидные противовоспалительные препараты:
Чаще всего для устранения боли и отека применяют местные средства, содержащие нестероидные противовоспалительные препараты:
- Индометациновая мазь;
- Вольтарен-гель;
- Диклофенак;
- Напроксен;
- Ибупрофен.
При сильных болях и отеке для местного применения назначают средства, содержащие глюкокортикостероидные гормоны: Гидрокортизоновая мазь, Дексаметазон, Преднизолон. При появлении остеофитов (костных наростов) и разрушении хрящей помогут гели с хондропротекторным действием — Хондроксид, Мукосат, Артрин.
Для улучшения кровообращения, устранения воспаления и боли применяют разогревающие мази (Апизатрон, Капсикам).
Все местные средства наносят на пораженную область тонким слоем, затем втирают, не допуская усиления болевых ощущений. Процедуры делают 2–3 раза в сутки. Лечение будет эффективнее, если ноги предварительно подержать в горячей воде в течение 5–10 минут. Чтобы не развилось привыкание, мази рекомендуется менять каждые 14 дней.
Цена на эти препараты вполне доступна, в аптеках их можно приобрести без рецепта. Но необходимо помнить, что кремы и гели принесут только временное избавление от боли. Убрать шишки на ногах полностью они не смогут.
Методы физиотерапии
Лечение без операции включает в себя различные физиотерапевтические процедуры. Они не только устраняют боль и восстанавливают кровообращение в пораженных тканях, но и служат эффективной профилактикой рецидива вальгусной деформации.
Чаще всего при воспалении в суставах назначают следующие манипуляции:
- аппликации с озокеритом или парафином;
- фонофорез с гормональными или противовоспалительными препаратами;
- магнитотерапия;
- электрофорез с новокаином или лидокаином.
Лечение необходимо проводить курсами, включающими 7–10 сеансов. При необходимости повторять процедуры каждые 6 месяцев.
Эффективность ударно-волновой терапии
На сегодняшний день самым действенным методом признана ударноволновая терапия (УВТ). Процедура позволяет обойтись без хирургического вмешательства даже в том случае, когда консервативное лечение не дает результатов.
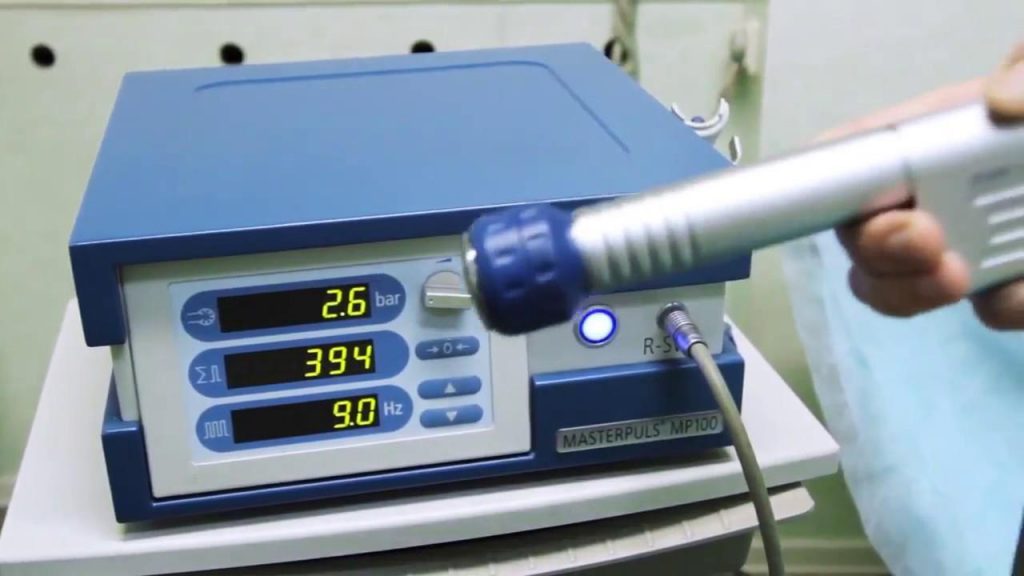 Методика была создана и опробована в конце 90-х годов прошлого века. С тех пор она получает в основном хорошие отзывы и выступает достойной альтернативой хирургическому вмешательству. При воздействии на пораженную область волны проходят сквозь мягкие ткани и влияют непосредственно на кость. За счет этого и достигается стойкий терапевтический эффект.
Методика была создана и опробована в конце 90-х годов прошлого века. С тех пор она получает в основном хорошие отзывы и выступает достойной альтернативой хирургическому вмешательству. При воздействии на пораженную область волны проходят сквозь мягкие ткани и влияют непосредственно на кость. За счет этого и достигается стойкий терапевтический эффект.
Процедура помогает добиться следующих результатов:
- остановить формирование остеофитов и разрушение сустава первого пальца стопы;
- избавиться от болевого синдрома;
- восстановить кровообращение в пораженных тканях;
- укрепить связки и мышцы стопы.
Методика полностью безопасна, не вызывает аллергии и других побочных реакций. Проводится в амбулаторных условиях и не занимает много времени. Чтобы результат от лечения был стойким необходимо пройти курс из 5–8 сеансов.
Очень важно выдерживать оптимальный интервал между мероприятиями — он должен быть не менее 5 дней и не более 2 недель. За этот период значительно улучшается микроциркуляция и местный обмен веществ, в тканях начинаются активные процессы регенерации.
Терапевтический эффект заметен уже после первого сеанса. Процедура убирает болезненные ощущения примерно на 5–7 часов. Если патологический процесс обостряется, то лечение откладывают до нормализации самочувствия пациента.
Единственный недостаток УВТ — наличие противопоказаний. Ограничениями являются следующие моменты:
- онкология или подозрение на нее;
- период беременности;
- варикозная болезнь нижних конечностей;
- низкое артериальное давление;
- нарушение сердечного ритма;
- детский возраст;
- острые инфекционные процессы с лихорадкой и интоксикацией;
- наличие повреждений мягких тканей в месте воздействия.
УВТ применяется как отдельно, так и в комплексе с другими физиотерапевтическими процедурами и медикаментозным лечением.
Помогут ли ортопедические изделия
На ранних стадиях развития недуга особенно эффективно применение разнообразных фиксаторов первого пальца стопы. Их функция — постепенно возвращать головку кости в анатомически правильное положение и удерживать в нем определенное время. За этот период мышцы и связки адаптируются к физиологической позиции.
При сильной деформации пациенту приходится заказывать ортопедическую обувь по индивидуальным меркам. Специальная колодка позволяет разгрузить наиболее пораженные участки.
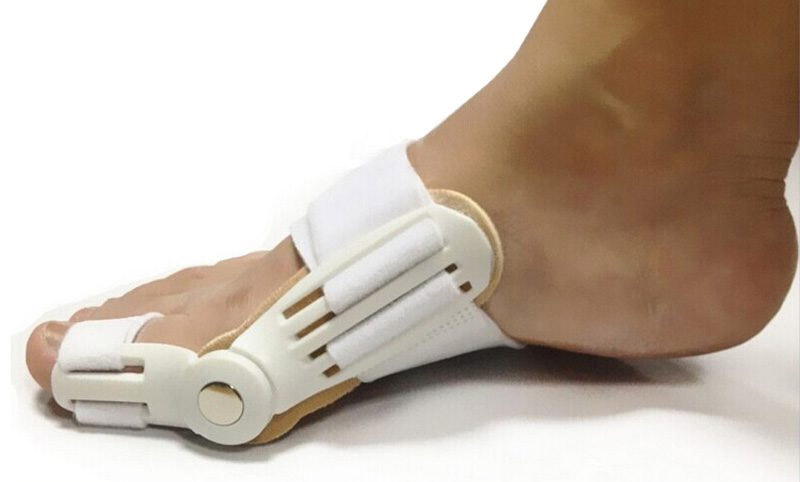 В дополнение к ортопедической коррекции следует правильно подбирать обувь для повседневного использования. Туфли должны быть только с круглыми носами и каблуком высотой не более 4 см, желательно из натуральной кожи. В идеале их рекомендуется дополнить ортопедическими стельками и супинаторами.
В дополнение к ортопедической коррекции следует правильно подбирать обувь для повседневного использования. Туфли должны быть только с круглыми носами и каблуком высотой не более 4 см, желательно из натуральной кожи. В идеале их рекомендуется дополнить ортопедическими стельками и супинаторами.
Массаж и лечебно-физкультурный комплекс
Для лечения деформации первого пальца стопы широко применяют массаж. Процедура улучшает кровообращение и восстанавливает трофику тканей, расслабляет мышцы нижних конечностей. Кроме того, на подошве находится множество биологически активных точек, воздействие на которые помогает улучшить общее состояние здоровья.
Сеансы массажа рекомендуется проводить ежедневно по 25–30 минут. Обычно назначают не менее 10 процедур. При необходимости мануальное воздействие повторяют несколько раз в течение года.
Эффективна при деформации большого пальца лечебная гимнастика. Несколько простых упражнений помогут укрепить мышцы и связки стопы, разработать пораженный сустав. Можно в свободное время походить босиком по рельефному коврику, песку, гальке, попрыгать на цыпочках.
Не следует забывать и об отдыхе, особенно после тяжелого рабочего дня. Придя домой, рекомендуется 10–15 минут полежать, подняв ступни повыше, а затем сделать прохладную ванночку с морской солью. Желательно давать ногам передышку и во время работы. Достаточно в течение нескольких минут посидеть на стуле и сделать пару простых упражнений.
Применение народных средств
Народная медицина готова предложить множество рецептов для борьбы с шишкой на пальце. Конечно, вылечить недуг этими способами не получится, но облегчить состояние пациента можно.
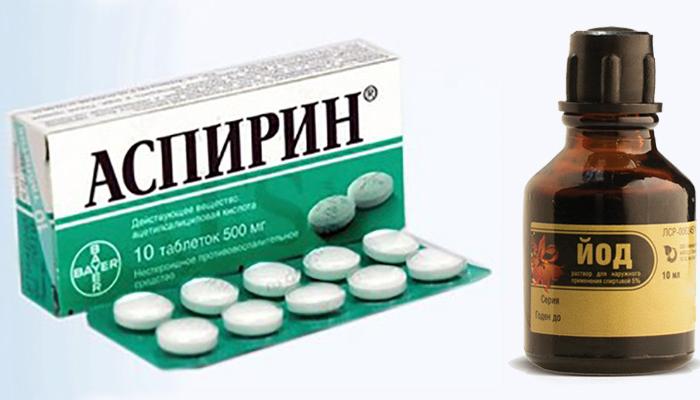 Например, смесь йода и аспирина быстро устраняет боль и значительно облегчает ходьбу. Перед лечением желательно принять теплую ножную ванну, после этого нанести лекарственное средство, забинтовать больную стопу, надеть шерстяной носок. Противовоспалительную смесь накладывают на ночь в течение 4 дней, затем делают перерыв на 2 недели и повторяют процедуры.
Например, смесь йода и аспирина быстро устраняет боль и значительно облегчает ходьбу. Перед лечением желательно принять теплую ножную ванну, после этого нанести лекарственное средство, забинтовать больную стопу, надеть шерстяной носок. Противовоспалительную смесь накладывают на ночь в течение 4 дней, затем делают перерыв на 2 недели и повторяют процедуры.
При желании йод и аспирин используют по отдельности или заменяют другими веществами, согласовав длительность и кратность лечебных процедур с доктором.
Если на большом пальце растет косточка, можно попробовать компрессы с медицинской желчью. Это довольно длительное, но очень эффективное лечение. Прикладывать примочки лучше на смазанную йодом косточку. Процедуры рекомендуется делать ежедневно не менее 30 дней.
Ответы на вопросы
К какому врачу обратиться?
При возникновении первых симптомов вальгусной деформации необходимо записаться на прием к терапевту. После проведения предварительного лабораторного и рентгенологического обследования он даст направление к ортопеду или ревматологу.
Но если причиной роста косточки стала травма, лучше сразу идти к травматологу. Доктор назначит рентген, чтобы удостовериться, нет ли скрытого перелома или трещины кости. При необходимости пациенту могут быть назначены консультации других узких специалистов.
Когда операция по удалению косточек противопоказана?
Хирургическим путем шишку на ноге убирают только при запущенном или осложненном течении процесса, когда двигательная активность пациента ограничивается из-за выраженного болевого синдрома. Но далеко не всем и не всегда можно делать операцию.
Существуют следующие противопоказания к ее проведению:
- пожилой и старческий возраст;
- хронические заболевания различных органов и систем в стадии
- декомпенсации;
- новообразования;
- острые воспалительные процессы.
С осторожностью проводят вмешательство при наличии сахарного диабета и нарушении кровообращения в нижних конечностях. В любом случае решение о назначении операции принимает врач.
Какие лекарства можно пить?
Консервативное лечение недуга не обходится одними мазями и физиотерапией. При сильных болях в пальце пациенту обязательно назначают следующие пероральные медикаментозные препараты:
- противовоспалительные средства нестероидной группы — Диклофенак, Флексен, Вольтарен, Ибупрофен, Найз;
- хондропротекторы — Артрадол, Артифлекс, Хондроитин.
 Желательно противовоспалительные средства и хондропротекторы принимать одновременно. Длительность курсов и кратность их в течение года определяет наблюдающий доктор.
Желательно противовоспалительные средства и хондропротекторы принимать одновременно. Длительность курсов и кратность их в течение года определяет наблюдающий доктор.
Какие существуют способы профилактики?
Вальгусная деформация большого пальца стопы — это болезнь, которую легче предупредить, чем потом долго лечить. Помогут избежать недуга следующие простые рекомендации:
- носить удобную обувь на невысоких каблуках;
- купить ортопедические стельки и вложить в туфли для ежедневного использования;
- удалить из меню субпродукты и ограничить потребление жирного мяса и бобовых;
- свести к минимуму количество мучного и лакомств;
- регулярно делать лечебную гимнастику для ног;
- ходить босиком по траве, песку, гальке или по специальному коврику.
Вот такие несложные меры профилактики уберегут человека от неприятного недуга.
Заключение
Шишки на ногах появляются постепенно. На первые симптомы пациенты часто не обращают внимания. Затем болезнь прогрессирует и может привести к неприятным последствиям. Лечение косточки на большом пальце необходимо начинать как можно раньше. Только в этом случае есть шанс приостановить развитие недуга и избежать операции.
Источник


