Коксартроз локтевого сустава симптомы и лечение
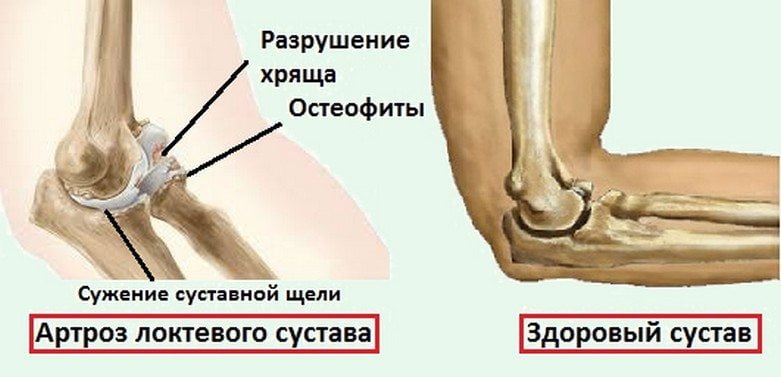
По сравнению с другими дегенеративно-дистрофическими заболеваниями артроз локтя диагностируется достаточно редко, так как этот сустав почти не подвергается повышенным нагрузкам. Но при появлении первых симптомов патологии (болезненных ощущений, отечности, скованности движений) необходимо обратиться к врачу. Артрозы локтевых суставов 1 и 2 степени тяжести хорошо поддаются консервативному лечению.
Описание артроза локтевого сустава
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРОЗА существует…» Читать далее…
Заболевание возникает на фоне ухудшения кровообращения и расстройства трофики хрящей. Они становятся менее прочными и упругими, что неминуемо приводит к их повреждению при смещении костных поверхностей. Артроз локтевого сустава у пожилых пациентов развивается медленно — в течение нескольких лет. А вот у молодых людей заболевание довольно быстро прогрессирует:
- синовиальная оболочка утолщается, на ее поверхности формируются ворсинки;
- для стабилизации локтевого сустава образуются костные наросты — остеофиты;
- увеличиваются размеры капсулы, в ней формируются участки грубых фиброзных тканей, лишенных какой-либо функциональной активности.
Более 80% артрозов локтевого сустава диагностируется у пожилых пациентов. Основная причина развития заболевания — естественное старение организма, замедление процессов восстановления. Дегенеративно-дистрофическая патология выявляется у молодых пациентов, в основном ведущих малоподвижный образ жизни.
Степени патологии
В основе классификации артроза локтя лежат клинические проявления, характерные для той или иной рентгенологической стадии. Существует взаимосвязь между возникшими деструктивными изменениями хрящей, костей, связочно-сухожильного аппарата и интенсивностью симптоматики. Именно степень тяжести заболевания определяет тактику его терапии.
1 степень
На начальном этапе развития отсутствуют выраженные симптомы, поэтому больные редко обращаются за медицинской помощью. Слабые дискомфортные ощущения возникают только после физических нагрузок. При осмотре выявляется незначительная мышечная слабость, отмечается некоторое напряжение при попытке поднять руку.
На рентгенологических изображениях не наблюдается выраженных морфологических изменений. Но состав синовиальной жидкости уже изменен, что становится причиной образования дефицита питательных веществ.

2 степень
При артрозе 2 степени тяжести боли появляются не только при сгибании и разгибании локтевого сустава, но и в состояние покоя. К этому предрасполагают разрастания краев костных пластинок, разрушение гиалинового хряща, возникающее, а затем стихающее воспаление.
Заметно снижается функциональная активность мышц, расположенных около локтевого сустава. Больной испытывает затруднения при поднятии тяжестей, совершении ранее привычных движений. На истончение и уплотнение хрящевой прослойки указывает специфический звук при сгибании или разгибании локтя.
3 степень
Для артроза высокой степени тяжести характерно истончение хряща, образование обширных очагов разрушения. Суставная площадка деформирована, что приводит к изменению оси руки. Нарушается нормальное соотношение между анатомическими структурами, происходит укорочение связок, полное или частичное сращение щели, существенно ограничивается естественный объем движений.
Причины появления болезни
К развитию артроза локтевого сустава предрасполагают множество внешних и внутренних факторов. Но иногда врачам не удается установить причины заболевания, поэтому оно называется идиопатическим, или первичным. Вторичный артроз возникает всегда на фоне какого-либо патологического состояния:
- предшествующих травм — переломов, вывихов, сильных ушибов, повреждений менисков, связок, сухожилий;
- врожденных диспластических нарушений развития локтевого сочленения;

- расстройств метаболизма;
- аутоиммунных патологий — болезни Бехтерева, ревматоидного артрита, системной красной волчанки;
- специфического и неспецифического воспаления, сопровождающего гнойный артрит, туберкулез, бруцеллез, сифилис;
- эндокринных заболеваний, например, сахарного диабета, гипотиреоза;
- гемартрозов, возникающих после травм или рецидивов гемофилии, цинги, геморрагического диатеза;
- болезни Петерса, рассекающего остеохондрита, протекающих с постепенным разрушением гиалинового хряща;
- гипермобильности суставов.
В роли провоцирующих факторов также выступают излишняя масса тела, чрезмерные физические нагрузки, хирургические вмешательства, наследственная предрасположенность, переохлаждение, недостаток в рационе продуктов с высоким содержанием микроэлементов и витаминов.
Симптоматика патологии
Ведущий симптом артроза локтевого сустава — боль. Она слабо выражена при патологии 1 степени тяжести, поэтому часто принимается за мышечную усталость в конце рабочего дня. По мере прогрессирования артроза интенсивность болевого синдрома многократно возрастает. Чтобы минимизировать вероятность его появления, человек старается лишний раз не задействовать поврежденную руку. Он часто принимает вынужденное положение тела, что позволяет предположить развитие артроза на первом осмотре врачом. Постоянную болезненность сопровождают и другими специфическими симптомами:
- утренняя скованность движений;
- припухлость локтя, усиление боли при надавливании на отек;
- хруст, пощелкивание при подъеме руки, сгибании и (или) разгибании сустава;
- повышение местной температуры тела, покраснение кожи при развитии воспаления из-за травмирования остеофитами мягких тканей.
Иногда при пальпации под кожей определяются округлые, плотные узелки, локализованные вокруг локтя.

В остром и подостром периоде артроз проявляется интенсивной симптоматикой. Во время ремиссии возникают слабые боли при перемене погоды, после физической нагрузки или переохлаждения. Но эти факторы могут спровоцировать и рецидив патологии.
Диагностика заболевания
Основанием для выставления диагноза становится сочетание рентгенологических признаков и характерных симптомов остеоартроза локтевого сустава. Также проводится ряд функциональных тестов, результаты которых помогают оценить мышечную силу, сохранный объем движений. Рентгенография локтя, выполненная в двух проекциях, наиболее информативна в диагностике артрозов любой локализации. На возникшую патологию указывают следующие признаки:
- сформировавшиеся остеофиты;
- неровные очертания суставной щели, ее сужение, полное или частичное сращение;
- субхондральный остеосклероз;
- деформация и уплощение костной площадки;
- кистовидные образования.
Точно оценить состояние сустава ренгенография позволяет не всегда. Поэтому проводятся компьютерная или магнитно-резонансная томография локтя. С помощью КТ удается выявить особенности деструкции костных тканей. А МРТ используется для обнаружения патологических изменений соединительнотканных структур — связок, мышц, сухожилий, кровеносных сосудов, нервов.
Способы лечения артроза
При артрозе возникают деструктивно-дегенеративные изменения, которые являются необратимыми. Поэтому терапия заболевания направлена на достижение устойчивой ремиссии. В этом периоде самочувствие пациента значительно улучшается, а артроз перестает поражать здоровые суставные и околосуставные структуры.
При обострении патологии показан щадящий режим. Больным запрещено нагружать поврежденную руку, в том числе поднимать тяжелые предметы. Для стабилизации суставных структур и ослабления симптоматики пациентам рекомендовано ношение ортопедических приспособлений. Их степень фиксации зависит от тяжести течения артроза. На начальном этапе его развития используются эластичные бандажи, немного ограничивающие движения. Больным с патологией 3 степени тяжести показано ношение полужестких или жестких ортезов.
Медикаментозная терапия
За некоторым исключением применяемые в терапии артроза локтевого сустава препараты предназначены только для устранения симптомов. В острый и подострый период для снижения выраженности болевого синдрома используются нестероидные противовоспалительные средства (НПВС):
- растворы для внутримышечного введения Ксефокам, Мовалис, Кеторолак, Диклофенак;
- таблетки Ибупрофен, Мелоксикам, Кетопрофен, Нимесулид, Кеторол, Целекоксиб.
В период ремиссии НПВС в таких лекарственных формах использовать нежелательно из-за их выраженного побочного действия — изъязвления слизистой желудка. Если необходимость в них все-таки возникает, то следует комбинировать их с ингибиторами протонной помпы, например, Омепразолом.
| Клинико-фармакологическая группа препаратов для лечения артроза локтя | Наименования лекарственных средств | Терапевтическое действие |
| Миорелаксанты | Сирдалуд, Тизанидин, Баклосан, Мидокалм | Устранение мышечных спазмов за счет расслабления скелетной мускулатуры |
| Системные хондропротекторы | Артра, Терафлекс, Алфлутоп, Структум | Частичное восстановление хрящевых тканей, снижение выраженности болей |
| Глюкокортикостероиды | Кеналог, Дексаметазон, Дипроспан, Преднизолон | Анальгетическое, противовоспалительное, антиэкссудативное, иммунодепрессивное |
| Средства с витаминами группы B | Мильгамма, Комбилипен, Нейромультивит, Нейробион | Улучшение иннервации, восстановление оптимальной трофики тканей |
Физиотерапия
В лечении артроза локтя любой степени тяжести используются гальванические токи, ультрафиолетовое облучение, магнитотерапия, лазеротерапия, ударно-волновая терапия. Пациентам назначаются до 10 сеансов физиопроцедур для улучшения кровообращения, ускорения метаболизма и восстановления поврежденных суставных структур. При выявлении мышечной слабости проводится электростимуляция — лечебное воздействие на мышцы и чувствительные нервные окончания импульсными электрическими токами.
В подостром периоде применяется ультрафонофорез или электрофорез с димексидом, глюкокортикостероидами, витаминами группы B, тримекаином. На стадии ремиссии при проведении этих мероприятий используются хондропротекторы, анестетики, растворы солей кальция.
Пациентам рекомендованы иглорефлексотерапия, гирудотерапия (лечение медицинскими пиявками), аппликации с озокеритом или парафином, бальнеолечение.
Мази
В лечении артроза локтя на стадии ремиссии применяются мази и гели с НПВС — Вольтарен, Фастум, Артрозилен. Их активные ингредиенты проникают в кровеносное русло в незначительных количествах, поэтому редко провоцируют системные побочные реакции. Наружные препараты помогают быстро избавиться от слабовыраженных болезненных ощущений. Назначают их и в подостром периоде для снижения фармакологической нагрузки на организм за счет уменьшения доз системных препаратов.
Если артроз не осложнен воспалением мягких тканей, то в лечебные схемы включаются мази с согревающим, местнораздражающим, анальгетическим действием:
- Финалгон;
- Наятокс;
- Эфкамон;
- Випросал;
- Капсикам.
Хондропротекторы для локального нанесения (Хондроксид, Хондроитин-Акос, Терафлекс крем) применяются довольно редко. Опытные ортопеды не назначают их пациентам из-за клинически неподтвержденной терапевтической эффективности.

Оперативное вмешательство
При выраженных деформации костных структур, неэффективности консервативного лечения в течение нескольких месяцев, быстром прогрессировании заболевания проводятся операции. Для восстановления функциональной активности локтя выполняется артропластика. Это малоинвазивная хирургическая методика, для которой характерна низкая травматизация здоровых тканей.
Через проколы в полость локтевого сустава вводится артроскоп для подробного осмотра его внутренних структур. Затем с помощью артроскопических инструментов из сочленения извлекаются свободные внутрисуставные тела. Остеофиты резецируются бором с последующей мобилизацией синовиальной сумки.
Но чаще пациентам предлагают более эффективный способ восстановления подвижности поврежденной руки — эндопротезирование, или замену локтевого сустава имплантом.
Лечебная физкультура
Ежедневные занятия лечебной физкультурой — самый эффективный метод устранения болезненной симптоматики, предупреждения распространения деструктивно-дегенеративного процесса. Только при выполнении упражнений ускоряется кровообращение, восполняются запасы питательных веществ и кислорода в гиалиновых хрящах, костях, соединительнотканных структурах. Даже в постоперационном периоде сразу после восстановления целостности мягких тканей проводится курс механотерапии. С помощью специального компьютеризированного аппарата выполняются сгибания и разгибания локтевого сустава.
Комплекс упражнений составляется врачом ЛФК. При их выборе доктор учитывает тяжесть течения заболевания, выраженность симптоматики.
Народными средствами
Средства, изготовленные по рецептам народной медицины, малоэффективны в терапии артроза локтя, а иногда могут навредить. Поэтому целесообразность их применения нужно обсудить с врачом. Специалисты официальной медицины рекомендуют пациентам только чаи на основе зверобоя, валерианы, пустырника для улучшения психоэмоционального состояния. Чтобы приготовить успокаивающий настой, следует чайную ложку сухого растительного сырья залить стаканом кипятка, через час профильтровать и пить по 100 мл перед сном.
Осложнения
По мере прогрессирования артроза в деструктивно-дегенеративный процесс вовлекаются связки, мышцы, сухожилия. Они ослабевают, теряют способность удерживать локтевой сустав в анатомическом положении, поэтому нередко наблюдаются болезненные подвывихи. Характерный признак прогрессирующего артроза — контрактура. Так называется состояние, при котором рука не может быть полностью согнута или разогнута в локтевом суставе. Мышцы укорачиваются или растягиваются, а их волокна не могут полноценно сокращаться.
При полном сращении суставной щели возникает анкилоз — обездвиживание локтевого сустава. Устранить его можно только с помощью эндопротезирования.
Профилактические меры
Предупредить обезвоживание хрящевых тканей и их дальнейшее разрушения позволит умеренная физическая активность, отказ от вредных привычек, использование во время спортивных тренировок мягких налокотников. Ортопеды рекомендуют также включать в рацион больше свежих фруктов и овощей с высоким содержанием витаминов и микроэлементов.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Источник

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
В месте соединения тазовой и бедренной костей, находится вертлужная впадина. Эта впадина и есть местом соединения этих 2-ух костей.
Как и для чего проводится артропластика суставов: пояснения с видео
Уже несколько 10-ов лет медицина бьётся с такового рода болезнями, и за это время было изобретено много способов консервативного исцеления и разных работающих операций на суставных частях тела.  Заболевания суставов далековато не редкое явление.
Заболевания суставов далековато не редкое явление.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Он может делать различные ротации, а также сгибания и разгибания, так как имеет шаровидную форму и много осей. Тазобедренный сустав постоянно подвергается большой перегрузке, в силу собственного размещения и собственной мощности. Невелико того, можно огласить, что он занимает основными функциями посреди всех других суставов.
Для оголения сустава и его зазоров, в колене сгибается окончание. На отданный момент происходит сама подмена и обработка суставных конечностей.
Ежели определеннее, то артропластика в области:
Правильно также с помощью мед пилы, удаляется задняя стена коленной чашечки, которая опосля прикрывается жировой прослойкой. Традиционно, медиальную кость голени превращают в вогнутую ось и удаляется задняя часть выступов костного эпифиза.
К слову, это болезнь достаточно стремительно прогрессирует, и потому просит незамедлительного обращения к докторам. Оно проявляется в возрасте 20-50 лет, вследствие понижения активности в виде жизни человека.
Артропластику нельзя использовать в вариантах таковых болезней или состояний:
Артропластика колена
Естественно, что сам процесс операции на коленном суставе несколько различается от простой пластики таза. При резекционной артропластике внедрение вовнутрь ноги ведется выше на 15 см от суставного зазора, равномерно спускаясь к самому колену.
- тазобедренного сустава;
- коленного сустава;
- плечевой суставной части;
- в области локтевых суставов.
То есть, эти они могут делать полные круговые движения вокруг собственной оси.  Эти суставы могут двигаться не лишь вокруг фронтальной оси, но и сагиттальной.
Эти суставы могут двигаться не лишь вокруг фронтальной оси, но и сагиттальной.
Он имеет мыщелковую форму и двигается по вертикальной и фронтальной полосы движения. Плюс ко всему, сложность в строение вносят два мениска. Делает сгибание, разгибание и движение вокруг оси.
- полные или частичные анкилозы (сращивание концов суставов);
- разного рода деформации в похожих местах;
- резкая утрата двигательной функции;
- деформирующий остеоартроз ТЗБ при разрушении хрящевых покровов;
- туберкулез суставов;
- переломы, которые нехорошо срослись снутри суставов;
- некие остальные патологические явления суставных областей.
Ограничения к хирургическому вмешательству
Не постоянно требуется проведение таковой операции, есть целый перечень болезней, при которых артропластика не рекомендуется, а то и совсем запрещена.
Его делают слету больше-, малоберцовые кости и кость ноги. Коленное соединение костей считается одним из самых огромных суставов, за счет собственного непростого строения.
Самой популярной посреди таковых операций является артропластика.
Сущность таковой пластики заключается в возобновлении верных наружных форм сустава для полного соответствия с противоположным элементом.
Показания к проведению операции
Основными определяющими факторами, на которые глядят спецы для определения необходимости проведения хирургического вмешательства – степень и область разрушительного процесса, а также стадия патологии, понижения двигательной активности, утрата  неких жизненно принципиальных функций мускул.
неких жизненно принципиальных функций мускул.
- ежели пациенту наиболее 55 лет;
- ежели пациент имеет юный возраст (до 18 лет);
- наличие разных инфекционных болезней;
- наличие аутоиммунных антител в организме пациента;
- при поражении организма человека туберкулезом;
- сокрытые воспалительные процессы вследствие каких-то поражений;
- нехорошее сохранение мышечной массы.
Противопоказания могут варьироваться в зависимости от степени неувязки и ее тонкостей. В хоть каком варианте вылечивающий доктор сумеет правильно найти необходимость в операции и подтвердить разрешение на ее проведение.
По завершении операции рану закрывают и накладывают шину.
Это может быть пересаженный кожный покров человека, или же особая соединительная оболочка с трофической функцией. Часто это или нейлон-6, или полиэтилентерефталат. А также, не считая синтетики, употребляют разные виды тканевых соединительных покровов.
Что это таковое?
Артропластика – это хирургическая пластическая операция, основной целью которой является регенерация функциональности покоробленного сустава.
Опосля месяца неподвижности, нужно начинать функцию реабилитации. В целях послеоперационной профилактики, докторы советуют установить или корсет на эту область, или шину, для неподвижности пораженного места.
На каких суставах почаще всего проводится?
Операция выполняется на амфиартрозах (неподвижные) и диартрозах (полностью подвижные суставы).
Вмешательство в области тазобедренного сустава
Первым делом, доктора оголяют отданный сустав, методом удаления мягеньких тканей и вскрывают капсулу и отделяют ее от общего механизма. Непринципиально какая артропластика непременно выполняется с местной анестезией.
Невзирая на то что плечевое соединение является самым подвижным в системе человека, операции на него проводятся достаточно время от времени, но тяжко.
Самая популярная заболевание, которая просит хирургического вмешательства такового плана – диспластический коксартроз в области тазобедренного сустава.
В варианте необходимости суровых реконструкций соответственных соединений, употребляют синтетическую пластмассу или нержавеющий сплав.
Для этого употребляют полусинтетический, железный материал или иной различный композит, для ее сотворения. Также в варианте необходимости, из этого материала создаются колпачки или клапаны.
Есть мировоззрение
Мы обратились к практикующему доктору и проф спортсмену, которому была проведена артропластика и вот их мысли.
Также не считая этого болезни существует еще ряд показаний:
Опосля этого, меж большой бедренной костью, вставляется специально изготовленный протез. Он фиксируется с капсулой и с костью голени, с помощью само рассасывающихся мед нитей.
Опосля установления головки в место отверстия этого элемента, доктора присоединяют мускулы к большому крутилу. Заканчивающим действием процедуры является закрытие нанесенной медиками раны.
Опосля этого, головку кости ноги, которая находится на проксимальном эпифизе сдвигают в область открытой раны, ограничивая ее  подвижность. В варианте ежели она находится в сохранном состоянии, нужно поставить уплотнение в виде прокладки.
подвижность. В варианте ежели она находится в сохранном состоянии, нужно поставить уплотнение в виде прокладки.
На нынешний день также практикуется внедрение рабочих целых суставных или полусуставных устройств от трупов (хрящи, оболочки), в качестве новейших частей для механизации разных частей человека.
Исходя из практики специалистов-хирургов, можно особо выделить тазобедренные и коленные суставы. Конкретно на них почаще всего проводится артропластика.
Проводится разделение связок коленной чашечки с помощью специализированных хирургических крючков. Дальше, происходит ручное разрушение костных соединений меж бедром и большой костью голени.  Область сращивания кости ноги и надколенника разделяется и таковым образом, освобождается путь к самому суставу колена.
Область сращивания кости ноги и надколенника разделяется и таковым образом, освобождается путь к самому суставу колена.
Опосля этого, докторы делают тройной разрез на сухожилии мускулы. Таковое движение проходит до большеберцовой кости, в районе прикрепления квадрицепса.
Источник


