Кариес зубов этиология патогенез лечение
Кариес – это процесс деминерализации и разрушения твердых тканей зуба, образование патологической кариозной полости. Заболевание классифицируется, согласно рекомендациям ВОЗ, по трем критериям – распространенности, интенсивности и приросту интенсивности, или индексу.
Причины возникновения
В истории стоматологии известно около четырехсот теорий возникновения кариеса. В числе признанных – химико-паразитарная, физико-химическая, трофическая, однако ни одна из них полностью не объясняет этиологию заболевания. Сегодня считается, что патология развивается на фоне взаимодействия цепочки внутренних и внешних факторов. Так бывает, когда в эмали процессы деминерализации преобладают над реминерализацией. Считается, что развитие кариеса напрямую связано с микрофлорой в полости рта, где обитают стрептококки.
Факторы, которые влияют на развитие кариеса
- Общие – неполноценное питание, дефицит фтора в питьевой воде, экстремальные влияния, соматические болезни.
- Местные – патогенная микрофлора в составе зубного налета, прием в пищу продуктов с преобладанием в составе рафинированных углеводов, изменение состава слюны.
- Нарушение резистентной способности зубных тканей. Возникает из-за неполноценной структуры, отклонений в химическом составе или наследственной предрасположенности.
Патогенез кариеса: механизм развития болезни
Стрептококки образуют колонии в полости рта – так называемые зубные бляшки. Этот процесс проходит три стадии:
- Образование бесклеточной органической пленки на поверхности эмали – пелликулы. Процесс занимает до нескольких часов. Основа пленки – гликопротеиды и другие белки в составе слюны.
- Сбор микроорганизмов и эпителиальных клеток на поверхности пелликулы с последующим ростом бактериальных колоний. Продолжается в течение нескольких суток.
- Образование зрелой зубной бляшки.
Зубная бляшка включает до 70 % микроорганизмов и имеет сетчатую структуру с полупроницаемыми свойствами. В нее легко проникают углеводы, оказывающие разрушительное воздействие на зуб.
Как происходит разрушение эмали
Во время приема углеводной пищи микрофлора зубной бляшки моментально усваивает сахариды. Это приводит к «метаболическому взрыву» и резкому увеличению кислотности. По истечении получаса кислотная среда нейтрализуется слюной, но при повторном вводе углеводов уровень pH под бляшкой снова снижается, что приводит к повреждению эмали из-за повышения ее проницаемости.
На фоне образования органических кислот на эмали усиливается деминерализация, микропространства между кристаллами эмалевых призм увеличиваются. Это способствует более интенсивному проникновению микроорганизмов и продуктов их жизнедеятельности в микродефекты эмали. Образуется конусообразный очаг поражения, который распространяется и в глубину зуба. Спустя какое-то время поверхностный слой эмали растворяется – кариес прогрессирует и может привести к удалению молочного зуба, если не предпринять мер.
Как влияет резистентность зубов на патологические процессы
Резистентность – это способность зуба противостоять внешним воздействиям. Она зависит от множества факторов:
- типа гидроксиапатита эмали, правильности закладки белковой матрицы, степени минерализации матрицы, взаимодействия минеральных фаз и белковой;
- наличия в эмали дефектов, регулярности ее структуры, электрического заряда на поверхности, который препятствует или способствует адсорбции микроорганизмов;
- рельефа эмалевой поверхности, глубины и формы фиссур, характера пелликулы;
- типа строения черепа, челюстей, прикуса, близости расположения зубов и величины промежутков между ними и т. д.;
- функционирования слюнных желез;
- пищевых особенностей и соматического здоровья.
Структура эмали формируется на генетическом уровне и зависит от процессов минерализации.
Слюна
Слюна представляет собой среду, в которой зубы находятся постоянно. При благоприятных условиях в ней гармонично происходят процессы деминерализации и реминерализации. При нарушении ее состава происходит сбой. В комплексе с другими кариесогенными факторами изменение состава слюны провоцирует образование новых очагов.
Изменение состава слюны в неблагоприятную сторону происходит после приема сахара и легкоусваиваемых углеводов. Чтобы избежать этого процесса, необходимо устранить из рациона углеводы либо избавиться от зубных бляшек.
Другие патологические причины, способствующие развитию кариеса
Решающее значение для здоровья эмали имеет состояние матери во время вынашивания ребенка. При токсикозе, нарушениях углеводного обмена, заболеваниях ЖКТ и щитовидной железы, хронической гипоксии минерализация временных зубов у ребенка в утробе замедляется.
Особенно часто кариес возникает сразу после прорезывания зубов у недоношенных детей, находящихся на искусственном вскармливании, а также тех, кто перенес серьезные болезни в течение первого года жизни. Твердость зубных тканей зависит от состояния пищеварительного тракта ребенка, количества фтора в питьевой воде, сопутствующих болезней во время первых лет жизни.
На растворимость эмали влияет даже состояние пульпы. Если последняя сохраняет высокую функциональную активность, эмаль останется твердой. В свою очередь, состояние пульпы ухудшается после перенесенных инфекционных заболеваний. У таких детей и взрослых кариес развивается чаще и более интенсивно, что связано со снижением иммунологической реактивности организма.
Источник
Кариес
— патологический процесс, при котором
после прорезывания зуба происходит
деминерализация и размягчение его
твердых тканей, при этом образуется
полость (кариес пупок).
Патогенез:
наиболее значимые это химическая и
микробная теория возникновения и
развития кариеса. Бактериальное брожение
углеводов ->
образование
органических кислот(в том числе молочной)
они повреждают эмаль и открывают доступ
бактериям в дентинные канальца
бактерии проникают в дентин , извлекают
из него соли кальция, размягчают его
происходит разрушение твердых тканей
зуба.
Этиология:
1)микроорганизмы
2)зубной
налет
– покрывает коронку зуба, состоит из
пищи , слущенных эпит клеток и слизи.
Чаще всего локализуется в складках
эмали (фиссурах), шейке зуба(область
эпит-десневого соединения). В зубном
налете происходит изменение
микроорганизменного пейзажа; начинают
преобладать кариесогенные микроорганизмы.
3)зубная
бляшка
– несколько приподнята над поверхностью
зуба, более плотно связана с эмалю.
4)зубной
камень — это
полностью или частично минерализованный
мягкий микробный зубной налет. Состоят
из органических и неорганических
компонентов. Основную массу неорганических
компонентов составляют соли кальция –
фосфат кальция, карбонат кальция. В
состав органических компонентов входят:
микроорганизмы, лейкоциты,
белково-полисахаридные компоненты,
слущенные с поверхности слизистой
эпителиальные клетки.
5)характер
питания
– изыботок легко усваемых углеводов
6)Нарушение слюноотделения
7)Наследственность
8)Характер расположения зубов
Классифмкация.
Кариес
эмали.
Стадия
пятна:
На поверхности эмали определяется
тусклая, матово-белое меловое пятно,
имеет четкие границы. Иногда может
преобразоваться в желтоватый или
темнокоричневый оттенок (в зависимости
от питания).
Происходят морфологические изменения
в эмали зуба. Процесс (при белом пятне)
обратим, также возможна остановка
развития (особенно при пигментном пятне)
или переход в поверхностный кариес.
◊ Очаговая
дис- и деминерализация поверхностных
слоёв эмали.
◊ Расширение
межпризменных пространств (проницаемость
эмали при этом резко возрастает, что
создаёт ещё более благоприятные условия
для проникновения микроорганизмов).
◊ Границы
призм нечёткие (это хорошо видно при
поляризационной микроскопии), часть их
распадается в виде аморфного детрита.
◊ Глубокие
слои эмали интактны.
Стадия
поверхностного пятна.
Характерно нарастание деминерализации
и разрушения эмали с образованием в ней
полости. Эмалево-дентинное соединение,
дентин сохранены. Прогрессирование
процесса разрушения эмали. Исход —
реминерализация (стабилизация процесса),
переход в средний кариес.
◊ Деминерализация
и деструкция, расширение и заполнение
микрофлорой межпризменного вещества.
◊ Смещение
эмалевых призм, нарушение их упорядочивания.
◊ Деминерализация,
деструкция, беспорядочное ориентирование
призм эмали, детрит с микрофлорой.
◊ В
дентине — мёртвые пути (тонкие полосы
на шлифе), интратубулярный склероз
(петрификация) из-за повреждения отростков
одонтобластов.
● Стадия
среднего кариеса
(caries
media).
Макроскопически видна чёткая конусовидная
полость с разрушением эмалево-дентинного
соединения и вовлечением дентина. В
области дна полости определяют зоны
размягчённого, интактного, прозрачного,
репаративного дентина. Исход —
переход в глубокий кариес, пульпит.
◊ Зона
размягчённого дентина (зона распада и
деминерализации). Содержит детрит
(некротические массы, микробы). Полные
деминерализация, дистрофическая
деструкция отростков одонтобластов,
нервных волокон, коллагена. Дентинные
трубочки расширены, содержат микрофлору.
◊ Зона
интактного (неизменённого) дентина.
Строение сохранено, присутствуют микробы
в дентинных трубочках, разрушение
органического содержимого.
◊ Зона
прозрачного дентина. На шлифе зуба —
гиперминерализация, компенсаторный
перитубулярный (стеноз трубочек,
облитерация, атрофия отростков
одонтобластов, нервных волокон) и
интратубулярный (обызвествление
периодонтобластического пространства,
кальциноз отростков одонтобластов)
склероз. Данная зона при остром течении
кариеса отсутствует.
◊ Зона
репаративного дентина (заместительного,
вторичного, иррегулярного). Дентин
неравномерен, слабо минерализован.
Дентинные трубочки имеют неправильный
ход, либо отсутствуют. Одонтобласты в
меньшем количестве и дезориентированы.
Присутствуют париетальные и интрамуральные
дентикли.
● Глубокий
кариес (caries
profunda). Формируется
обширная полость (каверна) с чёткими
плотными (при медленно прогрессирующем
течении) или неровными податливыми (при
быстром развитии) краями. Граница между
полостью и пульпой может быть нарушена
(перфорирующий кариес). Микроскопически
определяются слои дна: размягчённый
дентин, интактный дентин и
гиперминерализованный репаративный
дентин. Последние зоны обычно невыраженные.
Исход — развитие осложнений: пульпит,
периапикальный периодонтит, одонтогенный
сепсис.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Современная концепция этиологии кариеса. Патогенез. Клиническая картина. Дифференциальная диагностика кариеса. Лечение кариеса. Достаточно полно и квалифицировано освещены вопросы этиологии, клиники и профилактики кариеса зубов, даны методы лечения кариеса зубов.
Изучение этиологии и патогенеза кариеса зубов, методов диагностики, лечения и профилактики данного заболевания.
Термином «кариес» (от лат. caries — гниение) обозначалось заболевание вещества костного мозга, основой которого чаще всего был воспалительный процесс (остеомиелит). Несмотря на отсутствие этиологического, морфологического и клинического сходства процессов и какого-либо иного обоснования, этим термином было названо заболевание твердых тканей зуба, внешнее проявление которого заключается в разрушении эмали и дентина. Поскольку в возникновении и течении кариозного процесса в зубе определенное значение имеют факторы внутренней среды, большинство авторов рассматривают кариозный процесс как проявление общего заболевания организма с внешними признаками в виде поражения зубных тканей. Предложение Д. А. Энтина рассматривать кариес зубов как кариозную болезнь получило широкую поддержку. Причинам, порождающим кариозный процесс, были посвящены работы многих поколений стоматологов. В нашей стране над проблемой кариеса работали ведущие стоматологи И. Г. Лукомский, Д. А. Энтин, Е. Е. Платонов, В. К. Леонтьев и др.
Этиология и патогенез кариеса.
Основываясь на исторических теориях, в настоящее время достигнуты значительные успехи в изучении этиологии и патогенеза кариеса зубов. Существует более 400 теорий возникновения кариеса зубов. Одна из последних концепций сводится к тому, что в результате несоблюдения гигиены полости рта (недостаточно регулярные и правильные уход и чистка зубов) появляется мягкий налет там, где при жевании этот налет не снимается (боковые поверхности зубов, фиссуры жевательных поверхностей) и прочно связывается с поверхностью зубов. Налет, состоящий в основном из полисахаридов, служит местом сосредоточения разнообразных бактерий и грибов. Включение в состав налета минеральных солей способствует его уплотнению, он становится твердым, трудно отделяемым от зуба. В практике такое образование называют зубной бляшкой. 50% бактерий, входящих в состав бляшки, представлены стрептококками. Бактерии продуцируют молочную кислоту, которая может вызывать деминерализацию эмали, что и становится началом кариозного процесса. Матрикс мягкого зубного налета состоит из полисахаридов, протеинов и липидов (в меньшем количестве). Заметное место в структуре налета отводится декстрану — полисахариду, продуцируемому бактериями зубного налета. Стрептококки образуют декстран из сахарозы. Видимо, поэтому употребление большого количества сахара способствует возникновению кариеса.
Однако действие кариесогенных бактерий, содержащихся в зубной бляшке, не у каждого человека проявляется одинаково. У одних людей (к сожалению, у большинства) резистентность к кариесу слабая, у других она достаточно высока. Вряд ли следует сомневаться в том, что устойчивость зубов к кариесу связана с естественной защитой, сопротивляемостью организма. У лиц с ослабленной сопротивляемостью активнее образуется мягкий зубной налет.
Полагают, что частота кариозного поражения определяется не только состоянием организма, но и составом и свойствами слюны. Так, у лиц, подверженных кариесу, слюна более вязкая, в ней изменяется содержание минеральных солей. Таким образом, согласно описанной теории, возникновение кариеса связано с действием микроорганизмов, активность размножения которых в полости рта зависит от естественной сопротивляемости организма.
Однако, несмотря на стройность и частое подтверждение практикой, эта теория не разъясняет многие причины возникновения кариеса и факторы, обусловливающие его отсутствие. Так, нередко у практически здоровых людей без каких-либо нарушений в организме выявляется большое поражение зубов кариесом. В то же время у хронически больных с нарушением ряда основных функций организма, в том числе обмена веществ, кариес отсутствует или ограничен. Подобные наблюдения описанная теория пока объяснить не может.
Вместе с тем проводимые в нашей стране систематические профилактические осмотры детей выявили тесную зависимость между общим состоянием ребенка и степенью кариозного поражения. Так, у детей, страдающих туберкулезом, рахитом, экссудативным диатезом, поражение зубов кариесом возрастает в 1,5-2 раза. У детей, перенесших блокаду Ленинграда во время Великой Отечественной войны, после ее окончания поражение зубов кариесом наблюдалось в 2 раза чаще, чем у детей, вывезенных из города до блокады. Несомненно, эти данные свидетельствуют о существенном значении алиментарного фактора для начала кариозного процесса.
Следует полагать, что использование современных достижений науки и техники (электронная микроскопия, гистохимия и др. ) позволит, наконец, вскрыть все разнообразие причин возникновения столь распространенного заболевания, как кариес зубов. Так, за последние годы в результате применения совершенных и высокочувствительных методик удалось объективно подтвердить активную роль всех функций организма в патогенезе кариеса зубов. Кроме того, доказано нарушение минерального обмена в раннем периоде кариеса зубов. Очень важно, что развитие кариеса начинается с разрыва связи между минеральными и белковыми компонентами эмали.
Последние исследования показали, что кариес зубов возникает под влиянием комплекса как общих, так и местных воздействий. Доказано, что в возникновении кариеса, кроме зубных бляшек, определенную роль играют проницаемость эмали и присутствие углеводов в слюне. На устойчивость зуба к кариесу, безусловно, влияют перенесенные заболевания.
Для профилактики кариеса зубов рекомендуют введение солей фтора и кальция (местно и внутрь) с целью повышения структурной резистентности эмали.
Клиническая картина кариеса.
Особенности клинического течения кариеса зубов. В зависимости от клинических проявлений кариозного процесса выделяют 4 формы кариеса, из которых каждая по существу отражает степень поражения твердых тканей зуба. Кариозное пятно (macula cariosa) , поверхностный кариес (caries superficialis) определяют кариозный процесс, поражающий только эмаль; средний кариес (caries media) характеризует распространение процесса на эмаль и периферическую часть дентина; глубокий кариес (caries profunda) соответствует кариозному процессу, развивающемуся в глубоких слоях дентина. Глубокий кариес без соответствующего лечения может осложниться воспалением зубной мякоти — пульпитом.
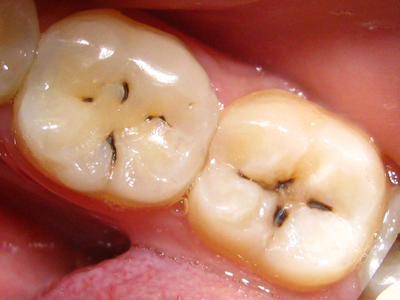
Первоначальный признак кариеса — появление белесоватого (мелового) пятна, которое представляет собой участок помутнения эмали, с более слабым светопреломлением. При этом никаких признаков разрушения поверхности эмали не наблюдается, при зондировании в области мелового пятна дефект эмали не обнаруживается. Ее поверхность остается гладкой, зонд не задерживается при скольжении.
Иногда под влиянием еще не выясненных причин меловое пятно исчезает, и прогрессирование кариеса прекращается. Такое обратное развитие патологического процесса эмали свидетельствует о существенной роли эндогенного фактора в патогенезе кариеса зубов. Однако наиболее вероятным исходом стадии мелового пятна является бурая пигментация участка поражения эмали. Вслед за стадией пигментации на пораженном участке эмали возникает шероховатость. Помимо шероховатости, стоматологическим зондом можно определить участки размягчения эмали. С появлением тканевого дефекта эмали обратное развитие процесса невозможно. Стадия поверхностного кариеса заканчивается распространением кариозного очага на всю толщу эмали. Если кариозная полость располагается в слое дентина на небольшой глубине, говорят о среднем кариесе. Глубокий кариес означает кариозную полость, дном которой служит тонкий слой дентина, отделяющий эту полость от зубной камеры.
Клинические проявления кариеса весьма четкие: отсутствие спонтанных болевых ощущений и эпизодические болевые приступы, обусловленные термическими (холодная вода, холодный воздух и т. д. ) и химическими (кислая, соленая, сладкая пища) факторами.
Вскоре после устранения указанных раздражителей болевые ощущения исчезают. При глубоком кариесе возможно появление боли при механическом давлении на истонченное дно кариозной полости пищи, попадающей в кариозную полость при жевании. Удаление остатков пищи из кариозной полости обычно снимает боль.
Несмотря на относительно условное деление кариеса на средний и глубокий, определение этих стадий имеет существенное значение для диагностики и лечения пораженных зубов. При глубоком кариесе весьма возможно осложнение — воспаление пульпы.
Лечение кариеса зубов.
Пораженные участки эмали и дентина удаляют механической обработкой полости при помощи бора и бормашины. В результате сформированная в твердых тканях зуба полость оказывается, естественно, больше кариозного дефекта. После медикаментозной обработки для восстановления анатомической формы и физиологической функции зуба полость заполняют пломбировочным материалом.
К лечению среднего и глубокого кариеса следует подходить дифференцированно.
Лечение поверхностного и среднего кариеса проводят в один сеанс, а глубокого — в 2-3 приема, так как необходимо исключить возможность развития пульпита. В первое посещение больного с глубоким кариесом после лечения полость закрывают временной (контрольной) пломбой. После истечения контрольного срока (7-10 дней) при отсутствии осложнений кариеса (острый пульпит) проводится окончательное лечение с наложением постоянной пломбы (рис. 7). Опытные врачи, используя электроодонтодиагностику для контроля за состоянием пульпы, проводят лечение глубокого кариеса в один сеанс.
При правильном проведении этапов лечения и при отсутствии осложнений кариеса все функции пораженного зуба восстанавливаются.
Профилактика кариеса зубов и его осложнений.
Санация полости рта должна быть систематической, особенно у детей и подростков, а также у военнослужащих, беременных и рабочих, имеющих дело с профессиональными вредностями.
Санация полости рта состоит из излечения пораженных зубов и удаления тех, которые не поддаются консервативному лечению и являются хроническими очагами инфекции.
В связи с тем, что болевые ощущения при кариесе зубов могут долго отсутствовать или вообще не проявляться до развития острого пульпита, на возникновение кариозного процесса многие люди не обращают внимания. Это часто приводит к значительному разрушению коронковой части зуба, возникновению осложнений кариеса (пульпит, периодонтит) , что не только затрудняет лечение, но иногда ставит под сомнение возможность сохранения пораженного зуба.
При плановой санации, проводимой обычно 2 раза в год, выявляют и лечат кариозные зубы, восстанавливают и поддерживают нормальную жевательную функцию зубочелюстной системы.
Плановая санация полости рта у детей имеет исключительное значение. Своевременное лечение молочных зубов и их сохранение до естественной смены обеспечивают нормальное жевание, которое является физиологическим стимулятором роста челюстей и уменьшает возможность неправильного прорезывания постоянных зубов.
Плановая санация полости рта показана и больным с хроническими заболеваниями. К таким заболеваниям в первую очередь следует отнести ревмокардит, нефрит, полиартрит и т. д. Поступление токсинов из вновь возникшего очага инфекции в зубе может вызвать обострение основного процесса, усугубить течение заболевания.
У больных с хронической формой ревматизма после санации полости рта улучшается общее состояние, резко снижается число обострений общего заболевания, намного уменьшается число дней временной нетрудоспособности.
Плановая санация полости рта имеет большое профилактическое значение в предупреждении заболеваний желудочно-кишечного тракта, особенно желудка. Грубая пища, недостаточно размельченная больными и разрушенными зубами, отрицательно влияет на слизистую оболочку желудка, вызывая ее воспаление. Хорошо размельченная в полости рта пища не травмирует слизистую оболочку желудка. Лечение гастрита и язвенной болезни желудка начинают с восстановления жевательной эффективности зубочелюстной системы. Это достигается не только удалением не подлежащих лечению зубов, но и зубным протезированием для восстановления жевательной функции, утраченной в результате удаления зубов.
Профилактика поражения твердых тканей зубов у рабочих ряда предприятий. Особое значение эта профилактика приобретает у рабочих химической промышленности, которым приходится иметь дело с кислотами. Пары неорганических кислот (азотной, серной и хлористоводородной, или соляной) разрушают эмаль и дентин в результате растворения солей кальция, фосфора, фтора, входящих в состав твердых тканей зубов. В отличие от кариозного процесса при этом виде разрушения эмали и дентина кариозной полости нет. Кислотный некроз наиболее часто поражает фронтальные зубы и распространяется диффузно по поверхности зуба.
В результате происходят укорочение коронки зуба и увеличение межзубных промежутков, обусловленные расплавлением неорганического остова сначала эмали, а затем дентина. В дальнейшем изменяются форма, и размер коронковой части зуба. В далеко зашедших случаях развивается кислотный некроз пульпы зуба. Полное разрушение зуба занимает различное время в зависимости от частоты воздействия и концентрации химического раздражителя, а также от индивидуальной прочности зубных тканей.
Подобные поражения твердых тканей зубов возможны у рабочих предприятий, изготавливающих щелочь, стекло, а также у занятых в горнорудном производстве.
Основу профилактических мероприятий должны составлять улучшение условий производства, индивидуальные меры предосторожности, заключающиеся в периодическом полоскании полости рта 1-3% раствором бикарбоната натрия (сода), 1% раствором буры в течение рабочего дня.
Аналогичные меры профилактики должны осуществляться на химических производствах, где вырабатывают щелочи. Рабочим таких производств необходимо неоднократно полоскать полость рта на протяжении рабочего дня 0,5% раствором борной кислоты.
Профилактика кариеса у детей. Санация полости рта предусматривает также мероприятия, направленные на профилактику кариеса. Это создание условий, повышающих сопротивляемость и устойчивость твердых тканей зуба к кариозному процессу.
Как известно, формирование молочных зубов происходит во внутриутробном периоде. Недостаток солей кальция, фосфора и других минеральных солей в организме матери может отрицательно повлиять на прочность зубных тканей ребенка. В связи с этим пища беременных должна содержать достаточное количество минеральных солей и витаминов.
Рациональное питание необходимо и в период кормления ребенка грудью для поступления в растущий организм достаточного количества необходимых веществ. Помимо рационального питания, ребенку нужны витамины С и D. Опыты на животных показали, что недостаток указанных витаминов в организме приводит к развитию множественного кариеса зубов.
Определенное значение в повышении сопротивляемости эмали кариесу имеет нормальная жевательная нагрузка на зубы, обеспечивающая поддержание физиологических функций жевательного аппарата и улучшающая кровоснабжение периодонта и пульпы. Детей не следует оберегать от активного жевания. Наоборот, надо давать детям сырые овощи, фрукты и другие продукты, для разжевывания которых требуются значительные усилия.
Противокариозная флюоризация. Кроме всех оздоровительных мероприятий, входящих в компетенцию общей системы здравоохранения, широкое применение получил метод профилактики кариеса, предложенный И. Г. Лукомским.
Этот метод называется противокариозной флюоризацией (от слова fluorum — фтор). Он основан на том, что фторид натрия, попадая в эмаль, а затем в дентин, оказывает определенное положительное действие на рецепторы тканей зуба, способствующие связыванию кальция эмали и дентина. Для отложения гидрофосфата кальция необходимо определенное количество фтора, которого в зубных тканях может быть недостаточно.
Методика флюоризации заключается во втирании 75% пасты фторида натрия в поверхность зуба в течение 1 мин. Наиболее частой локализацией кариеса являются бороздки жевательной поверхности моляров и премоляров. В соответствии с этим в указанных отделах коронки зуба — зонах с пониженной сопротивляемостью кариесу — флюоризация особенно показана.
По статистическим данным, обобщающим большое число наблюдений по применению флюоризации, когда профилактика кариеса проводилась в строгом плановом порядке, поражаемость кариесом уменьшалась. Большое профилактическое значение приобрело искусственное добавление фтора в питьевую воду. В некоторых районах страны вода содержит фтора меньше физиологической нормы (1 мг/л). У населения этих районов значительное число зубов поражено кариесом.
Искусственное фторирование питьевой воды в областных и районных масштабах способствует снижению кариозного поражения зубов.
В последнее время получило распространение покрытие поверхности зуба фторсодержащим лаком. Первые наблюдения свидетельствуют о том, что применение лака предупреждает возникновение кариеса. Аппликации на зубы реминерализующих растворов, в состав которых входят фтор и кальций (Белагель Са/Р, Гель ROCS Minerals и др.) , в виде 4-5 курсов в год снижало заболеваемость кариесом на 15%. Хороший результат профилактики кариеса получен при использовании фторированного молока и соли.
Ссылка для цитирования:
Источник