Карциносаркома молочной железы лечение
Новообразование молочной железы, характеризующееся изменением данного органа на уровне клеток и имеющее высокую степень злокачественности, называется карцинома молочной железы. Происходящие изменения в молочной железе ведут к неконтролируемому размножению и почти абсолютному бессмертию клеток, которые выстилают протоки железы и их дольки.
Что такое карцинома молочной железы?
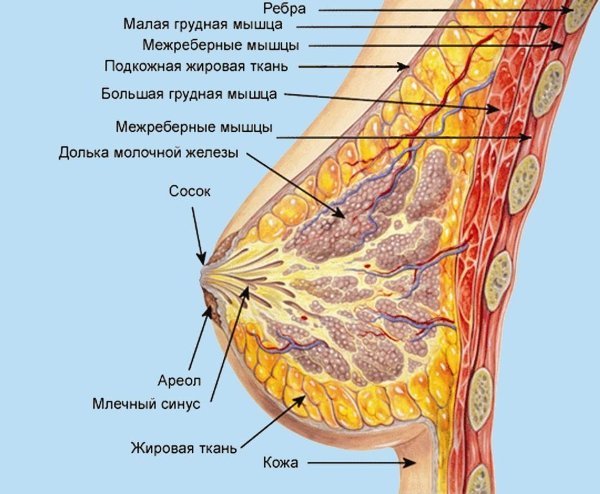
Молочная железа состоит из около 20 долей, располагающихся секторально. Форму груди создает жировая ткань, которая покрывает эти доли. В каждой большой доле имеется множество более мелких долек, оканчивающихся железами, секретирующими молоко при стимуляции гормонами. Клетки, из которых состоит грудь, упорядоченно размножаются – на смену погибшим клеткам образуются новые.
Ведущие клиники в Израиле
При развитии рака это размножение происходит бесконтрольно, старые клетки не отмирают, клеток становится в разы больше нормы. Кроме этого, в процессе данной жизнедеятельности они выделяют повышенное количество патогенных веществ, которые негативно сказываются на общем состоянии всего организма. Клетки рака начинают формировать метастазы в других органах, где также образуются очаги карциномы с подобным микроскопическим строением.
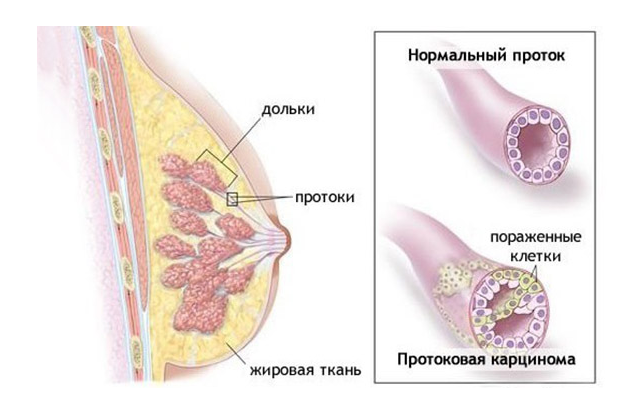
Местом начала карциномы груди обычно становится молочная долька (дольковая карцинома) или проток, путь вывода молока (протоковая карцинома). Также может развиться бифазная карцинома груди, когда микроскопические свойства объединяют протоковую и дольковую инвазивные формы.
От других форм рака карциному груди отличает агрессивное протекание патологии, быстрый рост опухоли и очень раннее метастазирование, часто поражающее важнейшие системы жизнедеятельности организма (к примеру, головной мозг). Заболевание чаще поражает женщин среднего и старшего возраста. Данная патология имеет предрасположенность к быстрому распаду конгломерата – это способствует появлению целого ряда болезней.
Классификация заболевания
Карцинома груди (код по МКБ 10 – С50) делится на основные подтипы в зависимости от генетических нарушений:
- люминальная А. Этот тип наиболее часто встречающийся, относится к менее агрессивным, имеет благоприятный прогноз. Хорошо реагирует на лечение гормонами. Риск возникновения повышается с возрастом;
- люминальная B — схожа с подтипом A, но не с таким благоприятным прогнозом;
- базальная. Считается агрессивным подтипом, имеет высокую частоту деления клеток, возникает обычно после 40 лет;
- ЭФР 2-положительная. Встречается довольно редко, очень агрессивная, чаще возникает до 40 лет.
Карцинома груди также делится на следующие виды:
- инвазивная протоковая (дуктальная). Эта опухоль склонна к мигрированию по лимфопутям. Чаще всего диагностируется в 40-50 лет;
- инфильтративная дольковая (лобулярная) — диагностируется в 15% случаев распространяющейся опухоли;
- муцинозная. Этот вид встречается менее чем в 5% случаев патологии;
- медуллярная (аденогенная). Этот вид чаще встречается у молодых пациенток, диагностируется в 5% случаев;
- болезнь Педжета. Этот вид карцином неспецифического типа появляется обычно после 60 лет и встречается в 4% всех случаев;
- папиллярная и микропапиллярная формы карцином — обнаруживаются чаще после 60 лет и составляют 1-2% случаев.
- тубулярная. Она возникает в 1-2% случаев всех злокачественных новообразований груди;
- метапластическая. Диагностируется редко, чаще после 60 лет и больше присуща представительницам негроидной расы.
Разница карцином инвазивных и неинвазивных заключается в том, что в первом варианте раковые клетки проникают за границы долек или протоков в близлежащие ткани. Они способны попадать в лимфатические узлы и распространяться по всему организму, формируя метастазы.
Инвазивную (инфильтративную) форму называют маститоподобной онкологией. У нее нет выраженных, правильных границ, увеличение ее размера происходит хаотично, и она делится на следующие подвиды: протоковая, дольковая, тубулярная, рак Педжета.
При неинвазивной карциноме распространение на окружающие ткани еще не произошло, эту форму называют раком in situ («на месте»). После распространения она переходит в инвазивную форму рака.
Для оценивания степени агрессивности существует гистологическая классификация, где применяется обозначение g (Х-4). Здесь gX значит, что структура клеток определяется сложно, g1 — опухоль высокодифференцированная, g2 – умеренно дифференцированная, g3 — низкодифференцированная, g4 – опухоль не дифференцируется.
Не тратьте время на бесполезный поиск неточной цены на лечение рака
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную цену на лечение.
Стадии болезни
Выделяют пять стадий протекания заболевания. Из-за скоротечности процесса часто стерта грань перехода одной стадии в другую:
- 0 стадия — представляет собой начальный этап развития опухоли. Симптоматика совершенно отсутствуют, постановка диагноза возможна лишь при глубоком обследовании пациентки;
- 1 стадия — размер опухоли – не больше 1,5 см, новообразование неподвижно, имеет границы. Внешние признаки патологии отсутствуют, метастазы не наблюдаются;
- 2 стадия — новообразование увеличивается в размерах в несколько раз. Опухолевые клетки поражают подмышечные лимфоузлы, вероятно появление метастазов. Симптоматика ярко выраженная.
- 3 стадия — опухоль прорастает в опоясывающие ткани, процесс метастазирования идет очень активно и практически неконтролируем. Лечить карциному на этой стадии малоэффективно, возможны рецидивы заболевания. Происходит сильное воспаление лимфоузлов, иммунитет сильно снижен.
- 4 стадия — является завершающей, в этом случае любой вид лечения малоэффективен и способен только увеличить продолжительность жизни пациентки. На данном этапе опухолью поражен весь орган, симптоматика тяжелая, метастазы прорастают во все значимые органы и системы организма.
Факторы риска
На появление данной карциномы могут повлиять следующие факторы:
- пол и возраст. Пик появления инвазивной карциномы приходится на два возраста – 50 и 70 лет. Низкодифференцированная карцинома возникает у более молодых женщин. Опухоли, имеющие высокую чувствительность к гормонам, развиваются медленно и диагностируются в старшем возрасте.
- наследственный фактор. При наличии такой опухоли у кровных родственников риск появлении опухоли у женщины возрастает в разы.
- раннее менархе (первая менструация) и раннее окончание менструаций;
- отсутствие детей или первая беременность после 30 лет;
- высокий уровень женских гормонов (к примеру, эстрадиола);
- применение оральных контрацептивов;
- использование заместительной гормонотерапии в постменопаузе. Риск возрастает при продолжительном употреблении препаратов. Наиболее высок он для следующих форм – смешанная, дольковая, протоковая (дуктальная) карциномы. А использование эстрогенов в постменопаузе после удаления матки способствует незначительному снижению риска;
- заболевания молочной железы. В случае перенесенной инвазивной карциномы неспецифического типа возрастает риск возникновения опухоли в другой железе;
- неправильное питание;
- гиподинамия, отсюда — лишний вес, неправильный образ жизни в целом;
- вредные привычки (курение – активное и пассивное, употребление алкоголя);
- воздействие на организм пестицидов, пищевых эстрогенов, ионизирующей радиации;
- лечение методом лучевой терапии других опухолей;
- стрессовые ситуации, вследствие чего возможно снижение иммунитета;
- различные травмы (удары, ожоги, переохлаждение).
Симптомы болезни
Видео по теме:
Первоначальным признаком появления карциномы молочной железы считается уплотнение в груди.
Среди начальных признаков карциномы присутствуют следующие:
- наличие плотного узла в железе;
- подвижность узла ограничена, а при сдвигании кожи наблюдается ее втяжение под новообразованием;
- в подмышечной впадине наблюдаются округлые образования;
- болезненные ощущения в зоне груди или подмышкой, не имеющие отношения к менструальному циклу;
- сильное покраснение кожи, вид «апельсиновой корочки», изъязвление;
- в околососковой зоне возможны высыпания;
- появляется ощущение утолщения тканей груди;
- выделения из соска, иногда кровянистые;
- нарушение формы области соска, его втяжение;
- изменение формы груди и ее размера;
- шелушение кожного покрова ареолы и железы.
Клинические проявления выражаются присутствием за соском плотного образования, рано прорастающего сквозь кожный покров и способного изъязвляться. В качестве методов терапии применяют хирургическую операцию, облучение, метод химиотерапии.
Диагностирование болезни
При обнаружении во время самоосмотра одного из признаков заболевания, женщине следует обратиться к врачу для более детального обследования. Для постановки диагноза проводятся следующие процедуры:
- личный осмотр специалистом;
- маммография (рентгенологическое исследование) применяется для скрининга карциномы пациенткам в возрасте от 40 лет. Также проводят дуктографическое исследование — еще один из вариантов маммографического обследования, который определяет расположение очага патологии, ее форму и границы;
- МРТ. Она способна определить стадию болезни и уровень поражение лимфоузлов и органов;
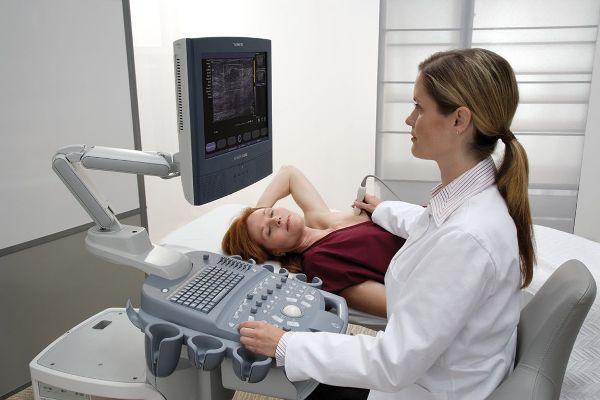
- УЗИ. До 40 лет у женщин оно более информативно, способно отличить карциному от прочих новообразований, к примеру, кисты;
- биопсия. Для увеличения точности диагностики берут образцы ткани из нескольких зон опухоли;
- анализ крови. С его помощью определяется вид карциномы, ее стадия и степень поражения главных систем жизнедеятельности;
- анализ мочи;
- анализ на онкомаркеры.
Хотите получить смету на лечение?
* Только при условии получения данных о заболевании пациента, представитель клиники сможет рассчитать точную смету на лечение.
Лечение заболевания
При выборе метода терапии принимают во внимание такие факторы:
- вид карциномы;
- стадия развития опухоли (ее распространенность и наличие метастазов);
- чувствительность опухолевых клеток к гормонам;
- общее состояние здоровья и возраст пациентки.
Среди методов терапии карциномы молочной железы наличествуют такие виды:
- хирургическое вмешательство;
- химиотерапия;
- биотерапия (таргетные медикаментозные препараты целенаправленного действия);
- лучевое лечение (радиотерапия);
- гормонотерапия.
Хирургическое вмешательство бывает следующих видов:
- лампэктомия — иссечение опухоли и некоторого участка здоровой ткани около новообразования. Этот метод применяется при небольшом размере опухоли. Подобное хирургическое вмешательство считается органосохраняющей операцией;
- мастэктомия — эта операция предполагает удаление груди. При простой форме хирургического вмешательства происходит также иссечение долей и протоков, некоторых участков жира, части соска и кожного покрова. При расширенном хирургическом вмешательстве удаляют также подмышечные лимфоузлы и часть мышц;
- биопсия узла — это хирургическое иссечение одного из лимфоузлов и диагностирование в нем раковых клеток. При их диагностировании возможно выполнение подмышечной лимфодиссекции (удалении всех лимфоузлов подмышечной области);
- реконструктивная хирургия груди — это несколько операций, которые направлены на реконструкцию первоначальной формы груди, возможно проведение одновременно с мастэктомией с применением имплантов.
Диффузные формы рака (панцирная, маститоподобная, отечно-инфильтративная) относятся к неоперабельным формам карциномы молочной железы. В этом случае применяют радиотерапию (лучевую терапию). Также метод лучевой терапии применяется после хирургического вмешательства для уничтожения оставшихся злокачественных клеток.
Облучение бывает нескольких типов:
- воздействие на оставшуюся ткань железы после частичного иссечения железы;
- воздействие на грудную стенку после полного удаления железы;
- облучение лимфоузлов подмышками.
Побочными эффектами радиотерапии считаются лимфедема, потемнение, раздражение кожи груди, слабость.
Для уничтожения опухолевых клеток применяют цитостатики. Адъювантная химиотерапия применяется при большом риске появления рецидива рака или его распространения в прочих частях организма. При наличии опухоли большого размера применение химиотерапии обусловлено желанием уменьшить размер очага новообразования. Также химиотерапию применяют при наличии метастазов, для уменьшения симптоматики, для прекращения выработки эстрогенов.
Побочными эффектами химиотерапии являются: тошнота, рвота, снижение аппетита, общая слабость, выпадение волос, рост восприимчивости организма к заболеваниям инфекционного характера. Возможен ранний климакс.
Гормональная терапия чаще назначается после операции, но может применяться для уменьшения величины опухоли. При невозможности применения хирургического вмешательства, лучевой и химиотерапии, гормональная терапия может стать единственным возможным методом лечения.
Биологическая терапия (таргетная терапия) заключается в применении целевых (таргетных) препаратов. Среди них можно отметить: «Трастузумаб» (Герцептин), «Лапатиниб», «Бевацизумаб» («Авастин»).
Профилактика болезни
Профилактика заболевания заключается в следовании несложным правилам:
- отказ от алкоголя и курения;
- сохранение веса в пределах нормы (физические упражнения);
- грудное вскармливание ребенка до полугода;
- диета при профилактике карциномы заключается в отказе от жирных и жареных блюд, присутствии в рационе жирной морской рыбы не меньше раза в неделю;
- ежегодный медосмотр и проведение профилактической маммографии у женщин старше 40 лет.
Видео по теме:
Прогноз заболевания
Прогноз заболевания зависит от различных факторов. Вовлеченность подмышечных лимфоузлов в опухолевый процесс — показатель степени распространенности в соседние органы. При отсутствии поражения лимфоузлов, 10-летняя выживаемость составляет 70%. При вовлечении лимфоузлов в онкологический процесс риск возникновения 5-летнего рецидива таков:
- 1-3 узла – 30-40%;
- 4-9 узлов – 44-70%;
- свыше 9 – 72-82%.
При муцинозной и трубчатой карциноме прогноз благоприятный: 10-летняя выживаемость — 80%.
Медуллярная (аденогенная) карцинома и атипичный медуллярный рак имеют обычно неблагоприятный прогноз из-за высокой степени злокачественности.
Кистозно-папиллярный рак имеет хороший шанс на излечение. Прогноз становится хуже при микропапиллярной инвазивной дольковой карциноме, из-за ее способности метастазировать в лимфоузлы.
При метапластическом раке 3-летняя выживаемость без рецидива равна 15-60%.
Карцинома у мужчин
Заболеваемость мужчин карциномой груди меньше в 100 раз, чем женщин. Рак способен развиться на фоне роста желез (гинекомастии), но это не является обязательным условием. Микроскопические характеристики опухоли такие же, как у женщин. Вероятность развития подобного заболевания возрастает за счет внешнего влияния на организм препаратов и пищи, содержащих женские половые гормоны.
Источник
Саркома молочной железы – это злокачественное новообразование молочной железы. Представляет собой образование неэпителиального типа. Свойственно стремительное агрессивное развитие, диссеминация, осложнения. Образуется преимущественно из соединительной ткани самой молочной железы, в отличие от обычного ракового заболевания, прогрессирующего из клеток, расположенных в млечных протоках.
Что представляет собой соединительная ткань? Грудная железа состоит из железистой (которая впоследствии заменяется на жировую ткань при беременности, либо с возрастом) и соединительной тканей. Последняя представляет собой оболочку вокруг долек млечных протоков. В этой оболочке, как правило, начинает свой рост и развитие саркома.
Заболевание поражает 2% населения. Возраст, пол и расовая принадлежность значения не имеют. Если патология развивается у мужчин, она носит название саркома грудной железы. По МКБ-10 присвоен код С50 (злокачественное новообразование молочной железы).
Классификация саркомы
Саркома груди в единичных случаях развивается обособленно. В половине случаев развивается на фоне листовидной опухоли. Как правило, одновременно способны развиться раковая опухоль шейки матки, влагалища, прямой кишки.
Выделяют следующие две подгруппы: истинная саркома (первичная); вторичная саркома (образуется метастазированием от другой опухоли, так как метастазы распространяются с током крови и лимфы по всему организму).
Саркома молочной железы
С гистологической точки зрения образования делятся на:
- Фибросаркому (30% от общего числа сарком, отличительная особенность – отсутствие изъязвлений и кровоточивости).
- Липосаркому (новообразование образуется из перерожденной жировой ткани, риск развития в обеих молочных железах крайне высок).
- Ангиосаркому (сосудистая опухоль, образующаяся из сосудистого эндотелия, порастает вглубь молочной железы, впечатляющая степень метастазирования).
- Рабдомиосаркому (зарождение в поперечно-полосатой мускулатуре, трудно поддается дифференцировке, встречается преимущественно у женщин до 25 лет).
- Остеосаркому (образование костной ткани, редкая и агрессивная форма).
- Хондросаркому (связана с хрящевой тканью, как и остеосаркома, встречается крайне редко).
Все виды сарком объединяет стремительное течение, склонность к метастазированию, слабый ответ на проводимое лечение.
Причины
Нет истинных причин, способных спровоцировать образование заболевания. Формирование опухоли вызвано порой указанными факторами:
- Отягощённый онкологический анамнез. Повышение риска вследствие наличия онкологии среди членов семьи.
- Травмы. Механическое повреждение железистой ткани приводит к росту атипических клеток.
- Мастит. Инфекционно-воспалительный процесс, механизм развития которого схож с травматическим повреждением.
- Ионизирующее облучение. Излучение представляет собой опасный вид облучения для соединительной ткани, в ней повышается склонность клеток к митозу.
- Перерождение доброкачественного образования.
- Неблагоприятная экология, воздействие солнечной радиации.
- Злоупотребление пребыванием в солярии.
- Воздействие химических веществ. Попадание в организм вдыханием паров, газов, испарений (формальдегид, ртуть, нитрил, толуол, бензол).
- Инфекционные, вирусные процессы в организме (туберкулез, гепатит В, цитомегаловирус).
- Эндокринные нарушения. Способствуют истощению организма, что влечёт сбои в функционировании органов и тканей.
Многогранность причин делает саркому чрезвычайно непредсказуемым заболеванием. Невозможно предсказать, какой из перечисленных факторов окажется решающим в формировании болезни.
Симптомы
Заболеванию свойственен быстрый темп развития. Метастазирование приводит к появлению сопутствующих симптомов общего характера: мышечная слабость, понижение работоспособности, боли в области спины и правого подреберья, субфебрильная температура, склонность к частым простудным заболеваниям. Конкретные симптомы саркомы напрямую связаны со стадией заболевания.
Разработана стандартная классификация TNM (Tumor, Nodus, Metastasis), выделяющая четыре стадии и сопутствующие им симптомы.
Стадии саркомы
Первая стадия – размер опухоли в пределах 3 см, отсутствует поражение лимфатических узлов и образование метастазов.
Вторая стадия – образование активно увеличивается и прорастает в окружающие ткани. Размер не больше 5 см. Регионарные узлы не поражены, метастазов нет.
Гистология стромальной саркомы в молочной железе
Третья стадия – рост образования приводит к заметным со стороны изменениям: поражённая грудь увеличивается в размере, деформируется. В близлежащих лимфатических узлах (подмышечная и надключичная область) начинают развиваться первые метастазы.
Четвёртая стадия может характеризоваться сильной деформацией молочной железы. Метастазы в различных органах и системах, резкое ухудшение общего самочувствия, желтушность кожных покровов, сильная анемия.
Общие симптомы включают узловое уплотнение; проявление и расширение венозной сетки на груди; истончение кожи; болезненность (за счёт поражения аксонов нервных волокон); появление кровоточащей язвы.
Указанные симптомы возникают в результате деструктивного процесса в окружающих тканях, выделения медиаторов воспаления. На фоне этого возможно развитие осложнений. Часто может встречаться пиодермия верхних слоев кожи, которая перетекает в абсцесс или флегмону. В терминальную стадию также входит кахексия – резкое истощение организма.
Диагностика опухоли
Для подтверждения злокачественности образования, виды саркомы, стадии и выбора последующей тактики лечения полагается провести диагностику.
Врач-гинеколог на осмотре проводит визуальный осмотр, применяет пальпаторный метод. В ходе такого обследования может быть выявлена отечность молочной железы, гиперемия, бугристое уплотнение внутри железы. На основании этого назначается комплекс мероприятий. Фиброаденома, раковая опухоль, абсцесс, туберкулезный инфильтрат на первичном осмотре могут быть поставлены неверно вместо саркомы.
В первую очередь проводят маммографию. Это рентгенологический снимок, с помощью которого определяют наличие уплотнения, повреждение регионарных лимфатических узлов.
Маммографическое исследование молочных желёз с ангиосаркомой
При обнаружении на снимке опухоли проводится дуктография. Это рентгенологическое исследование с помощью контраста (верографин, урографин, уротраст). Контрастное вещество вводится в млечные протоки. Определяется чёткая локализация опухоли, её контуры, границы, степень прорастания в соседние полости грудины.
Клинический анализ крови считается достоверным методом ранней диагностики. Особое внимание следует уделить показателям:
- Лейкоциты. Значительное отклонение выше и ниже нормы, присутствие незрелых форм.
- Тромбоциты, гемоглобин. Происходит снижение показателей, развивается анемия.
- СОЭ. Резкое увеличение показателя.
Сдается анализ на опухолеассоциированный маркер СА 15-3 (высокомолекулярный гликопротеин для диагностики аденокарциномы молочной железы).
Гистологический анализ опухоли проводится для подтверждения того, что процесс злокачественный. Осуществляется методом биопсии.
По рекомендации врача назначается сцинтиграфия – внутривенный ввод радионуклидов с последующим фиксированием излучения на гамма-камеру. Позволяет судить о степени поражения тканей.
Лечение саркомы
Лечение включает в себя комбинированный подход. Удаление саркомы проводится методикой оперативного вмешательства. Предварительно проводится лучевая терапия для уменьшения размеров образования. Характер оперативного вмешательства определяется стадией болезни.
Резекция опухоли позволяет сохранить поражённый орган, и в дальнейшем при помощи маммопластики возможна реконструкция поражённого органа. Проведение операции допустимо на первой стадии.
Тотальная мастэктомия при саркоме полностью удаляет поражённый орган. По ходу проведения операции может быть дополнена лимфаденэктомией (удаление поражённых регионарных лимфатических узлов).
При благоприятном исходе операции начинается следующий этап в лечении – химиотерапия и лучевая терапия.
Проведение процедуры химиотерапии
Химиотерапия включает приём цитостатиков для предотвращения дальнейшего митоза поражённых клеток. Рекомбинантный интерферон принимается для предотвращения пролиферации опухолевых клеток. Иммунные препараты принимаются для выработки Т-киллеров (цитотоксические Т-лимфоциты).
Лучевая терапия, или радиоактивная терапия, заключается во введении источника излучения (Ra-226, Ir-192, I-125) в поражённые органы, что позволяет облучать конкретный опухолевый очаг. Соседние органы и ткани при этом испытывают минимальное воздействие.
Важно учитывать, что саркома – более агрессивное заболевание, чем рак. Проводимая химия становится малоэффективной, клетки становятся устойчивые к различным видам терапии, не реагируют на лечение ингибиторами эстрогенов – клетки саркомы лишены эстрогензависимых рецепторов.
Прогноз заболевания
Исход болезни зависит от стадии, на которой обнаружена опухоль. При обнаружении на первой стадии шансы на ремиссию с выживаемостью в течение пяти лет увеличиваются до 85%. При обнаружении на более поздней стадии процент выживания резко снижается до 40%. Если запустился процесс метастазирования – прогноз становится неблагоприятный. Терапию проводят для предотвращения получения новых опухолей и для облегчения симптоматики.
Саркома склонна к рецидиву. Метастазы могут вновь появиться в месте рубцов, оставшихся после операции, в костной и лёгочной ткани.
Саркома молочной железы – чрезвычайно коварная и агрессивная болезнь, демонстрирующая неблагоприятный прогноз. Для предотвращения образования опухоли следует проводить комплекс мероприятий. Регулярное ежегодное обследование у маммолога, УЗИ молочных желёз, исключение травматизации груди от ушиба или от ненадлежащего инвазивного обследовании груди, сведение к минимуму посещения солярия, отказ от вредных привычек, здоровый образ жизни.
Выберите город, желаемую дату, нажмите кнопку «найти» и запишитесь на приём без очереди:
Источник