Эстроген положительный рак молочной железы лечение
Общепринятый и поддающийся лечению
Рак молочной железы, чувствительный к эстрогеновым рецепторам (ER-позитивный), является самым распространенным типом рака молочной железы, диагностированным сегодня. Согласно Американскому онкологическому обществу, около 2 из каждых 3 случаев груди рак — это рецептор гормонального рецептора. Большинство из этих случаев являются ER-положительными, а это означает, что на поверхности клетки, которые связываются с эстрогеном, присутствуют эстрогеновые рецепторы.
Если ваш врач подозревает рак молочной железы, у вас, вероятно, будет биопсия. Врач проверит ваши клетки, чтобы определить, являются ли они раковыми. Если есть рак, ваш врач также проверит клетки на характеристики, которые включают какие рецепторы, если любые, присутствуют на поверхности раковых клеток. Результаты этого тестирования важны при принятии решений о лечении. Какие варианты лечения доступны, сильно зависит от результатов теста.
Если у вас ER-положительный рак молочной железы, ваши раковые клетки растут в присутствии гормонального эстрогена. Эстроген встречается естественным образом в организме. Препараты, которые влияют на способность эстрогена стимулировать рост раковых клеток, используются для лечения ER-положительных опухолей молочной железы.
ER-положительные раковые опухоли молочной железы имеют наиболее благоприятный прогноз всех подтипов, согласно исследованию в области хирургии, гинекологии и акушерства. ER-положительный рак обычно реагирует на гормональную терапию. Даже при рецидиве этот тип имеет больше вариантов лечения, чем ER-негативные опухоли. Некоторое снижение показателей смертности от рака молочной железы женщин можно объяснить эффективностью препаратов для гормональной терапии, назначаемых женщинам с ER-положительным раком молочной железы.
Гормональные рецепторы Что такое гормональный рецептор?
При раке молочной железы гормональные рецепторы представляют собой белки, расположенные внутри и вокруг грудных клеток. Эти рецепторы сигнальных клеток — как здоровых, так и злокачественных — растут. В случае рака молочной железы гормональные рецепторы сообщают о том, что раковые клетки растут неуправляемо, и возникает опухоль.
Гормональные рецепторы могут взаимодействовать с эстрогеном или прогестероном. Наиболее распространены рецепторы эстрогенов. Вот почему ER-позитивная является наиболее распространенной формой рака молочной железы. Некоторым людям поставлен диагноз — положительный (PR-позитивный) рак молочной железы с рецептором прогестерона. Ключевое различие заключается в том, получают ли раковые клетки сигналы роста от эстрогена или прогестерона.
Тестирование гормональных рецепторов важно при лечении рака молочной железы. В некоторых случаях нет рецепторов гормонов, поэтому гормональная терапия не является хорошим вариантом лечения. Это называется гормональным рецептором-отрицательным раком молочной железы. Однако, согласно BreastCancer. org, около 2 из 3 человек с раком молочной железы имеют какую-то форму гормональных рецепторов.Это делает их кандидатами на гормональную терапию.
Ожидаемая продолжительность жизни. Занятие и ожидаемая продолжительность жизни
Ваш взгляд зависит от стадии вашего рака, когда он обнаружен. Рак проводится поэтапно. Каждое число отражает различные характеристики вашего рака молочной железы. К ним относятся размер опухоли и рак, перенесенный в лимфатические узлы или отдаленные органы. Но подтип рака не играет роли в постановке, только в решениях о лечении.
Статистика выживания женщин с основными подтипами рака молочной железы — такие как ER-позитивные, HER2-позитивные и тройные-отрицательные — сгруппированы вместе. При лечении большинство женщин с ранней стадией рака молочной железы любого подтипа могут рассчитывать на нормальную продолжительность жизни.
Показатели выживания основаны на том, сколько людей осталось в живых через годы после первого диагноза. Обычно сообщается о пятилетней и 10-летней выживаемости.
По данным Американского онкологического общества, 5-летняя выживаемость составляет:
- этап 0: 100 процентов
- этап 1: 100 процентов
- этап 2: 93 процента
- этап 3: 72%
- этап 4 (метастатическая стадия): 22%
Следует отметить, что в эти статистические данные также включены женщины с более агрессивным HER2-положительным и тройным -негативный рак. И требуется 5 лет, чтобы получить 5-летнюю статистическую выживаемость, поэтому новые методы лечения не включены в эти цифры. Вероятно, у женщины с ER-положительным раком молочной железы, диагностированной сегодня, может быть более высокий шанс выжить.
Лечение Важность лечения
Все женщины, у которых есть ER-положительный рак молочной железы, будут рекомендованы к типу гормональной терапии. Этот тип терапии направлен на то, чтобы предотвратить эстроген от активации роста раковых клеток.
В прошлом женщины в пременопаузе получали лечение с помощью селективного модулятора рецептора эстрогена, такого как тамоксифен. Женщины в постменопаузе получали лечение ингибитором ароматазы, таким как Arimidex. Оба лечения голодают раковые клетки эстрогена, поэтому они не могут расти.
Более поздние исследования показали, что женщины в пременопаузе имели лучшие результаты, когда им давали лекарства, чтобы остановить производство яичников эстрогенами, или если у них были сняты яичники. Женщина вводит менопаузу, когда ее яичники перестают производить эстроген. Затем их обрабатывают ингибиторами ароматазы, такими как женщины, которые естественным образом входят в менопаузу.
У большинства женщин с ранней стадией рака молочной железы будет проведена операция перед началом гормональной терапии. Хирургические варианты будут варьироваться в зависимости от размера груди, предпочтения пациента и размера рака. Люмпектомия удаляет молочную ткань, но не всю грудь. Мастэктомия удаляет всю грудь. У большинства женщин, вероятно, также будет выведен один или несколько лимфатических узлов из-под руки. В зависимости от того, какой тип операции у вас есть, вам также может понадобиться излучение.
В случаях раннего этапа ER-позитивного рака вы можете попросить своего врача, если необходим тест Oncotype DX. Этот тест рассмотрит 21 ген в раковых опухолях, которые могут помочь определить, является ли ваш риск рецидива высоким.Тест может также показать, будет ли химиотерапия полезной и уменьшить риск рецидива.
Если у вас низкий показатель повторения, вам, скорее всего, не понадобится химиотерапия. Если у вас высокий показатель повторения, вам, скорее всего, понадобится химиотерапия, хирургия и гормональная терапия. Тест Oncotype DX, который может быть оплачен Medicare и большинством страховых планов, рекомендуется для женщин, которые:
- имеют ранний этап ER-позитивный положительный или отрицательный рак молочной железы
- имеют HER 2-отрицательный рак молочной железы
Этап 4 — это самый продвинутый этап рака молочной железы. Но необычно иметь ER-положительный рак молочной железы на этапе 4 во время первоначального диагноза. Хотя на данный момент рак неизлечим, женщина с ER 4-позитивным раком молочной железы на стадии 4 может хорошо реагировать на гормональную терапию, которая может продлить жизнь в течение многих лет.
Заключение Знание шансов
ER-положительный рак молочной железы имеет большие шансы на успешное лечение, особенно когда он обнаружен раньше. Диагноз на более позднем этапе будет иметь менее позитивный прогноз, но диагностировать его на более позднем этапе реже. И по-прежнему существует множество вариантов лечения рака поздней стадии.
Перспективы для женщин с ER-положительным раком молочной железы, как правило, хорошие, и есть эффективные методы лечения. Шансы на долгую жизнь превосходны.
Источник
Прогноз лечения эстрогенами после рака молочной железы (РМЖ)Женщины, у которых диагностирован рак молочной железы (РМЖ), сталкиваются с большим количеством противоречивых рекомендаций, особенно если они находятся в пременопаузе. Их просят детально описать семейный анамнез для выяснения возможного характера генетической предрасположенности к РМЖ, обусловленного экспрессией гена BRCA1 или BRCA2, определяющих риск семейного РМЖ и рака яичников (РЯ). Затем может быть рекомендовано генетическое консультирование и тестирование с целью более тщательного обследования пациентки и членов ее семьи на предмет возможных положительных эффектов и рисков профилактической мастэктомии и двусторонней аднексэктомии. Это ставит пациенток с выявленным в пременопаузе РМЖ в щепетильное положение, когда им предлагают выполнить двустороннюю овариэктомию с целью предотвращения РЯ, а затем сообщают, что им противопоказана ЗГТ эстрогенами или тестостероном по поводу симптомов постменопаузы, которые у них закономерно возникнут после этой операции. Это мнение высказывают онкологи. Но его перевешивают личные пожелания пациентки об эмоциональном благополучии в тот момент, когда она сталкивается с угрожающим ее жизни заболеванием, новыми симптомами постменопаузы, нарушением половых функций и потенциальными проблемами с замужеством. Преимущества двусторонней аднексэктомии у носительниц мутаций гена BRCA1 или BRCA2 заключаются в возможности уменьшения риска рецидива РМЖ, а также снижении риска РЯ на 90 %. Если бы после операции возможен был контроль за симптомами постменопаузы, это было бы большим ее преимуществом. Однако недостаточность эстрогенов и андрогенов ведет к снижению либидо, увеличению сухости во влагалище, появлению приливов жара, бессонницы, депрессии. Поэтому некоторые женщины считают, что положительные эффекты операции не оправдывают ее возможных рисков. Поэтому возраст, в котором следует планировать выполнение профилактической овариэктомии у носительниц генетических мутаций, не установлен и должен определяться индивидуально. Некоторые врачи на ограниченный период времени назначают инъекционный Depo-Lupron® (ТАР Pharmaceuticals Inc.), который вызывает обратимую менопаузу, что помогает пациентке принять решение. Лечение рака молочной железы (РМЖ) включает тамоксифен, ингибиторы ароматазы, местную лучевую и химиотерапию (XT). Некоторые утверждают, что цель XT заключается в подавлении функции яичников. Овариэктомия могла бы заменить этот положительный эффект XT, но к настоящему времени не проведено адекватного научного сравнения этих двух методов. Кроме того, женщинам в постменопаузе можно назначать терапию ингибиторами ароматазы, о чем свидетельствует снижение частоты рецидивов РМЖ на 43 % через 5 лет применения тамоксифена. Растет беспокойство в отношении показателей смертности в отдаленный период после проведения стандартной терапии рака молочной железы (РМЖ), которые недостаточно учитываются в клинических исследованиях. После XT у женщин снижаются когнитивные функции, повышается утомляемость, развивается остеопороз, увеличивается масса тела и нарушается половая функция. Требуются дальнейшие исследования для внедрения более эффективной симптоматической терапии, включающей препараты кальция и витаминные добавки, бисфосфонаты; необходимы также мониторинг плотности костной ткани и профилактика когнитивной и половой дисфункций.
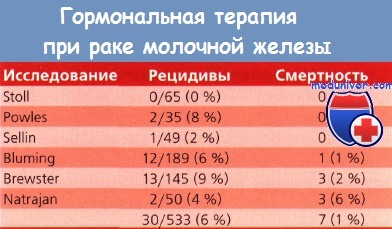
Применение тамоксифена с целью профилактики рака молочной железы (РМЖ) сопровождается определенными осложнениями, включая тромбоэмболии, инсульты и рак эндометрия (РЭ). Прогнозируемый ежегодный показатель заболеваемости РЭ среди больных РМЖ составляет 1 случай на 1000 женщин. Для пациенток, принимающих тамоксифен, повышение риска составляет 2 случая на 1000 женщин, или общий риск 3 на 1000 в год. Исследования, целью которых было изучить целесообразность тщательного наблюдения за женщинами, принимающими тамоксифен, показали, что ежегодные трансвагинальное УЗИ и обязательная биопсия эндометрия сами по себе увеличивают риск РЭ. Если перефразировать известную фразу, можно сказать «не навреди» этим пациенткам проведением ежегодных гинекологических обследований с цитологическими исследованиями и постоянными расспросами о наличии таких симптомов, как кровотечение или выделения из половых путей. Исторически укрепилось авторитетное мнение, что женщины с раком молочной железы (РМЖ) в анамнезе ни при каких условиях не должны получать заместительную терапию эстрогенами. Учитывая, что не существует источников литературы, подтверждающих это предостережение, а также положительные эффекты эстрогенов, некоторые специалисты убеждены в необходимости отмены этого запрета. Принимая во внимание отсутствие проспективного исследования влияния ЗГТ на пациенток после лечения РМЖ, Wile и DiSaia в 1989 г. предложили проанализировать ситуации, при которых эти женщины, возможно уже имевшие раковые клетки в молочных железах, подвергались воздействию эстрогенов в крови в высоких концентрациях. К таким ситуациям отнесли беременность в сочетании с РМЖ, беременность, наступившую после лечения РМЖ, случаи заболевания у женщин, получавших пероральные контрацептивы ранее или применяющих их в настоящее время, а также случаи развития РМЖ на фоне ЗГТ. После тщательного анализа подобных ситуаций выяснилось, что исследуемая взаимосвязь незначительна, если вообще имеет место. В настоящее время в США ежегодно диагностируют 185 000 новых случаев РМЖ. Долгосрочная выживаемость у женщин, завершивших лечение РМЖ, все время растет; по некоторым прогнозам, она может превысить 90 %. В связи с этим увеличится количество женщин, перенесших РМЖ, которые доживут до пожилого возраста. Вот почему нам необходимо обратить внимание на целесообразность ЗГТ у данной категории пациенток. По данным некоторых авторов, заместительная терапия эстрогенами у больных РМЖ безвредна. Мы должны помнить, что в прошлые времена, до применения цитостатиков, женщины в постменопаузе, страдающие метастатическим или рецидивным РМЖ, получали эстрогены в качестве терапии первой линии. Сейчас мы понимаем, что эффективность гормональной терапии в известной мере зависит от рецепторного статуса опухоли. По крайней мере в 7 проспективных рандомизированных двойных слепых исследованиях сравнивали эффективность эстрогенов и тамоксифена у пациенток с рецидивирующим или метастатическим РМЖ. Частота ответов на эстрогены и тамоксифен оказалась одинаковой. В проспективных рандомизированных исследованиях, сравнивавших эстрогены и тамоксифен в качестве адъювантной терапии, процент рецидивирования заболевания в обеих терапевтических группах не отличался. Однако мы обладаем весьма небольшим объемом клинических данных, посвященных этому вопросу. Оценка эффективности заместительной гормональной терапии (ЗГТ) у женщин с раком молочной железы (РМЖ) проводилась как минимум в 6 ретроспективных исследованиях. Перед приемом эстрогенов у пациенток не было признаков рецидива заболевания. ЗГТ была назначена с целью уменьшить вазомоторные симптомы или для профилактики хронических заболеваний сердечно-сосудистой системы, остеопороза и рака ободочной кишки. В данной группе, насчитывающей более 500 пациенток, было выявлено 30 (6 %) случаев рецидива опухоли и всего 7(1%) летальных исходов.
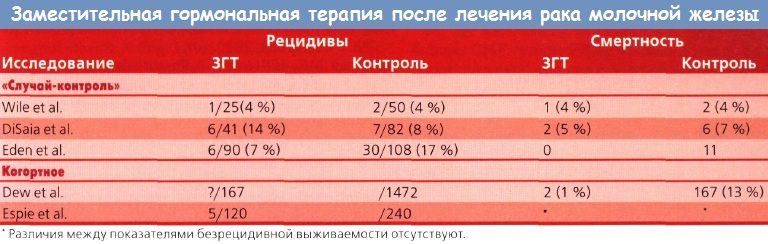
В проведенном авторами этой главы исследовании, включавшем 145 пациенток с раком in situ и I—IV стадии, рецидив заболевания выявлен у 13 (9 %) больных. Терапию эстрогенами получали пациентки и с метастатическими, и интактными лимфоузлами. Из 96 больных с интактными лимфоузлами рецидивы развились у 11, а в группе с пораженными лимфоузлами к настоящему времени рецидив опухоли выявлен только у 1 из 34. В группе пациенток, которым гистологическая оценка лимфоузлов не проводилась, рецидив выявлен у 1 из 15. Кроме этого обнаружено, что рецепторный статус опухоли у больных, которым его определяли, никаким образом не влиял на частоту возникновения рецидивов в зависимости от приема эстрогенов. Данные о показателях рецидивирования у больных РМЖ, получавших ЗГТ, и летальных исходах представлены в таблице. На сегодня в 3 исследованиях типа «случай-контроль» и 3 когортных исследованиях количество рецидивов и летальных исходов в группе женщин, получавших ЗГТ эстрогенами, и в группе контроля было одинаковым. В одном из когортных исследований 125 пациенткам после лечения РМЖ назначили ЗГТ, группу контроля составили 362 женщины. Пациенток обеих групп отбирали в соответствии со стадией заболевания, возрастом и годом постановки диагноза. В исследование включили больных со всеми стадиями, но у 78 % были I и II стадии и рак in situ (14 %). В группе получавших заместительную гормональную терапию (ЗГТ) наблюдалось преимущество по выживаемости, отношение шансов составило 0,28 (ДИ 0,11-0,71), однако впоследствии диагностировано 6 случаев рака эндометрия (РЭ). В 1994 г. эксперты ACOG сделали заключение: «Таким образом, данные об увеличении риска рецидива РМЖ у женщин в постменопаузе, получающих заместительную терапию эстрогенами, отсутствуют… Ни одной женщине нельзя гарантировать защиту от рецидива… ЗГТ эстрогенами можно рекомендовать женщинам в постменопаузе, которые ранее получили лечение по поводу РМЖ, но назначать ее следует с особой осторожностью». Другими словами, женщина должна подписать информированное согласие. Ей необходимо предоставить информацию, на основании которой она сможет принять осмысленное решение. Уклонение от обсуждения с больной возможности заместительной терапии можно рассматривать как прямое нарушение ее интересов. В ближайшем будущем в США РМЖ заболеет более 36 000 женщин в возрасте моложе 50 лет. Большинство, если не все, получат цитотоксическую XT, у многих наступит аменорея, несмотря на возраст моложе 35 лет. К сожалению, при возникновении аменореи, обусловленной XT, в подавляющем большинстве случаев разовьется яичниковая недостаточность. Частота последней даже среди очень молодых женщин (моложе 40 лет) составит 86 %. Поэтому мы будем наблюдать увеличение количества молодых женщин с индуцированной XT преждевременной менопаузой. У многих больных раком молочной железы (РМЖ) наступит выздоровление, но преждевременная менопауза станет причиной вазомоторных нарушений, по интенсивности превышающихтаковые при естественной менопаузе. Поэтому положительные эффекты ЗГТ при преждевременной менопаузе могут быть более выраженными. Для того чтобы принять грамотное решение, женщины должны осознавать смысл этой терапии, т. е. взвесить пользу от лечения и риск. Больные РМЖ — идеальные кандидаты для применения влагалищных колец с медленным высвобождением эстрадиола. Estring® содержит небольшую дозу эстрадиола, но достаточную и эффективную для лечения атрофии слизистой оболочки влагалища. При использовании этого кольца содержание эстрадиола в плазме повышается только на 10 % от той дозы, которая возникает при применении пластыря 0,05 Estraderm®. Если же симптомы, связанные с менопаузой, сохраняются, используют Eemring® с более высокой дозой эстрадиола (0,05 мг/сут), что также позволяет облегчить выраженность вазомоторных проявлений. — Вернуться в оглавление раздела «Онкология» Оглавление темы «Онкогинекология»:
|
Источник