Ишиас ног симптомы и лечение
В человеческом теле самым толстым и одним из самых длинных является седалищный нерв. Его воспаление или защемление носит название ишиас (так на латинском будет седалище). Этот нерв состоит из пучка волокон, которые соединяют спинной мозг с нижними конечностями. Начинается нерв в точке окончания спинного мозга – крестцовом сплетении. Разветвляясь, он спускается по правой и левой ягодице, икрам, до самого окончания стоп. Если нерв каким-либо образом повреждается, это влечет многообразную и мучительную симптоматику.
Ишиас – симптомы и лечение в домашних условиях
Как и где болит седалищный нерв
Эту боль не спутаешь с другой. Она зарождается в пояснице и плотно разливается ниже, в ягодицы и бедра, периодически невыносимо простреливая. Она может продвигаться до самых пальцев ног, либо иррадиировать в них. В точке начала болеть может так , будто тело пронзает раскаленный гвоздь. Все это делает лишь один воспаленный нерв, толщиной около одного сантиметра.

Боль зарождается в пояснице
Кстати. Для нерва сантиметр – это много. К тому же у седалищного нерва – свои анатомические особенности. Он не только раздваивается ниже поясницы, но имеет на всем пути до окончания ног многочисленные ответвления. Благодаря ему нижние конечности могут двигаться.
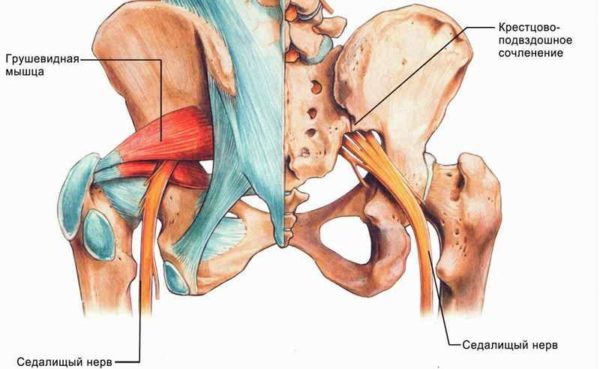
Седалищный нерв
Именно этот нерв обеспечивает полноценную двигательную способность нижних конечностей, их активность и функционирование. В здоровом, не воспаленном состоянии, несмотря на внушительные размеры, седалищный нерв человек не чувствует, поскольку он никак о себе не заявляет. Но как только происходит его защемление или воспаление, жгучая боль заставляет заинтересоваться анатомией и задуматься об этом органе.
- Иногда боль ноющая и тяжелая, иногда острая. Усиливаются ощущения, если делать резкие движения, поднимать тяжести, чихать и кашлять.
- При болевом синдроме трудно найти положение, в котором болело бы меньше, но человек все равно старается, интуитивно принимая вынужденную позу.
- Кроме боли, нарушается сон, постоянно присутствует ощущение дискомфорта.
- Могут возникнуть онемение и покалывание ног.
- Ноги становятся «ватными», подкашиваются при ходьбе.
Что такое люмбалгия
Причины ишиаса
Защемиться и воспалиться седалищный нерв может по нескольким причинам. Главный признак, дающий однозначное представление о том, что с седалищным нервом не все в порядке – боль.
Кстати. Чтобы лучше представить себе характер боли седалищного нерва, достаточно вспомнить зубную боль. Природа их идентична – и там, и там воспаляются нервы. Но если зубочелюстная зона имеет тонкие ниточки-нервы, воспаление сантиметрового седалищного нерва вызывает болевой синдром, усиленный в несколько раз.
Основные причины защемления седалищного нерва
Боль может присутствовать постоянно во всей ноге (обычно ишиас – одностороннее заболевание, но бывает и двустороннее воспаление), а может локализоваться в бедре или ягодице и простреливать в пятку.
Основная причина того, что седалищный нерв воспалился, его защемление. Оно может быть вызвано множеством факторов, от неловкого прыжка до деформации костей из-за межпозвоночной грыжи. Часто ишиас вызывается инфекцией либо становится осложнением после ОРВИ или гриппа.

Как отличить ОРВИ от других простудных заболеваний
Кстати. Провокаторами воспаления седалищного нерва могут стать такие болезни, как скарлатина, тиф, сифилис, туберкулез, малярия, гонорея, бруцеллез.
Если в районе позвоночника или нижней части туловища есть гнойный воспалительный процесс, инфекция может стать причиной воспаления нерва. Также нередко ишиас является осложнением на заболевания суставов, таких как коксартроз, при котором в тазобедренном суставе происходит деформация костной ткани. При этой разновидности боль может быть «блуждающей» от бедра до колена, что затрудняет диагностику заболевания.
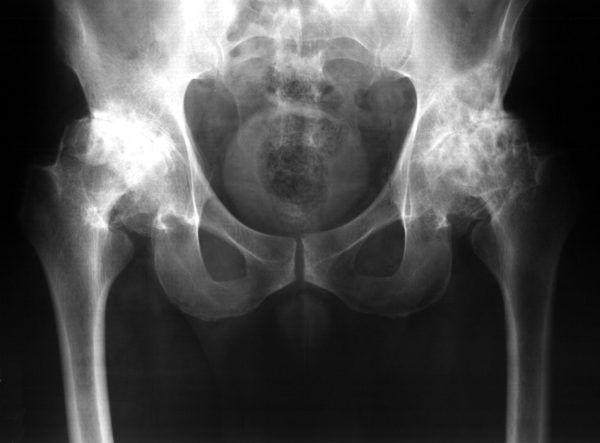
Снимок двустороннего коксартроза
Факторы риска.
- Неправильно сделанный внутримышечный укол в ягодичную область.
- Травма.
- Переохлаждение.
- Наличие плоскостопия.
- Нарушенная осанка.
- Нагрузка на позвоночник.
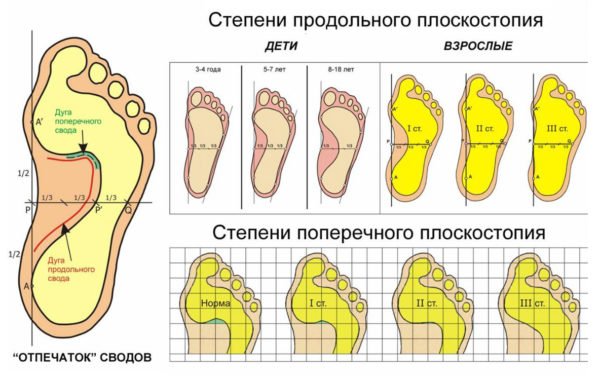
Плоскостопие
Цены на ортопедическую обувь
Симптомы и диагностика
Первый признак – боль, с которой все начинается. Сначала болит в пояснице, как и при люмбалгии, поэтому на первоначальном этапе патологии можно перепутать.
Кстати. Нередко боли предшествует травма, в этом случае проще диагностировать заболевание, если пациент сообщит врачу, что был травмирован, и каким образом это произошло. Также спровоцировать приступ способно растяжение мышц, перенапряжение, переутомление или стрессовое состояние.
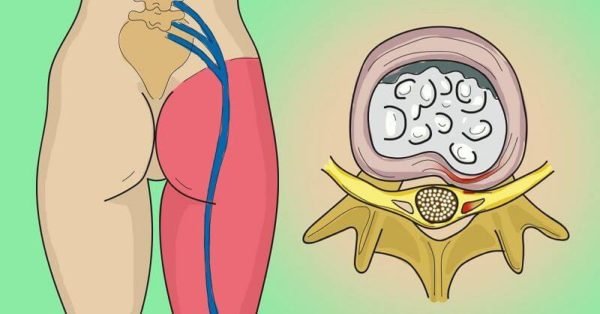
Симптомы ишиаса
- После того как в точке первоначальной локализации – поясничной зоне – начала ощущаться тупая ноющая боль, появляется ощущение дискомфорта в зоне бедра. Это пока еще не болевые ощущения, а лишь дискомфорт, но он спускается ниже, ощущается под коленом и в пальцах ног на той стороне, где поврежден нерв.
- Следующий возможный симптом – изменение мышечной чувствительности. Она может просто снизиться, либо проявиться ощущением «мурашек», покалыванием, онемением.
- Затем наступает пик болевого синдрома, когда пронзительная боль поражает мягкие ткани ягодичной и бедренной зоны.
- При наклоне корпуса боль усиливается, становится нестерпимой. Иногда «простреливает», словно электротоком.
- Если больного искусственно обездвижить, боль уменьшается, но полностью не прекращается.
- В местах локализации болевого синдрома возникает мышечное уплотнение и воспаление тканей.

Ишиас особенно ощущается при физических нагрузках: наклонах, беге, подъёме по лестнице
Читайте также, подробную информацию о лечении болезни дома при помощи компрессов, растираниями и массажем, в нашей новой статье — «Ишиалгия седалищного нерва».
Диагностические мероприятия проводит врач-невролог, именно к нему следует обратиться при усилении болевого синдрома, или если боль длиться более двух дней. Невролог обратит внимание на следующие показатели:
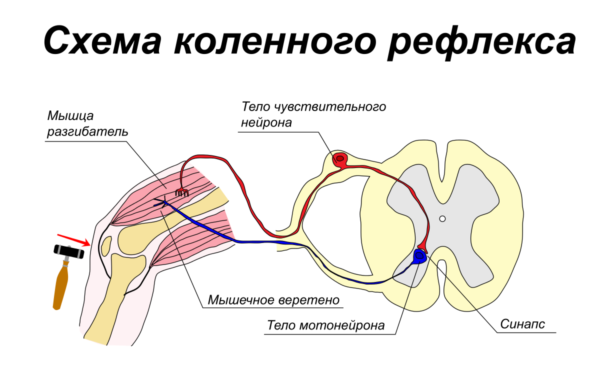
- снижен ахиллов рефлекс (не сгибается стопа, если ударить в сухожилие над пяткой);
- снижен коленный рефлекс (слабое движение ноги при ударе под коленом);
- изменен подошвенный рефлекс;
- из положения лежа пациент не может поднять больную ногу;
- усиление боли при пальпации, когда осуществляется надавливание на точки Валле;
- изменяется походка, пациент подволакивает больную ногу (она плохо сгибается);
- пациент чувствует слабость при ходьбе;
- атрофируются мышцы;
- могут наблюдаться сбои в работе органов, расположенных в малом тазу.
Чтобы подтвердить инструментально диагностику, делается рентген, компьютерная томография. Может назначаться магнитно-резонансная томография, если необходимо исследовать проводимость нейронных импульсов.
Физиотерапевтические аппараты
Лечение: домашние способы
Это заболевание вряд ли получится перенести «на ногах», не обращаясь к врачу. Самодиагностикой, а тем более самолечением, заниматься тоже не стоит – осложнения от не вылеченного ишиаса могут в дальнейшем привести пациента на операционный стол или в инвалидное кресло. Но это не значит, что болезнь подлежит лишь стационарному лечению. Ишиас можно с успехом лечить в домашних условиях, используя для этого комплексную терапию, которую прописал врач.

Массаж при ишиасе помогает снять боль и размять мышцы
Таблица. Схема лечения ишиаса.
| Этап | Описание |
|---|---|
| Снятие боли | Первое, что необходимо сделать, избавить пациента от боли. Этот этап можно пройти дома, поскольку боль обычно снимают с помощью медикаментозных обезболивающих препаратов. Это могут быть как пероральные анаболики, так и наружные, местного применения, или их комбинация. Если случай острый и традиционными препаратами болевые ощущения не снимаются, в клинических условиях врач может провести новокаиновую блокаду. |
| Устранение воспаления | Для снятия воспаления назначаются препараты НПВП (так называемые нестероиды). Они хорошо справляются не только с воспалением и отеками, но и помогают снять боль. Но поскольку нестероиды имеют множество побочных эффектов, принимать их можно только по врачебному назначению и строго в рамках назначенной дозировки и сроков. |
| Устранение первопричины | Если причиной воспаления седалищного нерва стала инфекция, ее снимают антибактериальными и противовирусными препаратами. Если защемлены нервные корешки, эффективной окажется физиотерапия, массаж, гимнастика, грязелечение и другие техники. |
| Закрепляющий этап | На этом этапе можно активно использовать народные средства, продолжая физио- и, если необходимо, лекарственную терапию. Также полезным будет соблюдение диеты, умеренная физнагрузка, ведение здорового образа жизни и исключение факторов, провоцирующих воспаление нерва. |

Гимнастика при ишиасе позвоночника
Народные средства
Не стоит пренебрегать при лечении ишиаса обширным опытом народной медицины. Процедура лечения может проходить в двух направлениях одновременно или поочередно – прием средств внутрь и наружное применение.

Лечение ишиаса народными средствами
Важно! Перед началом лечения средствами народной медицины необходимо согласовать их применение с врачом. Прием лекарств внутрь может вызвать проблемы с желудком, почками, печенью и другими органами. Наружное применение может вызвать аллергические реакции.
Прием внутрь
- Семена конского каштана – столовая ложка, залить половиной литра кипящей воды, греть четверть часа (водяная баня). Принимать в остывшем виде по 100 мл перед каждой едой.

Конский каштан
- Цветки календулы – столовая ложка на стакан сипящей воды. Залить и накрыть (не готовить). Половина стакана остывшего процеженного настоя выпивается перед каждой едой (не более четырех раз в сутки).
- Корень лопуха высохший и измельченный размешивается в стакане вина «Кагор» и прогревается на минимальном огне пять минут. Эта доза выпивается в два приема, до завтрака и до ужина.

Корень лопуха
Наружное применение
Для наружного применения используются многочисленные формы: компрессы, растирания, аппликации, ванны.
Ванны
- Отвар трав: календула, ромашка, пихтовое масло. Вода должна быть не горяча, продолжительность приема ванны – треть часа.
- Корень хрена сырой измельчить и поместить в марлевый мешочек. Опустить в ванну, наполненную водой (одна ванна – 100 г хрена). Находиться в воде не дольше 5 минут.
- Килограмм молодых сосновых побегов опустить в три литра кипящей воды, прогреть десять минут, настоять четыре часа и влить в ванну. Погрузиться в нее на четверть часа.

Вода отлично снимает напряжение мышц, согревает и расслабляет нервную систему
Растирания
- Готовить настой на водке (300 г) и белой акации (100 г сухих цветков) неделю. Затем втирать в болевые точки. Вместо акации можно использовать белую персидскую сирень.
- Сок из редьки черной смешать с медом 3:1 и натирать больные места.
- Свежий (не сушеный) лавровый лист (20 листков) настоять в стакане водки трое суток.

Сок из редьки
Аппликации
- Пчелиный натуральный воск греть в микроволновке или на водяной бане, пока не станет мягким. Быстро сформировать из него пластину, положит на болевой участок, накрыть, утеплить на ночь.
- Сформировать лепешку из теста, замешанного на муке и жидком меде. Использовать как восковую.
- Натереть картофель, около 500 г, слить воду, в жмых влить ложку столовую керосина. Уложить между двумя марлями и поместить на спину, смазав сначала кожу маслом.

Картофель натирается на терке
Компрессы
- Смесь из листьев крапивы, смородины черной, корня лопуха прокипятить в половине литра подсолнечного масла, добавить сто граммов соли и использовать для компрессов.
- Ошпаренный кипятком капустный лист приложить в качестве компресса.
- Смешать скипидар с водой 1:2 и приложить к телу пропитанную смесью марлю на четверть часа.

Скипидар
Лечение ишиаса предполагает соблюдение некоторых правил в процессе прохождения терапевтического курса. Нельзя проводить в сидячей позе больше двух часов в день. Необходимо перейти с каблуков на низкую удобную обувь. Обязательно следить за питанием, чтобы в рационе было достаточно витамина, особенно В. Спать на боку.
Цены на витамины и минералы
В дальнейшем необходимо принимать профилактические меры, чтобы приступ не повторился.
Видео — Лечение ишиаса в домашних условиях
Ишиас — клиники в
Выбирайте среди лучших клиник по отзывам и лучшей цене и записывайтесь на приём
Ишиас — специалисты в Москве
Выбирайте среди лучших специалистов по отзывам и лучшей цене и записывайтесь на приём
Рекомендуем статьи по теме
Источник
Описание
Ишиас – это состояние, характеризующееся появлением болевых ощущений из-за раздражения или компрессии седалищного нерва.
Чаще всего ишиас развивается у лиц трудоспособного возраста после 40 лет, очень редко рассматриваемая проблема беспокоит людей младше 30 лет. К факторам, сдавливающим седалищный нерв, относятся любые воспалительные процессы в месте его прохождения, начиная от места его выхода из позвоночного канала. Поражения поясничного и крестцового отделов позвоночника, таза и ног могут спровоцировать развитие патологии нерва. К ним относятся:
- межпозвоночная грыжа поясничного отдела позвоночника;
- инфеционно-токсическое воздействие некоторых микробных агентов: возбудители туберкулеза, малярии, сифилиса, скарлатины, тифов и гриппа;
- токсическое действие алкоголя, солей тяжелых металлов, мышьяка;
- нарушения обмена веществ при сахарном диабете и подагре;
- местные костные разрастания (остеофиты) в области поясничных и крестцовых позвонков и остеоартроз;
- распространенный остеохондроз позвоночника;
- спондилез позвонков;
- наличие гематом или фиброзных тяжей в месте выхода корешков седалишного нерва;
- остеома, хондросаркома и другие онкологические заболевания или метастазы с локализацией очага в месте выхода седалищного нервного ствола;
- деформации или смещения позвонков в пояснично-крестцовом отделе;
- сколиоз;
- врожденная патология костно-мышечной системы;
- травматические повреждения позвоночника;
- ишиас у детей при ювенильном ревматоидном артрите;
- ишиас у женщин во время беременности вследствие физиологического смещения костей таза.
Патология седалищного нерва чаще всего отражается на двигательных функциях конечности на стороне поражения. Может возникнуть снижение чувствительности и тугоподвижность в коленном и голеностопном суставах (вследствие выраженной мышечной слабости). При выраженном патологическом процессе могут наблюдаться парезы и параличи на стороне поражения. Кроме того, может нарушаться работа внутренних органов – кишечника и мочевого пузыря. В результате этого у человека появляется недержание мочи и кала.
Симптомы
Фото: estet-portal.com
Основным проявлением ишиаса является болевой синдром, который значительно снижает качество жизни пациента. Изначально боль появляется в поясничном отделе позвоночника, однако по мере прогрессирования процесса пациент отмечает появление иррадиации боли в правую или левую ногу (крайне редко можно выявить иррадиацию в обе ноги). Распространяется боль вниз по ноге — к задней поверхности бедра, в подколенную ямку и вниз по задней поверхности голени, в некоторых случаях боль достигает стопу и кончики пальцев. Характер боли разнообразен, она может быть следующей:
- жгучей;
- ноющей;
- колющей;
- тупой;
- острой;
- стреляющей;
- саднящей.
Боль при ишиасе может иметь как хронический, так и непостоянный характер, что зависит от причины заболевания. В большинстве случаев боль иррадиирует от поясничной области по всей задней поверхности ноги, но в редких случаях пациент отмечает появление боли лишь в отдельной части ноги. Степень интенсивности боли различая. В некоторых случаях болевой синдром слабо выражен, что незначительно влияет на состояние человека. Другое дело, если у человека отмечаются выраженные боли, которые значительно влияют на жизнедеятельность человека.
Помимо основного признака ишиаса – боли, человека могут беспокоить парестезии. Данное определение обозначает один из видов расстройства чувствительности, характеризующийся появлением ощущения покалывания, жжения, «ползания мурашек» по коже. Также пациента могут беспокоить онемение конечностей, снижение чувствительности, небольшие отеки. В редких случаях поступают жалобы на покраснение кожи, отсутствие потоотделения или, наоборот, чрезвычайная потливость.
Диагностика
Фото: simptomy.ru
Диагностикой ишиаса занимается врач-невролог, поэтому если у Вас возникла боль в пояснице, иррадиирующая в ногу, необходимо обратиться именно к этому специалисту. Невролог в ходе беседы с пациентом устанавливает характер боли, ее продолжительность, время возникновения, а также факторы, способствующие появлению боли. Далее врач проверяет у пациента некоторые симптомы, появление которых обусловлено натяжением корешков спинномозговых нервов, самих нервов или окружающей ткани. К ним относятся:
- симптом Сикара (появление боли в подколенной ямке при сгибании или разгибании стопы);
- симптом Ласега (сгибание в тазобедренном суставе выпрямленной ноги вызывает боль в поясничной области и на задней поверхности бедра и голени. Сгибание ноги в коленном суставе устраняет возникшую боль).
Из инструментальных методов диагностики при ишиасе используются рентгенологические исследования, УЗИ, КТ и МРТ. С их помощью удается определить степень защемленности корешков спинномозговых нервов, а также оценить распространенность воспалительного процесса. Рентген поясничного отдела позвоночника не является высоко информативным, так как данное исследование помогает установить лишь спондилез, который, в свою очередь, может привести к развитию ишиаса. В остальном рентгенологическое исследование назначается в качестве дифференциальной диагностики ишиаса с заболеваниями другого рода. Ультразвуковое исследование (УЗИ) позволяет визуализировать структуру мягких тканей (сухожилия, связки, хрящи и так далее), в том числе выявить наличие новообразования, которое требует незамедлительного решения проблемы. Данный метод исследования имеет ряд преимуществ:
- отсутствие противопоказаний;
- возможность многократного применения УЗИ на протяжении курса лечения;
- достаточно хорошая визуализация мягких тканей.
Наибольшей информативностью обладают КТ (компьютерная томография) и МРТ (магнитно-резонансная томография). Предпочтение отдается МРТ, так как в настоящее время данное исследование считается наиболее эффективным, поскольку позволяет визуализировать не только костные структуры, но также и мягкие ткани. Несмотря на массу преимуществ, МРТ имеет ряд противопоказания:
- наличие в теле устройства медицинского назначения из металла, в том числе искусственного водителя ритма;
- наличие в теле каких-либо немедицинских металлических объектов;
- клаустрофобия (боязнь замкнутых пространств);
- эпилепсия;
- беременность.
Исследование не требует какой-либо предварительной подготовки, в том числе отсутствуют ограничения в приме пищи.
Если у пациента отмечается нарушение чувствительности, назначается ЭНМГ (электронейромиография) для определения состояния периферической нервной системы. В ходе исследования оценивается скорость проведения нервного импульса по нервным волокнам.
При слабо или умеренно выраженном болевом синдроме пациент может достаточно длительное время не обращаться за помощью к специалисту, так как их состояние оказывает незначительное влияние на повседневную жизнь. Однако внезапные приступы боли должны насторожить человека, поскольку их появление может свидетельствовать не только о защемлении нерва, но также о более серьезных проблемах, например, наличии новообразования. Именно поэтому рекомендуется незамедлительно обращаться к врачу при появлении первых симптомов заболевания и ни в коем случае не пренебрегать своим состоянием. Квалифицированный врач не только выставит точный диагноз, но также подскажет наиболее эффективные пути решения проблемы.
Лечение
Фото: youngsdentalpractice.co.uk
Медикаментозное лечение ишиаса заключается в назначении следующих групп лекарственных средств:
- нестероидные противовоспалительные средства, эффект которых заключается в уменьшении воспаления, а также купировании болевого синдрома;
- наркотические анальгетики. Могут использоваться при стойком болевом синдроме в тех случаях, когда использование ненаркотических анальгетиков не привело к уменьшению степени выраженности болевого синдрома.
- миорелаксанты и спазмолитики. Назначаются для снятия спазмов мышц;
- глюкокортикостероиды, которые обладают противовоспалительным действием, а также способствуют устранению боли;
- витаминные препараты, которые улучшают функционирование нервной системы, в том числе оказывают положительный эффект на проводимость нервного импульса по нервным волокнам.
Положительный эффект на состояние пациента оказывает физиотерапевтическое лечение:
- электрофорез (введение лекарственного средства через неповрежденную кожу с помощью воздействия постоянным электрическим током (гальваническим током));
- УВЧ (на область пораженного нерва воздействуют токами ультразвуковой частоты, в результате чего устраняется боль, уменьшается воспалительный процесс и отечность, улучшается кровоток в мелких сосудах);
- лазеротерапия (воздействие на ткани лазерным излучением, что способствует уменьшению интенсивности болевого синдрома, улучшению обменных процессов в тканях, улучшение кровообращения в месте воздействия лазерного луча);
- магнитотерапия (обладает обезболивающим, противовоспалительным, противоотечным эффектами, а также улучшает обменные процессы).
Кроме того, могут назначаться занятия лечебной физкультурой, которые проводятся в период стихания боли. В острый период заболевания лечебная физкультура противопоказана, так как пациенту необходим постельный режим. Также при ишиасе используется массаж поясничной и ягодичной областей, задней поверхности бедра и голени. В острый период заболевания, который сопровождается болевым синдромом, разрешается лишь легкое поглаживание и растирание, более интенсивные движения могут спровоцировать усиление боли.
Известны случаи использования гирудотерапии в лечении ишиаса. Гирудотерапия – это один из методов нетрадиционной медицины, который заключается в лечении некоторых заболеваний с помощью пиявок. Использование медицинских пиявок при ишиасе позволяет снять отек и устранить застой крови в области пораженного нерва. Помимо гирудотерапии, из нетрадиционных методов лечения используются баночный и точечный массажи, озонотерапия, мануальная терапия и иглорефлексотерапия. Последний метод лечения, несмотря на набирающую популярность в последнее время, до сих пор не имеет доказательный базы, объясняющей свою эффективность. Но в любом случае имеется большое количество практических примеров, подтверждающих эффективность иглорефлексотерапии. В первую очередь применение иглоукалывания способствует уменьшению степени выраженности болевого синдрома, улучшению кровотока в месте воздействия иглами, повышению защитных свойств и регенерации тканей. Важно отметить, что имеются следующие противопоказания к применению иглорефлексотерапии:
- поражение кожи на месте воздействия иглами;
- онкологические заболевания;
- острые инфекционные заболевания или хронически в стадии обострения.
В редких случаях используется хирургическое решение имеющейся проблемы. Показаниями к проведению операции являются:
- наличие доброкачественного или операбельного злокачественного образования;
- выраженный болевой синдром, который не уменьшается спустя 6 недель от начала лечения.
- выраженное нарушение работы тазовых органов.
Также имеются абсолютные противопоказания к проведению операции:
- беременность на любом сроке;
- декомпенсированный сахарный диабет;
- острые инфекционно-воспалительные процессы или хронические заболевания в стадии обострения;
- тяжелая степень дыхательной и сердечной недостаточностей.
Лекарства
Фото: mediad.publicbroadcasting.net
Нестероидные противовоспалительные средства (НПВС) назначаются для купирования болевого синдрома, а также для уменьшения воспалительного процесса. Данная группа препаратов обладает следующими эффектами: обезболивающим, жаропонижающим и противовоспалительным. Достигаются данные эффекты за счет угнетения циклооксигеназы 1 и 2, которые участвуют в синтезе арахидоновой кислоты, в результате чего снижается количество простагландинов, участвующих в процессе образования боли и воспаления. Наибольшей анальгезирующей активностью из группы НПВС обладает кеторолак. Данное средство достаточно мощное, в некоторых случаях по своей эффективности сравнивается с одним из наркотических анальгетиков – морфином. Не рекомендуется длительно использовать препарат, так как это может привести к развитию заболеваний желудочно-кишечного тракта (гастрит, дуоденит, язвенная болезнь желудка и двенадцатиперстной кишки). При пероральном использовании препарата допускается курс лечения, составляющий 1 – 2 недели, внутримышечное введение препарата не должно превышать 5 инъекций. Диклофенак – представитель группы нестероидных противовоспалительных средств, в равной степени обладающий обезболивающим и противовоспалительным эффектами. Он значительно меньше влияет на слизистую оболочку желудочно-кишечного тракта, однако при длительном приеме могут развиться следующие побочные эффекты: дискомфорт или боль в эпигастральной области (верхней части живота), вздутие живота, тошнота, диарея или, наоборот, запор и другие.
Глюкокортикостероиды обладают выраженным противовоспалительным действием, а также их назначение рационально для купирования выраженного болевого синдрома. Наиболее часто используется преднизолон, который может назначаться как в виде таблеток, так и в виде инъекций. При назначении таблеток преднизолона пациенту необходимо напомнить, что препарат следует принимать в утренние часы (7 – 9 часов). Это связано с ритмом работы надпочечников и выбросом гормонов в соответствии с циркадным ритмом. К сожалению, на фоне приема глюкокортикостероидов развиваются следующие побочные эффекты:
- повышение артериального давления, что особенно опасно для людей, страдающих артериальной гипертензией;
- увеличение массы тела;
- развитие остеопороза;
- увеличение содержания глюкозы в крови, что имеет определенную опасность для людей, страдающих сахарным диабетом;
- развитие стероидной язвы желудка с повышенным риском прободения и кровотечения.
Миорелаксанты (мидокалм, толперизон) назначаются для устранения мышечного спазма, возникающего при ишиасе. Препараты хорошо переносятся, лишь в некоторых случаях возможно развитие таких побочных эффектов, как снижение артериального давления, головная боль, тошнота, расстройство стула (диарея или, наоборот, запор), нарушение сна, общая слабость, тремор и так далее. Противопоказаны миорелаксанты при миастении, наличии аллергии на любой из компонентов препарата, во время беременности и лактации, а также в детском возрасте.
Из витаминных препаратов во время лечения ишиаса предпочтение отдается витаминам группы В (В12 (цианокобаламин), В1 (тиамина гидрохлорид) и В6 (пиридоксин)). Дело в том, что витамины группы В используются в лечении неврологических заболеваний из-за того, что они способствуют улучшению нервно-мышечного проведения, а также оказывают нейропротективное действие. Существуют ?