Интрузия зубов при ортодонтическом лечении
Перед началом лечения стоматологических пациентов с хроническими изменения стоматологического статуса, крайне важно обеспечить тщательный процесс диагностики имеющихся нарушений и оценить все возможные риски, ассоциированные с теми или иным видом ятрогенных вмешательств. В данной статье будет описан клинический случай лечения пациентки с врожденной формой множественной адентии, которая предварительно была реабилитирована посредством классических металлокерамических протезов. В ходе ее осмотра было диагностировано не только признаки патологической стираемости передних зубов, но и признаки множественных сколов керамики. Внешний вид пациентки был компрометирован за счет имеющейся огромной диастемы. В данной статье мы опишем, как метод ортодонтической интрузии, являясь одним из составляющих алгоритма комплексного лечения, позволил добиться эстетических, функциональных и биомеханически благоприятных результатов реабилитации.
Обзор клинического случая
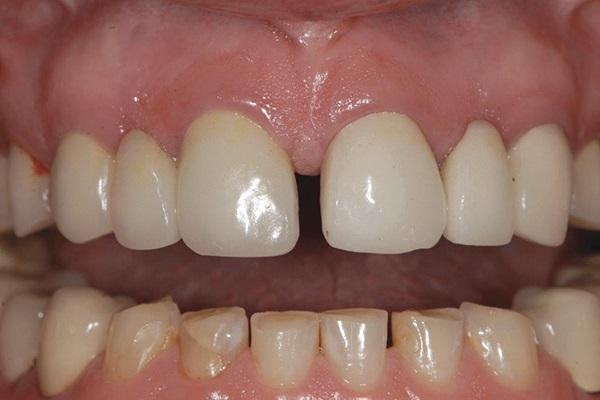
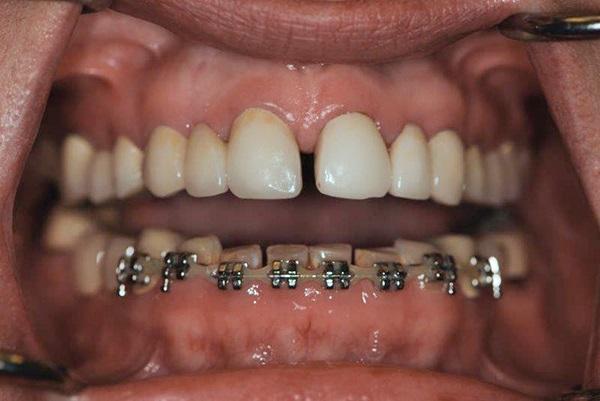
Соматически здоровая 45-летняя женщина обратилась за стоматологической помощью по поводу имеющихся у нее множественных эстетических и функциональных проблем. Ей не нравился внешний профиль ее улыбки, вид и форма зубов, а также факт наличия диастемы между центральными резцами (фото 1). Кроме того, пациентка отмечала снижение высоты коронок нижних передних зубов за последние несколько лет (фото 2), а также признаки сколов керамики в области коронок на дистальных зубах (фото 3). Ей казалось, что ее десна обнажаются слишком широко в области дистальных зубов верхней челюсти, и она решила заместить имеющиеся дефектные металлокерамические конструкции новыми, но уже с опорой на имплантатах (фото 4). Пациентка также отметила, что местная анестезия для нее является неэффективной из-за «выраженной и переплетенной иннервационной сетки», и в общем – она очень боится стоматологов из-за негативного опыта, полученного в юношеском возрасте.
Фото 1. Вид с ретрактором до лечения.
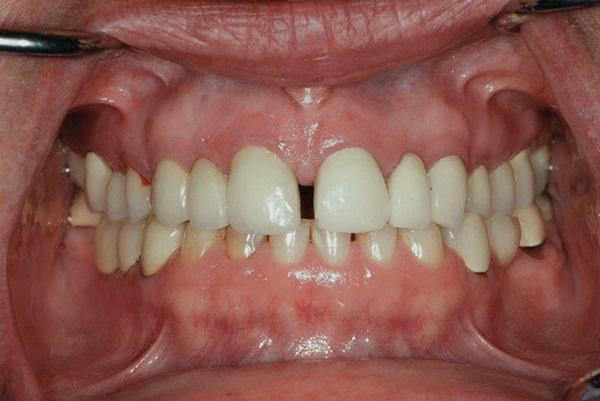
Фото 2. Признаки выраженной патологической стираемости передних зубов нижней челюсти.
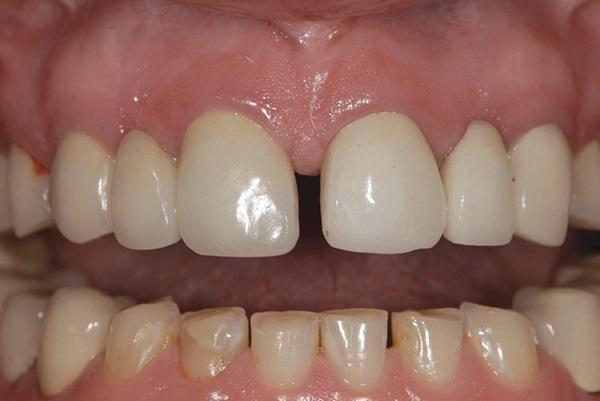
Фото 3. Окклюзионный вид нижней челюсти: признаки патологической стираемости и сколов керамики.
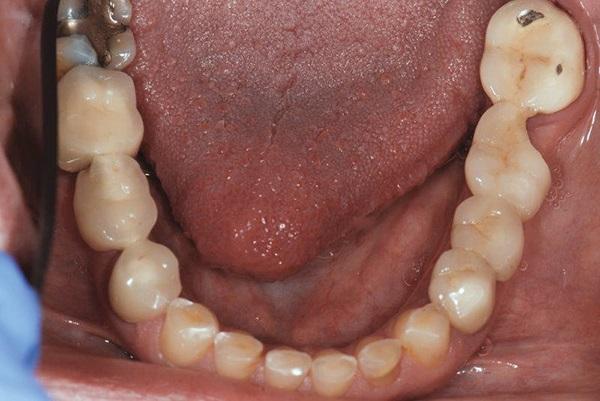
Фото 4. Вид улыбки пациентки до лечения.

Соматический и стоматологический анамнез
Общесоматических факторов, влияющих на процесс лечения, у пациентки обнаружено не было. Также она не принимала никаких медикаментов, которые потенциально могли бы увеличить риск развития каких-либо осложнений. Сама пациентка жаловалась на то, что в ходе предыдущих визитов она часто страдала от боли непосредственно в ходе лечения. Ранее она была реабилитирована посредством металлокерамических конструкций, которые позволили восстановить область дефектов зубного ряда в месте врожденно отсутствующих зубов. Протезы на верхней челюсти были установлены около 20 лет назад, а на нижней – около 10 лет назад. Кроме симптомов патологической стираемости передних зубов нижней челюсти, у больной не отмечалось никаких других нарушений в области височно-нижнечелюстного сустава.
Диагностика, оценка риска и прогноз
Пародонтальная оценка: В ходе зондирования тканей пародонта глубина карманов не превышала 3 мм, участки кровотечения были отмечены лишь вокруг отдельных зубов. Областей рецессии, чрезмерной подвижности или слизисто-десневых дефектов отмечено не было. Диагноз: умеренная потеря горизонтальной составляющей пародонтального прикрепления (<3 мм), 2 класс по классификации Американской академии пародонтологии (AAP).
Риск: низкий
Прогноз: хороший
Биомеханическая оценка: Зубы, которые служили опорами под металлокерамические протезы, были чрезмерно отпрепарированы. Зубы № 3, 5 и 2 были эндодонтически пролеченными и восстановленными посредством культевых вкладок. В области 15 и 18 зубов имелись огромные проблемные реставрации. Кариозных поражений отмечено не было, но, несмотря на это, отмечались признаки патологической стираемости (на 2-3 мм). Все эти факторы компрометировали общее биомеханическое состояние зубочелюстного аппарата.
Риск: высокий
Прогноз: плохой
Функциональная оценка: Пациентка не отмечала проблем при жевании, а ее прикус был полностью комфортным для нее в состоянии максимального фиссурно-бугоркового контакта. При этом передние зубы нижней челюсти демонстрировали признаки активной патологической стираемости. Передняя лингвальная поверхность металлокерамических коронок была шероховатой и неровной, и во фронтальном участке верхней челюсти данные конструкции были несколько выдвинутыми вперед. Нижние зубы, пораженные стираемостью, характеризовались острыми и гладкими краями эмали, но при этом общей паттерн пережёвывания был не нарушен. Данные ее стоматологического анамнеза свидетельствуют о том, что, очевидно, ранее у нее отмечалась выраженная окклюзионная дисфункция, которая могла развиться сразу же после фиксации мостовидных протезов и через некоторое время компенсироваться за счет патологической стираемости. Данному предположению также сопутствовали признаки сколов керамики в области протезов на нижней челюсти. Пациентка также сообщала, что ранее у нее отмечались проблемы с прикусом, которые потом прошли. Больной был поставлен диагноз фрикционного жевательного паттерна.
Риск: умеренный
Прогноз: неблагоприятный
Челюстно-лицевая оценка: При полной улыбке у пациентки обнажался объемный десневой сосочек между центральными резцами, а также значительный объем десен над областью премоляров верхней челюсти и ниже уровня передних зубов нижней челюсти (фото 4). Визуализация значительного объема десен во фронтальном участке нижней челюсти может быть вызвана компенсаторным феноменом суперпрорезывания данных зубов в качестве реакции на имеющуюся патологическую стираемость.
Риск: высокий
Прогноз: плохой
Цели лечения
Во-первых, для обеспечения прогнозированной реабилитации необходимо было уменьшить риск развития биомеханических осложнений путем «разгрузки» опорных единиц за счет дентальных имплантатов, установленных в области отсутствующих зубов. После этого необходимо было провести интрузию передних зубов на нижней челюсти, что позволило бы минимизировать эффект патологической стираемости. Это бы также способствовало формированию условий для коррекции формы и оттенков зубов на нижней челюсти и закрытию имеющейся диастемы. Требовалось также провести коррекцию длины коронок в области верхних премоляров, а именно – их удлинение, а также модификацию десневого профиля. Функциональный этап реабилитации предполагал проведение эквилибрации зубочелюстного аппарата после выполнения реставраций. Также цель лечения состояла в том, чтобы провести реставрации нижних передних зубов пациентки, практически не нарушая их функциональной целостности. Не менее важным для врача было обеспечение адекватной анестезии пациентки и ее максимальной адаптации к запланированному протоколу вмешательств.
Фазы лечения
Фаза 1: Ортодонтическая интрузия
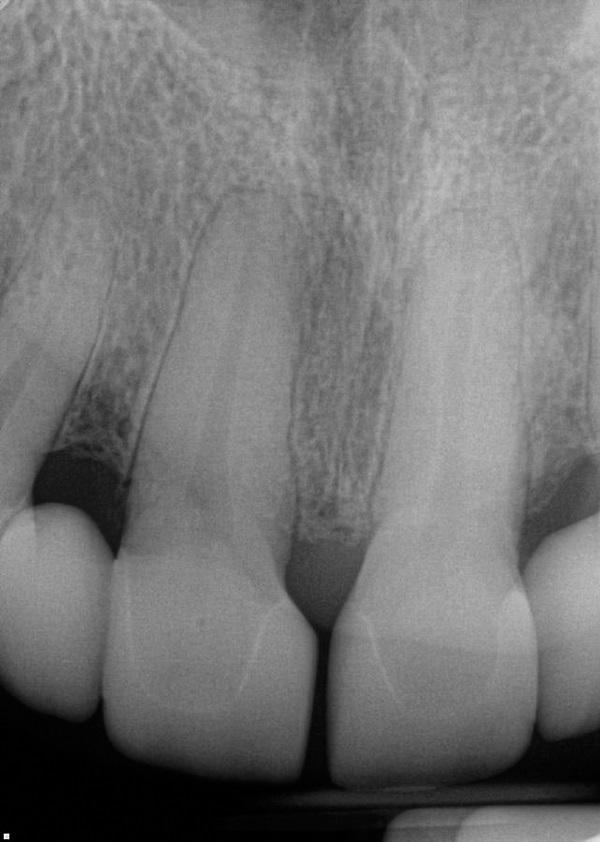
Зубы № 22–27 были подвержены процедуре ортодонтической интрузии для элиминации фрикционного жевательного паттерна, контролируемого апикального смещения десневого профиля и формирования достаточного оклюзионного пространства для восстановления необходимый длинны коронок. Благодаря ортодонтической интрузии также удалось свести объем необходимого препарирования данных зубов к минимуму, что, в свою очередь, улучшило качество адгезивной связи с эмалью. После завершения фазы ортодонтической интрузии (фото 5) зубы 22-27 были восстановлены посредством композита до необходимой длины, ориентируясь на которую была изготовлена первая визуальная композитная репродукцию. Ее в ходе дальнейшего лечения заменили на постоянные керамические коронки.
Фото 5. Вид после завершения стадии ортодонтической интрузии.
Фаза 2: Установка дентальных имплантатов
Имплантаты (SLActive, Strauman) были установлены в области отсутствующих зубов № 19, 29 и 30. После завершения процесса остеоинтеграции были изготовлены индивидуальные абатменты и провизорные коронки, которые фиксировали на RelyX Unicem, 3M ESPE. Такой подход помог обеспечить окклюзионную и пространственную стабильность стоматологического статуса.
Фаза 3: Передний сегмент верхней челюсти
Сначала пациентке планировалось установить имплантаты в области 7 и 10 зубов, но для этого предварительно надо было сформировать место в зубном ряду за счет использования брекетов (фото 6). Но пациентка отказалась от такого алгоритма лечения. Вместо этого ей было предложено изготовить новые ортопедические конструкции. В области зубов 7 и 10 была проведена мягкотканая аугментация за счет соединительнотканного трансплантата для формирования адекватного профиля десен. Провизорные мостовидные конструкции были зафиксированы на зубах 6-8 и 9-11. Данные временные протезы были смоделированы с овальными контурами в области контакта с мягкими тканями. Таким образом удалось сформировать адекватный десневой профиль на протяжении 6 месяцев. В конце лечения временные протезы были заменены на литий-дисиликатные (e.max, Ivoclar Vivadent).
Фото 6. Близость структур верхних резцов.
Фаза 4: Установка имплантатов на верхней челюсти
Имплантаты (SLActive) были установлены в области зубов № 4 и 13. Кроме того, было проведено удлинение коронок смежных зубов для обеспечения апикальной миграции десневого профиля. На зубы 3, 5, 12 и 14 были установлены временные коронки. После интеграции имплантатов в области 4 и 13 зубов на них также были зафиксированы провизорные конструкции. Через 6 месяцев после заживления мягких тканей в области 3-5 и 12-14 зубов были зафиксированы литий-дисиликатные эстетические конструкции (e.max).
Фаза 5: Дистальные зубы нижней челюсти
На зубы 19-21 и 28-31 были зафиксированы временные конструкции с помощью RelyX Unicem, которые впоследствии заменили на литий-дисиликатные (e.max) коронки. Окклюзионная эквилибрация проводилась посредством Kois-депрограмматора.
Фаза 6: Передние зубы нижней челюсти
Композитные реставрации на нижних передних зубах были удалены, и зубы 22-25 и 27 были отпрепарирвоаны под литий-дисиликатные виниры. 26 зуб характеризовался выраженным дефицитом эмали, поэтому фиксация на нем проводилась по когезионому протоколу, а в области остальных – по адгезивному. Клыки были смоделированы так, чтобы находиться в легком окклюзионном контакте, в то время как резцы были несколько выведены из контакта. В конце пациента просили пожевать артикуляционную бумагу толщиной в 200 мкм (Bausch Articulating Papers, Inc). На верхних резцах не было зарегистрировано никаких пятен, что свидетельствует о том, что контуры окклюзионной поверхности не будут мешать жевательным движениям.
Обсуждение
Лечение пациентки проводилось в течение 6 лет отчасти из-за того, что она хотела максимально сократить прием и расходы. Риск пародонтальных осложнений продолжал оставаться крайне низким. Биомеханический прогноз был улучшен за счет замены мостовидных конструкций на одиночные коронки с опорой на зубах и имплантатах. Удаление старых протезов позволило элиминировать риск одновременной потери сразу нескольких функциональных единиц. Риск функциональных осложнений был снижен за счет апикального смещения нижних передних зубов и депрограммации с применением аппарата Kois. Также врачу удалось нормализировать визуальный профиль и скорректировать положение десневого контура. Изменения после лечения можно визуализировать, сравнивая фото 7 и 8, а также 3 и 9. Пациентка была очень довольна достигнутым результатом лечения, поскольку врачу удалось улучшить внешний вид ее улыбки, форму зубов и закрыть имеющуюся диастему. Кроме того, следует отметить, что пациентка была очень довольна достигнутым эффектом анестезии во время лечения. Мониторинг проводился каждые 6 месяцев. Никаких дополнительных капп для пациентки не изготовлялось, поскольку явных парафункциональных привычек зарегистрировано не было. На момент написания данной статьи зубы 15 и 18 требовали функционального и структурного восстановления.
Фото 7. Окклюзионный вид верхней челюсти до лечения.
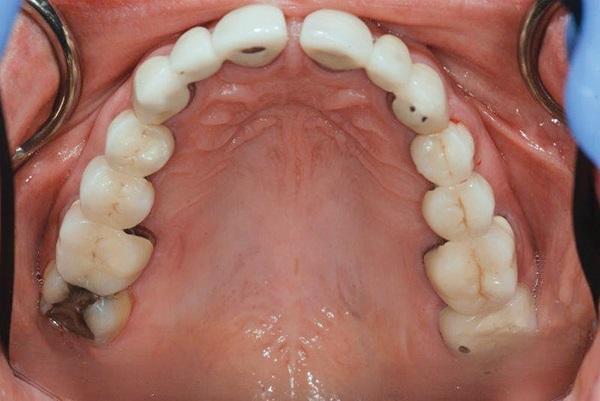
Фото 8. Окклюзионный вид верхней челюсти после лечения.
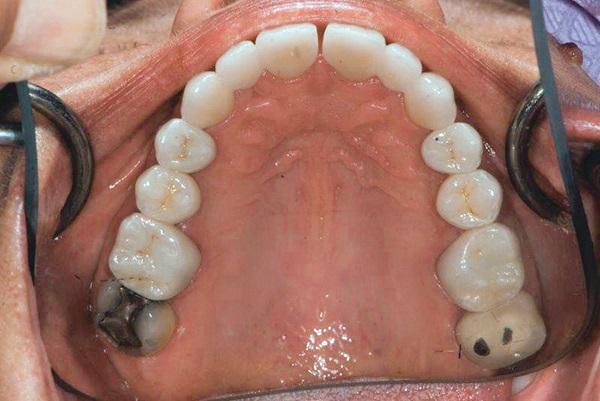
Фото 9. Окклюзионный вид нижней челюсти после лечения.
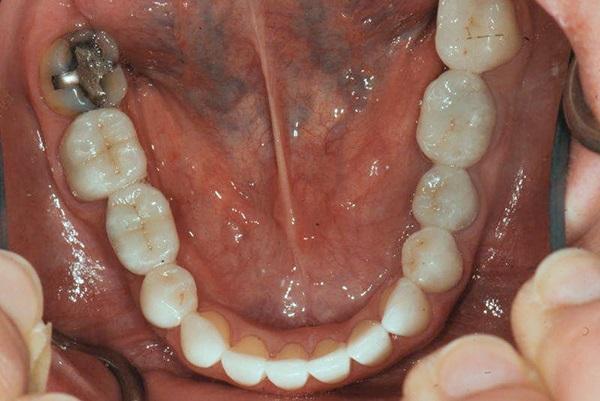
Фото 10. Вид с ретрактором после лечения.
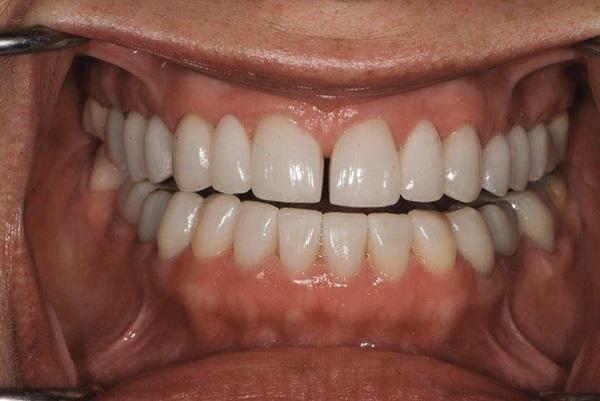
Фото 11. Вид с ретрактором после лечения.
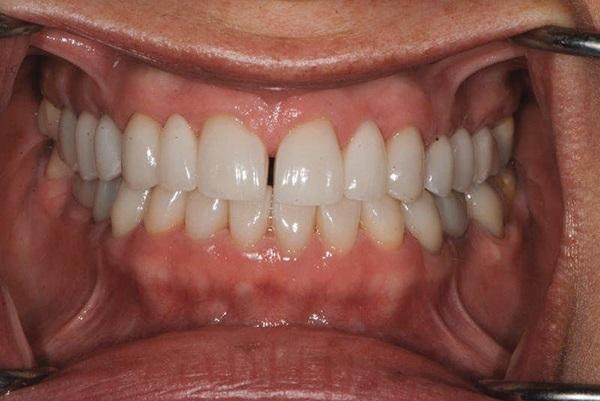
Фото 12. Вид с ретрактором после лечения.

Заключение
Данный клинический случай представляет возможности применения метода ортодонтической интрузии для достижения необходимых эстетических, функциональных и биомеханически-приемлемых результатов лечения. Описанный подход состоял из нескольких фаз, и включал установку имплантатов, контурирование десневого края, ортодонтическую репозицию и удлинение коронок. Для эквилибрации зубочелюстного аппарата использовали депрограмматор Кois. Вышеописанный алгоритм лечения позволил добиться не только успешных результатов реабилитации, но и адаптации пациента к стоматологическому приему в целом, что было крайне сложно, исходя из имеющегося предыдущего негативного опыта.
Автор: Mia W. Fitzgerald, DMD
Источник
13.7.
Виды перемещения зубов при ортодонтическом
лечении
П ри
ри
ортодонтическом лечении возникает
необходимость перемещать зубы, зубные
ряды, стимулировать или сдерживать рост
апикальных базисов челюстей, челюстных
костей. Конечной целью эффективного
ортодонтического лечения являются
улучшение эстетики лица, гармоничность
его развития, а также создание
идеальной окклюзии зубных рядов для
данного пациента, что должно привести
к оптимальному функционированию
зубочелюстной системы.
Рис.
13.57. Расширение
зубного ряда в трансверсальном
направлении.
О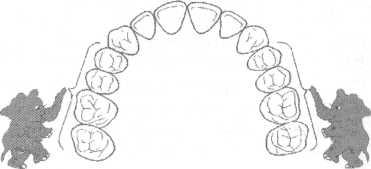 чень
чень
часто при проведении ортодонтического
лечения возникает необходимость в
перемещении одного или нескольких
зубов, причем это может осуществляться
в одном направлении (сагиттальном,
вертикальном, трансверсальном), а
также в двух или трех направлениях
одновременно.
Рис.
13.58. Сужение
зубного ряда в трансверсальном
направлении.
П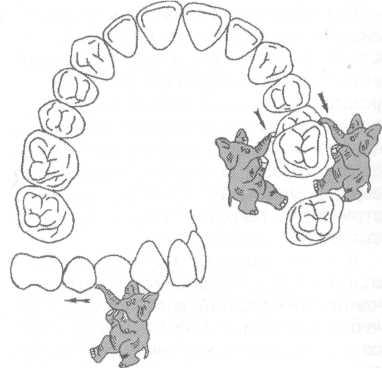 ри
ри
сужении зубных рядов их расширяют в
трансверсальном направлении (рис.
13.57), а при их чрезмерном развитии
сужают (рис. 13.58).
Рис.
13.59. Дистальное
перемещение одного зуба или группы
зубов.
В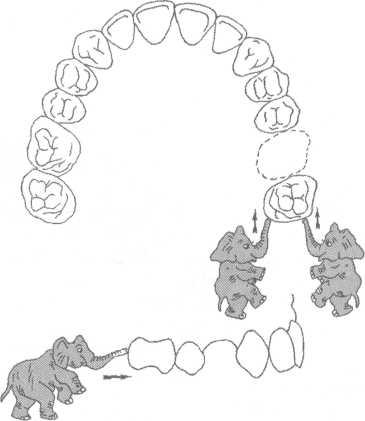
сагиттальном направлении в боковых
участках зубного ряда зубы перемещают
дистально (рис. 13.59) или мезиально
(рис. 13.60). При вертикальных аномалиях
окклюзии зубы перемещают в том же
направлении — это так называемые
зубоальвеолярные удлинение и укорочение
— внедрение (рис. 13.61). И последний из
видов перемещения зубов — это повороты
по вертикали (тортоповороты) — центральные
и эксцентрические (рис. 13.62).
Рис.
13.60.
Перемещение одного зуба или группы
зубов в мезиальном направлении.
Основные
виды перемещения зубов — корпусное
и наклонно-вращательное. При корпусном
перемещении зубов предусматривается
одновременное перемещение корня и
коронки зуба только в одном направлении,
т.е. в этом случае корень и коронку зуба
перемещают на одинаковое расстояние.
Движение в одном, например в
вестибулярном направлении, является
корпусным перемещением зуба. К
движениям в одном направлении о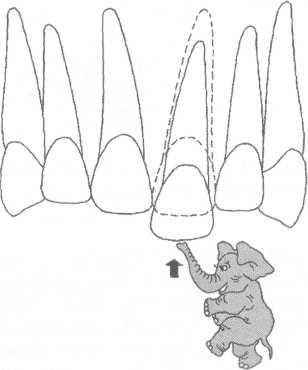 тносятся
тносятся
повороты зуба, а также интрузия и
экструзия зубов по вертикали.
Рис.
13.61.
Зубоальвеолярное укорочение
(внедрение).
При
наклонно-вращательном перемещении
зуба подразумевается перемещение корня
и коронки зуба на разное расстояние.
Сила, используемая для перемещения
зуба, различна для корня и коронки.
Причем в зависимости от поставленной
задачи в одних случаях на корень зуба
может быть воздействие большей силы,
а на коронку зуба — меньшей; в других
случаях, наоборот: на коронку зуба
приходится большая сила, а на корень
меньшая (рис. 13.63).
Н аклонно-вращательное
аклонно-вращательное
перемещение зуба может происходить
вдоль по зубному ряду (перемещение
зуба в двух направлениях), т.е. коронка
зуба может перемещаться дистально, а
корень зуба мезиально, или наоборот.
Один из видов перемещения зубов в
мезиодистальном направлении — инклинация,
т.е. коронка или корень зуба наклонены
в мезиодистальном направлении. В этом
случае следует инклинировать аномально
расположенный зуб.
Рис.
13.62.
Поворот зуба по вертикали (тортоаномалия).
Перемещение
зуба в двух направлениях — это
движение зуба (коронки или корня) в
вестибулооральном направлении. Коронку
зуба или его корень перемещают вокруг
оси зуба: в сторону щеки или губы, а также
в сторону языка или неба. Этот вид
движения (торк) предусматривает силу,
которая обусловливает ротацию.
Наклонно-вращательное перемещение
зуба и его поворот по оси относятся к
перемещениям в трех направлениях.
П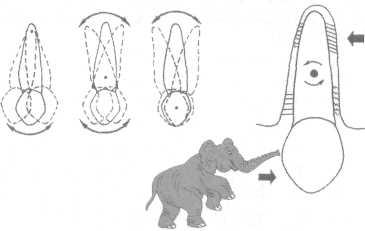 ри
ри
ортодонтическом лечении перемещают не
только отдельные зубы, но и группу зубов
(переднюю, боковую). В некоторых случаях
возникает необходимость в перемещении
всего верхнего или нижнего зубного
ряда. Например, при лечении дистальной
окклюзии, обусловленной дистальным
положением нижней челюсти, возникает
необходимость в выдвижении нижней
челюсти с целью нормализации окклюзии
зубных рядов.
Рис.
13.63.
Наклонно-вращательное перемещение
зуба.
Ортодонтическое
лечение основано на передаче сил на
зубы, зубные ряды, челюстные кости и
лицевой скелет в целом. При этом
следует рассматривать три компонента:
действующую силу, приложение действующей
силы и опору. В ортодонтии используют
механически действующие и функционально
направляющие силы. Механическая сила
может быть первичной или вторичной. Она
приводит к непосредственным структурным
изменениям. Первичная сила возникает
непосредственно в проволочной дуге,
ортодонтическом винте, пружине,
лигатуре, резиновом кольце. При этом
используются сила орто-донтического
винта, упругие свойства проволоки в
виде дуги, лигатуры, пружины, эластичные
свойства резиновых колец.
Различают
внутриротовые и внеротовые силы, а среди
внутриротовых одно- и двучелюстные.
Первичная сила (внутриротовая,
одночелюстная) дает возможность
перемещать зубы в трех направлениях:
вертикальном, сагиттальном и
трансверсальном, а также поворачивать
зуб вокруг вертикальной оси. Это
осуществляют с помощью ортодонтических
винтов, дуг, лигатуры, пружин, резиновых
колец.
В
ортодонтическом лечении в качестве
действующей силы часто прибегают к
использованию резиновой тяги. В
зависимости от места приложения
действующей силы различают четыре вида
резиновой тяги. Первый
вид (класс) резиновой тяги используют
вдоль одного зубного ряда. Это
позволяет перемещать зубы дистально
и мезиально по зубному ряду. Второй
вид (класс) —
это межчелюстная резиновая тяга,
применяемая тогда, когда необходимо
верхний зубной ряд сместить дистально,
а нижний мезиально. Точками опоры при
этом являются ортодонтические
приспособления (коронка, кольцо, брекет),
расположенные в области клыка верхней
челюсти, и ортодонтические приспособления
(коронка, кольцо, брекет, трубка),
расположенные в области моляра
нижней челюсти. Третий
вид (класс) —
это межчелюстная резиновая тяга,
применяемая в случае, когда необходимо
сместить верхний зубной ряд мезиально,
а нижний дистально. Точками опоры при
этом являются ортодонтические
приспособления, расположенные в
области первого моляра верхней челюсти,
и ортодонтические приспособления,
расположенные в области клыка нижней
челюсти. При четвертом
виде резиновой тяги, так
называемом трапециевидном, резиновые
кольца накладывают крест-накрест на
оба зубных ряда. Этот вид тяги используют
при лечении вертикальной дизокклюзии
зубных рядов.
В
процессе ортодонтического лечения
часто возникает необходимость в
применении резиновой тяги первого и
второго, первого и третьего вида. Это
способствует перемещению зубов по
зубному ряду, а также улучшению смыкания
зубов-антагонистов.
Внутриротовая
межчелюстная сила позволяет воздействовать
на оба зубных ряда. Причем перемещение
зубов, групп зубов и даже зубных рядов
может осуществляться относительно
друг друга. При необходимости один из
зубных рядов может являться опорой,
а другой будет испытывать нагрузку
в заданном направлении.
Внеротовая
сила возникает при применении лицевых
дуг, подбородочных пращей. В качестве
силы может быть использована резиновая
тяга, а в качестве опорной части
аппарата — шейный или лобный упор,
головная шапочка. В этом случае на зубы
воздействует не первичная, а вторичная
сила. Применение внеротовой силы
позволяет перемещать отдельные зубы
(например, моляры), а также зубные
ряды. Внеротовые аппараты оказывают
влияние на рост челюстей, тенденцию их
роста. Они воздействуют на шовную
систему, с их помощью достигается
скелетный эффект.
Ортодонтическое
лечение может дать не только положительный,
но и отрицательный результат, поэтому
существенную роль играет выбор силы
воздействия на зубочелюстную систему.
В
последние годы врачи-ортодонты
считают целесообразным применение
слабых сил. Величина применяемой силы
должна быть такой, чтобы не нарушалась
гемодинамика в зоне давления периодонта
и не происходила гиалинизация, чтобы
были возможны клеточная пролиферация
и прямая резорбция кости, сопровождающие
перемещение зуба; чтобы перемещаемые
зубы были не слишком подвижными, а
опорные сохраняли бы свое исходное
положение. Величина нагрузки зависит
от того, на какой зуб оказывается
воздействие (однокорневой, многокорневой,
зуб верхней или нижней челюсти), от
направления действующей силы, выбора
опорных зубов и качественной характеристики
применяемых материалов (состав
проволоки, ее длина и прочность).
Источник


