Инсулинома поджелудочной железы лечение крио
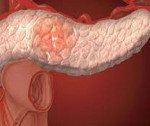
Инсулинома – гормонально-активная опухоль β-клеток островков поджелудочной железы, в избыточном количестве секретирующая инсулин и приводящая к развитию гипогликемии. Гипогликемические приступы при инсулиноме сопровождаются дрожью, холодным потом, чувством голода и страха, тахикардией, парестезиями, речевыми, зрительными и поведенческими нарушениями; в тяжелых случаях – судорогами и комой. Диагностика инсулиномы проводится с помощью функциональных проб, определения уровня инсулина, С-пептида, проинсулина и глюкозы крови, УЗИ поджелудочной железы, селективной ангиографии. При инсулиноме показано хирургическое лечение – энуклеация опухоли, резекция поджелудочной железы, панкреатодуоденальная резекция или тотальная панкреатэктомия.
Общие сведения
Инсулинома – доброкачественная (в 85-90% случаев) или злокачественная (в 10-15% случаев) опухоль, исходящая из β-клеток островков Лангерганса, обладающая автономной гормональной активностью и приводящая к гиперинсулинизму. Неконтролируемая секреция инсулина сопровождается развитием гипогликемического синдрома – комплекса адренергических и нейрогликопенических проявлений.
Среди гормонально-активных опухолей поджелудочной железы инсулиномы составляют 70-75%; примерно в 10% наблюдений они являются компонентом множественного эндокринного аденоматоза I типа (наряду с гастриномой, опухолями гипофиза, аденомой паращитовидных желез и др.). Инсулиномы чаще выявляются у лиц в возрасте 40-60 лет, у детей встречаются редко. Инсулинома может располагаться в любой части поджелудочной железы (головке, теле, хвосте); в единичных случаях она локализуется экстрапанкреатически – в стенке желудка или двенадцатиперстной кишки, сальнике, воротах селезенки, печени и др. областях. Обычно размеры инсулиномы составляют 1,5 – 2 см.
Инсулинома
Патогенез гипогликемии при инсулиноме
Развитие гипогликемии при инсулиноме обусловлено избыточной, неконтролируемой секрецией инсулина опухолевыми b-клетками. В норме при падении уровня глюкозы в крови происходит снижение продукции инсулина и его поступления в кровяное русло. В опухолевых клетках механизм регуляция выработки инсулина нарушается: при понижении уровня глюкозы его секреция не подавляется, что создает условия для развития гипогликемического синдрома.
Наиболее чувствительными к гипогликемии являются клетки головного мозга, для которых глюкоза служит основным энергетическим субстратом. В связи с этим при инсулиноме отмечаются явления нейрогликопении, а при длительной гипогликемии развиваются дистрофические изменения ЦНС. Гипогликемическое состояние стимулирует выброс в кровь контринсулярных гормонов (норадреналина, глюкагона, кортизола, соматотропина), которые обусловливают адренергическую симптоматику.
Симптомы инсулиномы
В течении инсулиномы выделяют фазы относительного благополучия, на смену которым периодически приходят клинически выраженные проявления гипогликемиии и реактивной гиперадреналинемии. В латентном периоде единственными проявлениями инсулиномы могут являться ожирение и повышенный аппетит.
Острый гипогликемический приступ является результатом срыва адаптационных механизмов ЦНС и контринсулярных факторов. Приступ развивается натощак, после продолжительного перерыва в приеме пищи, чаще в утренние часы. Во время приступа происходит падение содержания глюкозы в крови ниже 2,5 ммоль/л.
Нейрогликопенические симптомы инсулиномы могут напоминать различные неврологические и психиатрические нарушения. У больных может возникать головная боль, мышечная слабость, атаксия, спутанность сознания. В некоторых случаях гипогликемический приступ у больных с инсулиномой сопровождается состоянием психомоторного возбуждения: галлюцинациями, бессвязными выкриками, двигательным беспокойством, немотивированной агрессией, эйфорией.
Реакцией симпатико-адреналовой системы на резкую гипогликемию служит появление тремора, холодного пота, тахикардии, страха, парестезий. При прогрессировании приступа могут развиться эпилептический припадок, потеря сознания и кома. Обычно приступ купируется внутривенным вливанием глюкозы; однако, придя в себя, больные о случившемся не помнят. Во время гипогликемического приступа возможно развитие инфаркта миокарда вследствие острого нарушения питания сердечной мышцы, признаки локального поражения нервной системы (гемиплегия, афазия), которые могут быть ошибочно приняты за ОНМК.
При хронической гипогликемии у пациентов с инсулиномой нарушается функционирование центральной и периферической нервной системы, что отражается на течении фазы относительного благополучия. В межприступном периоде имеет место преходящая неврологическая симптоматика, нарушения зрения, миалгия, снижение памяти и умственных способностей, апатия. Даже после удаления инсулиномы снижение интеллекта и энцефалопатия обычно сохраняются, что приводит к утрате профессиональных навыков и прежнего социального статуса. У мужчин при часто повторяющихся приступах гипогликемии может развиваться импотенция.
При неврологическом обследовании у пациентов с инсулиномой выявляется асимметрия периостальных и сухожильных рефлексов, неравномерность или снижение брюшных рефлексов, патологические рефлексы Россолимо, Бабинского, Маринеску-Радовича, нистагм, парез взора вверх и др. Ввиду полиморфности и неспецифичности клинических проявлений, больным с инсулиномой могут ставиться ошибочные диагнозы эпилепсии, опухоли головного мозга, вегетососудистой дистонии, инсульта, диэнцефального синдрома, острого психоза, неврастении, остаточных явлений нейроинфекции и пр.
Диагностика инсулиномы
Установить причины гипогликемии и дифференцировать инсулиному от других клинических синдромов позволяет комплекс лабораторных тестов, функциональных проб, визуализирующих инструментальных исследований. Проба с голоданием направлена на провокацию гипогликемии и вызывает патогномоничную для инсулиномы триаду Уиппла: снижение глюкозы крови до 2,78 ммоль/л или ниже, развитие нервно-психических проявлений на фоне голодания, возможность купирования приступа пероральным приемом или внутривенным вливанием глюкозы.
С целью индуцирования гипогликемического состояния может использоваться инсулиносупрессивный тест с введением экзогенного инсулина. При этом отмечаются неадекватно высокие концентрации C-пептида в крови на фоне крайне низких показателей глюкозы. Проведение инсулинпровокационного теста (внутривенного введения глюкозы или глюкагона) способствует высвобождению эндогенного инсулина, уровень которого у больных с инсулиномой становится существенно выше, чем у здоровых лиц; при этом соотношение инсулина и глюкозы превышает 0,4 (в норме менее 0,4).
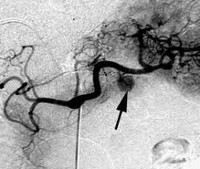
При положительных результатах провокационных проб проводится топическая диагностика инсулиномы: УЗИ поджелудочной железы и брюшной полости, сцинтиграфия, МРТ поджелудочной железы, селективная ангиография с забором крови из портальных вен, диагностическая лапароскопия, интраоперационная ультрасонография поджелудочной железы. Инсулиному приходится дифференцировать от лекарственной и алкогольной гипогликемии, гипофизарной и надпочечниковой недостаточности, рака надпочечников, демпинг-синдрома, галактоземии и др. состояний.
Лечение инсулиномы
В эндокринологии в отношении инсулиномы предпочтение отдается хирургической тактике. Объем операции определяется локализацией и размерами образования. При инсулиноме может выполняться как энуклеация опухоли (инсулиномэктомия), так и различные виды резекций поджелудочной железы (дистальная, резекция головки, панкреатодуоденальная резекция, тотальная панкреатэктомия). Эффективность вмешательства оценивается с помощью динамического определения уровня глюкозы крови в процессе операции. В числе послеоперационных осложнений могут развиваться панкреатит, панкреонекроз, свищи поджелудочной железы, абсцесс брюшной полости или перитонит.
При неоперабельных инсулиномах проводят консервативную терапию, направленную на купирование и профилактику гипогликемии, с помощью гипергликемизирующих средств (адреналина, норадреналина, глюкагона, глюкокортикоидов и др.). При злокачественных инсулиномах проводится химиотерапия (стрептозотоцин, 5-фторурацил, доксорубицин и др.).
Прогноз при инсулиноме
У 65-80% больных после хирургического удаления инсулиномы наступает клиническое выздоровление. Ранняя диагностика и своевременное хирургическое лечение инсулиномы приводят к регрессу изменений со стороны ЦНС по данным ЭЭГ.
Послеоперационная летальность составляет 5-10 %. Рецидив инсулиномы развивается в 3% случаев. Прогноз при злокачественных инсулиномах неблагоприятен — выживаемость в течение 2-х лет не превышает 60%. Пациенты с инсулиномой в анамнезе находятся на диспансерном учете у эндокринолога и невролога.
Источник
Инсулинома поджелудочной железы – доброкачественное или (реже) злокачественное новообразование, при котором в организме больного происходит активная выработка инсулина. Иногда продуцирование гормонального вещества удваивается или утраивается, вследствие чего уровень сахара в крови понижается, что приводит к дисфункциям ЦНС и головного мозга – развивается гипогликемия или гиперинсулинизм.
Инсулинома поджелудочной железы – сложно диагностируемая патология, так как часто симптомы заболевания скрыты на ранней стадии. Симптоматика зависит от степени защитных функций организма, индивидуальных особенностей человека, воздействия экзогенных или эндогенных факторов. В статье подробно ознакомимся с признаками, диагностическими методиками и лечением опухоли, которая не только опасна ухудшением состояния организма, но и склонностью к озлокачествлению.
Что представляет собой инсулинома поджелудочной железы

Инсулинома поджелудочной железы – гормонозависимая опухоль, чаще всего – доброкачественная, однако в 15 % случаев новообразование имеет злокачественный характер. Аномалия с доброкачественным течением влияет на обмен веществ и гормональный фон, поддается терапевтическим методикам. Злокачественное новообразование – эндокринный аденоматоз – способно к метастазированию и почти не излечивается – иногда у врачей только получается продлить больному жизнь лекарствами на 1,5 – 2 года, но чаще всего заболевание приводит к летальному исходу, и человек погибает.
Образование, заключенное в капсульную оболочку, представляет собой плотный узелок бурого или розоватого окраса, имеет характер мелких островных вкраплений. Одновременно на органе образуется одна либо несколько опухолей, что обусловлено поражением клеток ß. В группу риска преимущественно попадают люди 40 – 60 лет – предпенсионного и пенсионного возраста, в детстве и пубертате новообразование почти не диагностируется, у представителей репродуктивного возраста патология редко проявляется.
Опухоль сосредотачивается на любом участке поджелудочной железы – головке, теле, хвосте. Параметры новообразования не превышают 15 – 20 мм. Помимо крупнейшей железы пищеварительной системы опухоль образуется на других органах (экстрапанкреатическая локализация):
- Стенке желудка;
- Сальнике;
- Печени;
- Воротах селезенки;
- Двенадцатиперстной кишке.
С ростом инсулиномы инсулин бесконтрольно секретируется, и патология сочетается с гипогликемическим синдромом – с адренергическими и нейрогликопеническими признаками.
Поджелудочная железа – важный орган пищеварительной системы, крупнейшая железа в организме, благодаря которой происходит гормональный синтез. Одно из органических соединений, вырабатываемых эндокринной и пищеварительной железой – инсулин. Инсулиновое вещество требуется для полноценного здорового обмена веществ – метаболизма.
Причины развития аномалии
Точные причины образования инсулиномы до сих пор неизвестны. Ученые выдвигают гипотезы, что на появление опухоли влияют:
- Наследственность;
- Наличие пагубных привычек (злоупотребление алкоголем, табакокурение);
- Внешние негативные факторы;
- Адаптационные нарушения;
- Неправильное питание;
- Облучение радиацией.

Согласно другим предположениям медиков, проводящих исследования, инсулинома образуется у людей с хроническими заболеваниями желудочно-кишечного тракта. Более того, в отличие от мужчин женщины чаще подвержены развитию аномалии. Помимо болезней ЖКТ новообразование может появиться вследствие нижеперечисленных факторов:
- Длительное голодание, придерживание строгой диеты с последующим истощением организма;
- Синдром нарушенного углеводного всасывания;
- Воспалительный процесс на толстом или тонком кишечнике хронической либо острой стадии;
- Радикальная операция по иссечению части желудка;
- Гепатотоксическое поражение;
- Сахар в моче (“невинная” глюкозурия);
- Невротическая анорексия – нервные и психические сбои в организме, приводящие к отказу от пищи;
- Недостаточная выработка гормонов щитовидной железы;
- Хроническая надпочечниковая недостаточность (гипокортицизм);
- Частое и стремительное понижение сахара в крови;
- Бесконтрольный прием антидиабетических (гипогликемизирующих) средств;
- Недостаточность гипофизарных функций.

Ученые считают, что чаще всего инсулинома поджелудочной железы – вторичная патология, которая не передается по наследству, а развивается на протяжение жизни.
Симптомы инсулиномы поджелудочной железы
Причины развития заболевания у людей часто схожи, но симптомы различаются в зависимости от уровня гормональной активности опухоли. Человеческий организм по-разному реагирует на понижение сахара в крови (гипогликемию) и повышение уровня инсулина. Негативнее всего сниженная концентрация глюкозы воздействует на головной мозг, ведь орган не может делать глюкозных запасов и не умеет преобразовывать жирные кислоты в энергетический источник.
Первый признак присутствия инсулиномы в организме человека – гипогликемический синдром. Гипогликемии свойственны ремиссия и рецидивы. Обратим внимание на таблицу, в которой представлена симптоматика во время покоя и обострения.
Гипогликемия в состоянии покоя Рецидив гипогликемии
- Постоянное чувство голода;
- Излишняя масса тела;
- Нарушение обмена веществ. • обострение наблюдается утром;
- При длительном воздержании от еды – в ночное время суток.

Инсулинома отрицательно воздействует на эндокринную систему и ЦНС.
Со стороны ЦНС заметны следующие симптомы:
- Мигрень;
- Эйфория;
- Мышечная слабость;
- Расстройства сознания;
- Немотивированное агрессивное состояние;
- Галлюцинации.
Признаки гормональных расстройств такие:
- Дрожь;
- Боязнь без причины;
- Ледяной пот;
- Тахикардия.
Часто на ранней стадии инсулинома поджелудочной железы отличается бессимптомным течением. Однако с ростом новообразования появляются характерные симптомы гипогликемии:
- Слабость, упадок сил (астения);
- Хроническая усталость;
- Необоснованное чувство страха, тревожное ощущение;
- Сильная головная боль (миалгия);
- Постоянное чувство голода;
- Повышенное потоотделение (гипергидроз);
- Учащенное сердцебиение.
Клиническая картина присутствия инсулиномы может быть двух видов:
- Явная;
- Скрытая.
При скрытой форме больной не имеет возможности своевременно принимать пищу, что чревато невозможностью ликвидации проявлений гипогликемии.

Вследствие падения концентрации глюкозы в крови человек иногда ведет себя неадекватно, что характеризуется следующими симптомами:
- Обильное слюноотделение;
- Повышенное потоотделение по всему телу или на отдельных участках;
- Двоение в глазах (диплопия);
- Неконтролируемые вспышки агрессии;
- Появление галлюцинаций;
- Спутанность сознания.
Если не купировать гипогликемический приступ посредством утоления голода, глюкозный уровень снижается дальше, и наблюдается дополнительная симптоматика:
- Усиление мышечного напряжения;
- Эпилептические припадки с последующим коматозным состоянием;
- Речевая бессвязность;

- Агрессивность, эйфория;
- Расширение зрачков (мидриаз);
- Одышка, учащенное дыхание (тахипноэ);
- Усиленное биение сердца.
В моменты между приступами у больного фиксируются миалгические приступы, ухудшение зрительного восприятия, памяти, появляется апатия.
Приступы патологии купируются внутривенным введением 40 % глюкозы.
Диагностика инсулиномы
Часто из-за неясных симптомов – спутанности сознания, галлюцинаций и дополнительных психических проявлений инсулиному путают с другими болезнями. Иногда ставят такие неправильные диагнозы как эпилепсия, кровоизлияние, психоз, путают даже с сахарным диабетом.
Чтобы исключить опухоль, опытный доктор проводит лабораторные тесты и основывается на зрительной диагностике, применяет инструментальные методы обследования и берет функциональные пробы.
Лабораторная диагностика охватывает:
- Общий анализ крови;
- Биохимия;
- Глюкозотолерантный анализ;
- Определение группы крови и резус-фактора;
- Общий анализ мочи, показатели сахара и ацетона в урине;
- Изотопный иммунологический анализ – для выявления инсулинового содержания.

В рамках стационарного лечения больному рекомендуется сделать флюорографию и ЭКГ.
Для выявления инсулиномы применяется провокационная проба с голоданием, которая провоцирует у пациента приступы гипогликемии. Ощущение голода приводит к снижению сахара в крови и развитию нервно-психических проявлений. Подобный приступ врачи купируют вливанием глюкозы и дают больному сладкую пищу – кусочек сахара, конфету, шоколадку.
Наличие недуга также выявляется вливанием экзогенного инсулина. Глюкозные показатели в крови больного на низком уровне, однако повышается содержание С-пептидов. После инъекции у человека повышается уровень своего (эндогенного) инсулина. В этой ситуации инсулиновая концентрация превышает глюкозную, что свидетельствует о развитии аномалии.
Если провокационные пробы оказались нерезультативными, пациенту рекомендуется пройти следующие виды диагностических мероприятий:
- УЗ-исследование забрюшинной полости и поджелудочной железы;
- Магнитно-резонансная томография брюшины;
- Церебральная ангиография;
- Лапароскопическое обследование поджелудочной железы;
- Оценка уровня проинсулина;
- Панкреатосцинтиграфия;
- Интраоперационное ультразвуковое обследование – для точного выявления локализации новообразования.

Диагностирование должно проводиться только опытными специалистами, ведь существует риск неправильной диагностики и неверной дифференциации со следующими аномалиями:
- Алкогольная или лекарственная гипогликемия;
- Надпочечниковая и гипофизарная недостаточность;
- Рак надпочечников;
- Галактоземия – нарушение обмена углеводов в организме;
- Демпинг-синдром (ускоренное перемещение содержимого желудка в кишечник без надлежащего переваривания).
Лечение инсулиномы
Исходя из особенностей развития инсулиномы, формы патологии и степени запущенности лечение может быть:
- Консервативное;
- Радикальное.
Однако медикаментозная терапия не устраняет источник заболевания и не может привести к полному выздоровлению пациента, поэтому предпочтение отдается хирургическому методу.
Операция по удалению инсулиномы
Хирургическое вмешательство – единственный способ ликвидации опухоли. Оперативный метод заключается в том, что изначально очаг заболевания определяется, а затем удаляется. Для операции необходимо точно определить местонахождение опухоли, а также размеры и количество поврежденных участков поджелудочной железы.
– единственный способ ликвидации опухоли. Оперативный метод заключается в том, что изначально очаг заболевания определяется, а затем удаляется. Для операции необходимо точно определить местонахождение опухоли, а также размеры и количество поврежденных участков поджелудочной железы.
Чаще всего инсулинома локализуется на поверхности органа. Новообразование отличается четкими краями, поэтому легко поддается иссечению. Иногда небольшие образования имеют нетипичную структуру, поэтому не обнаруживаются во время операции.
В таком случае операцию переносят на более поздний срок, когда параметры новообразования увеличатся. Период ожидания операции сопровождается медикаментозной терапией – в качестве предупреждения развития гипогликемии и тяжелого поражения ЦНС.
Выздоровление после хирургического вмешательства происходит у 50 % больных. Однако у некоторых пациентов случаются рецидивы, поэтому необходимо прислушиваться к собственному организму, обращать внимание на первые патологические симптомы и как можно быстрее обращаться к врачу. Ранняя диагностика аномалии увеличивает шансы на успешное излечивание от заболевания.
Успешность операции зависит от уровня сахара в крови пациента – важно, чтобы концентрация глюкозы нормализовалась. Однако хирургическое вмешательство чаще всего влечет за собой негативные последствия в виде таких заболеваний как панкреонекроз или панкреатит, что делает человека зависимым от медикаментов.
Более того, сложность операции в том, что поджелудочная железа находится близко с жизненно важными органами и в случае врачебной ошибки возможна инвалидность, или пациент обречен на летальный исход. В зависимости от состояния пациента, степени выраженности симптомов, локализации и параметров, новообразование удаляется такими методиками как:
- Энуклеация;
- Лапароскопия;
- Дистальная резекция.

Выбор хирургического способа осуществляется исключительно хирургом.
Медикаментозное лечение
Консервативное лечение применяется в следующих случаях:
- Отказ больного от хирургического вмешательства;
- Повышенный риск летального исхода;
- Появление метастаз;
- Наличие тяжелых соматических признаков;
- Безуспешные попытки удаления новообразования.
Терапия включает в себя:
- Прием препаратов, способствующих повышению гликемического уровня;
- Внутривенное введение глюкозы;
- Химиотерапия.
Важная составляющая терапевтического лечения – диета с повышенным содержанием сахара. Больному следует также придерживаться дробного питания, богатого углеводами.

Источник

