Институт лечения болезней суставов
Операция по замене коленного сустава: показания, виды протезов, реабилитация

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Содержание статьи:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- Показания и противопоказания к данному вмешательству
- Как проводят эндопротезирование?
- Виды протезов
- Послеоперационный период
- Какие осложнения могут возникнуть?
- Примерные цены
Замена коленного сустава (эндопротезирование) – ортопедическая операция, при которой полностью или частично удаляют поврежденные суставные структуры с последующей их заменой искусственными аналогами (протезами). Операцию проводят при выраженных поражениях (разрушениях) в костно-хрящевой ткани коленного сустава и стойких нарушениях его функций, когда другие способы лечения – уже не помогают.

Как и большинство оперативных вмешательств, эндопротезирование сустава колена имеет свои преимущества и недостатки:
(если таблица видна не полностью – листайте ее вправо)
Операцию проводит хирург-ортопед, и он же назначает комплекс реабилитационных мероприятий. У большинства пациентов функции колена восстанавливаются полностью, и люди возвращаются к привычному для них образу жизни.
Замена коленного сустава не имеет срочных показаний и всегда проводится в плановом порядке. В целом операции по замене всех крупных суставов похожи: они имеют практически одинаковые показания и противопоказания и схожи по своей сути.
Протезирование колена – технически сложная операция (например, тазобедренный сустав, который также часто протезируют, имеет более простое строение). Восстановление функций колена также будет более длительным, чем при эндопротезировании других суставов, ведь на него приходится основная нагрузка массы почти всего тела.
Далее из статьи вы узнаете: при каких заболеваниях назначают операцию эндопротезирования, как ее проводят, и что включает в себя реабилитация.
Показания и противопоказания для замены коленного сустава
К настолько сильным поражениям сустава, при которых понадобится эндопротезирование, могут привести следующие болезни:
(если таблица видна не полностью – листайте ее вправо)
Как проводят эндопротезирование коленного сустава?
Замену пораженного коленного сустава проводят при неэффективности консервативных методов лечения по строгим показаниям. Возможна частичная замена суставных структур протезом (однополюсное эндопротезирование – то есть установка протеза только с одной части сустава) или полная их замена (тотальное эндопротезирование).


Перед операцией обязательно проводят рентгенологическое исследование, артроскопию, назначают общеклинические обследования органов и систем.
Операция по замене сустава может быть первичной (проводится впервые) или ревизионной (осуществляется при развитии осложнений или вследствие износа эндопротеза).
Техника оперативного вмешательства
Операция по замене коленного сустава осуществляется под общей анестезией или эпидуральной (когда лекарственные препараты вводят в эпидуральное пространство позвоночника) и длится в среднем около 2 часов.
Врачи выполняют следующие восемь этапов вмешательства:
Виды протезов
Протезы изготавливают из различных материалов: керамики, сплавов металлов (титана, никеля, стали) или пластика. Чаще всего замену проводят комбинированным эндопротезом (из металла и пластика). Выбор типа протеза зависит от тяжести патологического процесса, возраста и пола пациента, цены конструкции. Возможно индивидуальное изготовление эндопротеза для больного.
Искусственный коленный сустав может быть любой модификации: скользящим, ротационным, шарнирным. Для женщин изготавливают специальные протезы, учитывая анатомические особенности женского коленного сустава (он имеет более узкую форму и лучшую подвижность).
Послеоперационный период
После операции пациента направляют в отделении интенсивного лечения, в котором он находится первые сутки, затем его переводят в отделение ортопедии и травматологии. Больному проводят обезболивающую, антибактериальную терапию и симптоматическое лечение.
На второй день врач разрешает присаживаться в кровати и делать минимальные физические упражнения для возобновления работы мышц оперированной конечности (упражнения крайне важны для профилактики возможных осложнений).
На 3–4 день больному можно осторожно вставать с кровати, при этом основная нагрузка должна идти на здоровую ногу (для этого используют костыли или специальные ходунки).
Послеоперационные швы врач снимает на 7–10 сутки и выписывает больного из отделения на амбулаторное лечение и реабилитацию.
Видео без звука, на котором схематично показана процедура полного эндопротезирования:
Реабилитационные мероприятия
Назначение правильных реабилитационных мероприятий и их соблюдение больным значительно ускоряют восстановительный период. После протезирования восстановление суставных функций длится от 3 до 6 месяцев.
Реабилитация включает в себя:
- лечебную гимнастику,
- массаж,
- физиотерапевтические процедуры,
- прием обезболивающих препаратов при необходимости,
- организацию полноценного питания и прием витаминных комплексов с минералами.
При успешном оперативном вмешательстве и выполнении врачебных рекомендаций по реабилитации искусственный коленный сустав прослужит от 10 до 15 лет. После операции надо обязательно исключить тяжёлые физические нагрузки, стараться избегать травм, запрещено заниматься футболом, бегом, баскетболом.
Видео по теме «замена коленного сустава»:
Какие осложнения могут возникнуть?
Замена эндопротезом коленного сустава может привести к серьёзным осложнениям:
Но в большинстве случаев эндопротезирование коленного сустава проходит успешно, и осложнения не возникают.
Примерные цены
Замену коленного сустава успешно делают во многих странах Европы. Примерная стоимость такой операции приведена в таблице (цены на июль 2016 года):
(если таблица видна не полностью – листайте ее вправо)
Автор: Светлана Дергачева
Структура

Московский центр – предприятие с несколькими отделениями.
Отделение поликлиники
В поликлинике организован прием больных, проводятся консультации пациентов по вопросам, касающимся заболеваний суставов, к числу которых относятся кривошея и артрит, патологии позвоночника (спондилоартроз и спондилоартрит). Институт травматологии и ортопедии консультирует пациентов с системными моноартикулярными поражениями, а также первичными болезнями мягких околосуставных тканей, иными патологиями, связанными с сердечными заболеваниями – эндокард, нейротрофическая артропатия Шарко и др.
Для получения требуемой консультации, больной, запланировав выезд в главный центр, обязан иметь при себе выписку истории болезни от столичного лечебно-профилактического учреждения. Еще понадобится амбулаторная карта, в которой отражены результаты клинических исследований крови и мочи, ТМСМ, ЭЭГ. Также требуется иметь при себе медицинский полис, обеспечивающий страхование в Московской области, и паспорт. Учтите: телефонная запись на консультации не выполняется.
Специализированное отделение ревматологического стационара
Это лечебный центр, оборудованный для одновременного приема 45 пациентов. Стационар открылся еще в далеком 1955 году, сегодня отделением руководит Марья Анатольевна Серпухова. В отделе трудятся ведущие ревматологи страны и опытные медсестры. Помещение в отделение происходит после предварительной консультации в поликлинике. Решение по госпитализации рассматривает только специальная комиссия, в состав которой отобраны работники отделения.
Отделение ревматологии
Это заведение организует осмотр и лечение болезней, поражающих суставы и позвоночник – гиперчувствительный ангиит, ревматоиды, остеохондропатии,аутоиммунные заболевания, проблема Гоше, серотронегативный латеральный эпикондилит и др. Одновременно выполняется терапия системных проблем соединительной ткани: болезнь Брутона, системный мениск, дерматомиозиты, деформирующий остеоартрози др.. Если присутствуют показания, пациентов направляют в загородное отделение «Лунево» имени Н.И.Пирогова ГК поликлиники №1, в столичные центры науки либо Десятую гор больницу.
Иммунохимическая лаборатория
В центре расположена иммунохимическая лаборатория, где определяют степень развития ревматозных проблем, проводят дифференцирующую диагностику. С этой целью используются:
- современные методики исследования антител к кардиолипину;
- флюорография;
- антинуклеарные процессы;
- иммуноглобулиниды;
- специальные иммунные циркуляционные комплексы;
- различные генетические маркеры (HL-АВ27);
- серомукоиды;
- антинуклеарные факторы;
- дисфракции;
- мочевидные антитела к стрептолизину;
- антитела к хламидиям.
Кабинет функциональной диагностики
Это отделение выполняет:
- исследования сердечно-сосудистой системы с применением ВЭМ;
- спирометрию;
- спирографию с использованием различных медикаментозных проб и добавок;
- ТМС;
- ЭЭГ;
- Доплер;
- триплексную и дуплексную УЗ диагностику суставов;
- организует мониторинг на основе велоэрганомии, реоэнцефалографии;
- мониторинг АД.
Источник
- Причины и основные симптомы
- Система лечебных процедур
- Научно-исследовательские институты
С возрастом появляется много заболеваний, и одной из таких возрастных болезней можно назвать артроз. После 50-60 лет люди страдают из-за болей в суставах вследствие изменений в хрящевых прослойках. Зачастую слышен хруст и ощущается боль, движения становятся ограниченными. Все больше молодых людей начинает страдать от артроза, а ведь это очень серьезное заболевание. Спасти пациента от инвалидности может только своевременное обращение к специалисту-ревматологу.
Заболевание остеоартрозом практически неизлечимо, но пациент может научиться правильному алгоритму действий, для того чтобы выдрессировать свой организм и избавиться от болей. По словам завотделения артрологии НИИ травматологии и ортопедии города Астаны, артроз может появиться от большого количества причин, таких как сидячий образ жизни, отсутствие физических нагрузок или, наоборот, чрезмерные физические нагрузки, травмы, плоскостопие и др. Что характерно, артрозом в большей степени страдает женская половина населения, потому что заболевание передается по материнской линии. Любая клиника, которая занимается ревматологическими заболеваниями, может принять и обследовать пациента. Обращаться нужно незамедлительно, иначе придется применять хирургическое вмешательство, а это зачастую приводит к инвалидности.
Причины и основные симптомы

При артрозе поражается сустав хряща, он истончается, а кость, находящаяся рядом с ним, обнажается. Заболевание ведет к костным разрастаниям и нарушениям их поверхностей. От болезни артроза может страдать как один сустав, так и несколько. Больной чувствует боли в суставах, ощущает их деформацию. Становится трудно и больно ходить, ограничивается амплитуда движений.
Болезнь бывает 2 видов: первичная и вторичная. Первичная стадия заболевания артрозом характеризуется узелковым артрозом кистевых суставов. На данном этапе заболевания еще не совсем ясно, что вызвало такую реакцию организма, но зачастую причиной становится нарушение обмена веществ тканей хряща на генетическом уровне. Вторичная стадия развития болезни появляется после чрезмерных физических нагрузок или же после получения травмы суставного хряща.
Возможные причины чрезмерной нагрузки:
- избыточный вес;
- укорочение одной из конечностей;
- форма голени (Х или О-образная).
Возможные причины повреждения суставного хряща:
- получение травмы;
- подагра, гипотиреоз;
- болезнь Кашина-Бека;
- хроническое воспалительное заболевание суставов.
В основном болеют женщины 45-50 лет. У них болезнь формируется в виде пораженных заболеванием кистевых суставов (так называемые боковые «узелки» пальцевых суставов), стоповых, тазобедренных и коленных. Любой специалист-ревматолог, кроме основного лечения медикаментозным способом, назначит лечебную гимнастику, диету, лечение в санатории, плавание, ходьбу и снижение веса.
Стоматология — это также место локализации артроза, но уже в суставах челюсти. С утра у пациента может быть шум при движениях челюстью, тугоподвижность, которая к середине дня проходит. Сопровождается этот вид артроза болями в ушах, челюстях, жевательных мышцах, в горле, небе, плече и даже языке. Для выявления заболевания и постановки диагноза необходим специалист. В артрозе стоматологического характера обязательной является рентгенограмма зубов.
Система лечебных процедур
Когда человек страдает от артроза, первое, что приходит ему в голову, — нагреть места локализации болей, суставные хрящи. Категорически нельзя так делать: можно только усугубить ситуацию. Не злоупотреблять нетрадиционными и народными методами лечения, а при пораженных суставах колен и тазобедренной области запрещено делать гимнастические упражнения в положении стоя, делать приседания и другого рода нагрузки в стоячем и лежачем положении.

Специалист на начальной стадии заболевания назначит прием препарата кальция, хондропротекторы и сосудистые препараты, что приведет к улучшению состояния костной и хрящевой ткани и кровоснабжения соответственно. Пациент будет направлен на прохождение большого количества физиотерапевтических процедур, массаж и лечебную физкультуру. Есть и новый действенный метод ввода в пораженный хрящ специальной синовиальной жидкости (эндопротеза), но воспользоваться методом разрешено далеко не всем пациентам. Самое главное — это вовремя обратиться к специалистам НИИ травматологии и пройти соответствующие исследования для полного диагностирования заболевания и построения схемы дальнейшего лечения.
Научно-исследовательские институты
НИИ — это учреждение, не зависящее ни от кого, которое занимается исследованиями и разработками в сфере науки и медицины. Научный характер институтов можно объяснить необходимостью поиска решений для большого количества медицинских задач, способов бороться с неизлечимыми болезнями. Еще в советское время начали массово открывать научно-исследовательские институты и центры при министерствах и учебных заведениях.
В Москве есть Научно-исследовательский институт скорой помощи имени Н.В. Склифосовского, который предоставляет абсолютно бесплатные услуги по оказанию экстренной медпомощи населению. Что касается лечения артроза, одним из лучших медицинских заведений считается Российский НИИ травматологии и ортопедии имени Р.Р. Вредена. Это первое учреждение такого профиля во всей РФ, в нем работает стационар в 2 режимах (экстренный и плановый). Клиника может осуществить большое количество диагностических исследований, здесь есть специалист по оказанию лечения остеоартрозов суставов и остеохондроза позвоночника, ложных суставов длинных трубчатых костей, посттравматических контрактур суставов и прочего.
Обязательно перед лечением болезней консультируйтесь с врачом. Это поможет учесть индивидуальную переносимость, подтвердить диагноз, убедиться в правильности лечения и исключить негативные взаимодействия препаратов. Если вы используете рецепты без консультации с врачом, то это полностью на ваш страх и риск. Вся информация на сайте представлена для ознакомительных целей и не является лечебным пособием. Вся ответственность за применение лежит на вас.
Источник
Ревматоидный артрит (РА) — иммуновоспалительное ревматическое заболевание неизвестной этиологии. Характеризуется не только развитием хронического эрозивного артрита периферических суставов, но и системным поражением внутренних органов, таких как сердце, почки, легкие, сосуды и др. Несвоевременная диагностика РА приводит к ранней инвалидности и сокращению продолжительности жизни пациентов. РА является частым и одним из наиболее тяжелых иммуновоспалительных заболеваний человека. Соотношение среди заболевших женщин и мужчин – 3:1.
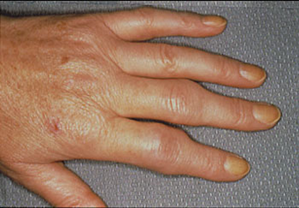
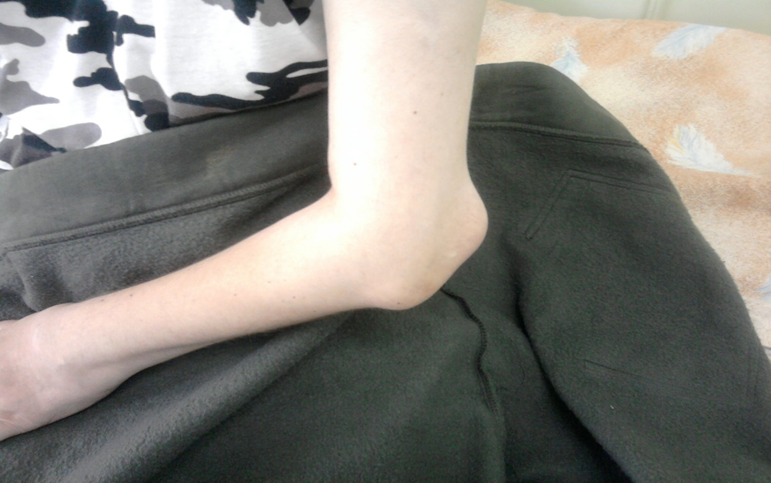
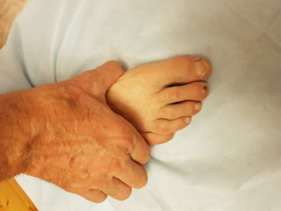
Симптомы
Ранние симптомы заболевания, которые помогут Вам заподозрить развитие РА:
- Утренняя скованность в суставах более 30-60 минут.
- Боль в суставах, болезненность суставов при пальпации и движении.
- Припухлости мягких тканей в области суставов и сухожилий.
Воспаление суставов проявляется болью, припухлостью и ограничением движений в них. Особенно ярко эти симптомы проявляются утром, после сна. Многие заболевшие жалуются на «утреннюю скованность» в суставах. «Визитной карточкой» ревматоидного артрита считается поражение суставов кистей и стоп, хотя начинаться заболевание может с развития воспаления практически в любом суставе. Боль при рукопожатии (положительный тест поперечного сжатия кисти), невозможность полностью сжать кисть в кулак являются типичными проявлениями воспаления в суставах кистей и служат тревожным сигналом, свидетельствующим о необходимости обращения к ревматологу в ближайшее время.
Диагностика
Правильно и своевременно поставить диагноз, оценить тяжесть заболевания и его прогноз (активность воспаления, функция и деструкция суставов, иммунологические показатели) – задача врача-ревматолога!!! В нашем институте Вы сможете провести подробное обследование с применением иммунологических и инструментальных методов, направленных на раннюю диагностику ревматоидного артрита: рентгенографическое исследование суставов кистей и стоп, магнитно-резонансную томография суставов (которая позволяет выявить изменения еще не видимые на рентгенограммах), ультразвуковое исследование суставов, иммунологический анализ крови (РФ и АЦЦП — которые являются основными диагностическими лабораторными биомаркерами РА), определение СОЭ и СРБ — биомаркеров воспалительного процесса.
Если вовремя поставить диагноз и назначить современное лечение, то болезнь можно контролировать. Люди с таким диагнозом могут жить совершенно нормальной жизнью, работать, завести семью, детей.
Очень важным является своевременное выявление факторов риска неблагоприятного прогноза течения РА:
Наличие у больного АЦЦП и РФ.
Высокая воспалительная активность (высокие показатели СОЭ и СРБ, число припухших и болезненных суставов).
Ранние структурные изменения (выявление эрозий при рентгенологическом исследовании суставов в первые 6 месяцев от начала заболевания).
Наличие тяжелой сопутствующей патологии.
Лечение
Доказанными принципами успешного лечения РА («Лечение до достижения цели») являются:
- немедленное начало активной терапии после установления диагноза;
- активное ведение больного, тщательный контроль врачом-ревматологом его состояния (1 раз в 3-6 месяцев);
- своевременный подбор новой схемы терапии при недостаточной эффективности предыдущей.
В настоящее время врач-ревматолог располагает широким арсеналом высокоэффективных и относительно безопасных лекарственных средств, используемых для лечения РА. Терапия синтетическими базисными противоревматическими препаратами (метотрексат, лефлуномид, сульфасалазин) должна начинаться, как только врачом-ревматологом устанавливается диагноз РА.
Основными целями лечения РА являются:
купирование симптомов заболевания, достижение клинико-лабораторной ремиссии или как минимум низкой активности болезни;
торможение прогрессирования структурных изменений в суставах и соответствующих функциональных нарушений;
улучшение качества жизни больных, сохранение трудоспособности;
предупреждение кардиоваскулярных заболеваний;
предупреждение развития АА-амилоидоза, который приводит к хронической почечной недостаточности.
При недостаточной эффективности БПВТ (сохранение умеренной/высокой активности заболевания), или плохой переносимости БПВТ рекомендовано назначение генно-инженерных биологических препаратов (ГИБП). В нашем учреждении работает государственная система оказания высокотехнологичной медицинской помощи (ВМП), которая позволяет получить лечение новейшими лекарственными препаратами.
Лаборатория ранних артритов специализируется на ранней диагностике и лечении больных с воспалительными заболеваниями периферических суставов, в первую очередь, ревматоидным артритом.
Диагностикой и лечением ревматоидного артрита в ФГБНУ НИИР им. В.А. Насоновой занимаются ведущие специалисты в этой области:
Авдеева Анастасия Сергеевна, к.м.н.
Гриднева Галина Игоревна, к.м.н.
Дыдыкина Ирина Степановна, к.м.н.
Касумова Камаля Авязовна, к.м.н.
Муравьев Юрий Владимирович, д.м.н.
Погожева Елена Юрьевна, к.м.н.
Стребкова Екатерина Александровна, к.м.н.
Шубин Сергей Васильевич, к.м.н.
Запишитесь на приём к специалисту по телефонам: +7 495 109-29-10; +7 495 109-39-99
Источник