Хондропатия коленного сустава симптомы и лечение
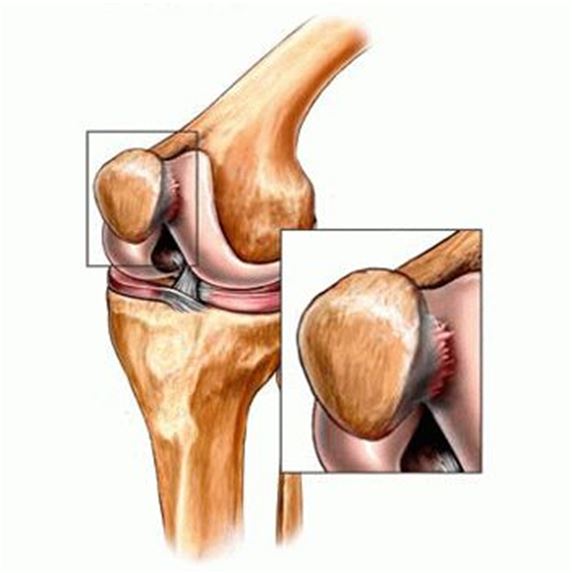
Хондропатия коленного сустава это необратимый, патологический процесс, который происходит в надколеннике.
Особенности
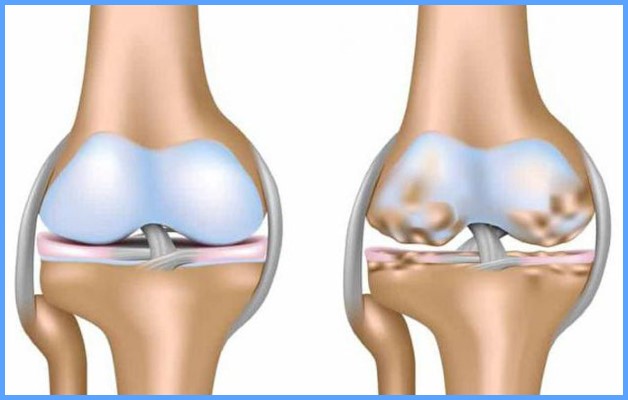
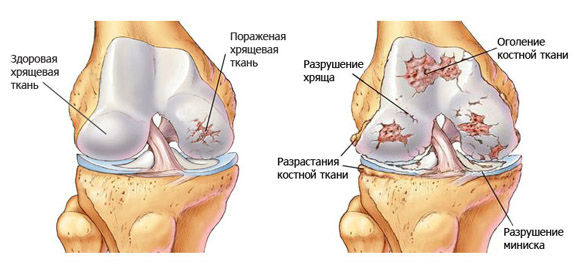
Характеризуется стиранием, изнашиванием хрящей. Воспалительный процесс происходит постепенно, появляется щель размером до 1 см. Со временем хрящ стирается полностью и оголяется кость. Возникает сильная боль, особенно при приседании, движении по лестнице вверх, вниз. Это связано с большими нагрузками на нижние конечности.
В основном болезнь настигает людей определенных профессий: спортсмены, танцоры и людей пожилого возраста. А также болезнь имеет распространение среди детей и подростков в силу того, что их скелет только формируется и больше подвержен негативным влияниям. Возникает в результате усиленных нагрузок.
Причины
В настоящее время причины хондропатии точно установить невозможно. Это заболевание может предаваться по наследству. Причины хондропатии следующие:
- Полученные травмы.
- Нагрузка на суставы у спортсменов.
- Плохое кровоснабжение и питание хрящей сустава.
- Ношение неудобной обуви.
- Возрастные изменения хрящевой ткани.
- Профессиональная деятельность, связанная с повышенными физическими нагрузками.
- Врожденные патологии в формировании скелета.
- Наследственность.
Рост заболевания можно предупредить при соблюдении определенных мер профилактики.
Чем это опасно
В начальной стадии заболевания образуется припухлость тканей на бугристой поверхности колена. Если своевременно не начать лечение заболевание прогрессирует.
Дальше происходит ограничение в двигательной деятельности сустава. Возникают сильные боли в разной области колена при простых движениях, таких как ходьба, приседания, спуск и подъем по лестнице. В запущенных случаях происходит полное стирание хрящевой ткани, невозможность движения приводит к инвалидности.
Симптомы
Патологические изменения коленного сустава происходят постепенно. По мере истончения хрящевой ткани симптомы усиливаются. Вот основный из них:
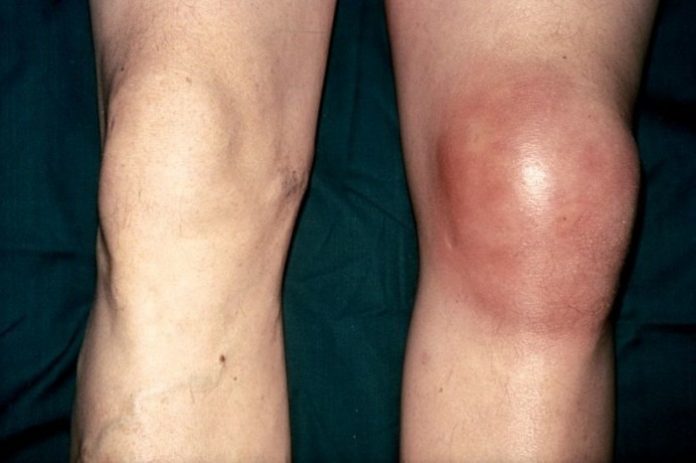
- Припухлость колена.
- Болевой синдром, нарастающий при физических нагрузках, при ходьбе.
- Ограничение движений, сопровождающееся хрустом.
- Воспаление и повышение температуры в области отека.
- Болезненность при надавливании на колено.
- Скопление жидкости в полости сустава.

При возникновении первых симптомов рекомендуется посетить врача травматолога или ортопеда.
Диагностика
Для того чтобы установить диагноз врач назначает необходимое обследование:
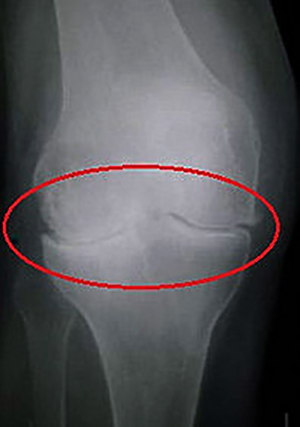
- Самое первое — это рентген. Позволяет увидеть состояние костей. При этом хрящевую ткань не видит.
- УЗИ коленного сустава. Показывает есть ли патология хрящевой ткани, поражение связок, мягких тканей, жидкость в суставных полостях.
- Компьютерная томография. Дает более полную картину состояния костных и хрящевых тканей. Снимки происходят под определенным углом в разной проекции. После обработки компьютером получается трехмерное изображение какого-либо органа.
- Магнитно-резонансная томография. В отличие от КТ специализация МРТ мягкие ткани, костные структуры не видит. Она дает полную картину о состоянии мышц суставов и хрящей, используется для обнаружения межпозвоночных грыж, повреждения связок и т.п.
- На основании результатов обследования врач ортопед поставит диагноз. От правильной постановки диагноза, зависит успех вашего лечения.
Лечение
Хондропатия коленного сустава требует принятия неотложных мер и грамотного, комплексного лечения, для восстановления утраченных функций.
Консервативное лечение
Применяется при небольшой степени поражения хряща. Заключается в приеме необходимых препаратов, наложение бандажа для того чтобы обеспечить покой больной конечности. Назначают следующие препараты:
- Нестероидные противовоспалительные средства.
- Анальгетики.
- Хондропротекторы.
- Гормональные препараты.
- Хирургическое лечение или операция. Проводится в запущенных случаях, когда консервативное лечение не дает результата. Для закрепления результата после хирургического вмешательства назначают физиопроцедуры, массаж и лечебную гимнастику.
Народные средства
Наряду с традиционной медициной используют народные средства. Эффективным считается применение ванночек, примочек с эфирными маслами:
- Эвкалипта.
- Календулы.
- Зверобоя.
- Компресс из листьев лопуха.
Все виды терапии необходимо проводить только под строгим контролем специалиста, ни в коем случае нельзя заниматься самолечением. Не давать нагрузку на ногу до полного выздоровления.
Профилактика
Для предупреждения данного заболевания надо придерживаться некоторых правил:
- Чрезмерно не нагружать сустав во время тренировок.
- Использовать удобную ортопедическую обувь.
- Людям, имеющим избыточную массу тела, нормализовать свой вес во избежание излишней нагрузки на сустав.
- Правильно питаться.
- Носить бандаж, который поможет избежать нагрузки на колено.
- Чередовать физические нагрузки с отдыхом.
- Совершать пешие прогулки, заниматься плаванием.
- При появлении боли в колене и других симптомов своевременно обращаться к врачу.
Соблюдение этих простых рекомендаций позволит вам избежать развития данного недуга.
Последствия и осложнения
Как и всякое заболевание хондропатия при несвоевременном обращении за медицинской помощью дает свои осложнения. Вот как они проявляются:
- Ограничение двигательной деятельности коленного сустава или полное обездвиживание, что ведет к инвалидности.
- Воспалительные процессы в суставных сумках.
- Атрофия мышц ноги.
- При несвоевременном лечении болезнь переходит в более серьезные заболевания, гонартроз и коксартроз.
При вовремя проведенном диагностировании и лечении результат, как правило, положительный. Большую роль в лечении играет хирургическое вмешательство.
Чтобы не допустить рецидива после лечения нужно ежедневно уделять время для занятий специальными упражнениями. Хондропатия коленного сустава это очень серьезное и опасное заболевание, которое требует немедленного обращения к специалисту.
Источник
Хондропатия коленного сустава.
Хондропатией коленного сустава называется патология, развивающаяся из-за нарушения питания хрящевых и костных тканей и их дальнейшего асептического некроза. Существует несколько видов этого заболевания, но причины их возникновения пока окончательно не выяснены. Клинически хондропатия колена проявляется суставными болями, усиливающимися при ходьбе, ограничением движений. Лечение чаще консервативное, но при тяжелом течении патологии пациентам показано хирургическое вмешательство.
Описание заболевания
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРОЗА существует…» Читать далее…
Хондропатия начинает развиваться в детском или подростковом возрасте, поражая трубчатые кости ног, хрящевые ткани. Для нее характерно доброкачественное хроническое течение. Патология хорошо поддается лечению, редко становится причиной осложнений со стороны опорно-двигательной системы.
Деструктивные изменения в колене возникают из-за нарушения процессов метаболизма на фоне ухудшения кровообращения. Возникает дефицит питательных веществ, что приводит к разрушению той части кости, которая подвергается наибольшим статическим и динамическим нагрузкам. Деструктивный процесс протекает в несколько этапов:
- в течение нескольких месяцев происходит постепенное омертвение костных тканей, проявляющееся в слабой болезненности при сгибании или разгибании колена;
- около полугода кость как бы «проседает», а ее балки (структурные элементы кости) смещаются относительно друг друга, провоцируя уменьшение высоты эпифиза и увеличение суставной щели;
- на протяжении нескольких месяцев или лет омертвевшие участки кости рассасываются, а на их местах формируются грануляционные ткани, остеокласты, что становится причиной уменьшения высоты кости;
- в течения 5-18 месяцев происходит восстановление формы и структуры кости.
Всего хондропатия длится около 3 лет. Но только в редких случаях происходит полноценная регенерация костных тканей при отсутствии медицинской помощи — обычно выявляется более или менее выраженная остаточная деформация. А при своевременном диагностировании патологии и проведении лечения удается полностью восстановить кость, формирующую коленный сустав.
Основные виды
Чаще всего коленные суставы поражаются болезнью Осгуда-Шлаттера и хондропатией надколенника. От вида патологии зависит не только выраженность клинических проявлений, но и терапевтическая тактика. Несмотря на схожесть патогенеза, заболевания разнятся длительностью течения и локализацией поврежденных участков кости.
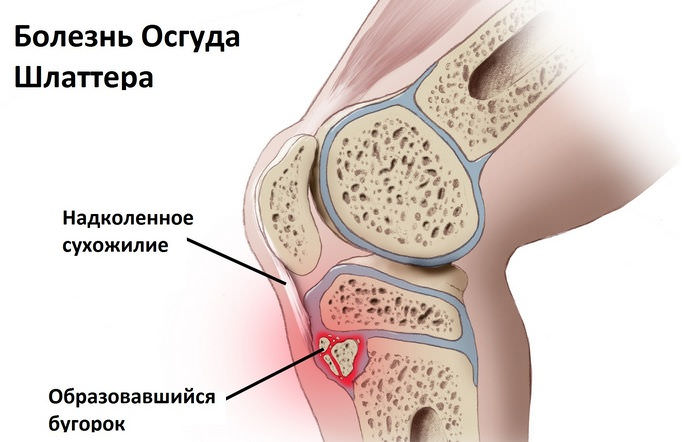
Болезнь Осгуда-Шлаттера
Это хондропатия бугристости большеберцовой кости, которая развивается у детей 12-15 лет, преимущественно у мальчиков. На начальном этапе патологии в области колена наблюдается небольшая припухлость. Затем ребенок ощущает боль, усиливающуюся при движении, особенно при подъеме или спуске по лестнице. Она возникает также при опоре на колено, сгибании или разгибании сустава. Но в целом коленное сочленение функционирует нормально, не происходит какого-либо ограничения движений. Болезнь Осгуда-Шлаттера хорошо поддается консервативному лечению, проходит без последствий.
Хондропатия надколенника
Заболевание также чаще всего диагностируется у мальчиков 10-14 лет. Хондропатия надколенника развивается в области крепления сухожилий к коленной чашечке, препятствуя поступлению питательных веществ из синовиальной жидкости к хрящевым тканям. Ведущие симптомы патологии — спонтанные боли, выраженность которых повышается при движении или при пальпации коленной чашечки. Если в полости сустава накапливается выпот, то кожа над ним разглаживается, краснеет, становится горячей на ощупь. Длительность течения этого вида хондропатии — несколько месяцев. Интенсивность болевого синдрома постепенно снижается, а затем происходит полное восстановление поврежденных структур.
Причины патологии
Этиология хондропатии коленного сустава не установлена. Наиболее часто заболевание диагностируется у подростков мужского пола, активно занимающихся спортом. Поэтому травматологи предполагают, что толчком к развитию хондропатии становятся избыточные физические нагрузки на пока еще окончательно не сформировавшиеся костные и хрящевые ткани, связочно-сухожильный аппарат. Патология возникает далеко не у всех детей, посещающих спортивные тренировки. Врачи выделяют несколько факторов, провоцирующих поражение коленного сустава:
- повышение и снижение функциональной активности гипофиза, щитовидной железы, надпочечников;
- метаболические расстройства;
- нарушение кровообращения в области колена;
- недостаток в питании микроэлементов, водо- или жирорастворимых витаминов;
- длительное нахождение на ногах.
Выдвигаются версии о генетической предрасположенности к развитию хондропатии, но пока доказательной базы у таких теорий нет.
Симптоматика болезни
У каждого вида хондропатии колена есть свои специфические признаки, часто помогающие диагностировать патологию при первом посещении врача. Но существуют общие клинические проявления, схожие с симптомами многих заболеваний опорно-двигательного аппарата:
- хруст, щелчки, потрескивание при сгибании или разгибании колена;
- отечность, гиперемия из-за переполнения кровью сосудов, повышение местной температуры;
- дискомфортные ощущения, а затем болезненность при движении.
Подросток начинает заметно прихрамывать, старается не делать полный упор на стопу, чтобы минимизировать боль. Также возможно ослабление мышц с дальнейшей атрофией, укорочение ноги на несколько сантиметров. При накоплении экссудата в полости сустава и развитии воспалительного процесса происходит ухудшение самочувствия, вплоть до диспепсических расстройств. Изменяется психоэмоциональное состояние больного. Он становится вялым, апатичным, сонливым или, наоборот, раздражительным, вспыльчивым.
Методы диагностики
Диагноз выставляется на основании жалоб пациентов, анамнеза, результатов внешнего осмотра, инструментальных исследований. Обязательно назначаются общеклинические анализы крови и мочи для оценки состояния здоровья. Проводится ряд функциональных тестов, позволяющих определить объем движений в коленном суставе, мышечную силу. Наиболее информативны такие инструментальные исследования:
- рентгенография. На полученных изображениях хорошо заметно уменьшение высоты кости, чередование темных и светлых фрагментов в области пораженных костных тканей, изменение размеров суставной щели;
- МРТ или КТ. С помощью томографии выявляются повреждения соединительнотканных структур, деструкция гиалинового хряща, оценивается кровообращение в области колена.
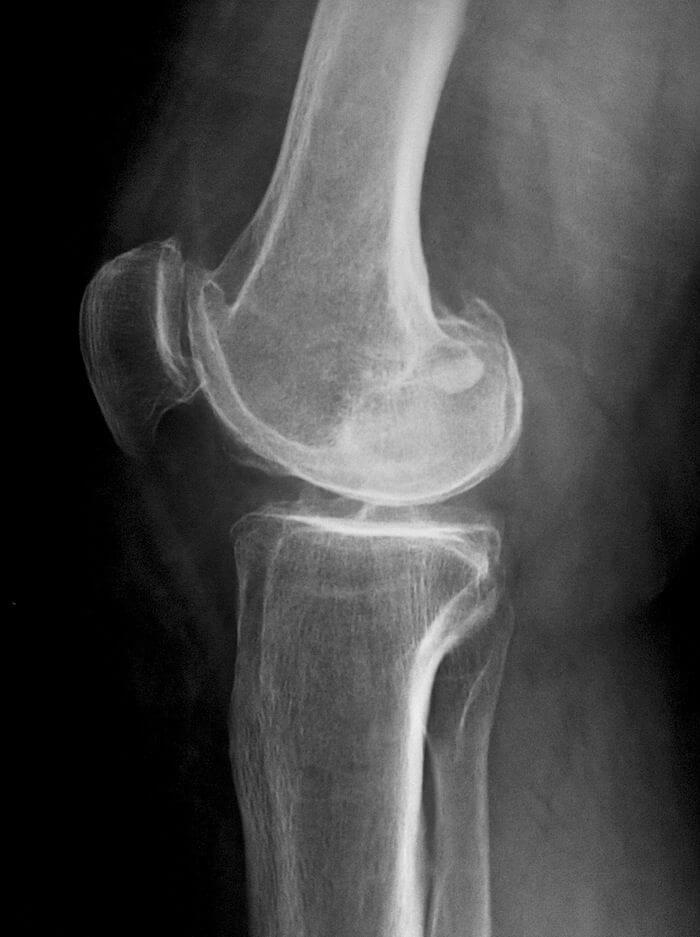
На начальном этапе развития хондропатии используется УЗИ. При необходимости к диагностированию могут привлекаться врачи узких специализаций — невролог, эндокринолог, ортопед.
Эффективные способы лечения
Хондропатия коленного сустава хорошо поддается консервативной терапии. Хирургическое вмешательство показано обычно при развившихся осложнениях, например, сильной деформации кости. Пациентам рекомендовано ношение ортезов, фиксирующих суставных структуры, предупреждающие их смещение или повреждение. В некоторых случаях может быть наложена гипсовая лангетка.
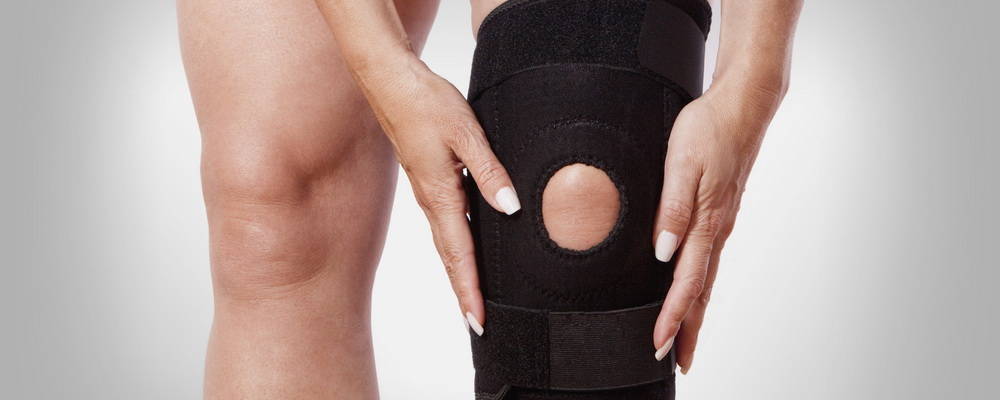
Ортез на коленный сустав.
Медикаментозная терапия
Для устранения болей пациентам назначаются нестероидные противовоспалительные средства. При хондропатии колена они выражены несильно, поэтому используются препараты в форме таблеток, мазей — Нимесулид, Целекоксиб, Кеторол, Фастум, Вольтарен. Так как патология в большинстве случаев поражает детей и подростков, то врач рассчитывает суточные и разовые дозировки с учетом возраста, веса, перечисленных в аннотации противопоказаний.
| Препараты, применяемые для лечения хондропатии коленного сустава | Наименования лекарственных средств | Терапевтическое действие препаратов |
| Системные хондропротекторы | Терафлекс, Структум, Артра, Хондроксид, Алфлутоп, Дона, Хондрогард | Хондропротекторы частично восстанавливают поврежденные хрящевые и костные ткани, улучшают состояние связочно-сухожильного аппарата |
| Препараты с витаминами группы B | Комбилипен, Мильгамма, Нейробион, Нейромультивит, Пентовит | Лекарственные средства усиливают кровоток и улучшают работу нервно-мышечной и сердечно-сосудистой систем |
| Сбалансированные комплексы витаминов и микроэлементов | Мультивит, Витрум, Мультитабс, Центрум, Семевит, Супрадин, Компливит | Препараты оказывают общеукрепляющее, тонизирующее действие, восполняют запасы биоактивных веществ, улучшают работу всех систем жизнедеятельности |

Физиотерапия
Боли в коленном суставе слабой и средней выраженности, характерные для хондропатий, можно устранить проведением физиотерапевтических процедур. Оздоравливающие мероприятия также стимулируют кровоснабжение хрящей и костей, предупреждают распространение патологического процесса на здоровые ткани. Особенно хорошо зарекомендовали себя в терапии хондропатий следующие физиопроцедуры:
- УВЧ-терапия;
- магнитотерапия;
- лазеротерапия;
- ударно-волновая терапия;
- гальванические токи.
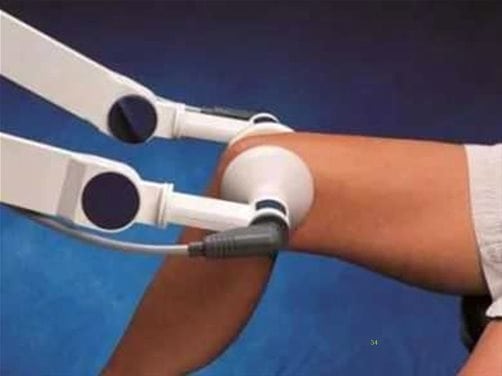
Сеанс УВЧ.
Практикуется наложение на колено аппликаций с озокеритом или парафином. Под воздействием тепла ускоряются регенерация поврежденных структур, выведение шлаков, токсинов, вредных солей. На этапе реабилитации применяется электрофорез или ультрафонофорез с хондропротекторами, витаминами группы B, раствором хлорида кальция.
Лечебная физкультура
Так как именно активные спортивные тренировки часто приводят к развитию хондропатий, то врачи рекомендуют пациентам снизить физические нагрузки. Во время терапии следует предпочесть плавание, лечебную физкультуру, гимнастику. Ежедневные занятия помогают укрепить мышечно-сухожильный аппарат колена, не подвергая нагрузкам кости и хрящи.
Допускается выполнение изометрических упражнений для сохранения силовых показателей и мышечной массы. Врачи ЛФК после изучения результатов диагностики нередко позволяют тренировки со штангой или гантелями, но не в положении стоя. А вот пробежки находятся под категорическим запретом. Впоследствии после окончательного выздоровления подросток может вернуться к бегу, футболу, баскетболу.
Хирургическое лечение
Неэффективность консервативной терапии на протяжении нескольких месяцев становится показанием для хирургического вмешательства. Артроскопические операции, проведенные малоинвазивным способом, позволяют восстановить разрушенные кости и хрящи, избежав при этом сильного повреждения соединительнотканных структур. Хирург вводит инструменты через небольшие проколы или надрезы кожи над коленом. Манипуляции осуществляются миниатюрными артроскопическими инструментами, а ход операции визуализируется на мониторе.
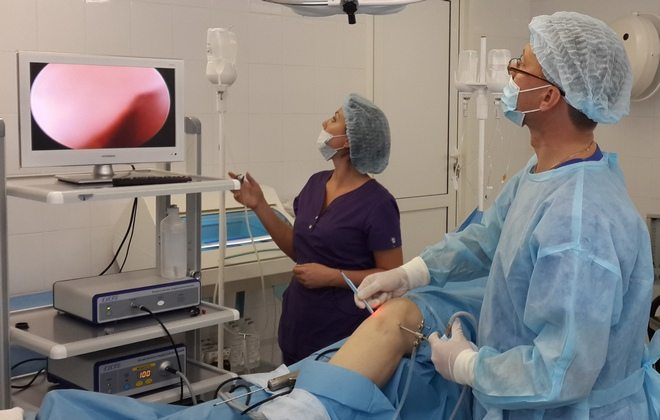
После хирургического малоинвазивного вмешательства пациент ненадолго остается в отделении под присмотром медицинского персонала. Спустя несколько дней он выписывается для дальнейшей реабилитации. На этапе восстановления показаны массажные, физиотерапевтические процедуры, ЛФК.
Народные средства
Средства, изготовленные по рецептам народной медицины, в терапии хондропатий использовать нецелесообразно. Во-первых, они не содержат ингредиентов, способных предотвратить деформацию хрящевых и костных тканей. Во-вторых, народные средства содержат компоненты, часто провоцирующие развитие местных или системных аллергических реакций. В-третьих, большинство лекарственных растений запрещено использовать в лечении детей и подростков.
Когда необходимо обратиться к врачу
Если комплексная терапия начинается на начальной стадии любой хондропатии, то она длится недолго и всегда приводит к полному выздоровлению пациента. Поэтому необходимо обратиться к врачу за медицинской помощью при первых признаках поражения коленного сустава.
Родителям следует насторожиться при участившихся жалобах ребенка на боль после спортивной тренировки или продолжительной ходьбы. Сигналом для обращения к врачу становятся также отечность колена, покраснение кожи, даже легкое прихрамывание.
Возможные последствия, прогноз
При отсутствии лечения хрящевые и костные структуры колена восстанавливаются, но нередко наблюдается их деформация. Впоследствии это может стать причиной развития остеоартроза — прогрессирующего дистрофического изменения сустава, с трудом поддающегося консервативной терапии, приводящего к инвалидизации. При своевременно проведенной терапии прогноз на полное выздоровление благоприятный.
Меры профилактики
Так как причины развития хондропатии пока не установлены, то нет каких-либо специфических мер для ее профилактики. Врачи рекомендуют избегать травмоопасных ситуаций, чрезмерных физических нагрузок, не находиться длительное время на ногах. Из рациона нужно исключить жареные, копченые, жирные продукты. В ежедневном меню должны присутствовать свежие овощи и фрукты, постное мясо, творог, кефир, варенец. Это позволит нормализовать массу тела, восполнить запасы витаминов и микроэлементов.
Похожие статьи
Как забыть о болях в суставах и артрозе?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от АРТРОЗА существует! Читать далее >>>
загрузка…
Источник