Хондрокальциноз коленного сустава лечение

Хондрокальциноз – это хроническое заболевание, характеризующееся воспалительным поражением суставов вследствие депонирования в них пирофосфата кальция. Клинически может протекать как бессимптомно, так и с проявлениями острого моноартрита или незначительными болями в суставах. Диагноз ставится на основании симптоматики, анамнеза, обнаружения в синовиальной жидкости кристаллов пирофосфата кальция при поляризационной микроскопии, данных рентгенографии и ультразвукового исследования суставов. Лечение заключается в применении нестероидных противовоспалительных средств (НПВС), колхицина, внутрисуставного введения глюкокортикостероидов. При необходимости выполняется эндопротезирование.
Общие сведения
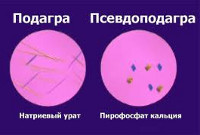
Хондрокальциноз — (пирофосфатная артропатия, псевдоподагра) – хроническое ревматологическое заболевание, которое относится к группе микрокристаллических артритов. Данная патология характеризуется отложением пирофосфатных кальциевых депозитов в суставных хрящах и периартикулярных тканях (связках, сухожилиях, суставных сумках), что приводит к их воспалению и дегенерации. Хондрокальциноз считается «болезнью пожилых» и встречается у 30-40% людей старше 70 лет. Точные данные о распространенности среди лиц молодого возраста отсутствуют. Псевдоподагре свойственна имитация симптомов других ревматологических патологий. Острая форма в виде моноартрита чаще наблюдается у мужчин. Артропатия по типу остеоартроза специфична для женского пола.
Хондрокальциноз
Причины
Существует несколько причин развития хондрокальциноза, однако чаще всего точно определить этиологический фактор не удается. Факторами риска являются пожилой возраст и травмы суставов в анамнезе. Состояния, способные вызвать сдвиги в метаболизме пирофосфата кальция следующие:
- Наследственная предрасположенность. В ходе генетических исследований у части пациентов обнаруживается мутация гена ANKH (локус 5p15.2), кодирующего белок, который транспортирует внутриклеточный неорганический пирофосфат. В результате генетического дефекта происходит накопление соединения в суставной ткани. Наследование гена осуществляется по аутосомно-доминантному типу.
- Заболевания. Метаболические и эндокринные патологии, нарушающие обмен пирофосфата кальция, включают гемохроматоз, гиперпаратиреоз, гепатолентикулярную дегенерацию (болезнь Вильсона-Коновалова). Также имеется ассоциация хондрокальциноза с алкаптонурией, гипомагниемией, дефицитом щелочной фосфатазы.
- Медикаменты. Некоторые лекарственные средства вызывают кальциевый дисметаболизм, который может привести к хондрокальцинозу. К таким лекарствам относятся гормоны щитовидной железы и диуретики. Отложение неорганического пирофосфата также возникает при длительном парентеральном введении препаратов железа и кальция.
Патогенез
Основным патогенетическим механизмом при хондрокальцинозе является образование и накопление в хрящах суставов кристаллов неорганического пирофосфата кальция. Под влиянием различных факторов (генетического дефекта, заболеваний, приема лекарственных средств) повышается активность ферментов группы нуклеозидтрифосфат-пирофосфогидролазы, которые катализируют реакции образования пирофосфата путем гидролиза аденозинтрифосфата. Переход кристаллов в синовиальную жидкость провоцирует развитие синовита. Дальнейшее отложение пирофосфатных кристаллов приводит к деградации суставного хряща, фиброзу синовиальной оболочки и кальцификации периартикулярных тканей (сухожилий, связок, апоневроза). Патологоанатомически обнаруживается отечность синовиальной оболочки, ее инфильтрация макрофагами, лимфоцитами и гигантскими многоядерными клетками, гипертрофия и апоптоз хондроцитов. Также характерны пролиферация синовиоцитов, эрозии хрящевой ткани и фрагментация поверхностного слоя хряща.
Классификация
По клиническому течению различают псевдоподагру, псевдоостеоартроз, псевдоревматоидный артрит, имитирующие симптоматику других болезней суставов. Также описаны единичные случаи псевдонейропатического хондрокальциноза, напоминающего сустав Шарко при сахарном диабете. По этиологическому фактору выделяют следующие формы:
- Семейная (наследственная). Заболевание обусловлено генетической мутацией. Чаще развивается у молодых пациентов (30-40 лет). Самая тяжелая форма патологии, приводящая к инвалидности.
- Первичная (идиопатическая). Наиболее распространенный вид хондрокальциноза с неясной причиной. Основной контингент больных – пожилые люди.
- Вторичная. Возникает при различных заболеваниях, а также при приеме лекарственных препаратов, нарушающих обмен кальция и неорганического пирофосфата.
Симптомы хондрокальциноза
Клиническая картина пирофосфатной артропатии разнообразна. В ряде случаев заболевание протекает полностью асимптомно. Могут поражаться любые суставы, однако излюбленная локализация – коленные и лучезапястные суставы. Наиболее редкие локализации отложения пирофосфата кальция – шейный отдел позвоночника, лобковый симфиз, височно-нижнечелюстной сустав. Острый моноартрит (псевдоподагра) развивается у 25% пациентов. Приступы чаще происходят в весеннее время. Появляется сильная острая боль в суставе, отечность, покраснение кожи над суставом, затруднение и болезненность движений. Кожа на ощупь горячая. Интенсивность боли нарастает в течение 24-36 часов, затем медленно ослабевает в течение недели. Может вовлекаться первый плюснефаланговый сустав, что значительно затрудняет дифференциальную диагностику с подагрой. Отличительные признаки хондрокальциноза от подагры – отсутствие лихорадки и специфических тофусов (узлов) на коже. Вне приступа пациента ничего не беспокоит.
Примерно у половины пациентов наблюдаются симптомы, напоминающие остеоартроз – умеренные симметричные ноющие боли в крупных суставах, усиливающиеся при движении и ослабевающие в покое, остеофиты (узелки Бушара и Гебердена) на дистальных межфаланговых суставах, имеющие размер от рисового зерна до горошины. При поражении менисков коленных суставов возникает О-образное искривление нижних конечностей. 5% больных страдают псевдоревматоидным артритом, характеризующимся болью и припухлостью в пястно-фаланговых суставах с утренней скованностью.
Осложнения
Хондрокальциноз является доброкачественным заболеванием с минимальным количеством осложнений. Формирование выраженной деформации или грубых контрактур суставов, нарушающих их функции, происходит лишь при наследственной форме. Основную проблему представляют патологические состояния, которые послужили фоном для развития артропатии. К ним относятся поражение печени и центральной нервной системы при болезни Вильсона-Коновалова, кальцификация сосудов и почечных канальцев при гиперпаратиреозе, сердечно-сосудистые катастрофы при гемохроматозе.
Диагностика
Курацией пациентов с хондрокальцинозом занимаются ревматологи. При постановке диагноза учитываются клиническая картина, семейный анамнез, давность болезни, наличие сопутствующих заболеваний, прием лекарственных препаратов. Для подтверждения диагноза проводятся следующие методы исследования:
- Анализы крови. Специфические изменения отсутствуют. При псевдоревматоидной форме иногда выявляются маркеры воспаления – лейкоцитоз, увеличение скорости оседания эритроцитов, С-реактивного белка и ревматоидного фактора. Для исключения заболеваний, ассоциированных с хондрокальцинозом, определяют уровень железа, ионизированного кальция, меди, паратиреоидного гормона.
- Инструментальные методы. При рентгенографии суставов отмечается специфический для хондрокальциноза рентгенологический признак – кальциноз гиалинового суставного хряща, который представлен в виде узкой тени, повторяющей контур суставной поверхности. Также наблюдаются сужение суставной щели, наличие склероза субхондральной кости, субхондральные кисты, кальцификация сухожилий и связок. УЗИ суставов более чувствительно, что дает возможность идентифицировать кальциевые депозиты меньшего размера, которые выглядят как гиперэхогенные пятна в области гиалинового хряща.
- Анализ синовиальной жидкости. Решающий тест, позволяющий достоверно установить диагноз. Жидкость прозрачная, вязкая, содержит небольшое количество лейкоцитов. При помощи поляризационной микроскопии с использованием компенсатора обнаруживаются моноклинные или триклинные кристаллы пирофосфата кальция, имеющие ромбовидную форму и голубое свечение.
Острые приступы хондрокальциноза следует в первую очередь дифференцировать с подагрическим артритом. Также его необходимо отличать от других ревматологических заболеваний, протекающих со сходной симптоматикой – ревматоидного артрита, инфекционного артрита. В дифференциальной диагностике принимают участие ортопеды и хирурги.
Лечение хондрокальциноза
Строгих показаний для госпитализации при данном заболевании нет. Лечение может проводиться как в амбулаторных условиях, так и в стационаре. Этиотропной терапии не существует. Немедикаментозные методы воздействия сводятся к холодовым аппликациям, бальнеопроцедурам, разгрузке пораженного сустава и выполнению специальных физических упражнений для укрепления мышц, стабилизирующих сустав. При вторичной форме заболевания требуется отмена причинных лекарственных препаратов и лечение основного заболевания (гиперпаратиреоза, гемохроматоза, гепатолентикулярной дегенерации).
Для снятия болевого синдрома используют ненаркотические анальгетики (диклофенак, напроксен, лорноксикам). Учитывая потребность пациентов в длительном приеме НПВС, необходимо дополнительное назначение ингибиторов протонной помпы (омепразол, пантопразол) для профилактики развития НПВС-индуцированных гастропатий. При острых псевдоподагрических приступах эффективно сочетание НПВС с колхицином. С противовоспалительной целью применяются внутрисуставные инъекции глюкокортикостероидов (триамцинолон, бетаметазон). При выраженных дегенеративных изменениях в суставах выполняется хирургическое вмешательство (эндопротезирование).
Прогноз и профилактика
Хондрокальциноз в подавляющем большинстве случаев имеет благоприятный прогноз. Выраженные деформации и грубые контрактуры суставов, приводящие к нарушениям их функций, происходят редко и в основном при генетической форме патологии. При отмене лекарственных средств, вызывающих развитие пирофосфатной артропатии, быстро наступает регресс симптомов без каких-либо остаточных явлений. Специфических методов профилактики не разработано. Для предотвращения прогрессирования заболевания следует проводить лечение патологий, которые ассоциированы с хондрокальцинозом.
Источник
Метаболические нарушения генетической природы приводят к отложению солей кальция на костных поверхностях суставов, что вызывает воспаление. Лечение хондрокальциноза колен проводится только симптоматическое. Используются медикаменты с противовоспалительной и анальгетической активностью, а также методы физиотерапии.

Происхождение и механизм развития патологии
Оседание на суставных поверхностях кальциевых солей происходит при нарушении метаболизма Са в тканях подвижного сочленения. Часто подобное явление имеет наследственный характер, однако иногда врачам не удается выявить причину. Во время синтеза составных структур хряща, пирофосфат кальция образуется как побочный продукт, и быстро разрушается специальным ферментом. При угнетении этого фермента либо из-за повышенного продуцирования солей кальция, их кристаллы постепенно накапливаются в суставной полости. При травмах, операциях, инфекциях, соли попадают в синовиальную жидкость сумки сустава, вызывая реакцию иммунной системы. Обилие воспалительных медиаторов и свободных радикалов приводит к постепенной деструкции суставного хряща, появлению рубцов. Хондрокальцинозу чаще подвержены пожилые люди и лица с генетической предрасположенностью и недугами, поражающими обмен веществ. Из-за схожести по симптомам с подагрическим артритом, хондрокальциноз называют псевдоподагрой. Болезнь могут спровоцировать такие патологии и состояния, как:
- диабет;
- сбои в обмене железа;
- замедление функций щитовидной железы;
- повышенный уровень окиси феррума (железа) в крови;
- гиперфункция паращитовидных желез;
- анемия;
- недостаточность функций почек;
- кровоизлияния в суставную полость при гемофилии;
- артропатия Шарко;
- амилоидоз;
- дефицит в крови магния.
Хондрокальциноз характерен отложением солей кальция, а при подагре накапливаются мочекислые соединения.
Вернуться к оглавлению
Разновидности недуга
 Генетический фактор является причиной семейной формой болезни.
Генетический фактор является причиной семейной формой болезни.
Определение вида заболевания позволяет предусмотреть особенности течения и подобрать подходящую тактику проведения терапии. Каждая из клинических разновидностей патологии характерна небольшими отличиями в симптоматике. Хондрокальциноз классифицируют по этиологическому фактору и клинической картине.
| Виды | Разделение на типы | Особенности |
| Этиология | Идиопатический | Не выявлена причина |
| Семейный | Генетический фактор | |
| Вторичный | Развивается на фоне обменных и суставных болезней | |
| Клиническая картина | Псевдоподагра | Поражает крупные костные соединения |
| Псевдоревматический артрит | Хронический процесс, деформирует мелкие суставы | |
| Деструктивный хондрокальциноз | Тяжелое течение с поражением нескольких сочленений | |
| Латентный | Бессимптомная | |
| Антипатический | Вялое течение, симптомы скудные |
Вернуться к оглавлению
Симптомы обызвествления коленного сустава
 Для патологии характерна остря боль в сочленении в момент касания к нему.
Для патологии характерна остря боль в сочленении в момент касания к нему.
Процесс отложения кальция в подвижных сочленениях постепенный, поэтому заболевание длительное время не проявляет себя. Бессимптомная латентная форма часто не беспокоит человека и обнаруживается только во время медицинского обследования. Симптоматика определяется видом заболевания. Болезнь может протекать в затяжном виде с постоянными слабоинтенсивными признаками либо в хронической форме с длительными ремиссиями. Продолжительность острого состояния при хондрокальцинозе — 2—3 недели. Чаще наблюдается поражение крупных сочленений, реже — кистей рук, позвонков. Хондрокальциноз коленного сустава проявляется такими симптомами:
- острые болевые ощущения в суставе, которые усиливаются от прикосновения;
- умеренные либо сильные отеки;
- гиперемия и локальная гипертермия;
- ограниченная подвижность;
- скованность в утренние часы;
- подъем температуры тела;
- изменение формы колена.
Вернуться к оглавлению
Диагностика хондрокальциноза коленного сустава
Долгое время болезнь не проявляет себя, однако хрящ колена начинает разрушаться. Появившиеся симптомы похожи со многими дистрофическими недугами суставов. Для проведения диагностических мероприятий необходимо обращаться к ортопеду или ревматологу. Врач назначает такие процедуры:
 Чтобы обследовать больного, ему назначается проведение пункции сочленения.
Чтобы обследовать больного, ему назначается проведение пункции сочленения.
- общий и биохимический анализ крови;
- пункцию для сбора синовиальной смазки и ее исследования;
- биопсию хрящевой ткани;
- рентгенографию;
- УЗИ;
- КТ.
Диагностическую пункцию целесообразно проводить при остром состоянии, когда кристаллы соли попадают в суставную жидкость, а если яркие симптомы отсутствуют — показана биопсия.
Вернуться к оглавлению
Симптоматическое лечение
Специализированной терапии хондрокальциноза коленного сустава не существует. Заболевание поддается только симптоматическому лечению, цель которого — купировать боли, уменьшить воспаление и обеспечить больному суставу подвижность. Чтобы добиться положительного эффекта, используются следующие методы:
- Иммобилизация дефектного костного соединения с помощью накладывания на колено давящей повязки.
- Максимальное снижение нагрузки на больной сустав (использование костылей при ходьбе).
- Периодические пункции для эвакуации синовиальной жидкости.
- Внутрисуставные инъекции кортикостероидных средств в остром периоде.
- Холодные компрессы и примочки.
Во время ремиссии назначается профилактический курс малыми дозировками препарата «Колхицин». При хроническом протекании болезни для устранения постоянных болей и профилактики воспаления применяются НПВП — «Ацеклофенак», иммуносупрессоры «Метотрексат», «Гидроксихинолин». Редко назначаются кортикостроиды в низких дозах. Дополнить лечение медикаментами могут массаж и физиотерапия — электролечение, ультразвуковые процедуры, аппликации с грязями или парафином, радоновые и сероводородные ванны. Чтобы быстрее устранить воспаление, народная медицина рекомендует прием внутрь ромашкового отвара. Специальной диеты придерживаться не нужно, однако питание должно быть сбалансированным.
Источник
За последнее время, как в России, так и за рубежом, существенно выросла доля ревматологических недомоганий. Внимание врачей все больше привлекает заметно помолодевший хондрокальциноз коленного сустава. В научной литературе процесс накопления кристаллов пирофосфата кальция чаще встречается под названиями «пирофосфатная артропатия» и «псевдоподагра», которые намного точнее описывают симптоматику недуга.
Классификация хондрокальциноза
Хондрокальциноз по МКБ-10 относят к группе микрокристаллических артропатий неинфекционного характера и включают в раздел М 10. Распространенность патологии до конца не известна, поскольку множество случаев остаются без внимания.
В зависимости от причин, пирофосфатную артропатию подразделяют на три основные группы:
- Спорадическую (идиопатическую). Заболевание неясной этиологии, встречается у подавляющего большинства пациентов.
- Семейную. Форма имеет наследственный характер, диагностируется на основании анамнеза.
- Вторичную. Развивается на фоне некоторых патологий, связанных с нарушением обмена веществ.
Первые две разновидности хондрокальциноза плохо поддаются терапии. Возможно лишь симптоматическое лечение, направленное на облегчение состояния пациента — нельзя победить болезнь, не зная ее причин.
Генетическая разновидность артропатии характерна для ограниченных территорий. Встречается в некоторых областях Словакии, Франции, Германии, Голландии. Развивается на совершенно здоровых хрящах.
Примерно в 12% случаев недуг носит вторичный характер и может сочетаться с подагрой.
Клинические признаки
По клиническим признакам хондрокальциноз делят на:
- бессимптомный (латентный);
- псевдоподагру;
- псевдоартроз;
- псевдоревматоидный артрит.
Существуют и другие, менее распространенные клинические формы заболевания. Например, деформация одного крупного сустава, чаще коленного или поражение передних отрезков ребер.
Этиология заболевания
Причины хондрокальциноза до сих пор не установлены. Принято считать, что основную роль в развитии кальциноза играет нарушение метаболизма пирофосфатазы — фермента, непосредственно участвующего в расщеплении пирофосфата, а также наследственные аномалии структуры хряща.
Нередко соли фосфорнокислого кальция начинают откладываться уже после 40–45 лет. С возрастом процесс лишь нарастает, составляя 15% у пациентов 65–70 лет и достигая 45% у лиц старше 75 лет.
Механизм возникновения и развития
Принцип формирования хондрокальциноза довольно сложный. Объектом для депонирования кристаллогидрата становятся, в первую очередь, гиалиновое или волокнистое покрытие хряща либо периартикулярные ткани при относительно нормальной концентрации вещества в других структурах организма.
Пирофосфат образуется в результате синтеза сложных белков в клетках хрящевой ткани и в нормальном состоянии быстро поглощается пирофосфатазой. Предполагается, что при развитии известковой дистрофии либо активизируется появление фосфорнокислого кальция, либо ухудшается его расщепление. Из непеработанного вещества формируются кристаллы, которые и откладываются в синовии или на менисках.
Кроме того, существует предположение, что ингибиторами пирофосфатазы могут стать железо и медь, если их количество в организме превышает норму. Данные вещества и выступают в роли ядра кальцификатов.
Острый воспалительный процесс при хондрокальцинозе обусловлен вскрытием кальциевых депозитов и выходом кристаллов в синовий. Этому способствуют патологические процессы в организме или воздействие внешних факторов.
Кто находится в группе риска
Хондрокальциноз нередко развивается у больных с фиброзно-кистозным оститом, нарушением обмена железа, дефицитом магния и фосфатов в сыворотке крови, гепатолентикулярной дегенерацией. Эти недомогания вызывают расстройство обмена Ca и создают благоприятные условия для его кристаллизации в области суставов.
Недуг одинаково часто поражает мужчин и женщин, причем у молодых людей становится следствием генетических отклонений, а у пожилых — результатом сопутствующих болезней и дистрофических изменений в тканях хряща.
Спровоцировать хондрокальциноз могут следующие патологические состояния:
- сахарный диабет;
- длительный прием мочегонных препаратов;
- камни в почках;
- переливание цитратной крови;
- острая инфекция;
- заболевания щитовидной железы;
- тяжелые соматические патологии (инфаркт миокарда, инсульт).
В группу риска попадают и люди, перенесшие различные травмы сочленений либо оперативные вмешательства на них, а также имеющие родственников с подобным заболеванием.
Характерные симптомы
Хондрокальциноз чаще всего обнаруживается в коленных, локтевых, тазобедренных и лучезапястных суставах. Могут поражаться грудино-ключичные и височно-нижнечелюстные соединения.
Симптоматика кальциноза не специфична и часто напоминает признаки других суставных патологий. Однако основу недуга всегда составляет микрокристаллический артрит, которому присущи воспаление, приступообразность и повторение рецидивов с самопроизвольным разрешением.
Эти симптомы в той или иной степени свойственны всем разновидностям хондрокальциноза.
Объединим формы заболевания и типичные для каждой из них проявления в таблицу.
| Тип болезни | Клиническая картина |
| Латентный | Отложения солей пирофосфата кальция не сопровождается сколько-нибудь выраженной симптоматикой. Даже при существенном накоплении кристаллов, видимых на рентгене, болезнь протекает совершенно незаметно. |
| Псевдоподагра | Проявляется яркой приступообразностью, внезапностью начала и мучительными болями, напоминающими классическую подагру. Более чем в 50% поражает коленный сустав. Во время атаки может осложняться общее самочувствие, повышаться температура. В области сочленения наблюдается отек и покраснение кожи, ухудшение подвижности. |
| Псевдоартроз | Этот вариант недуга характеризуется синхронным поражением нескольких сочленений верхних и нижних конечностей. На фоне постоянной боли развиваются кратковременные атаки по типу псевдоподагры, появляются небольшие контрактуры, нарушается подвижность. |
| Псевдоревматический артрит | Возникает примерно у 5% пациентов. При этом наблюдается выраженная приступообразность, множественное поражение сочленений, утренняя скованность, боль и отек, ограничение подвижности. |
| Деструктивная форма | Чаще захватывает позвоночник и коленные суставы. Проявляется серьезными изменениями в ткани хряща. Мениски разволокнены, могут быть покрыты крупинками пирофосфата, местами сливающимися в сплошную массу. Гиалиновый покров слоится, в эрозиях и трещинах. На рентгене выявляются участки оголенной кости. |
Приведенные выше симптомы не всегда являются достоверным признаком хондрокальциноза. Подобная клиническая картина наблюдается и при других ревматологических нарушениях.
Как проводится диагностика заболевания
Пирофосфатную артропатию следует заподозрить в случае приступообразного течения артрита суставов у лиц старше 60 лет. Но поскольку симптоматика хондрокальциноза сходна с признаками других суставных нарушений, решающая роль отводится дополнительным методам исследования.
Для дифференциации недуга назначают:
- рентген;
- поляризационная микроскопия;
- анализ крови;
- МРТ и КТ;
- ультразвуковую эхографию;
- артроцентез.
При подозрении на пирофосфатную артропатию в первую очередь назначают рентген коленей (мениски) и лучезапястных сочленений, поскольку они кальцифицируются чаще всего.
Диагноз «хондрокальциноз» считается подтвержденным при обнаружении кристаллов пирофосфата в синовии. Для исключения вторичного характера поражения назначают тест на содержание фосфора, магния и кальция в крови.
Отличие подагры от псевдоподагры
Как следует из названия, заболевания очень похожи и имеют сходную симптоматику. Для облегчения дифференциации были созданы специальные критерии, помогающие отличить хондрокальциноз от истинной подагры. Приведем их в таблице.
| Основные клинические признаки | Подагра | Псевдоподагра |
| Причины и провоцирующие факторы | Неправильное питание, спиртное, стресс. | Не установлены. |
| Наличие гиперурикемии | Да | Нет |
| Преимущественное поражение суставов | Большой палец свода стопы | Коленный сустав |
| Характер изменений в сочленении | Присутствуют эрозии и изъявления, «синдром пробойника». Кальцификатов нет. | Отмечается обызвествление тканей хряща и периартикулярных структур. Присутствуют дегенеративные разрушения. |
| Кристаллы | Моноураты натрия в форме кристаллов-игл. | Пирофосфат кальция в виде палочкообразных структур. |
| Поражение внутренних органов | Почки и мочевыделительная система. | Нет |
| Пол | 95% мужчины. | Мужчины/женщины в пропорции 4:1. |
| Сезонность | Нет | Недуг обостряется весной. |
В отличие от настоящей подагры, первая атака при хондрокальцинозе регистрируется ближе к 60 годам. Исключение составляет семейная форма заболевания.
Методы традиционного лечения
Специфической терапии недуга не существует. Острый приступ локализуют эвакуацией синовия, внутрисуставным введением гормональных препаратов и приемом НПВС в средних и максимальных дозировках.
Среди комбинированных лекарств хорошо показал себя Амбене — медикамент, сочетающий мощь дексаметазона и активность фенилбутазона. Препарат позволяет быстро и эффективно купировать боль, снимает отек и восстанавливает трофику тканей.
При наличии противопоказаний к применению НПВС или затяжном характере приступа назначают внутрисуставные инъекции Преднизолона, Бетаметазона, Триамцинолона или Дипропионата. Процедура проводится один раз.
Колхицин как способ борьбы с хондрокальцнозом не получил широкого распространения из-за большого количества побочных явлений и недостаточной эффективности при хондрокальцинозе. Не подтвердилась действенность и препаратов магния, которые одно время использовали для внутрисуставного введения.
Лечение народными средствами
Избавиться от боли и отека во время приступа помогут рецепты нетрадиционной медицины. Для употребления внутрь рекомендуется приготовить отвар из корней лопуха. Чайную ложку измельченного и высушенного сырья кипятят 20 минут в стакане воды, остужают и принимают по 25 мл 3–4 раза в сутки.
Из свежих листьев лопуха можно сделать компресс, приложив их к больному месту нижней стороной и закрепив повязкой. А если из надземной части растения отжать сок и увлажнить в нем салфетку, получится отличная противовоспалительная примочка.
Народные целители при кальцификации суставов рекомендуют включать в схему лечения настои и отвары, приготовленные из корня одуванчика. Он считается природным хондропротектором и хорошо защищает ткани хряща от деформации. Для растительного снадобья понадобится 1 ч. л. сухого сырья и 250 мл воды. Смесь проваривают на тихом огне 5 минут, настаивают и принимают по 100 мл дважды в сутки.
Не менее полезной при хондрокальцинозе является лапчатка, из надземной части которой можно делать настой и пить его как обычный чай.
Профилактика заболевания
Специальных мер предупреждения хондрокальциноза не существует. Людям, находящимся в группе риска, важно следить за самочувствием, правильно питаться, отказаться от алкоголя и курения, больше двигаться. Рекомендуется употреблять витамин Д, можно в форме пищевых добавок.
Если проблемы с суставами уже существуют, их следует держать под контролем и регулярно проходить медицинский осмотр.
Ответы на вопросы
Сколько длится обострение при хондрокальцинозе?
Подобно уратной болезни, пирофосфатная артропатия проявляется приступами острого артрита, при этом выраженность болей всегда меньше, а продолжительность атаки больше.
Мучительная симптоматика может держаться от 2 недель до полутора месяцев, а потом в одночасье проходить. В межприступный период пациента беспокоят небольшие боли и припухлость сочленения. Со временем частота обострений увеличивается, они становятся дольше и мучительнее, в патологический процесс втягиваются все новые суставы.
Как правильно питаться при хондрокальцинозе?
Диета при этой болезни должна быть не только полноценной, но и лечебной. Из рациона следует исключить все продукты, содержащие кальций и фосфор:
- молоко и изделия из него — сыр, творог, сметану, кефир, йогурт;
- рыбу, мясо.
Рекомендуется ограничить потребление острых и копченых блюд, специй, сладостей, сдобной выпечки, алкоголя, дрожжевого теста, какао и шоколада.
Больному следует увеличить долю магния в пище. При нормальном соотношении кальция и магния кальцификаты быстро растворяются и выводятся организма, начинается активное усвоение Ca костями.
К продуктам с повышенным содержанием кальция относят: овсянку, пшено, горох, фасоль, гречку, различные орехи и семечки, морскую капусту.
Каков прогноз хондрокальциноза?
Исход каждого отдельного приступа можно назвать благоприятным, Но при долгосрочном течении болезни могут появиться проблемы с подвижностью сустава. Если кальцификация возникает на фоне других патологий, то характер известковой дистрофии будет полностью зависеть от развития основного недуга.
Заключение
Хондрокальциноз представляет собой известный, но недостаточно изученный недуг. Встреча с больным пирофосфатной артропатией требует от доктора глубоких знаний в ревматологии и умения интерпретировать выявляемые во время диагностики симптомы обызвествления. Лечение назначается исходя из принципов безопасности и разумной достаточности.
Источник


