Хирургическое лечение при раке молочной железы
Хирургическое лечение рака молочной железы и ее эффективность
Вероятно, ни в одной области медицины необходимость удаления тканей единым блоком не подвергалась такому сомнению, как при лечении рака молочной железы (РМЖ). С тех пор как в 1894 г. Halsted предложил данный метод лечения, который заключался в удалении большой грудной мышцы для более полного устранения опухоли, он претерпел множество изменений.
Стал популярным метод модифицированной радикальной мастэктомии, при котором удаляется вся молочная железа, но без большой грудной мышцы; это позволяет избежать деформации передней грудной стенки. Удаление подмышечных лимфоузлов также изменялось: от полного (I, II и III уровня с удалением малой грудной мышцы) до частичного (I и II уровня без удаления малой грудной мышцы).
В ретроспективных исследованиях показано, что продолжительность жизни не зависит от объема операции при сравнении радикальной мастэктомии по Холстеду с любым из модифицированных методов. По этой причине в 1979 г. на согласительной конференции NCI в качестве основного метода лечения был принят модифицированный подход.
Следующим вопросом было профилактическое удаление регионарных лимфоузлов. Учитывая, что при клиническом обследовании не всегда удастся выявить небольшие метастазы, на практике быстро получило распространение удаление подмышечных лимфоузлов, целью которого было не только устранение невыявленных метастазов, но и уничтожение возможного источника последующего метастазирования.
Handley впервые обнаружил, что рецидивы в подмышечных лимфоузлах после простой мастэктомии встречаются реже, чем можно было бы ожидать, учитывая частоту скрытых метастазов в этой области. Это означает, что какие-то метастазы уничтожаются иммунной системой организма.
В 1971 г. в рамках NSABP было начато исследование, которое должно было решить вопрос о необходимости профилактической резекции регионарных лимфоузлов. Больные с опухолями без поражения подмышечных лимфоузлов (1 клиническая стадия) были случайным образом разделены на группы: в одной проводилась радикальная мастэктомия, во второй — тотальная мастэктомия с ЛТ грудной стенки и регионарных лимфоузлов, в третьей — только тотальная мастэктомия.
Пациентки с поражением подмышечных лимфоузлов (II клиническая стадия) были случайным образом разделены на две группы: в одной проводилась радикальная мастэктомия, во второй — тотальная мастэктомия и ЛТ грудной стенки и всех путей лимфооттока от молочной железы. Если не удалены скрытые подмышечные метастазы и продолжается диссеминация, то прогноз при лечении только путем тотальной мастэктомии менее благоприятен.
Напротив, наличие у больных функционирующих лимфоузлов, улучшающих иммунитет, после тотальной мастэктомии должно способствовать более благоприятному прогнозу.

В течение 72 мес. наблюдали 1665 больных. Среди всех трех лечебных групп пациенток с I стадией рака молочной железы (РМЖ) отличий обнаружено не было. В целом у больных со II стадией РМЖ выживаемость была хуже, но отличий между двумя видами лечения выявлено не было. Только 60(16 %) из 365 пациенток, не прошедших профилактическое удаление подмышечных лимфоузлов, в дальнейшем (спустя 30 — 112 мес. после операции) подверглись данной процедуре в связи с прогрессированием заболевания.
При профилактическом удалении лимфоузлов метастазы в них обнаружены у 39 % пациенток. Более чем у половины больных, у которых предполагалось наличие метастазов в лимфоузлах, они не выявлены.
В 1985 г. Fisher и соавт. сообщили о такой же группе из 1665 женщин, период наблюдения за которыми составил в среднем 126 мес. Значимых отличий между группой больных с клиническими признаками метастазов в лимфоузлах, которыхлечили путем радикальной мастэктомии, и группой, в которой была проведена тотальная мастэктомия без удаления подмышечных лимфоузлов, но с регионарной ЛТ, не обнаружено. 10-летняя выживаемость в обеих группах составила около 38 %.
Использование сторожевого лимфоузла для оценки состояния лимфоузлов быстро становится стандартом медицинской помощи. Для определения первого (сторожевого) лимфоузла применяют инъекцию красителя или радиоактивного вещества, что в случае отсутствия в нем опухолевых клеток позволяет избежать полного иссечения подмышечных лимфоузлов.
После сообщения Moore в 1967 г. о частоте местных рецидивов, наблюдавшихся после частичной мастэктомии, полное удаление молочной железы стало обычной хирургической практикой. Проблема неполного удаления усугубляется наличием множества первичных очагов. Почти 50 % РМЖ развиваются более чем в одном квадранте, и этот показатель не снижается за счет раннего выявления. В более поздних исследованиях мастэктомии в меньшем объеме, чем тотальная, проводилась попытка выявить, может ли ЛТ молочной железы подавлять оставшиеся очаги опухолевого роста при удалении только первичного очага.
Очевидно, что такой подход не будет способствовать улучшению выживаемости или сохранению функции молочной железы, но может улучшить косметические результаты. Cancer Institute в Милане было проведено исследование методов лечения с сохранением молочной железы, в котором женщины с опухолями менее 2 см в диаметре и без пальпируемых подмышечных лимфоузлов были разделены на группы радикальной мастэктомии и широкой квадрантэктомии молочной железы с полным удалением подмышечных лимфоузлов с последующей ЛТ (50 Гр) молочной железы (дополнительно 10 Гр на ложе опухоли). Через 7 лет для анализа были доступны данные 701 больной.
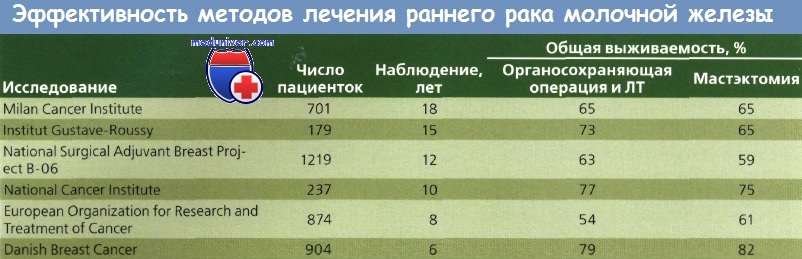
Не было обнаружено значительных различий в показателях распространения опухоли, выживаемости или продолжительности жизни до рецидива. Это исследование показало, что ЛТ высокими дозами способствует сохранению молочной железы у пациенток с локализованным РМЖ небольшого размера. Косметические результаты были удовлетворительными более чем у 70 % больных. В некоторых случаях наблюдалось появление отека руки и лучевого фиброза. До сих пор не определены долговременные канцерогенные эффекты ЛТ молочной железы.
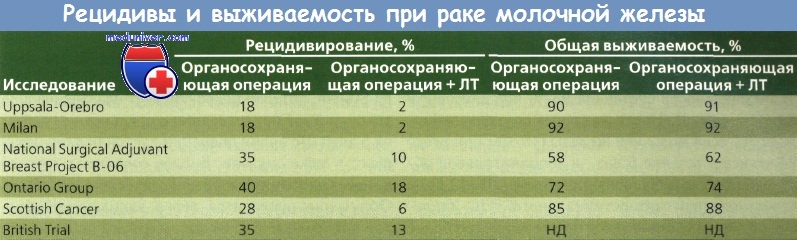
Другое исследование, проведенное Fisher и соавт. и NSABP, представляет результаты рандомизированного исследования, сравнивавшего тотальную мастэктомию и сегментарную мастэктомию с применением ЛТ и без него (I—II стадия РМЖ диаметром не более 4 см). При сегментарной резекции хирург удалял объем ткани, достаточный для уверенности в том, что края удаляемого препарата не содержали опухолевую ткань.
Женщины были путем рандомизации разделены на группы, в которых были проведены тотальная мастэктомия, только сегментарная мастэктомия или сегментарная мастэктомия в сочетании с последующей ЛТ. У всех больных были удалены подмышечные лимфоузлы, а при наличии метастазов в лимфоузлах — проведен курс XT. Расчеты с использованием таблиц дожития и данных 1843 женщин продемонстрировали, что лечение с помощью сегментарной мастэктомии как с применением ЛТ, так и без нее приводило к 5-летней безрецидивной выживаемости, выживаемости без отдаленных метастазов и общей выживаемости, сравнимым с аналогичными показателями при тотальном удалении молочной железы. Безрецидивная выживаемость после сегментарной мастэктомии с ЛТ была даже лучше, чем тот же показатель и общая выживаемость после тотальной мастэктомии.
Рак молочной железы (РМЖ) в течение 5 лет не рецидивировал у 92 % женщин из группы прошедших лучевой терапии (ЛТ) по сравнению с 72 % в группе больных, не получавших ЛТ, что указывает на ценность этого метода лечения для снижения частоты опухолей в ипсилатеральной молочной железе после сегментарной мастэктомии.
Концепция Холстеда о распространении опухоли заключается в том, что рак молочной железы (РМЖ) возникает как местная опухоль, а затем последовательно распространяется к регионарным лимфоузлам, которые служат временным барьером, а затем к таким удаленным органам, как легкие, печень и кости. Холстед считал, что РМЖ всегда излечим хирургическим путем в случае, если молочная железа, грудные мышцы и подмышечные лимфоузлы могут быть удалены до того момента, как опухоль метастазирует за их пределы. Данные NSABP и других авторов дают основание предположить, что распространение РМЖ не полностью соответствует представлениям Холстеда.
Рак может метастазировать в удаленные места до, в течение или после распространения в лимфоузлы. Обоснование для радикальной мастэктомии по Холстеду становится несостоятельным в случае, если рак не может быть остановлен на какой-то определенной точке предположительно последовательного пути. РМЖ часто бывает системным заболеванием даже на ранних стадиях.
Для исследования тактики лечения первичного рака молочной железы (РМЖ) необходимо длительное время, может потребоваться до 10 лет для возможности проведения окончательного анализа. Хотя сведения о частоте ранних рецидивов могут быть полезны при анализе, только данные долговременной выживаемости дадут окончательный ответ. При анализе этих исследований следует рассмотреть неоднородность первичного РМЖ.
Анализ подгрупп требует адекватного отбора больных для получения в результате различных категорий, зависящих от таких важных прогностических переменных, как размер первичной опухоли, клиническое и гистологическое состояние подмышечных лимфоузлов, менопауза и наличие/отсутствие эстрогеновых рецепторов (ЭР). Детальное обсуждение преимуществ и недостатков альтернативных методов первичного лечения у пациенток с излечимым РМЖ находится за рамками данной работы. Более подробную информацию по вопросам, касающимся этой интересной дискуссии, можно найти в публикациях (рекомендуем пользоваться формой поиска на главной странице сайта).
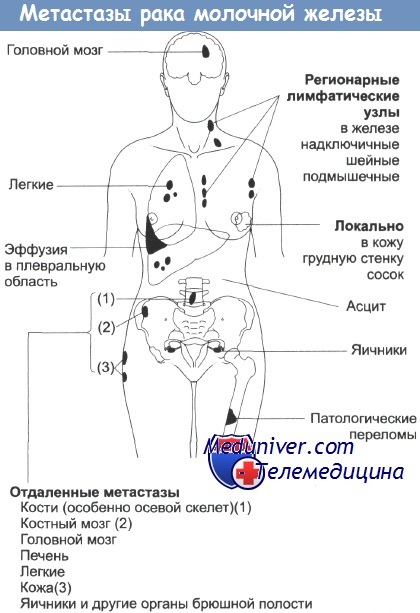
Места локального и отдаленного распространения опухоли молочной железы
— Также рекомендуем «Адъювантная терапия рака молочной железы и ее эффективность»
Оглавление темы «Рак молочной железы»:
- Схема оценки маммограммы. Категории оценки результатов маммографии
- Стереотаксическая пункционная биопсия (СПБ) молочной железы
- Диагностика стадии рака молочной железы и их критерии
- Тамоксифен для профилактики рака молочной железы и его эффективность
- Лечение протокового рака in situ молочной железы (DCIS) и ее эффективность
- Лечение долькового рака in situ молочной железы (LCIS) и ее эффективность
- Лечение инвазивного рака молочной железы и ее эффективность
- Хирургическое лечение рака молочной железы и ее эффективность
- Адъювантная терапия рака молочной железы и ее эффективность
- Подавление функции яичников при раке молочной железы и ее эффективность
Источник
Удаление груди — нередко болезненный вопрос для женщины с раком молочной железы. Однако избавляться от пораженного органа целиком нужно далеко не всегда. Иногда грудь можно сохранить, убрав только опухоль.
Не всегда нужно удалять и подмышечные лимфоузлы. Даже если вам показано удаление молочной железы, у вас есть возможность бесплатно и единовременно сделать реконструкцию — установить имплантаты по квоте.
Вместе с врачами-онкологами, резидентами Высшей школы онкологии Александром Петрачковым и Анной Ким мы сделали подробный разбор темы.
Какие общие факторы учитываются врачом при назначении операции при раке молочной железы?
Онкологическая хирургия молочной железы делится на два вида:
- удаление всего органа (органоуносящая операция);
- удаление только части органа (органосохраняющая операция).
Когда нужна мастэктомия?
Мастэктомия — это удаление молочной железы целиком. Единых показаний для ее удаления нет.
Однако обычно мастэктомию проводят, если есть:
- внутрипротоковая карцинома, которая занимает почти всю железу;
- несколько очагов. Грубо говоря, вырезать несколько кусков ткани нецелесообразно;
- желание пациентки (в том числе при совмещении с реконструкцией молочной железы);
- кровотечения при распадающейся опухоли;
Важно! Удаление опухоли или всей железы при метастатическом раке груди нецелесообразно! Это возможно только при наличии осложнений со стороны первичной опухоли.
«Не стоит забывать, что сейчас разрабатываются методы генетического исследования женщин с генетической мутацией. Им требуется удаление молочной железы целиком, потому что у них даже в оставшейся железе может возникнуть рак. Однако вопрос остается дискутабельным в профессиональных сообщества. Сейчас идут исследования, которые говорят, что это только опция, есть вариант гормональной профилактики тамоксифеном у женщин-носительниц гена BRCA1»
Мастэктомию могут назначить на ранних стадиях?
Да. Чем ниже стадия, тем более щадящие варианты мастэктомии могут быть. Например, возможно полное сохранение всей кожи и соска, а вместо удаленной железы ставится имплантат.
При необходимости реконструкция проводится в несколько этапов — ставится временный имплантат, расширяется и заполняется водой. Затем он растягивает кожу, создавая объем для новой молочной железы. После этого хирург меняет протез на постоянный с силиконом.
Это дискуссионный вопрос. Сейчас считается, что необходимо удалять только клинически позитивные узлы или когда сигнальные лимфоузлы не обнаруживаются. Удаление лимфоузлов действительно снижает количество рецидивов, но качество жизни пациентки может сильно снизиться.
Раньше полная подмышечная лимфодиссекция была популярной операцией, когда онкология была более радикальной. Сейчас от этого подхода уходят. Многие зарубежные исследователи считают удаление лимфоузлов стадирующей операцией. Она нужна, чтобы понять, насколько распространилось заболевание, и выбрать тактику лечения.
Сейчас ее должны делать в следующих случаях:
- при пораженных сигнальных лимфоузлах,
- при выраженных клинических показаниях, когда до начала лечения есть пораженные лимфоузлы и они не исчезают после химиотерапии.
Объем вмешательства зависит от возраста пациентки?
Вообще я о таких прецедентах слышал. Но есть правила, как обязан себя вести онколог — он должен обсуждать все возможные варианты с пациенткой. Органосохраняющая операция и мастэктомия обладают схожей эффективностью.
Выбирать, что ей будут делать, будет только пациентка. Если мы видим небольшую опухоль, то мы предлагаем оба варианта.
Женщины бывают разные. Они хотят разных вещей и по-разному относятся к своему организму, телу. Кто-то очень боится рака и настроена еще до визита к врачу все удалить, не всегда врач может переубедить.
Такие прецеденты должны уйти в прошлое, потому что сам пациент должен решать, что ему больше нужно, если врач не видит препятствий со стороны своих возможностей и онкологических познаний.
Можно ли пойти в частную клинику, чтобы восстановить грудь после мастэктомии?
Частные клиники общего профиля также занимаются реконструкцией после удаления железы. Однако клиники эстетической медицины специализированно занимаются эстетической хирургией — подтяжкой и увеличением молочных желез.
Эстетикой с точки зрения реконструкции занимаются в основном в государственных крупных центрах. Эти операции входят в раздел государственного финансирования. Можно получить операцию по квотам, государство их оплатит.
Какие могут быть протезы (имплантаты)?
Чаще всего имплантаты производятся в Америке. Сейчас стали появляться протезы из Кореи, Мексики, Германии и других стран. Какой имплантат достанется пациентке — зависит от того, что разыграно в тендере. Протезы пока не подвергаются импортозамещению.
Они все схожего хорошего качества, стерилизованы и запечатаны. По факту разницы между ними нет — такие же используют в частных клиниках пластической хирургии.
Какие могут быть осложнения при протезировании (установке имплантатов)?
- Лимфорея (когда копится жидкость после имплантации) — необходимо пунктировать или дренировать;
- Кровотечения;
- Протрузии имплантатов (когда имплантат продавливает кожу на месте шва). От этого никто не застрахован, но наибольшие риски есть у пациенток после лучевой терапии — кожа истончается, нарушается ее кровоснабжение и риск осложнений увеличивается.
Реконструкция собственным жиром
Бывает в двух вариациях:
- липосакция, когда забирается собственная жировая ткань в шприцы и потом она пересаживается;
- использование лоскута из жировой ткани с сосудами.
Это разные по принципу операции и разные по результату, потому что лоскут позволяет сделать единомоментно полный объем молочной железы. Что же про липофилинг, то это, как правило, не больше 100-200 мл за один сеанс, а это редко когда позволяет полностью восстановить ткань молочной железы.
Какие бывают органосохраняющие операции?
Органосохраняющие операции предполагают просто удаление опухоли из органа. Формат выполнения зависит от того, насколько большая зона удаляется и насколько женщина хочет косметически восстановить железу.
Можно ограничиться только удалением опухоли:
- без пластики (с незначительной деформацией, не влияющей на качество жизни);
- с пластикой лоскутами, восполняющими форму и объем (со спины, живота);
- с онкопластикой — маскировкой операции под обычную пластическую операцию с помощью перемещения тканей. Это нужно тем, кто хочет неплохой косметический результат (если есть возможность сделать органосохранную операцию).
Операции с использованием лоскутов
Если врач предлагает лоскутные пластики, то это тоже может быть исполнено в двух вариантах:
- если удалена кожа, то мы берем лоскут с других частей тела с кожей;
- если кожа не удалена, то мы можем взять только жир и эта операция часто эстетически выигрышная. Однако она технически сложная: занимает порой 7-8 часов, имеет немало осложнений и мало кто владеет навыками таких операций сейчас.
Показания для органосохраняющей операции — это ранние стадии — T1-T2 (в зависимости от вида новообразования), в том числе после предоперационной химиотерапии.
Фактически, органосохраняющую операцию можно выполнить и при большой опухоли (больше 5 см), просто от органа ничего не останется. Поэтому при больших опухолях мастэктомия целесообразнее.
Примечание: после органосохраняющей операции женщине всегда показан курс (или несколько) лучевой терапии. Теоретически, можно сделать органосохраняющую операцию и на 3-4 стадии, но это необходимо обсудить с врачом. Все зависит от того, какая опухоль у пациентки.
Когда размер опухоли 5 см и больше — в любом случае уйдет большая часть железы и называть операцию органосохраняющей будет уже неразумно. Почему назначается химиотерапия до операции?
Одна из причин — возможность прооперировать органосохранно. Чем меньше размер опухоли, тем меньший объем ткани нужно удалять и тем легче проходит операция. При органосохраняющих операциях можно сделать онкопластику — замаскировать операцию по резекции железы под пластическую операцию. Это будет выглядеть как подтяжка, хотя на самом деле у женщины удалили злокачественную опухоль.
Что лучше с эстетической точки зрения — мастэктомия с реконструкцией или органосохраняющая операция?
Радикальная резекция не всегда обеспечивает лучший косметический результат по сравнению с мастэктомией.
Лучевая терапия нужна всегда, после нее может много эстетических нюансов:
- истончение кожи
- излишняя пигментация кожи
- сокращение рубцов
- деформация кожи от лучевого ожога.
К сожалению, все эти эффекты могут помешать эстетическому результату. Но это не отменяет то, что лучевая терапия всегда нужна после органосохранных операций.
Как различаются подходы к операциям при раке молочной железы в крупных городах и регионах?
Регионы и крупные города уже подтягиваются к Москве и Питеру. А столица и Петербург оперируют на том же уровне, что и западные коллеги. Сейчас общая тенденция – уменьшать объем операций, не делать сверхрадикальных вмешательств, то есть с удалением мышцы.
Если говорить о том, что происходит вне областных центров, то там до сих пор встречаются сверхрадикальные операции. Нужно понимать, что необходимость удаления всей опухоли — это столп всей онкохирургии
Как понять, что мне могут сделать органосохраняющую операцию или реконструкцию имплантатами?
Обязательно сначала спросите врача: «Могу ли я сохранить грудь? Если нет, какие есть варианты реконструкции?»
Задача врача — обеспечить полной информацией. Он также должен обеспечить безопасность вмешательства — как онкологического, так и эстетического.
Пациентка приходит к своему онкологу, зная о своей стадии, желании удалить новообразование, страхах. Если она живет далеко и для нее будет проблематично наблюдаться после реконструкции, ей также нужно сказать об этом врачу. Если вы не уверены в своем враче, напишите другим врачам и уточните все.
Если человек не разбирается в своем диагнозе, может быть есть список вопросов, который стоит задать врачу?
Да, есть:
- На какой стадии заболевание?
- Насколько это злокачественная опухоль, требует ли это дополнительного лечения?
- Какой размер опухоли?
- Перечислите симптомы: боли, втянутый сосок, гусиная кожа, покраснение и другие поражения кожи.
Все это может послужить критерием к вмешательству и стоит все это задавать своему врачу. Также стоит уточнить, возможна ли реконструкция.
Врачи вообще заинтересованы в органосохраняющих операциях и реконструкциях, а не только в мастэктомии?
Сохранить грудь — это технически даже проще, чем удалить полностью молочную железу. Однако пока не все и не везде могут делать реконструкции. Обычно происходит так, потому что немногие могут этому обучиться.
Такое бывает из-за дорогого обучения, у кого-то больница не может обеспечить оборудованием, в том числе протезами.
Автор: Полина Полещук, Profilaktika.Media, Источник.
Источник


