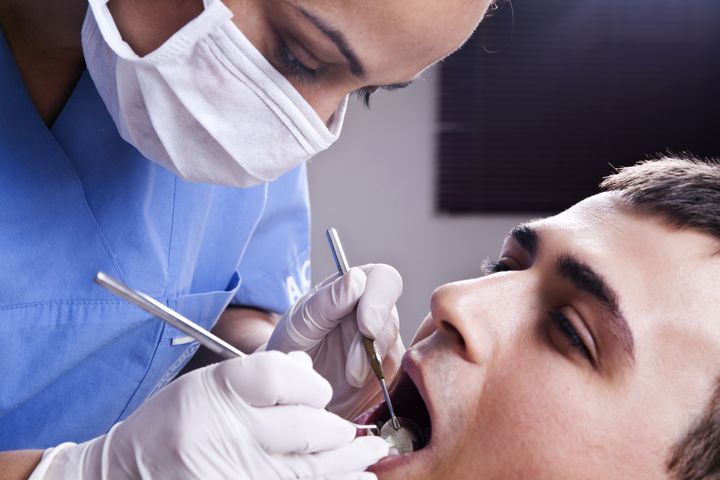
Глаукома и лечение зубов
Предлагается считать недавнюю (2 года) постпарадонтозную утрату зубов прогнозным фактором популяционного риска открытоугольной глаукомы
В научном медицинском мире не прекращаются поиски признаков, симптомов, факторов, по которым можно было бы оценивать риск заболеваемости глаукомой. В научной литературе по офтальмологии много сообщений и публикаций, связывающих риск формирования и тяжести течения глаукомы с системными (аутоиммунными) заболеваниями (ревматоидный артрит, некоторые виды онкологии, васкулиты, диабет, сердечно-сосудистые расстройства), и эти данные в большинстве находят понимание и принятие у специалистов.
Вместе с тем, встречаются исследования, результаты которых на первый взгляд кажутся странными, парадоксальными, даже нелепыми, но они вызывают оживленную дискуссию.
Так, например, большая международная исследовательская группа при участии глазных врачей, специализирующихся по лечению глаукомы, эпидемиологов и математиков из крупных медицинских центров и университетских медицинских школ США, Австралии, Испании, в 2016 году на страницах журнала Ophtalmology сообщила о результатах своего масштабного длительного (так называемого лонгитюдного) исследования. С оригиналом этой публикации можно ознакомиться здесь.
Группа обратила внимание на крайне малоисследованную проблему причинно-следственной связи рисков развития глаукомы и утраты зубов. Она впервые стремилась выявить связь между заболеваниями полости рта и рисками формирования первичной открытоугольной глаукомы на уровне популяции – то есть в огромной группе пациентов – более 40,5 тысяч человек (афроамериканцев мужского пола), в возрасте старше 40 лет, по данным за последние 25 лет. Ученые предположили, что недавняя утрата зуба или нескольких зубов (адентия) может сигнализировать о высоком риске развития открытоугольной глаукомы.
На самом деле, заболевания полости рта – серьезная проблема, поскольку они связаны с так называемой эндотелиальной дисфункцией – прогрессирующим повреждением внутреннего слоя клеток, выстилающих сосуды слизистой оболочки. Они опасны нарушением кровоснабжения тканей полости рта (десен) и — как следствие – потерей зубов (полной или частичной) а, значит, резким снижением качества жизни человека. Такое заболевание полости рта, как парадонтоз, считается системным, а утрата зуба расценивается не как нечто случайное (одномоментное), а как болезненное состояние всего организма
 Упомянутая исследовательская группа считает, что глаукому и выпадение зубов объединяет лежащий в их основе важный фактор – нейродегенеративные процессы.
Упомянутая исследовательская группа считает, что глаукому и выпадение зубов объединяет лежащий в их основе важный фактор – нейродегенеративные процессы.
С одной стороны, для глаукомы действительно острохарактерна нейродегенерация ганглиозных клеток сетчатки (см. другие материалы раздела «Актуальное о глаукоме нашего сайта). С другой стороны, такие состояния, как пародонтит (считается, что им болеет около 90% населения планеты всех возрастов, а в числе его причин упоминаются сниженный иммунитет, бактериальная инфекция, наличие диабета, постоянные стрессы, курение) означает наличие постоянного очага воспаления в тканях десен и нарушение их кровоснабжения.
Периферическое постоянное воспаление в полости рта, считают авторы, нарушает иннервацию слизистой оболочки полости рта и полости зубов; известно, что зубы иннервируются альвеолярными ветвями тройничного нерва и ветвями, отходящими от вегетативных узлов, и разветвляются в тканях пульпы (детали см. здесь).
Авторы предположили, что – анатомически – воспалительные очаги околозубной ткани десны являются источником потенциальной опасности для кровоснабжения зрительного нерва: «… сосудистая ткань в основании зуба может быть каналом микробной инфекции, переносимой в микроциркуляторную систему кровоснабжения зрительного нерва, что может вызвать дисфункцию эндотелиальных клеток и скомпрометировать работу нервных волокон сетчатки».
Если ненадолго отвлечься от обсуждаемого материала и заглянуть вглубь истории вопроса, то можно узнать, что связь заболеваний глаз и зубов обсуждается с 30-х годов XX века: с помощью удаления зубов и глоточных миндалин в те времена лечили воспалительные явления глаз. В последующие десятилетия были описаны заболевания глаз, локализующиеся на стороне больного зуба с хроническим периодонтитом. Однако прямым доказательством воздействия инфекционного зубного очага ряд авторов считает лишь бактериологическую однородность инфекции глаза и зуба, что не всегда доказуемо. Тем не менее, нельзя исключить отдаленного бактериального и токсического влияния, нейрорефлекторных воздействий инфицированных зубов на состояние глаза
В отечественной литературе в советский период были редкие сообщения о возникновении так называемых глаукомо-циклитических кризов (кратковременного повышения внутриглазного давления) у больных с гнойными очагами в полости рта.
Поражения глаз были на стороне больного зуба, редко двусторонними и еще реже развивались на противоположной стороне. Глаукома не изучалась как следствие воздействия инфицированных очагов полости рта (подробнее о подобных явлениях см.https://zreninfo.ru/604-rol-fokalnoy-infonfekcinfoinfo-polostinfo-rta-v-vozninfoknoveninfoinfo-glaznyh-zabolevaninfoy.html)
.

Участники международной исследовательской группы сообщили, что им не удалось выявить каких-либо достоверных ассоциаций ранних и поздних глаукоматозных процессов с количеством сохраненных зубов на момент исследования, историей перенесенных периодонтитов или количеством зубов с обработкой корневых каналов. Однако, пишут авторы, «…мы заметили, что потеря хотя бы одного зуба… за последние 2 года и потеря зубов, сопровождающаяся периодонтитом с потерей костной массы за последние 2 года, связаны с умеренно повышенным риском первичной открытоугольной глаукомы ».
Авторы, интерпретируя свои результаты, выдвинули рабочую гипотезу, согласно которой «…механизмом, который может объяснить связь между здоровьем полости рта и глаукомой, может быть системная дисфункция эндотелиальных клеток.
 Пародонтит, как наиболее распространенная инфекция десен, провоцирует системный воспалительный ответ, приводящий к дисфункции эндотелиальных клеток. Эндотелиальная дисфункция в свою очередь может привести к вазодилатации (изменениям в стенках кровеносных сосудов), изменяющей кровоснабжение зрительного нерва».
Пародонтит, как наиболее распространенная инфекция десен, провоцирует системный воспалительный ответ, приводящий к дисфункции эндотелиальных клеток. Эндотелиальная дисфункция в свою очередь может привести к вазодилатации (изменениям в стенках кровеносных сосудов), изменяющей кровоснабжение зрительного нерва».
Авторы осторожно относятся к своим результатам:
«… инфекции полости рта, приводящие к пародонту с нарушением костной ткани, и достаточно серьезные, чтобы привести к потере зубов, могут быть связаны с временными повышениями опасности первичной открытоугольной глаукомы. Поскольку это было первое исследование, связавшее недавнюю потерю зубов с первичной открытоугольной глаукомой, и некоторые результаты могут быть вызваны случайностью, их следует интерпретировать с осторожностью и подтверждать другими исследованиями».
Авторы полагают, что они поднимают важные вопросы последствий стоматологической патологии для здоровья остальных систем, органов и тканей. Они полагают, что тяжелый парадонтит способен вызвать патологию зрения – глаукому, но для подтверждения этого потребуется еще много усилий.
Источник
Беззубый глаукомник: закономерное явление или…?
Глаукома и здоровье полости рта – есть ли связь?
Предлагается считать недавнюю (2 года) постпарадонтозную утрату зубов прогнозным фактором популяционного риска открытоугольной глаукомы
В научном медицинском мире не прекращаются поиски признаков, симптомов, факторов, по которым можно было бы оценивать риск заболеваемости глаукомой. В научной литературе по офтальмологии много сообщений и публикаций, связывающих риск формирования и тяжести течения глаукомы с системными (аутоиммунными) заболеваниями (ревматоидный артрит, некоторые виды онкологии, васкулиты, диабет, сердечно-сосудистые расстройства), и эти данные в большинстве находят понимание и принятие у специалистов.
Вместе с тем, встречаются исследования, результаты которых на первый взгляд кажутся странными, парадоксальными, даже нелепыми, но они вызывают оживленную дискуссию.
Так, например, большая международная исследовательская группа при участии глазных врачей, специализирующихся по лечению глаукомы, эпидемиологов и математиков из крупных медицинских центров и университетских медицинских школ США, Австралии, Испании, в 2016 году на страницах журнала Ophtalmology сообщила о результатах своего масштабного длительного (так называемого лонгитюдного) исследования. С оригиналом этой публикации можно ознакомиться здесь.
Группа обратила внимание на крайне малоисследованную проблему причинно-следственной связи рисков развития глаукомы и утраты зубов. Она впервые стремилась выявить связь между заболеваниями полости рта и рисками формирования первичной открытоугольной глаукомы на уровне популяции – то есть в огромной группе пациентов – более 40,5 тысяч человек (афроамериканцев мужского пола), в возрасте старше 40 лет, по данным за последние 25 лет. Ученые предположили, что недавняя утрата зуба или нескольких зубов (адентия) может сигнализировать о высоком риске развития открытоугольной глаукомы.
Упомянутая исследовательская группа считает, что глаукому и выпадение зубов объединяет лежащий в их основе важный фактор – нейродегенеративные процессы.
С одной стороны, для глаукомы действительно острохарактерна нейродегенерация ганглиозных клеток сетчатки ( см. другие материалы раздела «Актуальное о глаукоме нашего сайта ). С другой стороны, такие состояния, как пародонтит (считается, что им болеет около 90% населения планеты всех возрастов, а в числе его причин упоминаются сниженный иммунитет, бактериальная инфекция, наличие диабета, постоянные стрессы, курение) означает наличие постоянного очага воспаления в тканях десен и нарушение их кровоснабжения.
Периферическое постоянное воспаление в полости рта, считают авторы, нарушает иннервацию слизистой оболочки полости рта и полости зубов; известно, что зубы иннервируются альвеолярными ветвями тройничного нерва и ветвями, отходящими от вегетативных узлов, и разветвляются в тканях пульпы (детали см. здесь).
Авторы предположили, что – анатомически – воспалительные очаги околозубной ткани десны являются источником потенциальной опасности для кровоснабжения зрительного нерва: «… сосудистая ткань в основании зуба может быть каналом микробной инфекции, переносимой в микроциркуляторную систему кровоснабжения зрительного нерва, что может вызвать дисфункцию эндотелиальных клеток и скомпрометировать работу нервных волокон сетчатки».
В отечественной литературе в советский период были редкие сообщения о возникновении так называемых глаукомо-циклитических кризов (кратковременного повышения внутриглазного давления) у больных с гнойными очагами в полости рта.
Поражения глаз были на стороне больного зуба, редко двусторонними и еще реже развивались на противоположной стороне. Глаукома не изучалась как следствие воздействия инфицированных очагов полости рта (подробнее о подобных явлениях см.https://zreninfo.ru/604-rol-fokalnoy-infonfekcinfoinfo-polostinfo-rta-v-vozninfoknoveninfoinfo-glaznyh-zabolevaninfoy.html)
Участники международной исследовательской группы сообщили, что им не удалось выявить каких-либо достоверных ассоциаций ранних и поздних глаукоматозных процессов с количеством сохраненных зубов на момент исследования, историей перенесенных периодонтитов или количеством зубов с обработкой корневых каналов. Однако, пишут авторы, «…мы заметили, что потеря хотя бы одного зуба… за последние 2 года и потеря зубов, сопровождающаяся периодонтитом с потерей костной массы за последние 2 года, связаны с умеренно повышенным риском первичной открытоугольной глаукомы ».
Авторы, интерпретируя свои результаты, выдвинули рабочую гипотезу, согласно которой «…механизмом, который может объяснить связь между здоровьем полости рта и глаукомой, может быть системная дисфункция эндотелиальных клеток.
Пародонтит, как наиболее распространенная инфекция десен, провоцирует системный воспалительный ответ, приводящий к дисфункции эндотелиальных клеток. Эндотелиальная дисфункция в свою очередь может привести к вазодилатации (изменениям в стенках кровеносных сосудов), изменяющей кровоснабжение зрительного нерва».
Авторы осторожно относятся к своим результатам:
«… инфекции полости рта, приводящие к пародонту с нарушением костной ткани, и достаточно серьезные, чтобы привести к потере зубов, могут быть связаны с временными повышениями опасности первичной открытоугольной глаукомы. Поскольку это было первое исследование, связавшее недавнюю потерю зубов с первичной открытоугольной глаукомой, и некоторые результаты могут быть вызваны случайностью, их следует интерпретировать с осторожностью и подтверждать другими исследованиями».
Авторы полагают, что они поднимают важные вопросы последствий стоматологической патологии для здоровья остальных систем, органов и тканей. Они полагают, что тяжелый парадонтит способен вызвать патологию зрения – глаукому, но для подтверждения этого потребуется еще много усилий.
Использованные источники: xn--80afieejgglfpb6a5a4k.xn--p1ai
СМОТРИТЕ ЕЩЕ:
Мадопар и глаукома
Глаукома и моча
Глаукома у кроликов лечение
Глаукома: диагностика и лечение
Существуют коварные болезни, которые начинаются и текут совершенно незаметно для человека, но в итоге приводят к тяжелым и необратимым последствиям для здоровья. Одно из таких заболеваний – глаукома. Для глаукомы характерно постоянное или периодическое повышение внутриглазного давления. Если глазное давление вовремя не снизить до нормы, наступает атрофия (гибель) зрительного нерва, что приводит к необратимой слепоте.
Именно поэтому людям, перешагнувшим 40-летний рубеж, необходимо внимательно относиться к состоянию своих глаз. Особенно бдительными должны быть те, чьи кровные родственники болели глаукомой – заболевание часто передается по наследству. При появлении любых неприятных ощущений, зрительного дискомфорта, периодического затуманивания зрения, радужных кругов при взгляде на лампу и другие источники света — следует незамедлительно обратиться к офтальмологу.
Помните, сохранить зрение при глаукоме можно только вовремя начав лечение!
В ходе обследования врач:
- измерит пациенту внутриглазное давление (тонометрия, эластотонометрия);
- проверит остроту зрения с помощью таблицы с буквами;
- осмотрит глазное дно;
- проведет исследование показателей оттока внутриглазной жидкости с помощью электронной тонографии;
- проверит поля зрения на специальном приборе (периметрия) для оценки поражения зрительного нерва. Во время исследования пациенту придется какое-то время следить за точкой, движущейся в разных направлениях.
Глаукому начинают лечить с помощью глазных капель, понижающих внутриглазное давление. Кроме того, больному назначают лекарства, улучшающие кровоснабжение и обменные процессы в глазах. Лекарство от глаукомы может назначить только врач в зависимости от формы и причины развития болезни. Самолечение недопустимо, оно может привести к развитию острого приступа глаукомы. Если лекарства не помогают, значит, больному необходима антиглаукомная операция.
Операции бывают разными. Одни делаются лазером, другие связаны со вскрытием глазного яблока. Цель большинства антиглаукомных операций — увеличить скорость оттока водянистой влаги из глаза, лишь незначительное число операций направлено на снижение влагообразования. Полностью излечить глаукому практически невозможно, поскольку она имеет хроническое течение. Однако при своевременно начатом правильном и систематическом лечении развитие болезни можно приостановить, сохранив хорошее зрение.
Если у человека случился острый приступ глаукомы, ему необходима неотложная помощь!
Использованные источники: www.medportal.gomel.by
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Разница между открытоугольной глаукомы и закрытоугольной глаукомы
Каким медом лечить глаукому
Глаукома и полет на самолете
После операции по удалению глаукомы
Причины врожденной глаукома
Любанская ЦРБ
Login
Глаукома – это хронической заболевание глаз, при котором повышается внутриглазное давление (ВГД) и поражается зрительный нерв. При этом зрение снижается, вплоть до наступления слепоты. Слепота, порождаемая глаукомой, носит необратимый характер, так как погибает зрительный нерв. Вернуть зрение ослепшему в этом случае больному уже невозможно! Глаукома – довольно распространенное заболевание. Им страдают преимущественно люди старше 40 лет. Но этот недуг может поразить и молодых людей (юношеская глаукома) и даже новорожденных (врожденная глаукома). Нормальные цифры ВГД индивидуальны, но в среднем они колеблются в пределах 16-25 мм ртутного столба при измерении тонометром Маклакова. Постоянство ВГД определяется равновесием между количеством вырабатывающейся в глазу жидкостью и жидкостью, оттекающей из глаза. ВГД может повышаться, вследствие двух основных причин:
- Внутриглазная жидкость образуется в чрезмерном количестве;
- Нарушается выведение внутриглазной жидкости через дренажную систему глаза, вследствие ее изменений.
Таким образом, задержка в глазу жидкости приводит к повышению ВГД, а высокое ВГД, в свою очередь, вызывает гибель зрительного нерва.Важную роль в возникновении глаукомы играет наследственность. Если у ваших родственников была глаукома, вам надо быть особенно бдительными и регулярно обследоваться у офтальмолога. Осмотр офтальмологом и измерение ВГД не реже 1 раза в год позволит своевременно выявить и эффективно лечить заболевание.
Симптомы и формы глаукомы
Для глаукомы характерны три основных признака:
- Повышение ВГД
- Сужение поля зрения
- Изменение зрительного нерва
Открытоугольная глаукома – наиболее распространенная форма данного заболевания. Это особо коварная разновидность болезни, при которой не отмечается четко выраженных симптомов. Человек может никак не ощущать умеренного повышения ВГД, которое уже губительно действует на зрительный нерв, приводя к потере зрения.
На повышение ВГД могут указывать следующие признаки:
- Затуманивание зрения, появление «сетки» перед глазами;
- Наличие «радужных кругов» при взгляде на источник света (например, на светящуюся лампочку)
- Чувство дискомфорта в глазу, ощущение тяжести и напряжения
- Ухудшение способности видеть в сумерках
- Незначительные боли вокруг глаз.
Закрытоугольная глаукома – часто протекает в виде приступов. Острый приступ такой формы глаукомы имеет характерные признаки: значительное повышение ВГД (до 60 – 80 мм ртутного столба), сильная боль в глазу, головная боль. Нередко во время приступа может появиться тошнота, рвота, общая слабость. Зрение в больном глазу резко падает. Острый приступ глаукомы часто принимают за мигрень, зубную боль, острое желудочное заболевание, менингит, грипп, потому что больной жалуется на головную боль, тошноту, общую слабость,не упоминая о глазе. В таком случае он может остаться без помощи, столь необходимой в первые часы возникновения приступа.
Глаукома может быть врожденной. В этом случае у новорожденных детей обнаруживается повышение ВГД, а в отдельных случаях – увеличение размеров глазного яблока. Причиной этой формы глаукомы являются врожденные дефекты строения дренажного аппарата глаза. Если они незначительны, то заболевание может быть выявлено не сразу, а в детском или юношеском возрасте.
Вторичная глаукома – возникает как последствие других глазных заболевание (воспалительных, сосудистых, дистрофических, связанных с заболеваниями хрусталика, травмами). Причиной повышения ВГД при вторичной глаукоме служит нарушение оттока внутриглазной жидкости.
Глаукома с нормальным или низким внутриглазным давлением. Возникает вследствие нарушения кровоснабжения глаза, прежде всего дренажного аппарата и зрительного нерва. При этой форме глаукомы снижение остроты зрения, сужение границ поля зрения, развитие атрофии зрительного нерва происходит на фоне нормального ВГД.
Только специалист может определить, есть ли у вас глаукома и в какой форме.
При любой форме глаукомы необходимо находиться на диспансерном учете у офтальмолога в глазном кабинете, контролировать ВГД не реже чем 1 раз в 3 месяца, подбирать с помощью врача адекватное лечение.
Методы лечения
Существующие в настоящее время методы не позволяют вылечить глаукому, и потеря зрения при глаукоме является необратимой. Однако возможно контролировать прогрессирование глаукомы, предотвращая или замедляя тем самым дальнейшее повреждение зрительного нерва. Основное лечение при глаукоме направлено на снижение ВГД. В первую очередь для этих целей применяются глазные капли. Лечение доктор подбирает с учетом не только особенностей глаукомы, но и вашего общего состояния. Для офтальмолога важны сведения и о том, какими хроническими заболеваниями вы страдаете. Ведь некоторые глазные капли противопоказаны при диабете, бронхиальной астме, хронических заболеваниях легких, сердечной недостаточности. Возможна повышенная чувствительность к тому или иному препарату, и тогда после закапыванию появляется чувство жжения, сухости, дискомфорта, глаз может покраснеть.
Очень важно применять именно те капли и именно так, как предписал Ваш доктор. Это снижает риск потери зрения.
Рекомендации больным глаукомой
Немаловажное значение для успешной терапии глаукомы имеет правильный образ жизни и режим дня. Прежде всего, необходимо стараться избегать всякого рода волнение, не переутомляться. Сон должен быть не менее 8 часов в сутки. Надо избегать таких положений тела, при которых происходит прилив крови к голове (не рекомендуют натирать и мыть полы, работать нагнувшись, переносить тяжести и т.п.). Употребление жидкости нужно ограничить шестью стаканами в сутки. Рекомендуют молочно-растительную диету. Алкоголь и курение запрещаются. Вредно пребывание в темных и затененных помещениях, так как при этом расширяется зрачок и может повышаться ВГД. Поэтому не следует увлекаться кино, компьютером и телевизором. Больному противопоказаны некоторые лекарственные вещества, в частности, атропин. Поэтому при обращении к врачам нужно поставить в известность о своем заболевании глаукомой. Точно соблюдайте назначенный режим закапывания капель.
Использованные источники: www.med-luban.by
ВАС МОЖЕТ ЗАИНТЕРЕСОВАТЬ:
Что такое глаукома глаза как лечить
Нетрадиционное лечение глаукомы
Холиномиметики для лечения глаукомы
Операция глаукома длительность операции
Международный протокол лечения глаукомы
Глаукома стресс
Стоматология и глаукома
Хроническое заболевание глаз с постоянным или периодическим повышением внутриглазного давления, атрофией зрительного нерва и изменениями поля зрения.
Симптомы:
– повышение внутриглазного давления, ощущение полноты и боли в глазах, нарушение зрения, головная боль, возможны тошнота, рвота. При пароксизмальном подъеме внутриглазного давления риск наступления слепоты.
Риск:
– катехоламины, расширяя зрачок, могут инициировать развитие острого приступа глаукомы.
Профилактика:
– выбор препарата для местной анестезии зависит от объема и болезненности вмешательства. Рекомендуется использовать 3 % раствор мепивакаина и 4 % раствор прилокаина, не содержащие катехоламинов, а также 2 % раствор мепивакаина с вазопрессином или фелипрессином;
– в состав средств, применяемых для премедикации, не вводить атропин и другие М-холиноблокаторы;
– использовать местные анестетики без вазоконстрикторов.
Острый приступ глаукомы: резкая боль в глазу, распространяющаяся на висок, затылочную область, по ходу тройничного нерва, тошнота, иногда рвота, слабость. При осмотре определяются отек век, застойная инъекция глазного яблока, отек роговицы. Передняя камера мелкая, зрачок широкий, реакция на свет отсутствует. Зрение резко снижено. Глазное яблоко при пальпации болезненное, твердое.
Неотложная помощь: срочная инстилляция миотиков (2 % раствор пилокарпина каждые 15 мин по 2 капли, 0,013 % раствор фосфакола — 2 капли). Госпитализация в офтальмологический стационар.
Использованные источники: acrodent.ru
Источник