Гиперплазия паращитовидных желез симптомы лечение

Гиперплазия паращитовидных желез бывает врожденной или появляется при воздействии внешних мутагенных факторов, заболеваний, снижающих кальций крови. Проявляется разрастанием железистой ткани, усиленным образованием паратгормона. В результате разрушается костная ткань, появляются язвы в желудке, кишечнике, нарушается работа почек и сердца, нервной системы.
Для выявления необходимо провести УЗИ, сцинтиграфию и томографию, анализы крови и мочи. Лечение проводится путем тотальной резекции с аутотрансплантацией части железы.
Причины появления гиперплазии паращитовидных желез
Гиперплазией называется разрастание железистой ткани, этот процесс может быть первичным, возникать у пациентов с наследственной предрасположенностью к патологиям паращитовидных желез. Нередко сочетается с синдромом множественного поражения эндокринных органов.
Помимо врожденной патологии, гиперплазия возникает и при приобретенных мутациях в двух группах генов, которые отвечают за усиленное размножение клеток и их повышенную гормональную активность.
Ряд заболеваний может привести к вторичному разрастанию паратиреоидной ткани:
- болезни почек – хроническая почечная недостаточность, поражения канальцевого аппарата (наследственные тубулопатии);
- нарушение всасывания кальция в кишечнике или его усиленное выведение при стеаторее (теряется жир и связанный с ним кальций);
- дефицит витамина Д.
Рекомендуем прочитать статью об УЗИ паращитовидных желез. Из нее вы узнаете о показаниях для УЗИ паращитовидных желез, пороках развития околощитовидных желез и как их лучше обследовать.
А здесь подробнее о лечении паращитовидных желез.
Механизм нарушений обмена
Паращитовидные железы образуют паратирин. Он тормозит выделение кальция с мочой, повышает его всасывание в кишечнике и стимулирует деструкцию (распад) старой костной ткани с вымыванием из нее солей. Таким образом все биологические эффекты гормона направлены на повышение кальциевых ионов в крови.
Регуляция скорости образования гормона зависит от уровня кальция. При его снижении усиленно образуется паратирин. Если дефицит микроэлемента длительный, то железы увеличивают свою массу и объем функционирующей ткани для преодоления нехватки минерала. Такой процесс происходит при всех вторичных формах болезни.
При первичной патологии ткани могут не реагировать на действие паратиреоидного гормона или он имеет дефектную структуру. Это также заставляет железы продуцировать как можно больше паратирина, способствует возрастанию числа клеток, способных к его синтезу.
Все формы гиперплазии сопровождаются избыточной функцией железистой ткани. Это приводит к таким нарушениям:
- ускоренно выводится кальций и фосфор из костей, они теряют прочность, искривляются, могут сломаться от незначительного воздействия;
- избыток кальция в крови и нехватка его в мышечной ткани приводит к слабости скелетной мускулатуры и сердечной мышцы;
- повышается давление крови из-за высокого уровня кальциевых ионов, их спазмирующего действия на стенки артерий;
- увеличивается мочеотделение, повышенная концентрация солей в моче приводит к их отложению в почках.
Симптомы гиперплазии паращитовидных желез
Так как нарушения кальциевого обмена при поражении паращитовидных желез затрагивают множество органов и систем, то у пациентов могут быть обнаружен ряд заболеваний, но при первичной гиперплазии бывает также малосимптомное, скрытое течение. Нередко пациенты длительный период безуспешно лечатся от последствий гиперпаратиреоза, если у врача не возникает подозрения на поражение органов.
Костная система
Потеря объема и плотности костей приводит к развитию:
- остеопороза и патологических переломов;
- изогнутых, деформированных бедренных и тазовых костей, грудины, ребер, позвонков поясничного и грудного отдела;
- расшатыванию и выпадению зубов;
- повышенной ломкости и сухости волос, ногтей.
Почки
Усиленное выведение солей приводит к:
- частому выделению мочи;
- значительному возрастанию суточного диуреза (объема выведенной жидкости);
- повышенной жажде;
- разрушению канальцев почек, что провоцирует нарушения обратного всасывания солей и воды;
- множественному образованию камней почек, мочевого пузыря.
Итогом повышенного синтеза паратгормона может быть тяжелая степень недостаточности почек, сопровождающаяся накоплением азотистых веществ в крови – уремия.
Мышцы
Больные отмечают постоянную мышечную слабость и быстрое утомление при небольшой физической активности, боли в мышцах, чаще всего в ногах. Характерна походка пациентов – они идут, переваливаясь с одной ноги на другую. Из-за слабой поддержки мышц стопы развивается плоскостопие.
Система пищеварения
Результатом избытка кальция в крови бывают нарушения кровообращения в стенках желудочно-кишечного тракта. У больных обнаруживают:
- язвы двенадцатиперстной кишки, желудка и кишечника;
- гастрит;
- эрозивный колит;
- сниженный аппетит, тошноту, изжогу.
Сердце и сосуды
Отложения солей кальция на створках клапанов сердца вызывает сужение отверстия, а последующая деформация – клапанную недостаточность из-за неполного смыкания. Артериальная гипертензия вначале вызвана избыточным уровнем кальциевых солей в крови, а затем и нарушением работы почек.
Мышечная слабость, недостаточность сократительной способности миокарда, нарушения передвижения кальция внутри клеток сердца приводят к аритмии, сердечной недостойности.
Нервная система
При гиперплазии паращитовидных желез обнаруживают быструю психическую истощаемость, депрессивные состояния. У больных часто меняется эмоциональный фон, характерна повышенная возбудимость, бессонница ночью и сонливость на протяжении дня.
Кризовое течение заболевания
Даже на фоне минимальных клинических проявлений резкое повышение уровня кальция в крови может сопровождаться гиперпаратиреоидным кризом. Его провоцируют:
- переломы костей;
- обезвоживание организма;
- прием щелочных минеральных вод, препаратов для нейтрализации кислотности желудочного сока), введение растворов кальция, натрия бикарбоната;
- инфекционные болезни;
- отравления.
Проявляется криз острой болью в животе, позывами на рвоту, поносом, неутолимой жаждой. По мере прогрессирования возникает острая почечная недостаточность, прекращается выделение мочи, в крови нарастает уровень токсинов, появляется аммиачный запах изо рта. Нередко приступ сопровождается высокой температурой тела.
При отсутствии немедленной врачебной помощи начинает исчезать сознание, возникает ступор и заторможенность либо сильное психическое и двигательное возбуждение. Падает давление крови, развивается шоковое состояние. Смертность при гиперпаратиреоидном кризе составляет почти 50%.
Диагностика гиперплазии левых и правых паращитовидных желез
При нормально расположенных паращитовидных желез оценить размер и структуру правых и левых возможно при УЗИ, для гиперплазии характерно:
- увеличение всех органов;
- снижение эхогенности;
- зернистая, однородная структура;
- четкая оболочка, овальная или вытянутая форма.
При атипичной локализации в исследовании паратиреоидной ткани может помочь сцинтиграфия. Поэтому ее назначают после проведения УЗИ. Для сканирования применяется двухэтапная методика с йодом и технетрилом. Уточнить диагноз и показания к операции помогает томография – применяется компьютерная, позитронно-эмиссионная и магнитно-резонансная.
Следующим этапом диагностики является биопсия ткани. Она достаточно информативна, но не всегда позволяет отличить гиперплазию от аденомы. Для последнего заболевания характерно поражение чаще всего одной железы и наличие неизмененной ткани рядом с опухолью.
В анализах крови обнаруживают:
- повышение ионизированного кальция, снижение фосфора;
- высокий уровень паратирина;
- активность щелочной фосфатазы выше нормы.
Требуется одновременное исследование концентрации витамина Д, альбумина, рН. От них зависит достоверность тестов на ионы кальция и паратгормон. В моче повышен кальций и фосфаты, снижен удельный вес, при наличии нефрита появляется белок и эритроциты.
Для определения последствий гиперпаратиреоза назначают рентгенографию костей конечностей, позвоночника, свода черепа, УЗИ почек и сердца, денситометрию.
Лечение гиперплазии паращитовидных желез
При выраженных клинических проявлениях гиперпаратиреоидизма выполняется полная (тотальная) или почти полная (субтотальная) резекция паращитовидных желез. В последнем случае от одной из желез оставляют не более 3 г. При полном удалении проводится подшивание части тиреоидной ткани в карман между мышцами на руке.
В период операции показано экстренное определение паратирина в крови. Если хирургическое вмешательство прошло радикально, то он уменьшится наполовину.
Оперативный метод является основным вариантом терапии. Его также рекомендуют при бессимптомном течении болезни с высоким уровнем кальция, признаками остеопороза, для пациентов пожилого возраста, а у женщин при наступлении климакса.
В том случае, если врач выбирает консервативную тактику, то для лечения применяют:
- витамин Д;
- препараты, повышающие чувствительность рецепторов кальция (кальцимиметики) – Цинакальцет до достижения нормы кальция в крови;
- бисфосфонаты – Ризендрос, Бонвива для торможения разрушения кости.
При отсутствии показаний к операции, нормальных показателях анализов и бессимптомном течении болезни рекомендуется не реже одного раза в год проходить денситометрию костей в трех точках, исследовать содержание кальция и креатинина, паратгормона.
Рекомендуем прочитать статью о гиперпаратиреозе и витамине Д. Из нее вы узнаете, о причинах гиповитаминоза Д, развитии гиперпаратиреоза на фоне дефицита, симптомах вторичного гиперпаратиреоза, диагностике и лечении заболевания, а также о профилактике дефицита витамина Д и гиперпаратиреоза.
А здесь подробнее о кальции при гиперпаратиреозе.
Возникнуть гиперплазия паращитовидных желез может как воздействием внешних факторов, так и быть врожденной. Ввиду того, что редко на ранних стадиях есть явные симптомы, постановка диагноза затруднительна. Если возникает криз, то высок риск смерти пациента. Поэтому крайне важно своевременно пройти диагностику и выбрать наиболее оптимальный вариант лечения.
Полезное видео
Смотрите на видео об операции паращитовидной железы:
Источник
Гиперпаратиреоз — это избыток паратиреоидного гормона в крови. Он появляется в результате гиперактивности одной из четырех паращитовидных желез организма. Железы расположены в области шеи и имеют размер меньше рисового зерна.
- Функция паращитовидных желез
- Гиперпаратиреоз первичный и вторичный. Симптомы и лечение гиперпаратиреоза
- Гиперплазия паращитовидных желез – симптомы, лечение
Паращитовидные железы производят паратиреоидный гормон, который помогает поддерживать необходимый баланс кальция в крови и в тканях, нормальная функция которых зависит от количества поступающего кальция.
Функция паращитовидных желез
Паращитовидные железы поддерживают надлежащий уровень кальция и фосфора в организме, стимулируя секрецию паратгормона (ПТГ) или тормозя её, подобно термостату, контролирующему постоянную температуру воздуха в помещении.
Витамин D также участвует в регуляции содержания кальция в крови.
Как правило, этот механизм работает стабильно. Когда уровень кальция в крови опускается до критически низкой отметки, паращитовидным железам достаточно повысить уровень ПТГ (паратгормона) для восстановления баланса. ПТГ повышает уровень кальция путем высвобождения кальция из костей и увеличения количества кальция, всасываемого в тонком кишечнике.
Когда уровень кальция в крови становится слишком высоким, паращитовидные железы начинают производить меньше ПТГ. Но иногда одна или более желез вырабатывают слишком большое количество гормона, что приводит к аномально высоким уровням кальция (гиперкальциемии) и низким уровням фосфора в крови.
Минерал кальций является самым известным элементом, отвечающим за сохранение зубов и костей. Но кальций имеет и другие функции. Он помогает передавать сигналы в нервных клетках, а также участвует в сократительной функции мышц. Фосфор действует в сочетании с кальцием в тех же участках.
Гиперпаратиреоз первичный и вторичный. Симптомы и лечение гиперпаратиреоза
Существует два типа гиперпаратиреоза — первичный и вторичный.
Первичный гиперпаратиреоз появляется в таких случаях:
- нераковые новообразования (например, аденома паращитовидных желез);
- гиперплазия двух или более паращитовидных желез;
- злокачественные опухоли.
Первичный гиперпаратиреоз обычно возникает спонтанно, но некоторые люди наследуют ген, который вызывает это заболевание. Для первичного типа характерна гиперкальциемия. Лечение первичного гиперпаратиреоза в основном заключается в хирургической резекции опухолевых новообразований, а также параллельном соблюдении правильного рациона, при необходимости показан прием добавок кальция.
Вторичный гиперпаратиреоз обычно является следствием другого заболевания, при котором уровень кальция в организме снижается. Паращитовидные железы работают на пределе своих функций, чтобы компенсировать потерю этого важного микроэлемента, в конечном итоге происходит сбой этой функции.
Факторы, способствующие появлению вторичного гиперпаратиреоза:
- гипердефицит кальция. Может появиться при неспособности пищеварительного тракта усваивать этот микроэлемент;
- гипердефицит витамина D. Этот витамин помогает поддерживать соответствующие уровни кальция в крови, следовательно, пищеварительная система может поглощать кальций из поступающей в организм пищи;
- хроническая почечная недостаточность. Приводит к невозможности усвоения витамина D в такой форме, в которой её сможет использовать организм. Хроническая почечная недостаточность является наиболее распространенной причиной вторичного гиперпаратиреоза.
Общие симптомы гиперпаратиреоза
Гиперпаратиреоз часто диагностируется до того, как появятся первые очевидные признаки этого заболевания. Когда симптомы становятся явными, они обычно уже свидетельствуют о повреждении или дисфункции органов в связи с избытком кальция в крови и моче или с его дефицитом в костях.
Основные симптомы следующие:
- остеопороз, то есть ломкие, хрупкие кости и, как следствие, частые переломы;
- камни в почках;
- частое мочеиспускание;
- боль в животе;
- слабость, сонливость, депрессия;
- боль в костях и суставах;
- тошнота, рвота или потеря аппетита.
Факторы риска появления гиперпаратиреоза
Вероятность появления гиперпаратиреоза намного выше, если присутствует какой-либо фактор риска:
- период менопаузы у женщин;
- длительный пищевой дефицит кальция и витамина D;
- редкое наследственное расстройство, например, множественная неоплазия I, при котором увеличиваются одна или несколько паращитовидных желез;
- воздействие облучения, например при лечении рака;
- прием лития (используется для лечения биполярного расстройства).
Лечение гиперпаратиреоза
Методов лечения данного заболевания существует несколько. Основным из них является хирургическое вмешательство. Около 95% случаев первичного гиперпаратиреоза излечиваются после удаления опухолей паращитовидных желез. Обычно удаляются не все железы, а несколько — 2 или 3. Четвертая остается, чтобы выполнять свою прямую функцию. За рубежом такие операции проводятся под местным наркозом, т.е. амбулаторно, и пациент в этот же день может идти домой.
Медикаментозные способы лечения гиперпаратиреоза:
- кальцимиметики (имитируют кальций в крови). Мнимый кальций может «обмануть» щитовидную железу, и паратгормон не будет высвобождаться. Медицинское название такого препарата — Сенсипар (Сinacalcet, Sensipar). Имеет такие побочные эффекты, как тошнота, диарея, болевой синдром.
- заместительная гормональная терапия. Применяется среди женщин, миновавших период менопаузы. Помогает сохранить кальций в костях, однако не решает проблем в функции паращитовидной железы.
- биофосфонаты. Предотвращают потерю кальция из костей, уменьшают вероятность остеопороза.
Среди побочных эффектов: температура, рвота, снижение кровяного давления.
Гиперплазия паращитовидных желез – симптомы, лечение
Гиперплазия паращитовидных желез — это увеличение одной или всех четырех паращитовидных желез. Причинами такого состояния могут быть унаследованные синдромы или же внешние факторы. Если причина появления гиперплазии неизвестна, заболевание называют неуточненным, то есть, не имеющим точной причины.
Наследственные факторы:
- множественная эндокринная неоплазия I типа;
- изолированный семейный гиперпаратиреоз (передача мутировавшего гена происходит из поколения в поколение в отдельно взятой семье);
Внешние (приобретенные) факторы:
- опухоли гипофиза, поджелудочной железы;
- опухоли надпочечников;
- хронические заболевания почек;
- дефицит витамина D.
Симптомы гиперплазии паращитовидных желез:
- переломы костей, боль в костях;
- частые запоры;
- мышечные боли, вялость;
- тошнота.
Лечение гиперплазии паращитовидных желез
Наиболее предпочтительный метод лечения — хирургическое удаление. Обычно удаляется треть или половина паращитовидных желез. Иногда одну железу оставляют. В западных странах практикуется также имплантация тканей паращитовидных желез в область предплечья, таким образом, доктора могут легко манипулировать ими, если симптомы гиперплазии появятся снова. Этот метод также помогает эффективнее отслеживать уровень кальция в организме.
Источники статьи:
https://www.mayoclinic.org
https://en.wikipedia.org
https://emedicine.medscape.com
https://www.nlm.nih.gov
По материалам:
© 1994-2015 by WebMD LLC
Wikimedia Foundation, Inc.
© 1998-2015 Mayo Foundation for Medical Education and Research
U.S. National Library of Medicine
Смотрите также:
У нас также читают:
Источник
Татьяна Ваврух
Обновлено: 4 апреля 2019
2243
Шрифт
А
А

Сонографическая картина гиперплазии паращитовидных желез
Статья содержит информацию о таком заболевании, как гиперплазия паращитовидных желез, причинах и механизме ее развития, изменениях, происходящих в структурных элементах этих эндокринных органов, а также лечении патологии и прогнозах качества дальнейшей жизни больных. Данные подкрепляют видео в этой статье, а также интересные фото материалы.
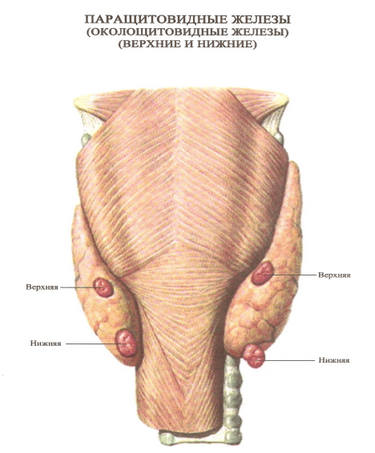
Роль паращитовидных желез
Паращитовидные железы являются одними из важнейших фрагментов эндокринной системы человеческого организма.
Их задача заключается в поддержании уровня содержания ионов Са2+, регулирующих нормальную работу многих органов и их систем:
- Делающих более прочными костную ткань и зубы.
- Регулирующих сократительную способность мышц.
- Обеспечивающих передачу импульсов по нервным волокнам.
Все патологии, поражающие эти органы, входят в состав двух групп:
- Связанных с недостатком выработки паратгормона.
- Связанных с избыточным синтезом этого биологически активного вещества.
Ко второй группе заболеваний относится и, рассматриваемая в этой статье, гиперплазия паращитовидных желез. Данная патология вызывает рост размеров glandulae parathyroideae и усиление секреции паратгормона.
Ее развитие может начаться как у взрослых, так и у детей. Что касается этиологии разрастаний, то она на данный момент неизвестна.
Однако, выяснено, что гиперплазия проявляется как спорадическими случаями, так и семейными вспышками, в которых проявляется аутосомно-доминантный тип наследования. Наиболее часто опухолевидные разрастания представляют собой компонент синдрома МЭН (множественные эндокринные неоплазии) первого либо второго типа.

По предположениям некоторых ученых, одним из этиопатогенетических факторов развития гиперплазии паращитовидных желез может быть авитаминоз
Интересно! Некоторые ученые связывают развитие опухолевидных разрастаний с недостатком витаминов, ионов кальция, пищи вообще, хронической интоксикацией организма такими веществами, как соли тяжелых металлов и так далее.
Клиника гиперплазии glandulae parathyroideae
Большинство людей, страдающих от данного заболевания, на начальной его стадии, предъявляют неспецифические жалобы.
Они отмечают у себя:
- Рвоту.
- Слабость.
- Сонливость.
- Болезненность суставов.
- Расстройства пищеварения.
- Повышенную утомляемость.

Повышенная утомляемость это один из первых симптомов ранней фазы развития гиперплазии паращитовидных желез
К сожалению, в этой стадии заболевания лишь малая доля больных обращается за специализированной медицинской помощью. Поэтому достаточно часто гиперплазия паращитовидных желез переходит в следующую стадию.
Тяжелое течение патологии
Со временем симптоматика усугубляется, по причине отложений кальция в многих органах человеческого организма, проявления которых посистемно указаны в приведенной ниже таблице:
| Отдельные органы и их системы | Заболевания, развивающиеся по причине кальцификации |
| Почки | Жажда, полиурия, почечная недостаточность в самых запущенных случаях |
| Сердечно-сосудистая система | Обызвествление сердца, сосудов, аритмии, повышение уровня артериального давления |
| Органы зрения | Катаракта |
| Суставы и мышцы | Подагра, артриты, миопатии |
| Нервная система | Боли в голове и по всему телу, парезы, иногда депрессии и психозы |
| Желудочно-кишечный тракт | Язвенная болезнь, затрагивающая пищевод, желудок, кишечник, в особенности 12-перстную кишку, панкреатит, желчно-каменная болезнь |
| Кроветворения | Анемия |

Кальцификаты в почке — один из симптомов запущенной гиперплазии паращитовидной железы
Из общих проявлений можно отметить лихорадку.
Диагностика заболевания
Заподозрить наличие гиперплазии glandulae parathyroideae врач эндокринолог может по повышению некоторых показателей в анализах:
- Уровня паратиреоидных гормонов.
- Содержания ионов кальция в крови и моче.
Также с диагностической целью широко применяются определенные виды визуализации патологического процесса:
- Сцинография. Этому методу на сегодняшний день принадлежит пальма первенства по точности выявления гиперплазии паращитовидных желез.
- Компьютерная и магнитно-резонансная томографии уступают по точности предыдущей методике, однако, позволяют поставить правильный диагноз в 90% случаев.
- Ультразвуковое исследование менее точно, чем приведенные выше способы, однако, оно пользуется широкой популярностью поскольку его цена более доступна, а ошибки случаются лишь в 20 – 30% случаев.

Сцинография, — наиболее информативный инструментальный метод диагностики гиперплазии паращитовидных желез
С целью изучить причины и течение процесса более детально, эндокринологи практикуют назначение следующих дополнительных исследований:
- Рентген-диагностики (определение состояния костей и мышц).
- Электрокардиографии (выявление нарушений работы сердечно-сосудистой системы).
Чем более полным будет проведенное обследование, тем точнее будет установлена патология, а также стадия развития заболевания. Ведь разные методики имеют свои достоинства и недостатки, по этой причине имеет смысл применять весь их комплекс.
Важно! Дифференциальная диагностика гиперплазии glandulae parathyroideae проводится в первую очередь с аденомой, при этом главным отличием первой от второй является поражение не единичной железы, а всех имеющихся с наиболее выраженными изменениями в верхних двух.
Лечение
При выявлении заболевания на его ранних стадиях врач эндокринолог делает выбор между консервативным и хирургическим методами лечения. Но, медикаментозная терапия, даже в случае, когда инструкция выполняется в точности, имеет ряд недостатков, среди которых невозможность точно спрогнозировать дальнейшее развитие патологического процесса, а также большой риск проявления различных осложнений:
- Серьезного снижения массы тела.
- Увеличения вероятности переломов костей и так далее.

Операция может стать единственным способом лечения, гарантирующим положительный результат при гиперплазии паращитовидных желез
По этим причинам, при условии отсутствия противопоказаний, предпочтительнее проведение хирургического лечения. А когда у больного уже успели развиться заметные признаки гиперкальциемии, то оперативное вмешательство является единственно возможным выходом.
Прогноз
Если лечение было проведено своевременно и в полном объеме, то прогноз, в большинстве случаев, благоприятный. Выраженные же проявления гиперкальциемии, особенно проявившиеся в виде изменения почек и костей, существенно снижают шансы на излечение и качество дальнейшей жизни человека.

При своевременном лечении паращитовидных желез прогноз в большинстве случаев благоприятный
И не важно, с какой стороны развилась гиперплазия паращитовидной железы, справа или слева, за ее лечение следует браться при первых же проявлениях патологии, на стадии развития общей симптоматики. Ведь в этом случае шансы на возвращение больного к нормальной жизни ощутимо увеличиваются.
Вам помогла статья?
9 раз уже помогла
Рекомендуем похожие статьи

Паращитовидные железы – это парные органы, роль которых нельзя недооценивать. Дело в том, что гормоны паращитовидных

Паращитовидные железы, их место расположение
Статья приоткроет секреты клиники, патогенеза и симптоматики таких



Отзывы и комментарии
Источник


