Фосфат при лечении зубов
Пломбирование зубов
Пломбирование — восстановление анатомической формы и физиологической функции зуба при помощи различных пломбировочных материалов. Выбор пломбировочного материала зависит от групповой принадлежности пломбируемого зуба и локализации полости. Моляры и премоляры, которые в процессе жевания испытывают большую нагрузку, пломбируют наиболее устойчивым в отношении и стирания пломбировочным материалом — амальгамой. В случае ее отсутствия применяют материалы на основе акриловых смол (норакрил-100), эпоксидных смол (дентоксид) или композиции акриловых и эпоксидных смол (акрилоксид). Могут применяться также силикат-фосфатные цементы.
При пломбировании полостей III и IV классов и пришеечных полостей резцов, клыков и премоляров используются материалы, отвечающие высоким косметическим требованиям (силикатные цементы, материалы на основе акриловых, эпоксидных смол и композитные).
Фосфатные (цинк-фосфатные) цементы — фосфат, висфат поликарбоксильный — в качестве постоянных пломб применяются в тех случаях, когда зуб будет покрыт искусственной коронкой в молочных зубах перед их выпадением. Цинк-фосфатные цементы применяются для фиксации искусственных коронок, а также в качестве изолирующих прокладок при пломбировании амальгамой, силикат-цементом и материалами на основе акриловых и эпоксидных смол или комбинаций. Качество пломбы и продолжительность ее службы зависят не только от правильного выбора пломбировочного материала, но и от приготовления пломбы, высушивания полости и изоляции пломбы от слюны в период твердения материала, соблюдения методики пломбирования, обработки пломбы после твердения (шлифование и пломбирование).
Методика пломбирования фосфат-цементом. Порошок и жидкость наносят на гладкую поверхность стекла и подбирают пломбировочный инструмент. Затем изолируют зуб от слюны при помощи ватных валиков и высушивают обработанную полость спиртом и эфиром или струей воздуха при наличии воздушного пистолета. Затем цемент замешивают хорошо хромированным или никелированным металлическим шпателем на гладкой поверхности стеклянной пластинки при температуре 18—20°С, Консистенция массы считается приготовленной правильно, если при отрыве она не тянется, а обрывается, образуя зубцы высотой не более 1 мм. Затем полученную пластическую массу вводят в полость небольшими порциями, тщательно конденсируя ее головкой пломбировочного инструмента до заполнения всей полости. После этого приступают к моделированию пломбы. При этом необходимо восстановить отсутствующую часть зуба до момента схватывания материала. При снятии избытка пломбировочной массы движения гладилки должны быть направлены от центра пломбы к краям. Окончательное моделирование поверхности пломбы производят при помощи целлулоидной пластинки. После завершения этих манипуляций пломбу покрывают вазелином, воском или лаком. Избыток пломбы снимают с большой осторожностью.
Пломбирование силикатными цементами. Различие в пломбировании по сравнению с указанным выше обусловлено недостаточной прилипаемостью и способностью силикатных цементов оказывать раздражающее действие на пульпу. В связи с этим под пломбу из силикатных цементов накладывают изолирующую прокладку из фосфат-цемента. Правила наложения изолирующей прокладки определяются тем, что дентин, пронизанный большим количеством дентинных трубочек, хорошо проницаем для различных веществ. Поэтому изолирующую прокладку накладывают не только на дно, но и по стенкам полости до границы с эмалью. Прокладка не должна доходить до наружного края полости, так как фосфат-цемент быстро рассасывается в ротовой жидкости, что в конечном итоге приводит к развитию кариозного процесса рядом с пломбой. Однако прокладка из фосфат-цемента не должна нарушать форму приготовленной полости, так как это ухудшит фиксацию пломбы.
Последовательность работы при пломбировании силикатными цементами такая: подбирают пломбировочные инструменты, на гладкой поверхности стекла готовят фосфат-цемент (жидкость и порошок) для прокладки и силикат-цемент для пломбы. Затем изолируют зуб от слюны ватными валиками, высушивают полость, замешивают фосфат-цемент для прокладки (по консистенции масса может быть менее густой, но не смета-нообразной). Гладилкой массу цемента вносят в высушенную полость и головкой этого же инструмента распределяют по дну и боковым стенкам. Избыток цемента с краев полости убирают экскаватором. Затем замешивают силикат-цемент и массу вносят в полость 1—2 порциями, так как введение массы большим количеством порций ухудшает монолитность пломбы. Конденсировать штопфером следует только первую небольшую порцию материала, затем пломбу дополняют и прижимают целлулоидной или целлофановой полоской. Нужно следить, чтобы не было углубления на границе пломбы с тканями зуба, а также обеспечить плотное прилегание пломбы к придесневому краю зуба, чтобы там не было нависающего края. После затвердения пломбы эти недостатки исправить очень трудно, а иногда и невозможно. После моделирования пломбы ее изолируют от слюны путем покрытия вазелином, воском или лаком.
Пломбирование силикофосфатными цементами. Технология пломбирования и замешивания силикат-фосфатного цемента такая же, как и фосфатного. Депульпированные зубы можно пломбировать без изолирующей прокладки из фосфат-цемента.
Пломбирование полимерными материалами. Эта группа материалов отвечает высоким эстетическим требованиям, поэтому они используются для пломбирования полостей III, IV, V классов, а при отсутствии амальгамы — и I—II классов. Норакрил-100 — материал на основе акриловых смол. Берут пломбировочный инструмент, подготавливают фосфат-цемент для прокладки, подбирают нужную расцветку пластмассы и наносят порошок норакрила на целлофановую пленку, помещенную на стеклянную пластинку. Зуб изолируют от слюны, тщательно высушивают полость и приступают к замешиванию пломбировочного материала. Вначале замешивают фосфат-цемент и накладывают прокладку по указанной выше методике. Затем к порошку (полимер) в нужном количестве добавляют жидкость (мономер). Массу растирают широкими мазками шпателя по поверхности целлофана. Учитывая, что жидкая масса обладает наибольшей адгезивной способностью, пломбирование рекомендуется проводить в два приема.
Вначале вносят жидкую порцию массы (сразу после замешивания), которая, стекая, заполняет неровности и вытесняет воздух. Затем вносят основную массу—более густую. Давление на внесенную в полость массу желательно оказывать в момент перехода материала из упругого состояния к твердому. Моделирование пломбы производят в начальный период твердения пломбы. Производят это при помощи гладилки и матрицы. Попытка убрать массу, которая приобрела упругое состояние, может привести к нарушению краевого прилегания пломбы. Вазелин и воск не предохраняют пломбу от влаги. При моделировании пломбы целесообразно незначительно перекрывать края полости и увеличивать ее объем на 1—2 мм. Во второе посещение (через сутки или позже) пломбу подвергают окончательной обработке. Следует помнить, что обработку пломбы бором или карборундовой головкой следует производить на малых оборотах, чтобы избежать перегрева пломбы. При шлифовании пломбы поверхность инструмента необходимо увлажнять.
Акрилоксид — композитный пломбировочный материал, обладает хорошей адгезией, высокими физико-химическими свойствами, цветостойкостью. После подготовки пломбировочного инструмента и материала для изолирующей прокладки (накладывается только при глубоком кариесе) подбирают цвет и насыпают порошок акрилоксида в тигелек. После изоляции пломбируемого зуба от слюны и высушивания полости приступают к замешиванию цемента для прокладки, которая накладывается по общим правилам. Затем к порошку в тигельке добавляют необходимое количество жидкости и после перемешивания в течение 40—50 с массу единой порцией вносят в подготовленную и тщательно высушенную полость. Твердение начинается через 1 1/2—2 мин, что достаточно для моделирования пломбы. Время затвердения пломбы — 8—10 мин. Спустя 17г—2 ч можно производить механическую обработку пломбы.
В последние годы в группе композитных пломбировочных материалов созданы такие, которые обладают чрезвычайно высокими адгезивными свойствами и соответствуют высоким эстетическим требованиям. Это эвикрол (ЧССР) и консайз (США). Они не обладают свойством химического соединения с минеральными компонентами твердых тканей зуба, но вследствие диффузии жидкой фазы в микропространства эмали создается сильная адгезия. С целью увеличения поверхности соединения пломбировочного материала с зубом производится обработка эмали кислотой — травление. Материалы оказывают выраженное раздражающее действие на пульпу, поэтому при наличии полости в пределах дентина обязательно накладывают изолирующую прокладку из фосфат-цемента и только после его твердения — пломбу из указанных материалов. Достоинством этих материалов является то, что они применяются для пломбирования полостей без предварительного их препарирования (при поверхностном кариесе, клиновидном дефекте, эрозии тканей зуба).
Материалы имеют как универсальную расцветку, так и набор паст различных оттенков.
Методика пломбирования консайзом. Готовят пластмассовые пломбировочные инструменты (головка, гладилка). Если будет создаваться угол зуба, то желательно иметь целлофановый колпачок по форме коронки, которую необходимо подобрать по размеру. Затем готовят материал. На бумажную пластинку, находящуюся в наборе, наносят каплю жидкости для травления (30% раствор ортофосфорной кислоты), две равные капли жидкой фазы пломбировочного материала, две равные части пасты. Кроме того, необходимы дистиллированная вода и воздушный пистолет. Затем изолируют зуб от слюны и производят тщательную механическую очистку пломбируемой поверхности. В ряде случаев применяется порошок пемзы. После этого на поверхность зуба на 1 1/2—2 мин наносят кислоту, которую затем удаляют, а зуб промывают дистиллированной водой и тщательно высушивают струей воздуха. Важно, чтобы после травления на зуб не попадала слюна. Участок травления приобретает меловидный оттенок. Затем поролоновым тампоном (имеющимся в наборе) смешивают две капли жидкой фазы пломбировочного материала, который наносят на участок будущей пломбы. Сразу же после этого пластмассовым шпателем круговыми движениями смешивают две равные части паст и наносят на поверхность, обработанную жидкой фазой материала. Моделирование производят гладилкой, а при наличии значительных дефектов лучше всего применять целлофановый колпачок. Можно пользоваться целлофановой пластинкой. Избытки материала лучше убирать до твердения. Через 7—8 мин пломба твердеет и ее можно обрабатывать. Шлифование лучше производить алмазными головками и бумажными дисками различной зернистости. Полируют резиновыми головками и пастами.
С помощью этого материала можно восстановить значительные дефекты зуба. В таких случаях предварительно вводят в канал или параллельно его направлению металлический штифт.
Кроме того, учитывая высокие адгезивные свойства материала, его используют для шинирования подвижных зубов.
Методика пломбирования эвикролом. Эвикрол — двухкомпонентный пломбировочный материал, представляющий собой комбинацию акрилатов с неорганическими наполнителями. Пломбы из эвикрола отвечают высоким эстетическим требованиям. Эвикрол представлен в виде порошка (три расцветки), жидкого компонента пломбировочного материала и жидкости для травления. Препарирование полости при пломбировании эвикролом такое же, как и для других материалов. Перед пломбированием на дентин накладывают изолирующую прокладку из фосфат-цемента. Подбирают цвет по имеющимся образцам и порошок (1 или 2 мерки) наносят на бумажную пластинку. После изоляции зуба от слюны ватными валиками и высушивания производят травление эмали в течение 1 мин специальной жидкостью. Затем смывают ее струей воды или тампонами, смоченными водой, и тщательно высушивают полость струей воздуха. После этого к порошку добавляют жидкую фазу эвикрола и замешивают шпателем в течение 30— 40 с. Полость заполняют небольшими дозами, начиная со дна. Моделирование пломбы производят пластмассовыми гладилками и целлофановой матрицей, которая должна оставаться в соприкосновении с массой до твердения, что обеспечивает создание гладкой и блестящей поверхности. Моделирование должно быть завершено к началу полимеризации, так как материал в этой фазе крошится и может произойти деструкция пломбы. Для окончательного шлифования пользуются карборундовыми или алмазными головками, карборундовыми дисками.
Методика пломбирования серебряной амальгамой. Подбирают пломбировочный инструмент, прокладку из фосфат-цемента, серебряную амальгаму. Порошок и ртуть помещают в стеклянную ступку и растирают пестиком в течение 1 1/2—2 мин до получения гомогенной пластичной массы. Для дозировки порошка и ртути выпускается специальный мерник, а для замешивания — амальгамосмеситель AB, позволяющий получить амальгаму в более короткий срок и со стабильными свойствами. Дозированное количество порошка и ртути помещают в полиэтиленовую капсулу и включают смеситель на 1—1 1/2 мин. Кроме того, порошок и ртуть, изолированная специальной прокладкой, могут выпускаться в ампулах. В таких случаях после сдавливания капсулы по вертикали и объединения порошка со ртутью помещают ее в смеситель и через 1 — 1 1/2 мин амальгама готова. После изоляции зуба от слюны высушивают полость, замешивают фосфат-цемент по общепринятым правилам и накладывают прокладку. Затем вносят первую порцию амальгамы и тщательно ее конденсируют. Необходимо следить, чтобы пломба не соприкасалась с дном полости, так как вследствие большой термопроводимости амальгамы температурные раздражители будут передаваться на пульпу, в результате чего могут возникнуть быстропроходящие боли. Затем полость заполняют пломбировочным материалом и восстанавливают анатомическую форму зуба. В заключение больного просят сомкнуть зубы. При наличии отпечатка антагониста этот участок снимают гладилкой или ватным тампоном. Заключительные движения пломбировочного инструмента должны производиться от центра пломбы к периферии, чтобы обеспечить наилучшее краевое прилегание ее. Важным процессом является полирование пломбы, которое производится не ранее чем через сутки. Вначале поверхность шлифуют мелкозернистой карборундовой головкой, финиром, а завершают металлическим полиром. Поверхность такой пломбы лучше противостоит коррозии, уменьшается возможность возникновения кариозного процесса рядом с пломбой.
Галлодент-М — материал, состоящий из порошка сплава меди и олова, а также жидкости — специального сплава гелия и олова. Отсутствие в материале ртути позволяет работать с ним без ограничений. Показания к применению те же, что и серебряной амальгамы. Необходимое количество порошка и жидкости, взятое с помощью специальных мерников, помещают в полиэтиленовую капсулу и смешивают на амальгамосмесителе AB. Материал напоминает серебряную амальгаму. Методика пломбирования и обработка пломбы аналогичны таковым при применении серебряной амальгамы.
Источник
В лечении кариозных процессов важно не только владеть мануальными навыками и быть в курсе новинок пломбировочных материалов, но и также знать биологические особенности кариеса и пульпы зуба. Больше не существует необходимости препарировать зуб, далеко выходя за границы здоровых тканей, напротив, с развитием адгезивной стоматологии, мы стараемся производить иссечение тканей максимально консервативно. Даже удаление тканей, которые потенциально могут быть инфицированы, остается под вопросом.
Данная статья обсуждает лечение глубокого кариозного процесса, а также пытается ответить на некоторые вопросы, поставленные в стоматологической литературе. Необходимо ли удалять все кариозные ткани в каждом клиническом случае (даже когда экскавация близко к пульповой камере)? Может ли кариозный процесс быть остановлен? Какой вид пломбировочного материала обеспечит самый лучший результат для пациента?
Традиционные концепции
В классическом тексте (1908) G.V.Black писал: «Лучше обнажить пульпу зуба, чем оставить ее закрытой лишь слоем размягченного дентина». В тоже самое время Black утверждал, что дантисты должны понимать патанатомию и патофизиологию кариозного процесса, иначе они могут считать себя лишь механиками. Конечно же, стоматологическая наука продвинула наше понимание о кариозном процессе и возможности герметичного пломбирования с воссозданием борозд и фиссур. Сам G.V. Black возможно опроверг бы свое высказывание 100 лет спустя.
Традиционная концепция полного удаления кариозных тканей при глубокой полости была поставлена под сомнение. Абсолютное удаление всех измененных тканей может не являться обязательным для остановки кариозного процесса. Хорошо известно, что бактерии в дентине вызывают воспаление в пульпе. Однако этот слабый воспалительный процесс может быть стимулятором регенерации. Оставление небольшого количества кариозных тканей под пломбой необязательно пагубно повлияет на успех лечения. Короткие исследования от 36 до 45 месяцев показали, что надежно запломбированные полости с кариозным дентином, показали малый процент рецидива и абсолютное снижение числа микроорганизмов. Реминерализация оставшегося кариозного дентина доказана и биохимически, и рентгенологически. В данных исследованиях применялись прокладки с гидроокисью кальция.
Оставление кариозных тканей под пломбой весьма противоречивая концепция. Традиционный подход непрямого покрытия пульпы обычно требует временного пломбирования. Спустя несколько недель или месяцев, зуб повторно раскрывают, удаляют оставшиеся кариозные ткани и пломбируют повторно уже постоянно.
При непрямом методе деминерализованные ткани оставляются в самых глубоких местах полости для предотвращения вскрытия пульпы. Применение такого метода ограничивается пациентами без симптомов воспаления и патологии пульпы. Полное удаление всех кариозных тканей со стенок пульповой камеры необходимо для контроля микроподтека. Поражение может медленно или быстро прогрессировать. Клинически, рентгенологически и бактериологически доказано, что кариозный процесс останавливается. В таких случаях герметичная, хорошо прилегающая по краям реставрация является необходимым условием успешного исхода.
Классическое непрямое покрытие пульпы имеет относительно высокий процент клинического успеха, обнажение пульпы обычно избегается и зуб не беспокоит. Дентин во время второго раскрытия описывается как более сухой, твердый и темный. Со стороны микробиологических анализов обнаруживается уменьшение бактериальной обсемененности. Также существует вероятность, что успех такого лечения будет зависеть и от выбранного материала для пломбирования, но по этому поводу проведено слишком мало исследований. «Действительно, осторожный доступ может быть предпочтителен перед радикальной экскавацией, потому что пульпа обнажается гораздо реже, а герметичное отграничение дентина от микрофлоры полости рта останавливает развитие кариозного процесса. Восстановительные процессы склерозирования дентинных канальцев и образования третичного дентина стимулируются, тем самым снижая проницаемость оставшегося дентина. Микроорганизмы блокируются с одой стороны герметично поставленной пломбой, а с другой — сниженной проницаемостью дентина.
Смена ориентиров
Всеми давно принято, что использование силантов защищает подлежащие структуры зуба, предотвращая аккумуляцию зубного налета и потерю минералов. Совсем недавно, полученные доказательства показали, что купирование неполостных кариозных изменений возможно с применением силантов. Но пока данный неинвазивный способ лечения начального кариеса широко не внедрен в стоматологическую практику.
Конечный результат консервативного иссечения и полной экскавации был тщательно сравнен. В данном исследовании в случаях, когда постановка временной пломбы была возможна, глубокая экскавация не проводилась. На дне пульповой камеры оставлялся мягкий, влажный и дисколорированный дентин. Поверх кариозного дентина накладывалась прокладка из гидроокиси кальция, которая затем закрывалась временной пломбой из стекло-иономерного цемента. Спустя 8-12 недель полость заново раскрывалась с целью проведение окончательной экскавации. Прокладка гидроокиси кальция накладывалась еще раз, и зуб восстанавливался композитным материалом. Авторы наблюдали гораздо меньшее число вскрытых пульповых камер при проведении пошагового удаления кариозных тканей, нежели при полной радикальной экскавации.
Кроме того, при оценке отдаленных результатов спустя 1 год, приведенная методика также оказалась более успешной. Такие результаты в очередной раз поставили акцент на важности сохранения дентинного барьера между пульпой и полостью, даже если в нем остаются кариозные очаги.
Совсем недавно необходимость пошагового удаления кариозного дентина снова обсуждалась. Непрямое покрытие пульпы — простая, хорошо встречаемая пациентами, менее дорогая, чем эндодонтия, процедура. Хотя часть микроорганизмов может оставаться активной, этого редко достаточно для развития рецидива: отложение третичного дентина также останавливает процесс распада. Весь инфицированный дентин должен быть полностью удален со всех стенок, однако, может быть немного оставлен по дну полости. Радикальное удаление измененного дентина не является обязательным во всех клинических случаях, так как установленная герметично пломба надежно закрывает полость от микрофлоры полости рта.
Лечебные прокладки: эффект на пульпу зуба
Прокладки достаточно часто устанавливаются под реставрацию для снижения потенциальной полеоперационной чувствительности. Для идеальной прокладки важны следующие характеристики:
1. Способность материала уничтожать микроорганизмы
2. Индукция минерализации
3. Осуществлять плотное прилегание и изоляцию
Послеоперационная чувствительность частично связана с остаточной толщиной дентина (RDT) после препарирования и присутствия некоторого числа микроорганизмов на стенках полости. Никакой материал не сможет защитить пульпу лучше, чем собственный дентин. Остаточная толщина дентина по дну полости является одним самых важных факторов для защиты пульпы от токсинов. Толщина в 0,5 мм сокращает эффект токсинов на 75%, 1мм – 90%, сохранение 2 мм и более – приводит к невероятно малой реакции пульпы или вообще ее полном отсутствии. В ситуациях, когда остается около 0,5 мм применение прокладок особенно важно. Со снижением толщины дентинного слоя снижается выживаемость одонтобластов и сохранность репаративных механизмов.
Реактивное восстановление дентина наблюдалась под полостями как с RTD выше 0,5 мм, так и с RTD меньше 0,25 мм. Однако максимальная активность наблюдалась под полостями с RTD от 0,5 до 0,25. Также восстановление дентина находилось под влиянием выбранного материала (от большего к меньшему: гидроксид кальция, композит, модифицированный СИЦ и цинк-оксид эвгенол). Одонтобласты сохранялись при RTD больше 0,25 мм.
Гидроксид кальция используется в качестве материала для прокладок с 1920-х годов. Благодаря своему pH равному 11, гидроксид кальция сам по себе является бактерицидным, а также нейтрализует кислые продукты бактерий. Высокий pH создает хорошие условия для репарации дентина. Вдобавок, гидроксид кальция обладает способностью мобилизовать факторы роста дентинного матрикса, вызывающего образование нового дентина. Гидроксид кальция является идеальным прокладочным материалом для очень глубоких полостей как при прямом, так и непрямом покрытии пульпы.
Адгезивные смолы могут быть слишком кислыми и вызывать раздражение пульпы. А многие дентинные бондинговые агенты и модифицированные СИЦ вообще токсичны для ткани пульпы. Также прокладки из гидроокиси кальция показывают высокий потенциал для восстановления мягкой ткани зуба, по сравнению с цементами и смолами.
К сожалению, самоотверждаемые прокладки из гидроокиси кальция высоко растворимы и могут рассасываться с течением времени. Традиционные гидроокисные прокладки легко растворяются во время кислотного травления. Компоненты бонда: вода, ацетон, спирт также могут разрушительно действовать на свойства прокладок из кальция. Герметичное закрытие полости поможет стабилизировать поражение и остановить кариозный процесс. Таким образом, если планируется постановка композитной пломбы, поверх гидрооксидной прокладки следует устанавливать защитную прокладку из СИЦ.
Реставрационные материалы, которые обладают антимикробными свойствами, особенно полезны при малоинвазивных и других видах стоматологического вмешательства. Некоторые исследования показывают, что модифицированные СИЦ практически одинаковы с обычными гидроокись кальциевыми прокладками. Оставленный мягким, деминерализованным дентин становится вновь минерализованным после покрытия СИЦ. Это происходит в основном благодаря высвобождению фтора и наличия фосфата кальция в цементе. Этот феномен также называют «лечение пораженного дентина». Однако в некоторых других исследованиях модифицированный СИЦ пагубно влиял на однотобласты, сокращая их количество. Поэтому перед внесением модифицированного СИЦ в глубокую полость рекомендуется проложить хотя бы тонкий слой гидроокиси кальция. Это позволяет осуществить пульпу от повреждения и бактериального микроподтека.
В последние несколько лет проведена презентация MTA (ProRoot MTA Dentsply Tilsa Dental Specialties). Эти силикантные цементы являются антибактериальными, биосовместимыми, имеют высокий pH и позволяют высвобождать биоактивные протеины дентинного матрикса. MTA представляет собой порошок, состоящий из гидрофобного трикальций силиката, трикальций алюмината, трикальций оксида и силиката оксида. Также эта смесь содержит небольшое количество других оксидов, что модифицирует ее химические и физические свойства. Добавление жидкости к порошку приводит к образованию коллоидного геля с pH 12,5 (что схоже с гидроксилом кальция), который отверждается до плотной субстанции в течение 3-4 часов. Существует гипотеза, что под воздействием тканевой жидкости трикальций оксид превращается в гидроксид кальция.
Материал обладает слабой растворимостью и слегка более рентгеноконтрастен, чем дентин. Так как MTA весьма слабо устойчив к компрессиям, его не стоит использовать в высокофункциональных зонах. Другой значительный недостаток – это долгое отверждение: несколько часов.
Подводя итог, можно сказать, что процедура лечения в два этапа достаточно часто важна и требует постановки временной пломбы. Непрямое покрытие пульпы лучше проводить в одно посещение. Любая одномоментная реставрация требует нанесения слоя модифицированного СИЦ. MTA — замечательный материал при раскрытии пульпы и эндодонтических манипуляциях. У материала хорошие изолирующие свойства, и некоторые исследования показали больший успех терапии, чем при использовании обычного гидроксида кальция.
Клинические случаи
Клинический случай 1
В клиническом случае представлен 30-летний пациент с большой кариозной полостью на первом нижнем моляре (Фото 1). Пациент отмечал чувствительность зуба к холодному, в остальном кариес протекал бессимптомно. Тест на холодное подтвердил слова пациента, болевой приступ длился около 30 секунд. Прицельный рентгеновский снимок показал близкое прилегание полости к пульпе зуба. Экскавация кариозного дентина продолжалась, пока дентинная стенка приблизилась к толщине в 1 мм (Фото 2).
Фото 1. Крупная кариозная полость с минимальными симптомами.
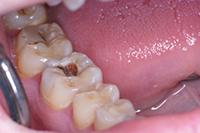
Фото 2: Проведено частичное удаление кариозного дентина. Мягкий, влажный, измененный в цвете дентин на дне полости оставлен.
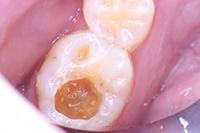
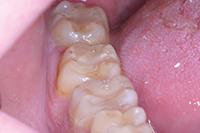
Биодентин (Septodont) использован для постановки временной пломбы (Фото 3). Зуб оставлен для восстановления на 4 месяца. В течение этого периода зуб не беспокоил. Для подтверждения витальности пульпы вновь проведен тест на холод и выполнен прицельный рентгеновский снимок (Фото 4). Было принято решение восстановить зуб композитом как окончательная реставрация (Фото 5).
Фото 3: Биодентин (Septodont) — временная пломба.
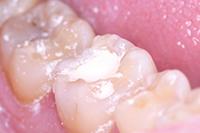
Фото 4: Рентгенография временно запломбированного зуба. Оставшийся кариес хорошо заметен на снимке. На усмотрение стоматолога некоторое количество Биодентина может быть оставлено под постоянную реставрацию.
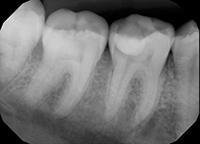
Фото 5: Окончательная реставрация зуба.
Обсуждение материала
Исходя из опыта автора, применение Биодентина является гораздо более удобным и эффективным по сравнению с MTA. Биодентин является биоактивным материалом для прямого и непрямого покрытия пульпы, а также в эндодонтической практике. Процесс изготовления биосиликатных материалов исключает металлическое загрязнение. Процесс отверждения наступает при увлажнении трикальций силиката, который затем образует кальций-силикатный гель и гидроксид кальция. При соединении этих веществ с фосфат ионами происходит образование преципитата, напоминающего гидроксиапатит. «В месте соединения дентина и материала Биодентин происходит увеличение карбонатных соединений, что свидетельствует о диффузии минералов из материала с созданием гибридной зоны». Биодентин препятствует микроподтеку схоже с модифицированным СИЦ и также имеет антибактериальный эффект.
Биодентин окончательно отверждается через 10-12 минут. Это намного быстрее, чем время отверждения MTA, однако биодентин к тому же проявляет более высокую компрессионную устойчивость. Таким образом, он может с легкостью применять как подходящая временная пломба. Производитель рекомендует использовать материал 2-шагово. На последующем приеме стоматолог формирует нужную ему полость и оставляет на дне слой Биодентина в качестве прокладки, сверху которой устанавливает постоянная реставрация.
Клинический случай 2
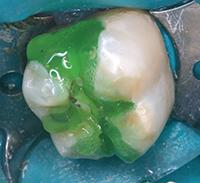
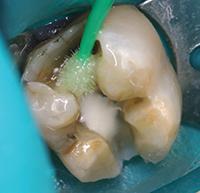
Нижний моляр на фото 6 имел дефект амальгамной пломбы с рецидивом кариеса. Пломба удалена, измененный дентин удален. На дно полости при помощи шприца тонким слоем наложена прокладка TheraCal LC (BISCO Dental Products) (Фото 7) и затем отверждена светом в течение 20 секунд. Полость протравлена (Фото 8), промыта, покрыта адгезивом, подсушена и отверждена (Фото 9), теперь зуб готов к постановке постоянной пломбы.
Фото 6: Глубокая экскавация дентина.
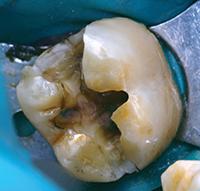
Фото 7: В качестве прокладки использован светоотверждаемый модифицированный кальций-силикатный материал TheraCal (BISCO Dental Products).
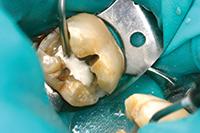
Фото 8 и 9: Кислотное протравливание и установка пломбы производится поверх прокладки.
Обсуждение материала
TheraCal LC — другой недавно представленный материал, суть которого состоит в объединении положительных свойств гидроксида кальция и модифицированных СИЦ.
Материал обладает сильными механическими характеристиками, низкой растворимостью и может быть отвержден слоем в 1 мм. TheraCal LC является одобренным стимулятором образования гидроксиапатита со способностью индуцировать синтез кристаллов, схоже с продуктами МТА.
Дентинная жидкость, поглощаемая TheraCal, производит высвобождение кальция и гидроксид ионов. Кальций необходим для быстрой стимуляции синтеза апатита, а щелочная среда обеспечивает необходимые условия для восстановления и заживления. TheraCal LC предназначен для использования в качестве изолирующей прокладки, надежно защищающей пульпу. При прямом покрытии пульпы важными аспектами успешного лечения является использование коффердама и контроля пульпарного кровотечения. Материал подходит специалистам, которые хотят облегчить использование обычных прокладок из гидроксида кальция, но, тем не менее, хотят применить плюсы более новых кальций силикатов. TheraCal LC позволяет производить непрямое покрытие пульпы одноэтапно.
Заключение
Сегодня стоматологу необходимо анализировать предыдущий опыт и клинические случаи для осуществления оптимального лечения пациента. На данный момент имеется значительное количество литературы, описывающей успешное непрямое покрытие пульпы. В то же самое время анализ информации позволяет сделать вывод, что прямое покрытие, особенно в зрелых зубах, не может обеспечить такой же успех без эндодонтической терапии. Также существуют ситуации, когда стоматологи предпочитают провести непрямое покрытие и затем осуществить повторный вход в полость для удаления остатков кариозных тканей.
Данная статья показывает, что пошаговая техника удаления дентина не всегда необходима. Новые кальций-силикатные цементы могут быть особенно полезными в таких случаях. Для общего принятия такой концепции, конечно же, необходимо продолжение клинических исследований. Также стоматологам следует знать, что в некоторых случаях материал, покрывающий пульпу, следует удалять не полностью и оставлять под постоянную реставрацию.
Автор: Robert E. Rada, DDS, MBA
Источник


