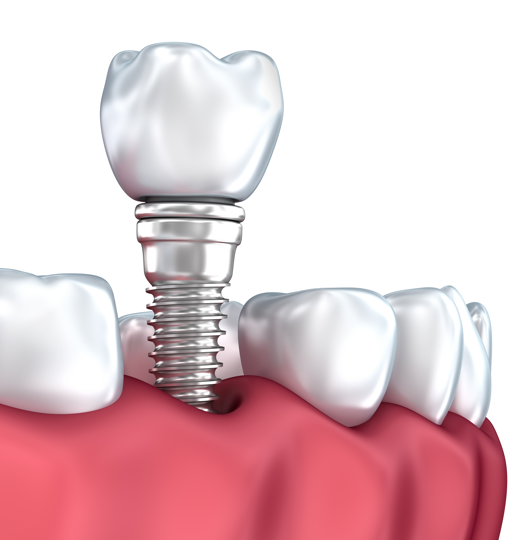
Физические методы лечения зубов
201
Глава 9
ФИЗИЧЕСКИЕ
МЕТОДЫ ЛЕЧЕНИЯ ЗАБОЛЕВАНИЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ
ОБЛАСТИ
Кариес зубов
Кариес
зубов — это патологический процесс,
появляющийся
после прорезывания зубов, при котором
происходит
деминерализация и размягчение твердых
тканей
зуба с последующим образованием дефекта
в виде
полостей.
Кариес
классифицируют:
Кариес в стадии
пятна.Поверхностный
кариес.Средний кариес.
Глубокий кариес.
Физические
методы диагностики, лечения и профилактики
находят применение при различных
стадиях кариозного
процесса.
При
кариесе
в стадии
пятна
применяют
реминера-лизацию
тканей зуба с помощью электрофореза
кальция,
фтора. Для детей используют 5 % раствор
глюко-ната
кальция, для взрослых 10 % раствор
глюконата кальция.
Время воздействия — 10—15 мин, затем
проводят
аппликацию с 2 % раствором фтористого
натрия на
2—3 мин. Курс лечения — 10—15 сеансов.
Процедуру
проводят каждый день. Одновременно с
электрофорезом
микроэлементов назначают при множественном
кариесе
общее облучение УФ-лучами. Рекомендуют
2— 3
курса УФ-облучений по 20 процедур через
день. При
поверхностном, среднем и глубоком
кариесе
при
препарировании можно применить
электрообезболивание
и электроодонтодиагностику.
Физиопрофилактика
кариеса
зубов
Физиопрофилактика
кариеса зубов занимает видное место
среди других методов профилактики
кариеса зубов.
Профилактику
кариеса у детей начинают с внутриутробного
периода развития ребенка. Для этого
беременной
назначают общее УФ-облучение, направленное
на
укрепление организма женщины и на
стимуляцию фосфорно-кальциевого
обмена, улучшения образование и
усвоение витаминов. Можно назначить
аэронизацию для
нормализации вегетативной нервной
системы.
В
период новорожденности (до 1 мес.) важны
ежедневные
прогулки и пребывание ребенка в
отраженных солнечных лучах. В летний
период дети должны достаточное
время находиться в солнечном световом
потоке. В северных районах детям
необходимо делать искусственное
общее облучение ультрафиолетовыми
лучами.
Для
профилактики кариеса у детей можно
проводить
облучение десен и слизистой полости
рта, начиная
с l/З
биодозы и увеличивая на 1/3 биодозы,
продолжительность
каждого последующего облучения, доводя
до 2—3 биодоз. В год 2 курса облучений,
лучше в
зимне-весеннее время. Такие же процедуры
можно проводить
и взрослым, склонным к кариесу зубов.
202
Основы
стоматологической физиотерапии
Глава 9. Физические методы лечения…
203

 Некариозные
Некариозные
поражения зубов
Некариозные
поражения зубов делятся на две группы.
Первая
группа некариозных
поражений твердых тканей
зуба возникает до их прорезывания. Это:
гипоплазия эмали;
гиперплазия
эмали;эндемический
флюороз;аномалии
развития и прорезывания зубов,
изме
нение
их цвета;
• наследственные
нарушения развития зубов.
Вторая
группа поражений
возникает после проре
зывания
зубов:
пигментация
зубов, налеты;стирание твердых
тканей;клиновидный
дефект;некроз твердых
тканей зубов;травма зубов;
гиперестезия;
эрозия зубов.
Источник
Физические методы лечения. Применение физиотерапии позволяет закрепить полученный после терапевтического и хирургического лечения эффект. Используя различные методы, добиваются нормализации кровообращения, трофики тканей. Необходимо помнить, что физические методы лечения проводятся после снятия острых воспалительных явлений. Противопоказаниями являются гноетечение, абсцессы, новообразования.
Массаж десен. Различные способы массажа (аутомассаж, вибромассаж, гидромассаж, вакуумный массаж) преследуют одну цель: в результате механического раздражения тканей пародонта усилить кровообращение и тем самым улучшить трофику тканей.
Пальцевой аутомассаж целесообразно проводить с одновременным использованием зубных паст, содержащих растительные добавки («Лесная», «Ромашка», «Хлорофилловая» и др.), что значительно повышает эффект. Ю. А. Федоров рекомендует следующую методику массажа: II и I пальцами захватывают наружную (губную, щечную) и небную (язычную) поверхности альвеолярного отростка челюстей. Пальцевой аутомассаж десны начинают обычно от центра челюстей и постепенно перемещают пальцы на боковые их стороны. Движения пальцев идут от основания альвеолярного отростка к зубам, т. е. на верхней челюсти сверху вниз, а на нижней — снизу вверх. Массирование должно быть безболезненным и сила давления пальцев регулируется на основании этих ощущений. Движения пальцев должны быть круговыми. Массаж делают раз в день перед сном после чистки зубов. Длительность 5—7 мин.
Вибрационный массаж делают с помощью специального аппарата, имеющего наконечник различной формы (шарик, пластинка, молоточек и др.). Аппарат фиксируют на бормашине. Регулируя число оборотов бормашины, добиваются различной частоты вибрации наконечника. Вибрационным массажем пользуются тогда, когда показаны энергичные и частые движения. Длительность массажа десен на обеих челюстях 20 мин (по 5 мин с вестибулярной и по 5 мин с язычной поверхностей).
Гидромассаж осуществляется водой или минеральными водами, содержащими углекислоту. Положительными свойствами этого вида массажа по сравнению с другими является не только Механическое воздействие на сосуды пародонта, усиление кровотока и обменных процессов, но и возможность промывания патологических карманов, удаления из них остатков пищи, некротизированной ткани, гноя и др. Методика проведения гидромассажа следующая: из специального пистолета под давлением 2—3 атм подается струя минеральной воды в межзубные промежутки и на десневые сосочки. Орошению подвергаются все десневые сосочки вестибулярной и оральной поверхностей верхней и нижней челюстей в течение 10 мин. Процедуры проводятся ежедневно в течение 10 дней, последующие 10 процедур — через день. Всего на курс 20 процедур.
Вакуум-терапия — образование с помощью вакуума на слизистой оболочке альвеолярного отростка и десне гематом. Обратное развитие гематом стимулирует местный обмен веществ, повышается регенеративная способность тканей. Методика проведения следующая: стерильную вакуумную трубку прикладывают к десне в области корней зубов; лучше помещать ее ближе к десневому краю. Трубка соединена с вакуумным насосом, который выкачивает из системы воздух до давления 40 мм рт. ст. Через прозрачную трубку видно изменение цвета втянутой слизистой оболочки: появляются единичные экстравазаты, затем они сливаются и вся слизистая оболочка становится цианотичной. После этого трубку отсоединяют от системы и снимают. Во время первой процедуры делают 8 гематом — по 4 на каждой челюсти. Гематомы рассасываются через 3—4 дня, поэтому следующее посещение назначается спустя этот срок. После проведения вакуум-терапии уменьшаются явления отека, кровоточивость.
На этом же принципе основан метод вакуум-массажа. Отличие от вакуум-терапии состоит в том, что вакуумная трубка не фиксируется, а плавно передвигается по слизистой оболочке с целью создания перемежающегося отрицательного давления. Вакуум-массаж усиливает кровоток и устраняет явления застоя крови.
Дарсонвализация. Применение токов высокой частоты вызывает глубокое прогревание ткани, оказывает влияние на окончания чувствительных и вегетативных нервов, способствует развитию быстрой гиперемии. Дарсонвализация производится с помощью специальных стеклянных электродов. Воздух, заполняющий трубку электрода, разрежен до давления 1—1,5 см рт. ст., благодаря чему он становится проводником для тока высокого напряжения. Стеклянный электрод присоединен к генератору тока высокой частоты и высокого Напряжения. Электрод укрепляют в держателе, вводят в полость рта и укладывают на переходную складку нижней челюсти во фронтальном участке. Пассивный электрод находится в руке больного. После включения аппарата производят перемещения активного электрода по переходной складке нижней челюсти, а затем верхней. Вся процедура продолжается 10—15 мин. Курс лечения — 20—25 сеансов через день.
УВЧ-терапия — воздействие электрического поля ультравысокой частоты, в результате которого расширяются кровеносные сосуды, усиливается кровоток, увеличивается количество лейкоцитов, усиливается их фагоцитарная функция, наступает дегидратация воспаленной ткани. Рекомендуется назначать УВЧ-терапию при абсцессах, обильном гнойном отделяемом. Длительность процедуры 5—15 мин. Курс лечения от 2—3 до 15—20 процедур ежедневно или через день.
Электрофорез лекарственных веществ. Введение ионов лекарственного вещества (витамины, биостимуляторы, хлорид кальция и др.) оказывается весьма эффективным способом лечения пародонтопатий, поскольку проникшие таким способом лекарственные вещества задерживаются в тканях на более длительный срок, чем введенные инъекционным путем. Для электрофореза используется гальванический аппарат, активный электрод которого, обернутый марлей и смоченный в лекарственном веществе, накладывают на альвеолярные отростки, а пассивный — фиксируют на предплечье больного. Процедура продолжается 15—20 мин при силе тока 3—5 мА;
Ортопедическое лечение. Применяется на различных этапах лечения пародонтопатий и имеет целью стабилизировать расшатанные зубы, восполнить дефекты зубного ряда, исправить прикус.
Источник

Физические методы лечения и диагностики в настоящее время
нашли широкое применение в терапевтической стоматологии. Использование
при лечении пульпита электроодонтометрии, внутри-
канального электрофореза, диатермокоагуляции, реже — флюкту-
оризации и амплипульс-терапии, а при лечении периодонтита—
также дарсонвализации, электрического поля УВЧ, микроволн
(СВЧ), света, тепла, а в последние годы — ультразвука и переменного
магнитного поля низкой частоты позволяет значительно улучшить
результаты лечения.
Электроодонтометрия (ЭОМ) — исследование чувствительных
нервных окончаний пульпы с помощью электрического тока. ЭОМ,
как и другие методы электродиагностики, основана на возбудимости
живой ткани, способности ее под действием раздражения
электрическим током приходить в возбужденное состояние. В ответ
на действие раздражителя нервные окончания пульпы формируют
болевой импульс—ответную реакцию в виде болевого ощущения.
Первое, минимальное болевое ощущение, возникающее при
наименьшей силе раздражителя, называют порогом возбудимости,
наименьшую силу раздражителя, вызывающую первую ответную
болевую реакцию, — пороговой, она является критерием возбудимости.
При ЭОМ в качестве раздражителя применяют электрический
ток определенных параметров.
Использовать электрический ток для диагностики кариеса
зубов было предложено еще в прошлом веке [Magito А., 1866].
По сравнению с другими раздражителями электрический ток имеет
ряд преимуществ: им можно воздействовать на пульпу через твердые
ткани, ток легко и точно дозируется и даже при многократном
применении не повреждает пульпы. Заслуга в разработке
современного метода электроодонтодиагностики принадлежит
Л. Р. Рубину (1949, 1955, 1959, 1967). Он установил, что пороговая
сила раздражителя нервных окончаний интактного зуба находится
в пределах от 2 до 6 мкА. При патологических изменениях
электровозбудимость пульпы зубов в большинстве случаев снижается,
при этом порог возбудимости повышается до 20— 100
мкА, и только иногда, например, в начальной стадии заболеваний
пародонта, электровозбудимость пульпы повышается с понижением
порога до 0,5—1,5 мкА, что отмечено и другими авторами
[Заславский А. С, 1964].
Существует много причин снижения электровозбудимости
пульпы зубов, но наиболее частой из них является повреждение
болевых рецепторов вследствие воспалительно-дегенеративного
процесса в пульпе, возникшего как осложнение кариеса. Второе
место по частоте повреждения нервных элементов принадлежит
травме пульпы. Это может быть ушиб пульпы вследствие удара
или хронической микротравмы, термический (при обработке полости
или обточке под коронку), либо химический (от применения
сильнодействующих препаратов, токсичных пломбировочных
материалов) ожог, перелом коронки или корня зуба, вывих,
сдавление сосудисто-нервного пучка в зубах, стоящих вне
дуги, и т. д.
Электровозбудимость может снизиться не только вследствие
повреждения нервных элементов в пределах зуба и сосудисто-
нервного пучка. Повреждение нервных путей на более отдаленных
участках также вызывает снижение электровозбудимости
различной степени, вплоть до полного ее отсутствия. Причиной
травматического неврита тройничного нерва, сопровождающегося
снижением электровозбудимости иннервируемых зубов, могут служить
как хирургические операции и травмы (операции удаления
зубов, местная анестезия, радикальные операции на костях челюстей,
переломы челюстей и т. д.), так и терапевтические вмешательства
(избыточное выведение пломбировочного материала за
верхушку корней, чаще нижних зубов), а также сдавление нервных
веточек кистой, гематомой, ретинированным зубом и т. д.
Наконец, причиной изменения электровозбудимости зубов могут
служить не только травматические, но и инфекционные невриты,
а также невралгии.
Использовать данные ЭОМ при диагностике можно только в
комплексе с другими диагностическими признаками. Определение
возбудимости пульпы зуба само по себе не является диагностикой,
поэтому взамен термина «электроодонтодиагностика» появился,
по нашему мнению, более точный термин «электроодон-
тометрия». Метод применяют для измерения электровозбудимости
и определения порога возбудимости нервных окончаний пульпы.
Снижение порога возбудимости может наблюдаться при многих
патологических изменениях и даже при нормальном состоянии
пульпы.
ЭОМ широко используют в хирургической стоматологии, где
необходим контроль за состоянием пульпы зубов, находящихся в
зоне перелома, гематомы, операционного поля, травматического
неврита различного происхождения, для выявления эффективности
местного обезболивания, изучения динамики репаративных
процессов, а также регенеративных процессов в поврежденных
нервах [Шаргородский А. Г., 1968]. В ортопедической и ортодон-
тической стоматологии ЭОМ применяют для контроля за реакцией
пульпы на кратковременные (обтачивание зуба под коронку) и
длительные (влияние ортодонтических аппаратов на перемещаемые
зубы) вмешательства [Аникиенко А. А. и др., 1968].
В терапевтической стоматологии при диагностике пульпита
полученные при ЭОМ данные нередко являются решающими, так
как позволяют отличить интактную пульпу от патологически
измененной, определить степень ее поражения и установить наличие
или отсутствие пульпы в зубе.
Электрический ток, чтобы достигнуть пульпы и вызвать ее
раздражение, должен преодолеть сопротивление твердых тканей
зуба, являющихся плохим проводником, почти изолятором, в то
время как окружающая ткань—слизистая оболочка, увлажненная
слюной, прекрасно проводит ток. В этих условиях для получения
достоверных данных при ЭОМ необходимо соблюдать следующие
правила:
1. Поверхность коронки исследуемого зуба должна быть сухой;
с этой целью накладывают валики, а коронку протирают
ватными шариками в направлении от жевательной поверхности
(или режущего края) к шейке зуба.
2. Электрод, установленный на зубе, не должен касаться слизистой
оболочки губы или щеки больного, а также рук врача.
3. Нельзя проводить ЭОМ, если зуб покрыт металлической коронкой,
и устанавливать электрод на металлическую пломбу, контактирующую
с десной. Несоблюдение перечисленных выше правил
может привести к тому, что ток не попадет в пульпу, и отсутствие
ответной реакции может быть неправильно истолковано.
4. Для получения адекватных данных исследование интакт-
ных зубов проводят с так называемых чувствительньх точек: середины
режущего края у резцов и клыков, вершины щечного
бугра у премоляров и вершины медиального щечного бугра у
моляров.
5. Для обеспечения более надежного контакта и уменьшения
сопротивления эмали на активный электрод наматывают тонкую,плотную ватную турундочку и смачивают ее электропроводным
раствором (изотонический раствор хлорида натрия или водопроводная
вода).
6. При наличии кариозной полости, когда твердые ткани полностью
или частично отсутствуют и сопротивление их не имеет
значения, турунда на электроде не нужна, полость высушивают
сухими ватными шариками, исследование проводят с нескольких
точек дна кариозной полости.
7. При вскрытой полости зуба исследование корневой пульпы
проводят, устанавливая электрод в устье каждого канала, или
пропуская ток по корневой игле, введенной в предварительно
высушенный канал. Только при четком соблюдении всех перечисленных
выше условий можно получить точную информацию
о состоянии нервных элементов исследуемого зуба.
Для проведения ЭОМ сконструированы специальные аппараты
(ОД-2М, ЭОМ-1, ЭОМ-3), позволяющие получить для исследования
ток с постоянным или переменным напряжением. Аппарат
ОД-2М вмонтирован в отечественную универсальную зубоврачебную
установку. Этот аппарат состоит из выпрямителя переменного
тока, выходного регулировочного потенциометра и измерительного
прибора микроамперметра. Подготовка к работе и порядок
проведения ЭОМ с помощью аппарата ОД-2М сводятся к следующему.
1. Перед началом работы аппарата переключатель, находящийся
на задней стенке аппарата, ставят в положение, соответствующее
напряжению тока в электрической сети.
2. С помощью вилки аппарат включают в сеть и устанавливают
тумблер включения аппарата в положение «вкл.», при этом
должна загореться сигнальная лампочка на лицевой панели,
3. Устанавливают соответствующий тумблер в положение
«пост.», что обеспечит выход из аппарата постоянного тока.
4. Тумблер полярности переводят в положение «-» (минус), что
обеспечит подачу отрицательного полюса на активный электрод.
5. Устанавливают переключатель диапазонов шкалы микроамперметра
в положение «50», так как исследование начинают с
минимальных величин раздражителя.
6. Ручку потенциометра (ток II) устанавливают в крайнее левое
положение, что соответствует нулевому значению тока.
7. Пассивный электрод (металлическая гиря), обернутый кусочком
бинта, смоченного водопроводной водой, дают в руку больному
и объясняют ему, что при появлении первого болевого ощущения в зубе он должен дать сигнал голосом, так, чтобы слышал
помощник, работающий у аппарата.
8. Исследуемый зуб обкладывают валиками и высушивают
поверхность коронки или полость ватными шариками.
9. Активный электрод устанавливают на чувствительную точку
исследуемого зуба, дно кариозной полости или устье канала.
10. Помощник, правой рукой медленно поворачивая ручку
потенциометра (ток II) вправ®, левой рукой периодически нажимает
кнопку «импульс», осуществляя таким образом импульсную
подачу тока на исследуемый зуб. Порогом возбудимости будет
та сила тока, которую указывает стрелка на шкале в момент
подачи сигнала.
Для проведения ЭОМ с помощью аппарата ЭОМ-1 необходима
его подготовка и соблюдение определенного порядка работы.
1. Устанавливают переключатель аппарата, находящейся на его
задней стенке, в положение, с@ответствующее напряжению сети.
2. Включают вилку в розетку и нажимают клавишу «сеть»
на лицевой панели аппарата, при этом должна загореться сигнальная
лампочка. Аппарат прогревают в течении 5 мин.
3. Устанавливают стрелку на шкале микроамперметра в нулевое
положение нажатием клавиши «0».
4. Больному дают в руки пассивный электрод и объясняют
ему, что в начале исследования после установки активного электрода
по команде врача он должен нажать большим пальцем кнопку,
находящуюся в торцовой части электрода, а при появлении
первого, минимального болевого ощущения в зубе снять палец с
кнопки.
5. Шкала микроамперметра имеет три диапазона: от 0 до 10;
от 0 до 50 и от 0 до 150 мкА. Каждому диапазону соответствует
определенная клавиша — «1©», «50» и «150». Начинают исследование
с диапазона от 0 до 10 мкА и соот-ветственно нажимают
клавишу «10».
6. Подготавливают исследуемый зуб, устанавливают активный
электрод и дают команду больному нажать кнопку на пассивном
электроде, после чего цепь замыкается и подается импульсный
ток, при этом стрелка отклоняется по шкале вправо.
При появлении чувствительности в зубе больной снимает палец с
кнопки, цепь при этом размыкается и стрелка фиксируется, указывая
на шкале пороговую силу тока.
7. Если болевого ощущения в пределах 10 мкА не было, больному
предлагают снять палец с кнопки, нажатием клавиши «О» переводят стрелку в нулевое положение, затем нажимают клавишу
«50», больного просят нажать кнопку на пассивном электроде
и повторяют исследование в диапазоне до 50 мкА. При отсутствии
ответной реакции и в этом диапазоне в том же порядке
переходят на диапазон от О до 150 мкА.
Источник