Деформирующий артроз тазобедренного сустава 2 степени лечение
Доброго времени суток, дорогие читатели. Сегодня мы займемся рассмотрением такой темы как артроз тазобедренного сустава 2 степени.
Если Вы решили прочитать этот материал, то вероятней всего такой диагноз знаком Вам не понаслышке.
И Вы правильно сделали, что начали искать информацию об этом заболевании, ведь коксартроз (он же артроз) тазобедренного сустава 2 степени – это далеко не последняя стадия заболевания, но также и не самая легкая.
Именно сейчас еще существует большая вероятность обойтись без операции многие годы. А как это сделать, я расскажу далее.
Вторую степень артроза тазобедренного сустава можно назвать «серединкой на половинку».
Течение болезни уже проявляется определенной симптоматикой, поэтому доставляет заболевшему человеку ряд неудобств, но при этом недуг еще не перешел в форму, когда требуется операция.
Изменения тазобедренного сустава при второй степени артроза

Деформирующий коксартроз тазобедренного сустава развивается в результате изношенности хряща, так как этот сустав является самым большим сочленением в организме человека и поэтому основной вес тела ложиться на него.
А при передвижении, во время занятий спортом, особенно тяжелыми его видами, сустав испытывает колоссальные нагрузки, хрящ постепенно истирается, кости начинают тереться друг о друга и постепенно начинают разрушаться.
Согласно анатомическому понятию коксартроз левого или правого сустава представляет собой деструкцию суставного хряща, который располагается между бедренной и тазовой костями.
Если хрящ здоров, то он смазывается синовиальной жидкостью, благодаря чему тазобедренный сустав легко меняет свое положение и безболезненно функционирует.
При развитии коксартроза начинают меняться свойства внутрисуставной (синовиальной) жидкости, ее качество ухудшается, в связи с чем хрящ как-бы подсыхает, его скольжение становится затрудненным, он растрескивается, слоится и истончается.
Его фрагменты затягиваются синовиальной жидкостью в суставную суку. Все это приводит к воспалению тканей тазобедренного сустава, что сопровождается болями непосредственно в тазобедренном суставе, отдающими в пах, поясницу, колено.

Если затягивать и не обращать внимания на симптомы, заболевание довольно быстро прогрессирует.
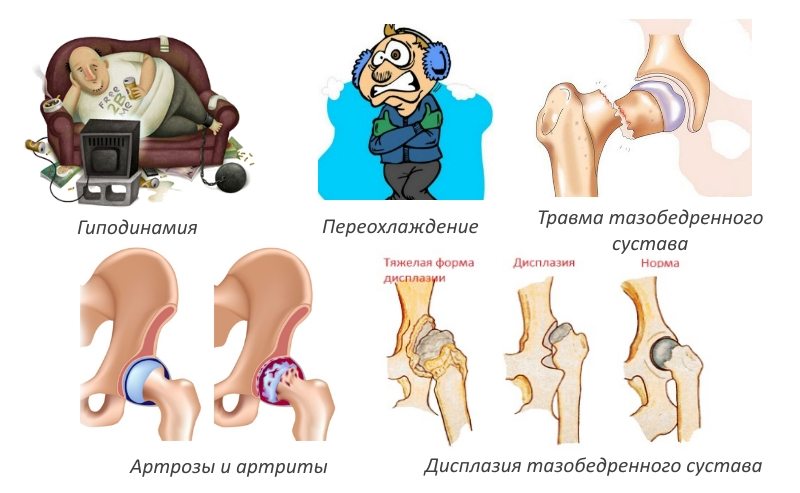
К основным факторам появления коксартроза относятся:
- наследственность;
- избыточная масса тела;
- травмы бедра;
- оперативное вмешательство на область таза и бедра;
- дисплазия суставов;
- возраст старше 45 лет;
- проблемы с обменными процессами в организме;
- негативные экологические факторы;
- чрезмерные нагрузки на сустав.
К группе риска можно отнести людей, усиленно занимающихся спортом, тех, чья профессия связана с перетаскиванием тяжелых вещей и другой сильной нагрузкой на нижние конечности, лиц с ожирением, женщин в постклимактерическом периоде, когда возрастает риск остеопороза и пожилых люди обоих полов после 60 лет.
На второй стадии межсуставной хрящ уже имеет значительные деформации, он изменился как функционально, так и анатомически, кости имеют шероховатую поверхность.
Организм начинает компенсировать неполадки, происходящие в нем, поэтому ткани хряща и рядом располагающихся с ним участков разрастаются и в некоторых случаях при нагрузке заменяются костной тканью.
Постепенно просвет суставной щели уменьшается на треть.
Симптоматика

При второй стадии коксартроза тазобедренного сустава происходит резкое истончение суставного хряща, который в некоторых местах может вообще отсутствует.
К основной симптоматике второй стадии артроза тазобедренного сустава относят:
- болевые ощущения интенсивного характера, отдающие в пах, под колено. Они постепенно начинают возникать даже в состоянии покоя (по мере нарастания воспаления), а не только после нагрузки на сустав. Ниже колена обычно болезненные ощущения не распространяются;
- снижение мышечной ткани ягодичных мышц;
- появление характерного хруста во время нагрузки на сустав;
- мало заметное укорочение одной конечности;
- небольшая хромота, которая компенсирует укорочение больной ноги;
- нарушение подвижности сустава и затруднение его ротации;
- едва заметный перекос таза;
- припухлость, отечность в области сустава;
- скованность на протяжении нескольких минут после ночного отдыха;
- становится трудно облокачиваться на сторону больного сустава;
- ослабление мышц бедра (в некоторых случаях наблюдается слабость в колене).
Если в начальной стадии заболевание практически не проявляет себя никакими болевыми ощущениями, то по мере его развития, на второй стадии боли все настойчивей начинают напоминать о себе.
Если сравнивать коксартроз 1 и 2 степени, то при начальной стадии боли исчезают после отдыха, а на второй стадии боли преследуют человека постоянно и сустав похрустывает.
Это уже является поводом для обращения к врачу, так как самостоятельное лечение в домашних условиях не принесет должного результата, боли только будут усиливаться, а разрушение кости перейдет на следующую стадию, которую лечить уже будет сложней.
Диагностика
Перед тем как лечить артроз, проводится диагностическое исследование. Основной методикой диагностирования коксартроза на данном этапе его развития становится рентгенография.
На рентгенографическом снимке врач вполне отчетливо может увидеть изменение бедренной головки, которая увеличивается, искажается ее контур.
На рентгенограмме артроз тазобедренного сустава проявляется изменением головки бедренной кости, ее деформацией, костными наростами.

Суставная щель сужена, головка смещается вверх.
При внешнем осмотре можно заметить небольшую атрофию ягодичной и бедренной мышц. Именно атрофические процессы, происходящие в мышечной и костной ткани бедра, становятся причиной появления болевых ощущений в коленном суставе.
Уже при первичном осмотре и проведении нескольких тестов врач может заподозрить наличие заболевания.
Если во время тестов на сгибание, разгибание, отведение и приведение конечности заметны отклонения в углах и амплитуде, то врач отправит больного для дифференциации коксартроза тазобедренного сустава с болезнями позвоночника и остеоартритом коленного сустава.
Для диагностики помимо рентгенографии применяют ультразвуковое исследование, компьютерную томографию, магнитно-резонансную томографию.
Благодаря современным диагностическим методикам можно достаточно точно определить коксартроз тазобедренного сустава.
Чаще всего диагностируют заболевание правого сустава, но после 40 лет заболевание нередко поражает оба сустава сразу.
Полностью вылечить коксартроз 2 степени невозможно, так как хрящевая и костная ткани уже серьезно деформированы, а вот замедлить течение болезни и обойтись без оперативного вмешательства вполне возможно при своевременном начале лечения.
Важная информация!
Очень часто боли в колене становятся более сильными, чем боли в области паха. И зачастую это становится причиной врачебной ошибки. Не очень квалифицированный специалист может поставить диагноз артроз коленного, а не тазобедренного сустава и, соответственно, назначить неправильное лечение. Поэтому если Вы не доверяете квалификации врача, то лучше еще раз проверится у другого специалиста. Иначе драгоценное время будет утеряно.
Можно обратиться на узкопрофильный форум, где люди часто советуют хороших специалистов. Помните, что артроз коленного и тазобедренного сустава имеют очень схожую симптоматику, поэтому нужно быть точно уверенным в своем диагнозе!
Лечение

Терапия заболевания проводится обычно с помощью консервативных методик. Лечением коксартроза занимает ортопед.
При своевременной постановке правильного диагноза можно будет за достаточно короткий срок улучшить состояние пациента и при этом не придется проводить операцию.
Прежде всего, терапия подразумевает избавление при необходимости от лишнего веса, который является катализатором болезни.
При наличии ожирения заболевания со второй стадии довольно быстро прогрессирует в 3 и 4. Для избавления от лишних килограммов следует посоветоваться со специалистами по диетологии и по ЛФК.
Заболевание лечат с помощью консервативных методик, которые включают в себя медикаментозное лечение, физиотерапию, ЛФК, народные средства, физиотерапию.
Терапия лекарствами включает в себя:
- Кортикостероиды.
Это медикаменты, которые позволяют избавиться от надоедливых болей. Вводят кортикостероиды непосредственно в пораженный сустав инъекционным способом. Хотя такие средства надолго избавляют от боли, но они не способствуют выздоровлению и регенерации сустава. Применяют инъекции в сустав таких препаратов как Гидрокортизон, Дипроспан. - НПВС.
Медикаментозная терапия основана на применении обезболивающих средств. Применяют нестероидные противовоспалительные средства, такие как Диклофенак, Индометацин, в виде таблеток или в виде мазей, в список которых входят Бутадион, Вольтарен, Быструм гель.
Часто используются НПВС избирательного воздействия, такие как Нимесулид или Эторикоксиб. Они очень хорошо купируют боли в тазобедренном суставе, подавляя воспалительный процесс. - Хондропротекторы (Амбене, Терафлекс, Артрой, Апизартрон).
Являются неизбежными медикаментами, применяемыми для лечения хрящей суставов. Популярным препаратом является хондроитин сульфат, который увеличивает продуцирование внутрисуставной жидкости, снижает потери кальция и фосфора в ткани хряща. Хондроитин замедляет дегенеративные процессы, связывая ферменты которые разрушают хрящ. - Глюкозамина сульфат.
Этот популярный препарат связывает клетки мягких суставных тканей друг с другом, делая их более эластичными и, значит, более растяжимыми. Препарат оказывает умеренный противовоспалительный эффект. Глюкозамин участвует в регенеративных процессах костной, хрящевой ткани, внутрисуставной жидкости. Способствует выработке хондроитинсерной и гиалуроновой кислоты. - Препараты гиалуроновой кислоты.
Гиастат, Остенил, Дьюралан. Эти препараты вводят непосредственно в сустав. Гиалуроновая кислота обволакивает поверхность сустава, снижая трение костей друг о друга, предотвращает их дальнейшее разрушение. Кислота по своим свойствам идентична во многом веществам, которые образуют синовиальную жидкость и суставной хрящ. - Другие средства.
Для устранения спазмированности мышц бедра и ягодиц для восстановления тонуса проводится лечение миорелаксантами (Мидокалм, Риабал).
Используют спазмолитики (Спазмолгон) и препараты для улучшения кровоснабжения (Трентал, Аскорутин, Кавинтон).
Плазмолифтинг
Инновационной технологией является плазмолифтинг, при котором в сустав вводят с помощью инъекции собственную плазму крови пациента.
Процедура не вызывает аллергии и мутаций так как биоматериал готовится из собственной крови больного. Проводят курс в 4-6 инъекций с перерывом в 7 дней.
С помощью плазмолифтинга улучшается питание хряща, запускается механизм регенерации его клеток.
Нетрадиционные способы лечения

В качестве народных средств можно попробовать апитерапию, то есть лечение медом и ядом пчелок. Самостоятельно дома применяют различные растирки и компрессы на основе скипидара, спирта с добавлением алоэ, меда, лимона, сока корня лопуха, йода.
Перед лечением народными средствами следует проконсультироваться с врачом.
Физиотерапия
Ее целью является восстановление нормальной трофики в хрящевой ткани, синовиальной оболочке, улучшение кровоснабжения в хряще.
На втором этапе развития болезни хорошо помогают физиопроцедуры, которые устраняют боли, воспалительные процессы, улучшают кровообращение.
В качестве физиотерапевтического воздействия при артрозе второй степени используют:
- ударно-волновую терапию;
- лазеротерапию;
- магнитотерапию;
- иглорефлексотерапию;
- лечение глиной;
- электрофорез;
- грязевые, травяные, скипидарные, радоновые, сульфидные ванны;
- мануальную терапию;
- лечение горячими и холодными компрессами;
- лечебный массаж.
ЛФК
Лечебная гимнастика важна в комплексном лечении коксартроза, без нее регрессия заболевания невозможна.
Лечебные упражнения достаточно просты и направлены на улучшение кровоснабжения сустава, улучшение метаболических процессов в нем, снижение болевых ощущений, укрепление мышц окружающих сустав, остановка роста костных наростов, вытяжение сустава и распределение нагрузки на него.
На начальном этапе основная часть упражнений выполняется в положении лежа (на спине или на животе).

После укрепления тазобедренного сустава, когда боли при тренировке не появляются, можно переходить к упражнениям, выполняемым в положении стоя. В комплекс ЛФК входят упражнения на отведение и приведение, сгибание и разгибание больной конечности, полезно упражнение «велосипед» для улучшения ротации тазобедренного сустава.
Иногда комплекс дополняется фитболом и аквааэробикой. Исключаются бег, прыжки, приседания (особенно глубокие и с нагрузкой), упражнения с большой амплитудой движения.
Питание
При таком заболевании, как коксартроз второй степени, необходима особая диета. Питание нужно организовать таким образом, чтобы при необходимости снизить вес и при этом восполнить организм строительным материалом – белком.

Необходимо включать в рацион морепродукты, постное мясо (куриную грудку, говядину, индюшатину, крольчатину), отдавать предпочтение кашам, приготовленным на воде, обязательно включать в рацион кисломолочные продукты.
Они богаты кальцием, который способствует укреплению костей.
Продукты с большим содержанием животных жиров исключают из питания, так как жиры закупоривают сосуды и кровоснабжение сустава и без того нарушенное болезнью, становится еще хуже.
Исключают крепкий чай, кофе, спиртное, сдобу, продукты с высоким гликемическим индексом.
Инвалидность при артрозе тазобедренного сустава

Коксартроз второй степени развивается из-за недостаточного питания и кровоснабжения хрящевой ткани сустава, которая постепенно истончается.
После этого заболевание переходит на кости, на которых начинают формироваться наросты (остеофиты) и полости с жидкостью (кисты).
Из-за дегенеративного процесса сочленение анатомически изменяется, что проявляется в ограничении его подвижности и в появлении боли.
Вас может заинтересовать вопрос: инвалидность какой группы дают при артрозе тазобедренного сустава второй степени.
Сразу хочется сказать, что инвалидность при такой стадии болезни не положена, так как хотя в суставе происходит дегенеративные изменения, но у человека сохраняется способность к самообслуживанию и он может работать.
Если же заболевание прогрессирует, нога укорачивается более чем на 7 см, человек уже не может передвигаться без помощи трости, то экспертная комиссия может решать вопрос о присвоении 3 группы инвалидности.
Если не обращать внимания на симптоматику, воспаление распространяется на все близлежащие ткани (связки, мышцы, сосуды).
В таком случае диагностируют периартрит. Если же и в таком случае не обращаться к врачу за лечением, то разовьет анкилоз.
Это серьезная стадия артроза, при которой полностью разрушается сустав и человек становится инвалидом второй или даже первой группы.
В заключение хочется еще раз напомнить, что лечение артроза 2 степени начинают сразу после постановки диагноза и этот процесс может продолжаться годами, однако лечебный эффект наступает достаточно быстро.
В дальнейшем задачами терапии являются стабилизация благоприятного результата, достигнутого в результате лечения. Вернуть изначальное здоровое состояние суставу невозможно, но самочувствие можно значительно улучшить и отсрочить операцию.
Не упускайте драгоценное время, своевременно обращайтесь к врачу и Ваши суставы будут здоровы.
Всего доброго, берегите себя!
Источник
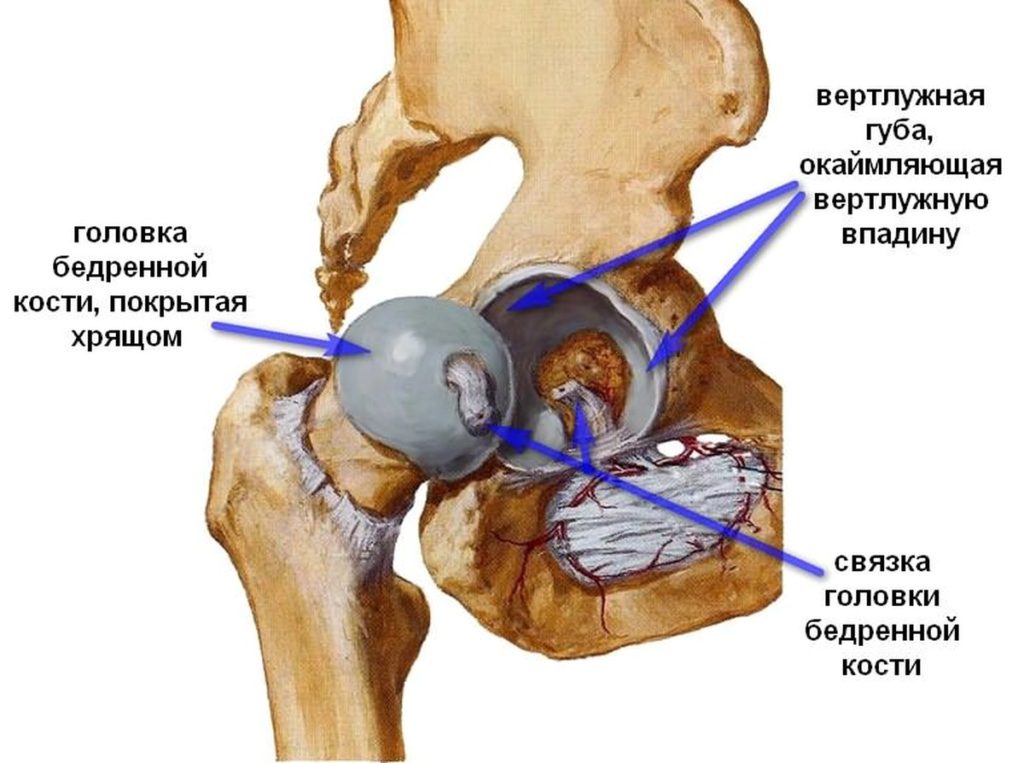
Анатомия тазобедренного сустава.
Основными причинами деформирующего артроза тазобедренного сустава становятся различные травмы и заболевания. Патология чаще всего диагностируется у людей старше 40 лет. Она прогрессирует постепенно, проявляясь болями при ходьбе, утренней отечностью и скованностью движений. Деформирующий артроз 1—2 степени тяжести хорошо поддается консервативному лечению. А при значительной деформации костей пациентам показано хирургическое вмешательство.
Общие сведения о заболевании
Важно знать! Врачи в шоке: «Эффективное и доступное средство от АРТРОЗА существует…» Читать далее…
Деформирующий артроз тазобедренного сустава (ТБС) — дегенеративно-дистрофическая патология, сначала поражающая хрящ. Из-за нарушения питания он становится шероховатым, менее упругим, а на его поверхности появляются трещины. Теперь подвздошная и бедренная кости не плавно скользят, а с трудом смещаются относительно друг друга. Это приводит к еще большему повреждению хрящевой прокладки сустава.
Вскоре кости не выдерживают повышенных нагрузок и деформируются. Образуются костные наросты — остеофиты. Смещаясь, они травмируют мягкие ткани, ущемляют кровеносные сосуды, нервные окончания.
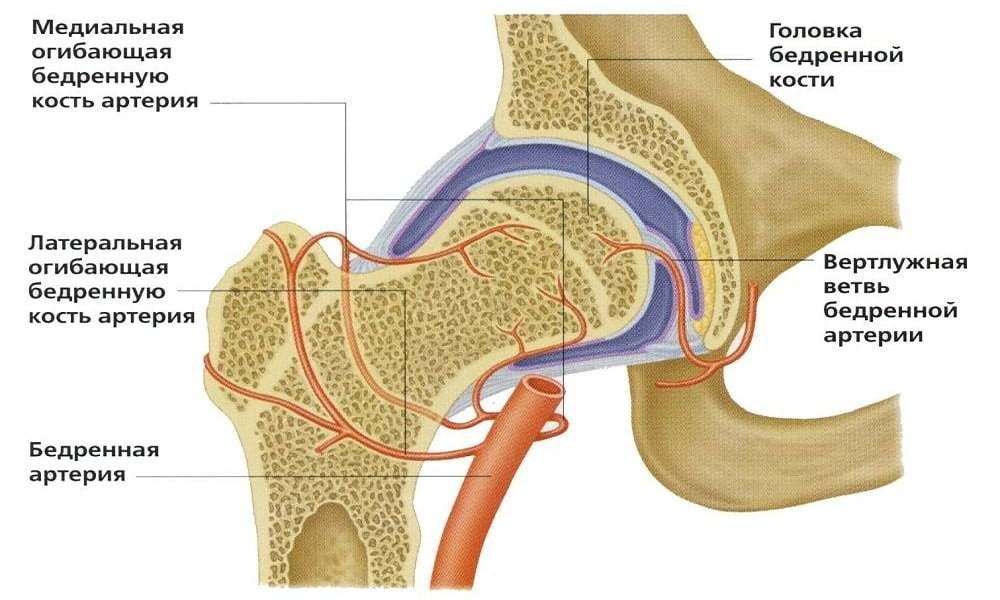
Так устроена кровеносная сеть вокруг сустава, которая обеспечивает доставку веществ для здоровой регенерации тканей.
Степени заболевания
Степень артроза ТБС определяется характером и выраженностью симптомов. Наиболее часто клиническая картина соответствует определенной стадии патологии, которая устанавливается с помощью рентгенографии. Чем серьезнее повреждены хрящевые и костные структуры, тем интенсивнее боли и скованность движений.
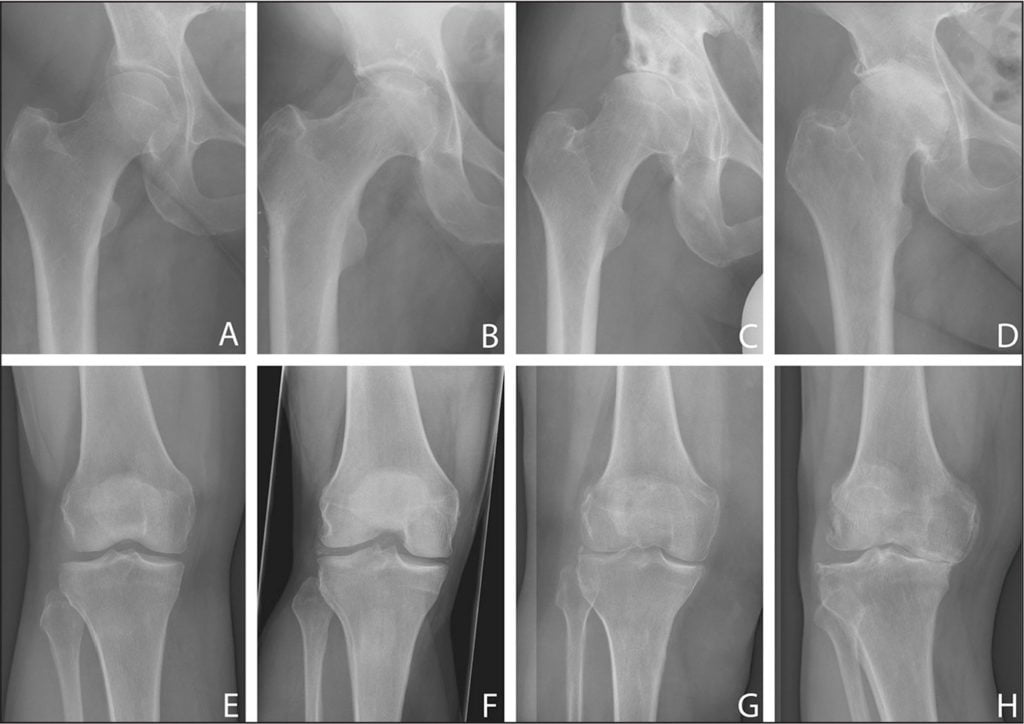
Болезнь в динамике: от полного отсутствия до последней стадии.
| Степень тяжести деформирующего артроза ТБС | Характерные особенности симптоматики |
| Первая | Слабые болезненные ощущения появляются после физических нагрузок, например, бега или долгой ходьбы. Они четко локализованы, быстро исчезают после отдыха. Неравномерное сужение суставной щели не влияет на походку и объем движений |
| Вторая | Выраженность болей повышается, они возникают не только при движении, но и в состоянии покоя. Появляются трудности при отведении и вращении бедра. Боли ощущаются сначала в ТБС, а затем распространяются на ягодицы, в область паха |
| Третья | Боль постоянная, не исчезающая даже в ночные часы. Движения сильно ограничены, человек передвигается с помощью трости или костылей. Причиной тугоподвижности становится полное или частичное сращение суставной щели |
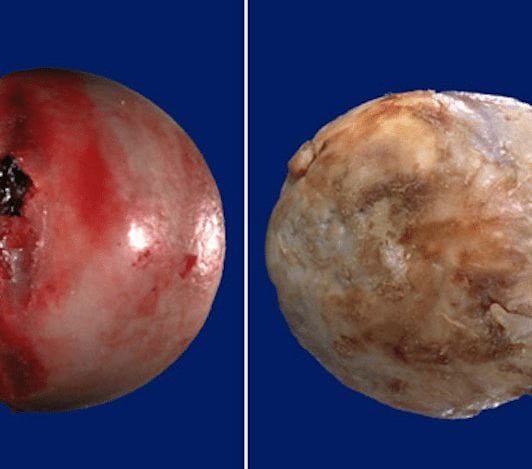
Живое изображение здоровой поверхности сустава (слева) и пораженной остеоартрозом (справа). Неровная поверхность имеет худший коэффициент трения, хрящевая ткань разрушается, а суставная щель исчезает полностью.
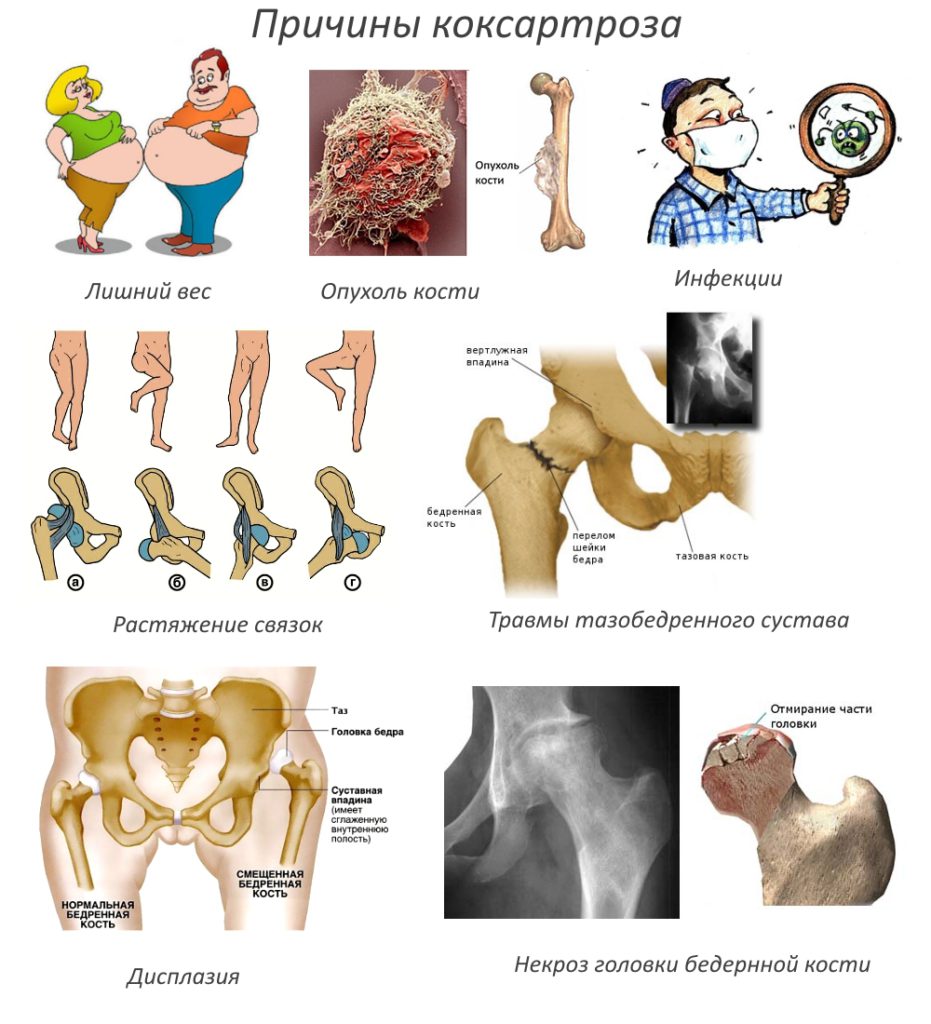
Основные причины развития деформирующего артроза
Первичным называется заболевание, причины которого установить не удается. Вероятность развития деформирующего артроза повышается при серьезных физических нагрузках, лишнем весе, низкой двигательной активности, перенесенных травмах сустава, кифозе, сколиозе, плоскостопии.
Патология чаще обнаруживается у пожилых людей из-за замедления восстановительных процессов. Вторичный артроз развивается на фоне уже присутствующей в организме патологии:
- дисплазии ТБС;
- врожденного вывиха бедра;
- остеохондропатии головки бедренной кости;
- асептического некроза бедренной головки.
К нему предрасполагают также инфекционные и воспалительные заболевания ТБС, например, ревматоидный или реактивный артрит, подагра.
Коксартроз, остеоартроз, артроз и т. д. — это слова-синонимы.
Симптоматика
На начальном этапе развития артроза ТБС человек обычно воспринимают усиливающиеся к вечеру дискомфортные ощущения за мышечную усталость после тяжелого рабочего дня. Поэтому он не обращается за медицинской помощью. Но интенсивность симптомов постепенно увеличивается — вскоре к болям присоединяются хруст, припухлость кожи над суставом, снижение объема движений.
Ограничение подвижности в суставе
Тугоподвижность ТБС при артрозе возникает из-за сужения суставной щели, компенсаторного разрастания хряща, повреждения синовиальной сумки, перерождения тканей суставной капсулы. На завершающем этапе развития патологии человек передвигается за счет коленных и голеностопных суставов, что провоцирует и их поражение. При осмотре пациента ортопед выявляет симптом «связанных ног». Ноги больного согнуты в тазобедренных суставах и плотно прижаты друг к другу.
Хруст в суставе
Этот типичный признак артроза может возникнуть и при незначительном поражении ТБС. Хруст, треск, щелчки слышатся при ходьбе, сгибании или разгибании сустава. Звуки появляются в результате смещения костных поверхностей с истончившейся хрящевой прослойкой. Хруст всегда сопровождают болезненные ощущения. По мере прогрессирования патологии выраженность этих симптомов усиливается.

Боль
Боль — ведущий симптом деформирующего артроза ТБС. Она выраженнее при травмировании костными наростами мягких тканей, компенсаторном мышечном напряжении. Боль особенно сильная при наличии сопутствующих воспалительных, в том числе инфекционных патологий. На приеме у ортопеда пациенты жалуются на жгучие, острые боли, которые быстро распространяются на бедра, колени, голени.
Мышечный спазм
При артрозе в деструктивный процесс всегда вовлекаются связки. Они становятся менее прочными и эластичными, утрачивают способность полноценно стабилизировать сустав. Эту функцию берут на себе мышцы. Их непроизвольное, длительное сокращение приводит к слабости, а затем и атрофии на стороне поражения.
Спазм может возникать и из-за сдавления остеофитом нервного окончания. Ограничением подвижности организм пытается ослабить появившуюся острую боль. Нередко она только усиливается из-за дополнительного ущемления нерва спазмированными мышечными волокнами.
Укорочение ноги на стороне поражения
Подобное состояние характерно для артроза 3 степени тяжести. Причины укорочения ноги — значительное изнашивание, истирание хрящевой прокладки, деформация костных структур, сращение суставной щели. Длина пораженной конечности уменьшается примерно на 1-1,5 см.
Хромота
На начальных этапах развития артроза ТБС человек может прихрамывать намеренно. За счет перераспределения нагрузки на здоровую ногу он пытается ослабить боли при ходьбе. При патологии 3 степени тяжести хромота становится постоянной вследствие укорочения конечности, развития сгибательной контрактуры, формирования обширных костных наростов.

Болезнь не является смертельно опасной, но она ухудшает качество жизни и влечет ее укорочение. Чем меньше двигается человек, тем быстрее увядает организм.
Методы диагностики
Первичный диагноз может быть выставлен на основании жалоб пациента, данных анамнеза и внешнего осмотра. Учитываются результаты ряда функциональных тестов, которые выполняются для оценки мышечной силы, объема движений, сухожильных рефлексов. Так как под симптомы артроза могут маскироваться воспалительные патологии, хондропатии, то для подтверждения диагноза проводятся инструментальные и лабораторные исследования.
В 99% случаев для установки диагноза достаточно осмотра врача и рентген-снимков.
Рентгенологическое исследование
С помощью рентгенограмм часто устанавливается не только степень тяжести деформирующего артроза, но и причины его развития. Увеличенный шеечно-диафизарный угол, скошенная и уплощенная вертлужная впадина свидетельствуют о дисплазии ТБС. А измененная форма проксимальной части кости бедра указывает на болезнь Пертеса, или юношеский эпифизиолиз. Ведущими рентгенографическими признаками непосредственно артроза являются остеофиты, сужение суставной щели, выраженное расширение бедренной головки.

Так выглядит больной сустав на рентгене (справа).
Компьютерная томография
КТ назначается пациентам при недостаточной информативности рентгенографии, а также для оценки состояния мягкотканных структур, не визуализирующихся на рентгенограммах. Результаты компьютерной томографии помогают обнаружить деструктивные изменения связочно-сухожильного аппарата, околосуставных мышц.
Магнитно-резонансная томография
Проведение МРТ позволяет оценить состояние как костных, так и хрящевых структур ТБС, а также расположенных рядом кровеносных сосудов и нервных окончаний. Характерные признаки артроза на снимках — частичное или полное сращение суставной щели, единичные или множественные остеофиты, плотная и тонкая хрящевая пластинка, деформированная головка бедренной кости.
Измерение длины ног
Этот симптом информативен только при одностороннем поражении ТБС. Если артрозом повреждены сразу два тазобедренных сустава, то укорочение ног относительно друг друга практически не заметно. Пациенты обследуются в положении стоя с максимально выпрямленными ногами. Верхний костный ориентир — передняя верхняя ость тазовой кости, нижний — кости лодыжки, коленного сустава или пятки.
Лабораторные исследования
Клинические исследования крови и мочи проводятся для оценки общего состояния здоровья пациента. Также на основании скорости оседания эритроцитов и изменении количества лейкоцитов можно установить наличие в организме воспалительного процесса.
Пункция тазобедренного сустава
По показаниям выполняется пункция ТБС с забором образцов синовиальной жидкости, суставной капсулы для дальнейшего морфологического изучения. Это исследование часто проводится для исключения воспалительных, в том числе инфекционных и ревматических патологий, а также доброкачественных или злокачественных новообразований в ТБС.
Как лечат деформирующий артроз
В остром и подостром периоде пациентам рекомендован полупостельный режим, снижение нагрузок на пораженный сустав. При ходьбе показано ношение ортопедических приспособлений — эластичных ортезов с жесткими вставками. В период ремиссии используются мягкие бандажи из верблюжьей или овечьей шерсти с согревающим эффектом.
Терапия артроза на начальных стадиях
Деформирующий артроз ТБС пока не удается вылечить полностью из-за необратимого разрушения хрящевой прокладки. Но при его своевременном обнаружении возможно полное восстановление подвижности сустава, устранение всей симптоматики. К лечению практикуется комплексный подход — одновременно применяются местные и системные препараты, проводятся массажные и физиотерапевтические процедуры, ЛФК.
Вытяжение тазобедренного сустава
Вытяжение ТБС (аппаратная тракция) выполняется для снижения нагрузки с поврежденных суставных структур, предупреждение распространения деструктивно-дегенеративного процесса на здоровые ткани. Процедура проводится в течение 20 минут на специальном столе. После фиксации пациента ремнями с помощью аппарата растягивается суставная капсула, что на время обеспечивает покой хрящевой прокладки. Курс включает около 10 процедур с перерывами в один день для адаптации мышц к возникающим нагрузкам.
Инъекции гиалуроновой кислоты в сустав
Хрящевые ткани при артрозе начинают разрушаться в результате изменения консистенции и состава синовиальной жидкости. Она становится значительно более вязкой, густой. Так как хрящи лишены кровеносных сосудов, то питательные вещества путем осмоса они получают из синовиальной жидкости. Для восстановления трофики необходимо улучшить качественный и количественный состав синовия. В полость сустава вводится гиалуроновая кислота — основной компонент внутрисуставной жидкости. Могут использоваться как импортные, так и отечественные препараты: Адант, Остенил, Синвиск. Одной инъекции хватает на 3-12 месяцев.
Противовоспалительные средства
Нестероидные противовоспалительные средства (НПВС) — самые часто назначаемые препараты для устранения болей при артрозе ТБС. Избавиться от слабых дискомфортных ощущений помогает локальное нанесение мазей и гелей Артрозилен, Фастум, Индометацин, Вольтарен. При умеренных болях пациентам показан прием таблеток — Целекоксиб, Эторикоксиб, Найз, Кеторол, Нурофен. А купировать острый болевой синдром позволяет внутримышечное введение Диклофенака, Мелоксикама, Ксефокама.
Сосудорасширяющие препараты
Для улучшения кровообращения в области тазобедренного сустава чаще всего применяется Трентал (Пентоксифиллин) в форме таблеток или растворов для парентерального введения. Также в лечебные схемы могут быть включены инъекции Эуфиллина и Ксантинола никотината. Использование сосудорасширяющих препаратов способствует оптимальному обеспечению суставных структур кислородом и питательными веществами.
Хондропротекторы
Основные цели лечения патологии хондропротекторами — частичное восстановление разрушенной хрящевой прослойки, улучшение состояния связок, торможение деструктивных изменений здоровых тканей. Пациентам назначаются средства сначала в форме инъекций: Румалон, Дона, Алфлутоп, Хондрогард. Затем терапевтический результат закрепляется длительным (от 3 месяцев до нескольких лет) курсовым приемом таблеток. Это Структум, Терафлекс, Артра, Хондроксид.
Физиотерапия
Наиболее востребованы в лечении заболевания магнитотерапия, ультрафиолетовое облучение, электромиостимуляция, индуктотермия, лазеротерапия, УВЧ-терапия. Вне обострения используются аппликации с грязями, парафином, озокеритом, бишофитом. Для ослабления выраженных болей проводятся ультрафонофорез или электрофорез с глюкокортикостероидами, анестетиками, витаминами группы B.
ЛФК
Ежедневное выполнений упражнений лечебной физкультуры позволяет улучшить самочувствие больного артрозом 1-2 степени без приема анальгетиков. После месяца регулярных тренировок исчезает скованность движений, хруст, щелчки при ходьбе. Боли не только ослабевают, но и появляются все реже. Такой эффект объясняется укреплением мышц, улучшением кровообращения в ТБС. Какие упражнения наиболее часто включаются в комплекс врачом ЛФК:
- сесть, ноги выпрямить, руки упереть в пол за спиной. Сгибать одно колено и заводить его за прямую ногу, стараясь коснуться гимнастического коврика;
- сесть, ноги расставить на ширине плеч. Наклоняться вперед, пытаясь коснуться ладонью пальцев противоположной ноги;
- лечь на спину, вращать ногами, имитируя езду на велосипеде, задействуя и коленные, и тазобедренные суставы.
Количество повторов — 8-12. В остром и подостром периоде заниматься можно исключительно под руководством реабилитолога или врача ЛФК. А на этапе ремиссии следует тренироваться и в домашних условиях 1-2 раза в день.
Лечение деформирующего артроза 3 степени
Как правило, пациентам с патологией 3 степени тяжести сразу предлагается хирургическое лечение. Консервативными методами устранить столь выраженную деформацию костных структур не удается, как и спровоцированные ею боли.
Средства при сильном болевом синдроме
При острых, жгучих, пронизывающих болях, иррадиирующих в область паха и бедра, практикуется внутримышечное введение НПВС — Вольтарена, Ортофена, Кеторолака. Но часто и они бывают малоэффективны. В таких случаях выполняются медикаментозные блокады. Непосредственно в тазобедренный сустав или расположенные рядом мягкие ткани вводится смесь глюкокортикостероидов (Дипроспан, Триамцинолон, Метилпреднизолон) и анестетиков (Новокаин, Лидокаин). Обезболивающий эффект блокад сохраняется на протяжении нескольких недель.
Хирургическое вмешательство
Единственный эффективный способ лечения артроза 3 степени — эндопротезирование. Оно может быть однополюсным (с заменой бедренной головки) или двухполюсным (с заменой головки бедра и вертлужной впадины).
Операция проводится в план


