Цели эндодонтического лечения зуба
18 апреля 2018 Последняя редакция: 12 января 2020 Болезни зубов
Автор статьи:
Серегина Дарья Сергеевна (Страница автора | Все статьи) — врач стоматолог терапевт, ортодонт. Занимается диагностикой и лечением аномалий развития зубов, неправильного прикуса. Также устанавливает брекеты и пластины.
Эндодонтия и способы эндодонтического лечения — это один из разделов стоматологии, который занимается терапией зубных каналов, анализируя и изучая при этом:

- анатомические особенности и функциональное строение эндодонта;
- возникающие в нем патологические процессы и изменения;
- технику и методологию лечебного воздействия и различных манипуляций в зубной полости и его каналах;
- возможность устранения воспалительных процессов в верхушечном периодонте и внутри полости зуба.
Применяя различные эндодонтические методики лечения и пломбирования инфицированных зубов, возможно защитить их от дальнейших сильных разрушений, предотвратить серьезные осложнения, которые могут привести к заболеванию костных и мягких тканей и потере зуба. Иными словами можно сказать, что эндодонтия — это одонтохириргические манипуляции проводящиеся с целью сохранения зуба.
Подготовка к эндодонтическому лечению
Перед тем как приступить к лечению, проводят тщательный сбор анамнеза пациента и диагностику возникших стоматологических проблем. При этом выполняют:
- визуальный осмотр — для определения формы, цвета и положения зуба. Проверяют состояние твердых тканей дентина (наличие пломб, кариеса, вкладок), его устойчивость, соотношение его альвеолярной и вне альвеолярной части;
- сбор анамнеза больного — жалобы, история появления стоматологического заболевания, наличие отягощающих заболеваний и аллергий;
- клиническое обследование больного — оценка состояний полости рта и его слизистой, зубных рядов и пародонта, обследование жевательных мышц и височно-челюстных суставов;
- параклиническое обследование — рентгенологическое обследование с получением снимка, электроодонтометрия с помощью датчиков, лабораторные и инструментальные методы.
Последовательность эндодонтического лечения зубов
Современная эндодонтия состоит из следующих шагов:
Шаг 1. Вскрытие (препарирование) зуба
Процедура полостного вскрытию зуба начинают с удаления пораженно зубного свода и его коронковой части, недопустимо начинать препарирование со стороны его режущей части. Граница площади трепанационного отверстия должна быть такой, чтобы был обеспечен свободный доступ стоматологических инструментов к пульповой зоне коронковой части и к корневым каналам.
В случае правильного вскрытия зубной полости не должно быть: нависающих краев сводов открытой полости, тонких стенок (толщина не должна быть> 0,5-0,7 мм) и дна. Процедура выполняется при помощи турбинных машин оснащенных: эндодонтическими экскаваторами, эндоборами, хирургическими борами, борами и Ni-Ti-файлами для раскрытия устьев.

Шаг 2. Поиск и зондирование устьев каналов
Сначала пытаются определить место локализации корней зуба с их канальными устьями при помощи рентгенологического исследования. Дальнейшее зондирование ведут с применением двухконечных, прямых зондов имеющих разные углы наклона.
При затрудненном доступе к устьям, вследствие нависающего дентина или присутствующих дентиклей, целесообразно выполнить удаление мешающего дентинного слоя при помощи бора Мюллера или розочковидного бора.
Шаг 3. Исследование длины зуба и его корневых каналов
Один из основных этапов зубной канальной терапии. Грамотное его выполнение, дает возможность беспрепятственного и качественного проведения всех дальнейших необходимых манипуляций и исключает возможность появления осложнений. На данный момент используют три вариации для определения рабочей длины корневого канала:
- математический или табличный метод расчета. По таблицам можно определить диапазон колебаний (от минимально возможной до максимальной) длины зубов. Способ является недостаточно точным, из-за возможных отклонений показателей средней длины зубов (погрешность около ± 10-15%). Инструментами для измерения рабочей длины выступают К-Reamer и K-File, в изогнутом канале применяют Flexicut-File;
- электрометрический или ультразвуковой методы. Исследования ведут специальными апекслокаторами. Эти устройства саморегулируются и не нуждаются в дополнительной настройке и калибровке. Принцип их работы основан на разности электрических потенциалов у мягких тканей зуба (периодонта) и его твердых тканей (дентина), что позволяет точно определить месторасположения апикального сужения.
Сам апекслокатор состоит из двух электродов и приборного табло. Один из электродов закрепляется на губе, второй (файл) плотно располагается в зубном канале и плавно, без толчков перемещается по нему. Как только он достигнет нижней точки апикального сужения, цепь замыкается, звучит звуковой сигнал и на табло высветится значение скорости пробега электрического импульса, что позволяет в дальнейшем автоматически высчитать глубину канала.
Современные электрометрические апекслокаторы работают при наличии электролита, влаги, перекиси водорода, крови и не искажают его показаний. При работе с молочными зубами или с зубами с не сформированными корнями аппарат не используется; - рентгенологический метод — самый надежный и часто применяемый, позволяющий четко визуализировать степень проходимости канала, установить его длину и направление, определить наличие искривленностей, перфораций, узнать состояние периодонта. Для жевательных зубов — рабочая длина считается от щёчного зубного ряда, для передних — от режущей зубной кромки, при этом она должна быть короче на 0,5-1,5 мм расстояния до наивысшей точки коронковой части зуба.
Шаг 4. Расширение устьев
Для облегчения введения расширительного инструмента, с целью дальнейших медикаментозных и механических манипуляций в корневом канале, выполняют операцию по расширению его верхней трети и устья. Во время процедуры обрабатывается и формируется широкое, прямое, воронкообразное, в форме конуса устье. Расширение может проводится вручную или с применением полирующего эндодонтического наконечника.

Шаг 5. Удаление нездоровой пульпы (депульпация)
Основные терапевтические показания к применению процедуры:
- острое воспаление пульпы, в результате серьезных патогенных поражений и токсических разложений, ее нервно-сосудистого пучка;
- в качестве предварительной операции перед установкой коронок, бюгельных и мостовидных протезов;
- механическая травма со сколом зуба и с оголившейся пульпой;
- тяжелые формы пародонтоза, пародонтита;
- перед шинированием зубного ряда;
- реставрирование зубов;
- неудачное стоматологическое вмешательство;
- врожденное аномальное расположение некоторых зубов в рядах;
- в качестве подготовительной процедуры при установке коронки, полукоронки.
Витальный метод пульпотомии
Применяется при раннем пульпите, когда поражения затронули небольшую площадь пульпы и она может быть полностью удалена за одно посещение стоматолога. К операции по депульпированию приступают после получения рентгенографии пораженного участка и введения анестетика. Далее проводит рассверливание зуба с последующим удалением остатков дентина и кариозной зубной эмали из поврежденной полости.
Чтобы проникнуть к поверхностям с воспаленной и угнетенной пульпой, срезают часть зубной поверхности, ищут и расширяют каналы, затем, пульпоэкстрактором, удаляют воспаленный, инфицированный и размягченный нерв из каналов и пульповой зубной камеры. В образовавшуюся полость помещают лекарство, которое благотворно воздействует на ткани зуба, способствует их заживлению и регенерации.

Устанавливается временная пломба, которая затем снимается стоматологом через 3-4 дня, а на ее место, после обработки полости зуба анестетиком, накладывается постоянная пломба.
Девитальная пульпотомия
Используется при терапии запущенных случаев пульпитов. Данная методика предусматривает выполнение полного депульпирования за 2-а стоматологических сеанса. Поэтапно процесс выглядит так:
- рентгеновское исследование больного зуба;
- местное обезболивание;
- вскрытие инфицированной, пораженной полости;
- очистка зубной полости от дентинных остатков, промывка сильнодействующим антисептическим средством;
- погружение в полость зуба лекарственной пасты для отмирания пульпы и оттока (дренажа) патогенного содержимого;
- открытая зубная полость с пульпой и пастой накрывается временной пломбой;
- через 3-4 дня временная пломба снимается и проводится тщательное механическое вычищение некротизированной массы пульпы, очищение корневых каналов;
- обработка специальным антисептическим составом для полной мумификации пульпы, накладывание временной пломбы;
- при отсутствии через 2-3 дня болевых ощущений в пролеченном зубе, его накрывают постоянной пломбой.
В некоторых случаях, хирургическая операция по депульпации, приводит к возникновению осложнений. Эндодантисты отмечают такие проблемы, как: появление кист на верхушке корня, развитие гнойного периостита надкостницы (флюс), могут диагностировать свищ либо образующуюся гранулёму.
Эти заболевания могут возникать, как следствие некачественно выполненного депульпирования и занесения патогенов во время операции. Чтобы избежать возможных воспалений и необходимости повторного посещения врача, постоянная пломба устанавливается только после рентгеновского контроля (делается снимок) за заполняемостью пролеченных корневых каналов.

Шаг 6. Постоянное пломбирование (обтурация) зубных каналов
Постановка постоянной пломбы, запечатывание корневых каналов — важная, завершающая часть эндодонтического лечения зубов. Пломбирование позволяет:
- восстановить функциональные возможности периодонта;
- предупредить и ликвидировать воспалительный процесс;
- предупредить появление воспаления в челюстно-лицевой области;
- предотвратить проникновение патогенных микроорганизмов в периапикальные ткани.
Способы заполнения пломбировочным материалом каналов
- Метод боковой (латеральной) конденсации. Методика достаточно эффективная с устойчивым результатом, не требующая больших затрат. В ней оспользуются несколько гуттаперчевых штифтов с минимальным количеством силера (твердеющей пасты), что позволяет достичь полноценного герметичного заполнения корневого канала и апекального отверстия;
- Пломбирование с ситемой «Термофил». Основное преимущество — позволяет произвести обтурацию как основных каналов, так и ответвляющихся боковых канальцев;
- Методика одного штифта. В корневой канал вводится одновременно, твердеющая пломбировочная паста и штифт для ее равномерного распределения и уплотнения. Данный способ позволяет надежно запломбировать узкие и достаточно искривленные каналы;
- Технология с применением жидкой инъекционной разогретой гуттаперчи. Гуттаперча в корневой канал подается блоками на носителе, помещенными в нагревательное устройство, где она доводится до 200ОС и заполняет канал. Метод горячей вертикальной конденсации позволяет установить пломбу в искривленных каналах, в каналах имеющих загнутую верхушку корня или его раздвоение.
Основные стоматологические материалы для пломбирования
- филеры (твердые материалы). К ним относятся серебрянные и титановые штифты, гуттаперча;
- силеры или цементы для заполнения пространства между стенками зуба и штифтом. Они в своем составе могут содержать антисептические, обезболивающие, противовоспалительные добавки.
Инструменты для пломбирования: штопферы, гута-конденсаторы, нагревающий плаггер. корневые иглы, ручные либо машинные каналонаполнители, ручной или пальцевый плаггер, спредер, шприцы.
Используемые источники:
- Повторное эндодонтическое лечение. Консервативные и хирургические методы / Джон С. Роудз. — М.: МЕДпресс-информ, 2009.
- Современные подходы к эндодонтическому лечению зубов. Учебное пособие / О.Л. Пихур, Д.А. Кузьмина, А.В. Цимбалистов. — М.: СпецЛит, 2013.
- American Association of Endodontists
Какими марками зубных паст из представленных вы пользовались?
Загрузка…
Источник
Целями
обработки корневого канала зуба
являются:
Устранение
инфекции внутри корневой канальной
системы:
а)
удаление пульпы или ее распада;
б)
удаление инфицированного дентина.
2.
Придание корневому каналу необходимой
формы для подго-товки к пломбированию.
3.
Повышение эффективности действия
используемых лекарст-венных средств.
Эндодонтическое лечение должно включать
в себя следующие этапы:
1.
Точная клиническая диагностика.
2.
Обезболивание.
3.
Обеспечение максимальной асептики и
безопасной работы.
4.
Обеспечение наиболее краткого и
достаточного доступа к устьям корневых
каналов.
5.
Определение точной рабочей длины зуба
или канала.
6.
Инструментальное прохождение, расширение
и формирование корневого канала.
7.
Дезинфицирующая и гигиеническая
обработка корневого канала
(осуществляется одновременно с
предыдущим этапом).
8.
Обтурация корневых каналов и ее контроль.
Не
останавливаясь подробно на первых
этапах (это является содержанием пособий
и учебников по клинической стоматологии),
охарактеризуем их в общем с тем, чтобы
перейти непосредственно к практической
эндодонтии.
Клиническая
диагностика должна включать весь
комплекс необходимых исследований:
тщательный сбор анамнестических
данных, осмотр, зондирование, пальпацию,
перкуссию, определение подвижности
зуба, электроодонтометрию, специальные
тесты, в том числе темпера-турные,
рентгенологическое исследование и
др.
Метод
обезболивания должен выбирать врач в
зависимости от конкретных обстоятельств.
Для эндодонтического лечения могут
использоваться практически все методы
местного инъекционного обезболивания
— регионарная (проводниковая) и
инфильтрационная анестезия, включая
такие разновидности последней, как
субпериостальная, спонгиозная
(внутрикостная), интралигаментарная,
внутрипульпарная.
Обеспечение
максимальной безопасности, асептичности
и комфортности работы осуществляется
с помощью применения коффердама, что
является необходимым условием
эндодонтического лечения. Коффердам
препятствует проникновению в операционное
поле влаги (слюны, респираторной влаги
и десневой жидкости), предотвращает
случайное попадение инструментов
или частиц препарируемых зубов в
дыхательные пути и их заглатывание,
предупреждает попадение микро-флоры
из носовой полости в ротовую полость,
защищает слизистую оболочку от воздействия
применяемых раздражающих веществ,
оттесняет мягкие ткани ротовой полости,
способствует сохранению асептических
условий и полному контролю за операционным
полем в процессе лечения. Следует
отметить, что коффердам лучше
использовать после раскрытия и
формирования полости зуба, поскольку
он может затруднить правильное определение
ее расположения.
Для
полного соблюдения всех необходимых
условий эндодонтическая обработка
зуба должна по возможности осуществляться
в четыре руки, т. е. при помощи ассистента.
Выбор
наиболее краткого доступа к корневым
каналам во всех случаях определяется
топографической анатомией полости
зуба.
Источник
Цель
эндодонтического лечения
– предотвратить или ликвидировать
воспалительный процесс в апикальном
периодонте, получив контроль над
развитием инфекции, питательный субстрат
для которой находится в корневом канале.
1. Наложение
коффердама и дезинфекция операционного
поля
Полное
удаление кариеса и пломб с нарушенным
краевым прилеганиемРабота
стерильными инструментами и их повторная
рестирилизацияДостаточное
расширение корневого канала в глубину
и в поперечникеНе
проталкивать инфекцию в периодонтИнтенсивное
и частое промывание корневого канала
из шприца с иглойПри
необходимости антимикробного воздействия
временное пломбирование корневого
канала
8. Герметичное
закрытие полости зуба между посещениями
9.
Герметичное пломбирование корневого
канала пространственно стабильным, не
рассасывающимся,
биосовместимым материалом
10.
Герметичная постоянная реставрация
коронки
Задачи эндодонтического лечения:
удаление
пульпы и микроорганизмов из корневого
канала – очисткаформирование
корневого канала – шейпингпломбирование
Стандарт эндодонтического лечения предусматривает:
адекватную
диагностикуполное
препарирование корневого каналакачественную
обтурациюдинамическое
наблюдение
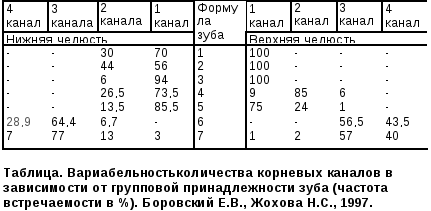
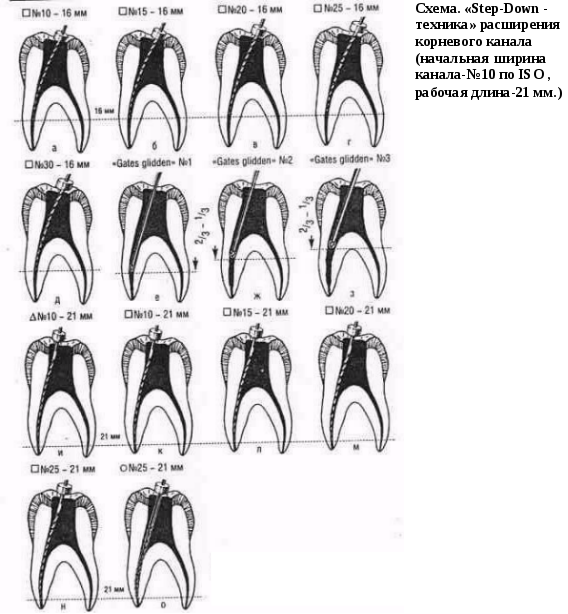

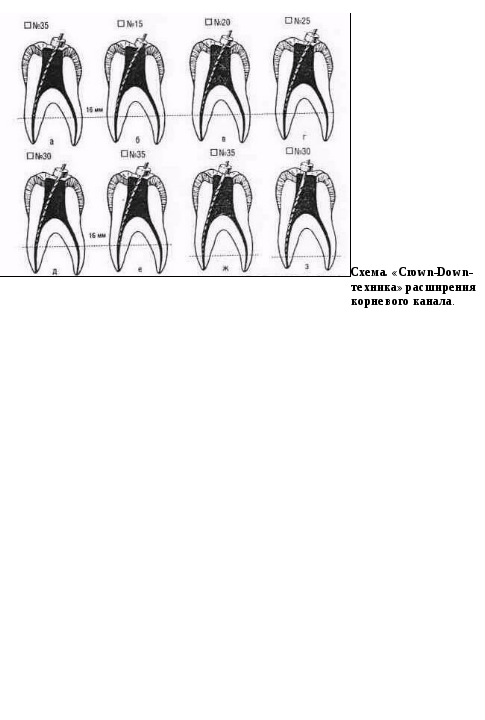
Рекомендации по эндодонтическому лечению
(3
Всероссийский эндодонтический конгресс
в г. Новосибирске 3.11.2003 г.)
Раздел 1. Обоснование диагноза.
Жалобы.
Боль,
характер, интенсивность, продолжительность,
причины усиления и прекращения боли.Прочие
жалобы.
Анамнез
медицинскийПеренесенные
и сопутствующие заболевания.Переносимость
лекарственных препаратов, в том числе
и анестетиков
Стоматологический
анамнез.Развитие
настоящего заболевания.Ранее
проводимое лечение и его эффективность.
Внешний
осмотр.Конфигурация
лица, наличие отека.Состояние кожных
покровов, красной каймы губ, региональных
лимфатических узлов.Состояние
височно-нижнечелюстного сустава.
Осмотр
полости рта.Слизистая
оболочка преддверия и собственно
полости рта.Состояние
тканей пародонта.Гигиеническое
состояние полости рта (определение
ГИ).Зубная
формула: состояние коронки зуба,
подвижность, реакция на перкуссию,
зондирование, наличие супраконтактов.
Дополнительные
методы обследования.Термометрия.
Электроодонтодиагностика.
Рентгенография
зубов.
Описание
R-снимка:
количество корней, корневых каналов;
наличие изгибов, проходимость корневых
каналов, плотность обтурации; деструктивные
изменения костной ткани у верхушек
корней, фуркации корней и межзубных
перегородок.
Количество
снимков: минимально 2 (диагностический
и контрольный), при необходимости большее
количество.
Рентгенологическое
исследование можно проводить как на
рентгеновской пленке, так и на визиографе.
Постановка
диагноза.
Диагноз
устанавливают в соответствии с принятой
классификацией стоматологических
болезней МКБ-10 ВОЗ.
Раздел 2. Показания и противопоказания к эндодонтическому лечению.
2.1. Показания.
Обратимые
(гиперемия) и необратимые (воспаление)
изменения пульпы, некроз пульпы без
клинических симптомов или при их
наличии, без рентгенологических
признаков периапикальной патологии
или при наличии деструктивных изменений
в костной ткани.Депульпирование
зуба по ортопедическим показаниям.При
запланированной резекции корня или
гемисекции.Противопоказания.
Зубы,
функция которых не может быть
восстановлена.Зубы
со значительной утратой тканей
пародонта.Невозможность
доступа к зубам вследствие ограниченного
открывания рта.Эндодонтическое
лечение не проводится:
— в связи с общим
состоянием здоровья;
— при острых и
некоторых хронических заболеваниях
СОПР;
— при нежелании
пациента устанавливать контакт с врачом;
—
при неудовлетворительном состоянии
гигиены полости рта, которое не может
быть улучшено в
приемлемый период времени.
Соседние файлы в папке Стоматология (редкие атласы и книги)
- #
- #
- #
- #
- #
06.12.201713.81 Mб16Кованов — Оперативная хирургия.pdf
- #
- #
- #
- #
- #
- #
Источник


