Боли около коленного сустава лечение
13 июля 201636126 тыс.
Содержание:
Боль в колене – широко распространенный симптом, сигнализирующий о неблагополучии в организме – возникновении заболевания суставов или просто повышенной нагрузки на ноги.
Трудно найти человека, ни разу не испытывавшего болевых ощущений в коленях в определенном периоде жизни. Дискомфорт, щелчки либо боли разной интенсивности в коленных суставах возникают как у взрослых, так и у детей вследствие множества причин. Чем старше становится человек, тем выше вероятность возникновения различных болезней, первым признаком которых является боль в коленях. Это происходит из-за возрастных особенностей организма: замедления обменных процессов, износа хрящевой ткани суставов, присоединения других проблем с опорно-двигательным аппаратом, сосудами, нервами.
Из-за сложного анатомического строения, множества структур и испытываемых значительных нагрузках, а нередко и перегрузках, коленные суставы очень уязвимы. Повреждение любого элемента структуры, например, синовиальной сумки, ведет к нарушению двигательной функции колена и, соответственно, болевому синдрому. Связки и мениски считаются самыми уязвимыми, они травмируются в 80–85% случаев.
Анатомическое строение колена
Колено состоит из коленного сустава, дистального конца бедренной кости с двумя мыщелками и подмыщелками, большеберцовой трубчатой кости, мышц, нервов, сосудов, связочного аппарата, надколенника (коленной чашечки), суставных сумок и менисков.
Коленный сустав – один из крупных суставов организма. Сверху к нему подходит бедренная кость. Суставные поверхности ее латерального (наружного) и медиального (внутреннего) мыщелков сочленяются с надколенником и большеберцовой костью. Мениски, представляющие собой соединительнотканные хрящи, служат амортизаторами сустава. Благодаря им происходит рациональное распределение веса человека на большеберцовое плато и увеличивается стабильность сустава. Тонкая, двуглавая, полуперепончатая и другие мышцы синхронизируют капсульно-связочные структуры, обеспечивая двигательную активность коленного сустава.
Элементы колена соединены между собой множеством связок. Внутри сустава есть две крестообразные связки – задняя и передняя. Подмыщелки бедерной кости соединены с малоберцовой и большеберцовой костями коллатеральными связками. Косая подколенная связка располагается в задней части бурсы коленного сустава. Из ряда суставных полостей выделяют главную – синовиальную капсулу, не сообщающаяся с суставом. Кровоснабжение элементов колена осуществляется благородя сети кровеносных сосудов, а иннервация – нервным волокнам.
Причины возникновения боли в коленях
Насчитывается множество причин болезненности суставов коленей, которые можно условно разделить на несколько групп.
Травматические поражения элементов колена:
- Ушиб колена. В результате разрыва сосудов происходит локальное кровоизлияние в мягкие ткани сустава. Покраснение, отек, поражение нервных окончаний приводит к болезненности, затруднению движения.
- Полный либо частичный разрыв связок. Чаще диагностируется частичное нарушение целостности внутренней боковой связки, возникающее от чрезмерного выворачивания голени наружу.
Наружная связка рвется реже по сравнению с внутренней. Это происходит из-за сильного отклонения голени внутрь, при подворачивании ноги например. Разрыв крестообразных связок неминуемо сопровождается гемартрозом.
Полный разрыв обеих связок часто сочетается с повреждением суставной сумки, разрыванием внутреннего мениска. Такая травма приводит к избыточной подвижности коленного сустава, сопровождающейся сильными болями, интенсивность которых зависит от степени разрыва.
- Гемартроз коленного сустава – излитие крови в полость сустава. Бывает травматического и нетравматического характера. Травматический гемартроз наблюдается при разрывах менисков, полных или неполных разрывах связок, внутрисуставных переломах, ушибах области колена. Нетравматический вариант является одним из симптомов заболеваний, характеризующихся повышенной хрупкостью стенок сосудов или нарушением системы свертывания крови. К ним относятся гемофилия, цинга, тяжелые формы геморрагических диатезов. Скопившаяся в полости сустава кровь сдавливает ткани, нарушая кровообращение в них. Особый пигмент – гемосидерин – отрицательно влияет на связки, гиалиновый хрящ, синовиальную сумку, приводя к потере их эластичности. Результатом поражения суставной бурсы является набухание ее ворсинок и усиленная выработка суставной жидкости. Итогом повторных кровоизлияний становится дистрофия и разрушение сустава.
- Коленная менископатия – нарушение целостности менисков коленного сустава. При латеральной форме повреждается наружный мениск, при медиальной – внутренний. Это одно из самых частых, но трудно диагностируемых повреждений коленного сустава. В зоне риска заболевания находятся не только спортсмены, занимающиеся интенсивными тренировками, но и простые люди. Разрыв мениска может произойти от резкого необычного движения при повороте туловища, подворачивании ноги, сильном ударе по колену.
- Вывих коленной чашечки – патологическое смещение надколенника. Травма диагностируется не более чем в 0,7% случаях от общего числа вывихов. Чаще возникает наружный вывих, реже – внутренний, очень редко – вертикальный или торсионный. При неполном вывихе коленная чашечка определяется над латеральным (наружным) мыщелком, при полном – снаружи от латерального мыщелка.
- Закрытые или открытые переломы коленного сустава, верхнего участка костей голени либо нижнего отдела бедерной кости. Такие травмы часто сочетаются с поражением мягких тканей колена, вызывая массивные кровоизлияния, чрезмерную подвижность в области колена, его деформацию.
Воспалительные и дегенеративно-дистрофические заболевания суставных элементов колена:
- Артрит – воспалительное поражение сустава колена. Схожий механизм развития патологии наблюдается при остеоартрите, болезни Бехтерева, ревматоидном артрите, подагре (с отложением уратов в суставы).
- Остеоартроз (гонартроз) с поражением коленного сустава невоспалительного характера, затрагивающее все его структуры и приводящее к серьезным дегенеративным изменениям.
- Бурсит с воспалением синовиальных бурс приводит к болезненности при сгибательно-разгибательных движениях в колене.
- Периартрит сухожилий коленного сустава – воспаление капсулы гусиной лапки, коленных сухожилий, а также мышц и связок, окружающих сустав. При этом боль возникает в основном во время спуска по лестнице, особенно с тяжелым грузом, а сосредотачивается на внутренней поверхности колена.
- Хондропатия надколенника – дегенеративно-некротические изменения хряща суставной (задней) поверхности надколенника. Степень разрушения может быть разной: от участков легкого размягчения до трещин и полного истирания.
- Хондроматоз – серьезная хроническая болезнь, обусловленная диспластическим процессом с островковым перерождением участков мембраны суставной оболочки в хрящи – хондром. Не исключено окостенение отдельных хрящевых тел.
- Киста Бейкера – формирование плотного эластичного округлого опухолевидного образования в подколенной ямке, расположенной на противоположной стороне от надколенника. Киста отчетливо видна в разогнутом состоянии колена. Вызывает дискомфорт, боль в подколенной области. При значительных размерах сдавливает сосуды и нервы, приводя к нарушению иннервации и кровообращения.
- Болезнь Гоффа – заболевание, сопровождающееся поражением и дальнейшим перерождением жировой ткани, располагающейся вокруг коленного сустава. Защемление, отек и другие повреждения жировых клеток – адипоцитов – заканчиваются их замещением плотной фиброзной тканью. В итоге буферная функция «жировой подушки» нарушается, сама жировая ткань становится не способна выполнять роль амортизатора.
- Болезнь Осгуда–Шлаттера – патология, характеризующаяся омертвением бугристой части большеберцовой кости. Диагностируется у подростков от 10 до 18 лет, занимающихся спортом. Ниже надколенника появляется болезненная шишка, при отсутствии лечения приводящая к ограничению движения ноги или полному обездвиживанию, а также гипотрофии мышц.
Заболевания, при которых возможна иррадиация боли в области колена:
- Коксартроз тазобедренного сустава – хроническое поражение тазобедренного сустава, сопровождающееся прогрессирующей дегенерацией и дистрофическими изменениями в нем. Часто боль распространяется вниз по наружной поверхности бедра до колена или ниже.
- Невропатия седалищного нерва – невоспалительное поражение нерва в результате компрессионного сдавливания либо спазмирования кровеносных сосудов. Этот нерв доходит до ступней, начинаясь в области поясницы и проходя через копчик и таз. Блокада в какой-то одной точке на его протяжении приводит к нарушению чувствительности или пульсирующей боли.
- Фибромиалгия – внесуставное поражение мягких тканей невоспалительного характера с совокупностью симптомов в виде артралгии, мышечной слабости, депрессии и т. д.
Некоторые системные заболевания, приводящие к болям в коленях:
- Остеопороз – заболевание костной системы хронически прогрессирующего течения, изменяющее минеральный состав и плотность костной ткани. «Вымывание» кальция из костей приводит к их хрупкости. Процесс сопровождается ломотой или ноющими болями в конечностях.
- Туберкулез костей. Туберкулезное поражение участка кости приводит к постоянным сильным болям.
- Остеомиелит – заболевание инфекционно-воспалительного характера, поражающее все структурные элементы костей. Результатом как специфического, например, туберкулезного, так и неспецифического, чаще коккового, остеомиелита становится гиперемия кожи, отек, локальные острые боли в костях и мышцах, фебрильная температура.
- Некоторые инфекционные болезни. При синдроме Рейтера, кроме вовлечения в процесс урогенитального тракта и слизистой глаз, поражаются суставы. Одним из проявлений болезни Лайма является артралгия.
Виды болей в коленях
В зависимости от этиологии характер и интенсивность боли могут быть разными.
- Ноющая. При артрите, остеоартрозе.
- Острая, сильная. При переломах элементов колена, разрыве связок, остром бурсите, ушибе колена, обострении менископатии, деформирующем остеоартрозе.
- Пульсирующая. При запущенном деформирующем артрозе, травме мениска.
- Сверлящая. При остеомиелите.
- Тупая. При бурсите, хроническом остеохондрите.
- Жгучая. При компрессии седалищного нерва, туберкулезном процессе в кости.
- Простреливающая. При защемлении нервного ствола.
- Боль при ходьбе. При кисте Бейкера, бурсите, артрите, гонартрозе, периартрите.
- Боль в покое. При подагре, артритах.
Диагностика патологий, вызывающих боль в коленях
Физакальное обследование:
- сбор анамнеза и жалоб;
- визуальный осмотр с пальпацией колена.
Лабораторные исследования:
- биохимический и клинический анализы крови;
- серологическое исследование крови;
- иммунологический анализ крови;
- ревматологические пробы;
- бактериологический анализ синовиальной жидкости.
Инвазивные инструментальные методы:
- артроскопия;
- пункция суставной сумки;
- пункционная биопсия кости.
Неинвазивная инструментальная диагностика:
- рентгенография коленного сустава;
- денситометрия;
- ультразвуковое исследование сустава;
- МРТ или КТ.
Лечение боли в коленях
Если боль в одном или обоих коленях нетравматической природы возникновения, то следует обратиться сначала к терапевту, который, исходя из жалоб пациента и результатов объективного осмотра, направит к узкому специалисту – ортопеду, ревматологу, флебологу или неврологу. При любой травме колена необходимо обратиться к хирургу либо травматологу-ортопеду.
Лечение в каждом случае разное, зависит от причины боли, то есть от вида травмы или заболевания. Для каждой болезни существует своя схема лечения. Но для начала пациент должен соблюдать несколько общих правил:
- значительно сократить длительность пеших прогулок и нахождения на ногах в течение дня;
- спортсменам временно (до выздоровления) отказаться от тренировок, а обычным людям от бега или прыжков;
- при усилении болей полностью отказаться от движений, наложить на колено фиксирующую повязку из эластичного бинта;
- носить бандаж или повязку для иммобилизации коленного сустава;
- при ушибе холод на место травмирующего воздействия.
Ревматоидный, псориатический артрит, системные аутоиммунные заболевания нуждаются в серьезном комплексном лечении, проводимом на протяжении многих месяцев. Базисная терапия состоит из иммуносупрессоров, нестероидных противовоспалительных и гормональных лекарств, препаратов золота и т. д.
При лечении бурсита применяют обезболивающие и противовоспалительные лекарства. Если выявлена инфекция, то курс антибиотиков. Лечебная пункция сумки проводится для удаления избыточной жидкости из синовиальной полости и/или введения одного их кортикостероидов. От хронического воспаления бурсы помогает избавиться операция – хирургическое иссечение синовиальной сумки.
При деформирующем остеоартрозе эффективны внутрисуставные инъекции глюкокортикостероидов, длительный прием НПВС и хондропротекторов. Для снятия болевого синдрома местно назначают компрессы с димексидом или бишофитом, мази и гели с противовоспалительным действием. Помогает массаж, физиопроцедуры, лечебная гимнастика. Тяжелые поражения коленного сустава требуют хирургического вмешательства – эндопротезирования сустава.
Лечение остеопороза заключается в курсовом приеме бисфосфонатов, кальцитонинов, препаратов кальция, витамина D и т. д.
Лечение разрыва мениска может быть консервативным или хирургическим. Консервативная терапия состоит из применения анальгетиков, НПВС, гиалуроновой кислоты, хондропротекторов. Но вначале производят репозицию сустава.
Виды оперативного вмешательства:
- менискэктомия;
- парциальная (неполная) менискэктомия;
- трансплантация мениска;
- артроскопия;
- артроскопическое сшивание разрыва мениска.
При любой травме колена после лечения очень важен период реабилитации, который должен проходить под контролем реабилитолога или ортопеда. Врач составит оптимальную программу восстановления функции сустава. Главными методами послеоперационной реабилитации считаются массаж и лечебная гимнастика. Также эффективны занятия на специальных тренажерах, постепенно разрабатывающие коленный сустав.
Источник
Боль в колене с внутренней стороны и сбоку – частый симптом, на который многие попросту не обращают внимания. Боль может проявляться у людей любого пола и в разном возрасте. Но поставить диагноз может только специалист, поэтому если болит внутренняя сторона колена, стоит сразу обращаться к доктору и не затягивать лечение, иначе возможны различные осложнения.
Причины болевого синдрома

Почему колени болят сбоку с внутренней стороны? Основные причины – травмы и воспаления (болезни суставов). Поскольку колено постоянно подвергается большим нагрузкам, травмы – довольно частое явление. Это могут быть:
- повреждение мениска;
- разрыв связочной системы;
- повреждение бокового сочленения;
- гемартроз;
- хронический вывих чашечки.
Если есть разрыв связок, колено опухает, возникает боль сбоку в коленях. При проблемах с мениском выпрямить ногу нельзя и боль ощущается сильнейшая. Повреждение связки проявляется резкой болью при прощупывании сбоку. Может заболеть и место под чашечкой. Что касается гемартроза, в полость сустава попадает кровь и возникает боль и отек. Хронический вывих грозит изменением формы чашечки, и область сустава постоянно болит.
Заболевания суставов тоже может быть причиной боли в колене сбоку. Это могут быть проблемы с сосудами, поражения нервов сосудисто-нервного пучка и другие болезни. Вот основные заболевания, при которых болит с внутренней стороны коленей:
- бурсит;
- артрит септический;
- артрит ревматоидный;
- киста Бейкера;
- периартрит;
- защемление или воспаление нерва;
- варикозная болезнь.
Бурсит возникает при некоторых повреждениях колена. В сумке с синовиальной жидкостью начинается воспаление, оно приводит к сильной боли в коленном суставе. Септический артрит – это заражение сустава, из-за которого колено с внутренней стороны воспаляется и опухает. Ревматоидный артрит затрагивает связки. Болезнь вызывает дискомфорт и деформацию суставов, если разгибать ногу. Киста Бейкера сопровождается болью с внутренней стороны колена, а также опухолью и воспалительным процессом. Периартрит характеризуется резкой болью при приседаниях и хрустящими звуками, скрипами.
Интересно! Чаще всего периартрит возникает у женщин.
Варикоз
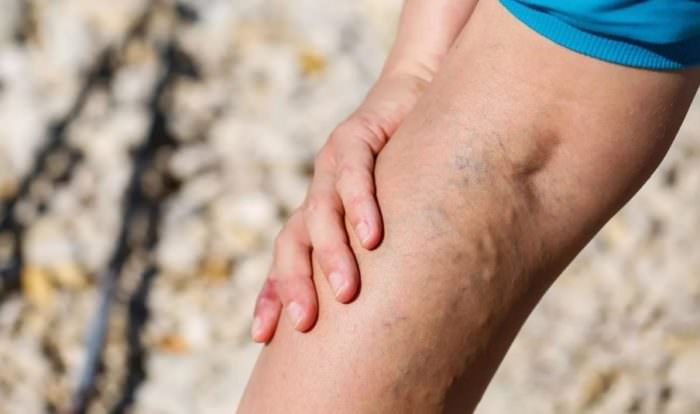
Варикоз с внутренней стороны колена.
Варикозная болезнь опасна тем, что нарушается нормальное кровообращение. Естественно, это влияет на конечности, в первую очередь страдают колени. При варикозе боли могут беспокоить и при ходьбе, и в состоянии покоя. Обычно болит колено сбоку – с внешней или внутренней стороны, если разгибать ногу.
Для справки! Для лечения потребуются препараты, улучшающие кровообращение. Кроме того, врач назначает витаминные комплексы и рекомендует народные средства в качестве дополнения.
Воспаление нерва или его защемление
Может возникнуть из-за резкого неправильного поворота или переохлаждения. Это может быть разовое переохлаждение или частое и длительное. В этом случае лечение может быть специфическим – прогревание, например. Обезболивающие и противовоспалительные средства тоже могут назначить.
Артрозы
Причиной может быть также артроз. Это дистрофия сустава, которая можно возникает и в молодом, и в пожилом возрасте. Причиной возникновения болезни являются чрезмерные нагрузки или, наоборот, малая подвижность, неправильное питание, а также наследственность. Часто после бега болит колено с внешней стороны или с внутренней, это говорит о возникновении артроза, так как частые перегрузки ведут к появлению этой болезни.
Кроме того, коленный сустав может болеть из-за таких заболеваний:
- остеохондроза;
- коксита;
- плоскостопия.
Остеохондроз (особенно поясничного отдела) может вызвать боли в области бедра и колена, так как диски между позвонками смещаются. Такое смещение вызывает раздражение корешков пояснично-кресцового сплетения. При коксите (воспалении бедренного сустава) тоже может ощущаться боль с внутренней или внешней стороны колена. Плоскостопие вызывает боль, так как при слабой амортизации ступни нагрузка на всю ногу, в том числе и колено, увеличивается. Нога может болеть при ходьбе или покое.
Какие симптомы, кроме боли, могут беспокоить?
Кроме боли при ходьбе, сгибании и разгибании, могут беспокоить и другие симптомы. Конечно, все зависит от конкретного заболевания или травмы. Однако есть и общие симптомы. К ним относится:
- припухлость;
- высокая температура;
- быстрая утомляемость;
- покраснение колена;
- ограниченность движения;
- воспаление сустава;
- увеличение колена в объеме.
А вот конкретные симптомы болезней:
- Разрыв связок – отек, резкая боль, сустав «болтается».
- Повреждение мениска – сильная боль и нога не может выпрямиться в колене.
- Вывих чашечки – изменение формы сустава видно невооруженным глазом.
- Травма боковых связок – подвижность конечности, сильная боль в ноге.
- Синовит – воспаление, резкая боль, изменение формы и объема сустава.
- Киста Бейкера – опухоль, боль внутри колена и с внутренней стороны колена.
Что касается артрита и артроза, беспокоят следующие симптомы:
- хруст – при артрозе;
- ноющая боль – при артрозе;
- боль при ходьбе – при обеих болезнях;
- увеличения размера сустава – при обеих болезнях;
- воспаление – при артрите;
- резкие щелчки – при артрозе;
- изменение формы сустава – при артрозе и артрите;
- онемение колена – при артрозе.
Если заболело колено, необходимо обязательно обращаться к специалисту. Он узнает, почему болит колено, проведет полную диагностику и назначит соответствующее лечение. Не стоит ждать, пока станет очень больно. Затягивание обращения может привести к серьезным осложнениям и дальнейшему развитию болезни. Если же лечение начато вовремя, то можно избежать неприятных последствий.
Нюанс! Если нет возможности сразу обратиться к доктору, надо постараться обеспечить колену покой. Можно воспользоваться обезболивающим лекарством.
Диагностика при болях в колене
Как определить причину дискомфорта в ноге? Прежде всего, специалист проводит осмотр и опрос пациента, осуществляет пальпацию поверхности сустава. Кроме того, врач назначит различные исследования, которые помогут точно определить причину боли, определить болезнь и поставить точный диагноз.
Вот основные исследования, которые назначает врач:
- Анализы крови (общий и биохимия) – помогает узнать, есть ли отклонения в количестве СОЭ, лейкоцитов, белков.
- Микробиологическое исследование – назначают, если есть вероятность развития артрита.
- Рентген – проводят для получения информации о деформации костей (при артрозе, например).
- Пункция сустава – проводят не так часто, суть процедуры в заборе жидкости из суставной сумки для исследования.
- Магнитно-резонансная и компьютерная томография – помогает выявить различные болезни, повреждения.
- Артроскопия – проводится для определения травмы связок или мениска.
После того, как причина боли найдена, специалист может планировать дальнейшее лечение. Задача пациента – строго соблюдать назначения врача. Если игнорировать рекомендации доктора, ситуация с коленом не только не улучшится, а наоборот, ухудшится. И позже лечить колено придется долго и возможно, что полное выздоровление не наступит.
Как лечить боли?
Конечно, лечить доктор будет, опираясь на основную причину боли. Важно, какая часть колена болит, выше или ниже, снаружи или внутри сустава. Если этот артроз, назначают препараты для восстановления хрящей, при синовите прописывают противовоспалительные лекарства. То есть, лечение, конечно, будет отличаться. Однако можно выделить и общие методы, которые использует специалист:
- Обезболивание сустава – назначают различные анальгетики.
- Снижение нагрузки на больное колено – занятия спортом надо прекратить, больше времени проводить в покое.
- Холодные и горячие компрессы – убирают боль, улучшают кровообращение.
- Прием жаропонижающих препаратов – назначаются при воспалениях, когда поднимается температура тела.
- Использование разогревающих мазей или гелей – они помогают улучшить кровоток.
- Применение хондропротекторов – средства, которые помогают хрящам восстанавливаться и не разрушаться дальше.
Что еще может назначить врач? Для стабилизации сустава используют различные материалы:
- повязки;
- эластичные бинты;
- бандажи.
Обычно назначают их при разрыве связок, травме менисков, то есть, в тех случаях, когда сустав желательно зафиксировать, чтобы он не двигался. Применяют повязки и при сильной боли, это помогает избежать чрезмерной нагрузки на колено.
Препараты
Если причиной является инфекция, специалист, скорее всего, назначит антибиотики. Дело в том, что именно инфекция может быть причиной синовита или артрита. Поэтому без этих препаратов невозможно полноценное лечение заболевания. А, следовательно, боли все равно будут продолжаться и к тому же возможно ухудшение состояния.
Факт! Если врач не назначит полный покой, не стоит полностью обездвиживать колено. Так как это может привести к обратному эффекту.
Физиотерапия
При проблемах с коленом врач назначает различные физиопроцедуры. Они помогают улучшить состояние колена. Лечебно-профилактическая гимнастика – еще один метод лечения. Конечно, если причиной боли в колене с внутренней стороны является травма, то гимнастику можно применять только после того, как будет пройдено основное лечение. А вот в случае артроза лечебную гимнастику можно использовать параллельно с лечением.
Массаж
Массаж – обязательный элемент лечения и восстановления после болезни. Он помогает ускорить кровообращение, улучшить питание тканей. А это тоже важно для выздоровления. Водные процедуры назначают не всегда, но они очень полезны при болях в коленях. Поэтому даже, если специалист не назначил такие процедуры, желательно посещать бассейн, это может скорее убрать боль и восстановится.
Диета
Иногда может потребоваться специальное питание. Питание должно быть разнообразным и полноценным. В рационе должно быть достаточно витаминов и минералов, а также других ценных веществ. Но при этом необходимо будет уменьшить количество потребляемой соли, сократить жареные и соленые продукты в меню. Основу рациона должны составлять крупы, овощи, белковые продуты, орехи, фрукты, рыба и растительные масла.
Профилактика болей в колене

Что делать, чтобы избежать болей в суставе? Конечно, необходимы определенные физические нагрузки, ведь сидячий образ жизни может вызвать артроз. Но нагрузки должны быть умеренными, слишком высокие нагрузки могут привести не только к травмам, но и к тому же артрозу колена. То есть, и чрезмерные нагрузки, и малоподвижный образ жизни вредны для здоровья. Слишком долгое сидение на одном месте не рекомендуется, необходимо делать 10-минутную разминку.
Кроме того, необходимо вовремя обращать внимание на все инфекционные заболевания и понимать, как лечить, чтобы избежать появления синовита или артрита. Желательно избегать стрессов и избавиться от вредных привычек. Курение очень вредит сосудам и суставам. А постоянные стрессы тоже могут вызывать нарушение в работе суставов и всего организма.
О сыпи на локтях у ребенка узнайте тут.
Не менее важным для профилактики болей в коленях с внутренней или наружной стороны является питание. Злоупотребление мучными, жирными, острыми продуктами приводит к появлению проблем с суставами. Поэтому надо следить за рационом. Питание должно быть здоровым и правильным, количество сахара и соли должно быть снижено. Продукты надо готовить с помощью тушения или запекания, можно варить или готовить на пару. А вот жарить нельзя.
Колено – сложный сустав, который наиболее подвержен различным воздействиям. Поэтому надо следить за здоровьем этого сустава. При любой повторяющейся боли следует сразу обращаться за помощью к специалисту. Врач найдет основную причину и назначит необходимое лечение. Это поможет избежать осложнений и боли.
Источник

