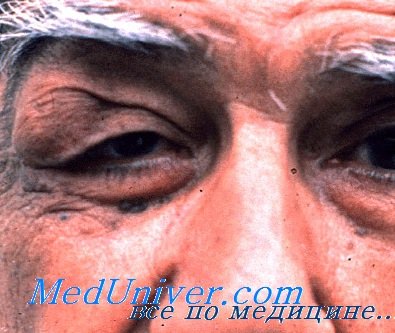
Аденома слезной железы лечение

Опухоли слезных желез – группа новообразований слезной железы, преимущественно эпителиального происхождения. Локализуются в наружной части верхнего века, безболезненны. Доброкачественные опухоли слезной железы развиваются в течение многих лет, в процессе роста могут вызывать экзофтальм и истончение стенки глазницы. Злокачественные новообразования быстро прогрессируют, нарушают подвижность глазного яблока, провоцируют боли и повышение внутриглазного давления. Возможно прорастание окружающих тканей и отдаленное метастазирование. Диагноз выставляется на основании офтальмологического осмотра и данных инструментальных исследований. Лечение оперативное.

Общие сведения
Опухоли слезных желез – группа опухолевых поражений слезной железы неоднородного строения. Происходят из железистого эпителия, представлены эпителиальным и мезенхимальным компонентом. Относятся к категории смешанных новообразований. Встречаются редко, диагностируются у 12 из 10000 пациентов. Составляют 5-12% от общего количества опухолей орбиты. Вопрос о степени злокачественности таких новообразований до сих пор остается дискутабельным. Большинство специалистов условно разделяют опухоли слезной железы на две группы: доброкачественные и злокачественные, возникшие в результате малигнизации доброкачественных новообразований. На практике могут встречаться как «чистые», так и переходные варианты. Доброкачественные процессы чаще выявляются у женщин. Рак и саркома с одинаковой частотой диагностируются у представителей обоих полов. Лечение осуществляют специалисты в сфере онкологии и офтальмологии.

Опухоли слезных желез
Доброкачественные опухоли слезных желез
Плеоморфная аденома – смешанная эпителиальная опухоль слезной железы. Составляет 50% от общего количества новообразований данного органа. Женщины страдают чаще мужчин. Возраст пациентов на момент постановки диагноза может колебаться от 17 до 70 лет, наибольшее количество случаев заболевания (более 70%) приходится на 20-30 лет. Возникает из клеток эпителиальных протоков. Некоторые специалисты предполагают, что источником новообразования являются аномальные эмбриональные клетки.
Представляет собой узел дольчатого строения, покрытый капсулой. Ткань опухоли слезной железы на разрезе – розовая с сероватым оттенком. Состоит из двух тканевых компонентов: эпителиального и мезенхимального. Эпителиальные клетки формируют хондро- и слизеподобные очаги, располагающиеся в неоднородной строме. На начальных стадиях характерно очень медленное прогрессирование, период времени с момента появления опухоли слезной железы до первого обращения к врачу может колебаться от 10 до 20 и более лет. Средний временной промежуток между возникновением первых симптомов и обращением за медицинской помощью составляет около 7 лет.
Какое-то время опухоль слезной железы существует, не доставляя особых неудобств пациенту, затем ее рост ускоряется. В области века появляется воспалительный отек. Из-за давления растущего узла развивается экзофтальм и смещение глаза кнутри и книзу. Верхненаружная часть орбиты истончается. Подвижность глаза ограничивается. В отдельных случаях опухоль слезной железы может достигать гигантских размеров и разрушать стенку глазницы. При пальпации верхнего века определяется неподвижный, безболезненный, плотный гладкий узел.
На обзорной рентгенографии орбиты выявляется увеличение размеров глазницы, обусловленное смещением и истончением ее верхненаружней части. УЗИ глаза свидетельствует о наличии плотного узла, окруженного капсулой. КТ глаза позволяет более четко визуализировать границы новообразования, оценить непрерывность капсулы и состояние костных структур орбиты. Лечение оперативное – иссечение опухоли слезной железы вместе с капсулой. Прогноз обычно благоприятный, но больные в течение всей жизни должны оставаться под диспансерным наблюдением. Рецидивы могут возникать даже спустя несколько десятилетий после удаления первичного узла. Более чем у половины пациентов признаки малигнизации выявляются уже при первом рецидиве. Чем меньше срок ремиссии – тем больше вероятность озлокачествления рецидивной опухоли.
Злокачественные опухоли слезных желез
Аденокарцинома – смешанное эпителиальное новообразование, имеющее несколько морфологических вариантов с идентичным клиническим течением. Практически равномерно распределяется в разных возрастных группах. Характеризуется более быстрым ростом по сравнению с доброкачественными опухолями слезной железы. Обычно пациенты обращаются к офтальмологу через несколько месяцев или через 1-2 года после появления симптомов. Первым проявлением болезни часто становятся боли неврологического характера в области лба, обусловленные воздействием новообразования на ветви тройничного нерва.
Типичный признаком этой опухоли слезной железы является рано возникающий и быстро усиливающийся экзофтальм. Глаз смещается кнутри и книзу, его движения ограничиваются. Развивается астигматизм, отмечается повышение внутриглазного давления. В области глазного дна появляется складчатость. Отмечаются явления застойного диска. В верхненаружном углу глазницы определяется быстро растущее образование. Опухоль слезной железы прорастает близлежащие ткани, распространяется вглубь орбиты, внедряется в полость черепа, дает метастазы в регионарные лимфоузлы и отдаленные органы.
Лечение – экзентерация глазницы или органосохраняющие операции в сочетании с послеоперационной лучевой терапией. При прорастании костей глазницы хирургическое вмешательство неэффективно. Прогноз неблагоприятный из-за высокой склонности к рецидивированию и отдаленному метастазированию. Опухоль слезных желез обычно дает метастазы в спинной мозг и в легкие. Временной период между появлением первичной опухоли и возникновением отдаленных метастазов может составлять от 1-2 до 20 лет. Большинству пациентов не удается преодолеть пятилетний порог выживаемости.
Цилиндрома (аденокистозный рак) – злокачественная опухоль слезных желез аденоматозно-альвеолярного строения. Клинические проявления аналогичны симптомам аденокарциномы. Отмечается менее агрессивный местный рост, более выраженная склонность к гематогенному метастазированию, возможность продолжительного существования метастазов и медленное увеличение размера вторичных опухолей. Чаще всего поражается спинной мозг, второе место по распространенности занимают метастазы в легкие. Тактика лечения аденокистозной опухоли слезной железы – как при аденокарциноме. Прогноз в большинстве случаев неблагоприятный. Около 50% больных погибают в течение 3-5 лет после постановки диагноза. Причиной летального исхода становятся отдаленные метастазы или прорастание новообразования в полость черепа.
Опухоли слезных желез — лечение в Москве
Источник
Холестеатома глаза — орбиты. Плеоморфная аденома слезной железыХолестеатома, или эпидермоидная киста орбиты, диагностируется у лиц старшего возраста, как правило, на четвертом десятилетии. Мужчины страдают почти в 3 раза чаще женщин. Этиопатогенез холестеатомы до настоящего времени остается неясным. Одни авторы склонны рассматривать процесс как дизонтогенетический, другие — как реакцию на локальные геморрагии вблизи кости или непосредственно в ней. Henderson назвал холестеатому орбиты «кровяной, или шоколадной, кистой». Большей частью холестеатома развивается под верхней или верхненаружной стенкой орбиты. Костная ткань разволокняется, становится мягкой, легко режется ножом. Несмотря на то что экзофтальм достигает большой степени (10-17 мм), движения глаза сохраняются в полном объеме. Изменений на глазном дне обычно нет. Функции глаза не страдают. Характерна рентгенологическая и КТ-картина: большие очаги деструкции кости с четкими, но неровными контурами, что нередко служит причиной постановки ошибочного диагноза злокачественной опухоли слезной железы с вытекающими отсюда неправомерными радикальными рекомендациями по лечению. При большой давности заболевания процесс распространяется на лобную и височную кости. Лечение холестеатомы орбиты только хирургическое. Следует тщательно обрабатывать пораженную кость, извлекать содержимое из всех костных лакун. В противном случаев возможны рецидив и даже озлокачествление кисты.
Плеоморфная аденома слезной железыОпухоли слезной железы, по данным литературы и собственным наблюдениям, составляют 5-7,5% всех новообразований орбиты. На протяжении многих лет в литературе дискутировались вопросы классификации этих опухолей. Однако в последние годы принято выделять доброкачественные варианты опухоли слезной железы (плеоморфная аденома или смешанная опухоль слезной железы, онкоцитома) и злокачественную опухоль, которую представляет рак слезной железы. Среди всех опухолей слезной железы плеоморфная аденома (смешанная опухоль слезной железы) составляет ровно половину (50%). Женщины заболевают почти в 2 раза чаще мужчин. Возраст к моменту появления первых симптомов, по нашим наблюдениям, колеблется в пределах 13-70 лет, более 70 % приходится на трудоспособный возраст (20-30 лет). Самого молодого больного с плеоморфной аденомой (7 лет) наблюдал S. McPherson (1966). Опухоль развивается из эпителиальных протоков слезной железы. В 1962 г. М. Hogan и L. Zimmerman высказали мнение, что источником роста этой опухоли могут быть аномальные клеточные элементы, отщепившиеся на различных этапах формирования зародыша. В своем строении аденома имеет характерную структурную особенность: она представлена двухкомпонентной тканью — эпителиальной и мезенхимальной. Эпителиальный компонент образует структуры слизе- и хондронодобных участков, что практически патогномонично для этих опухолей. Строма опухоли неоднородна в пределах одного узла: иногда она рыхлая, в некоторых зонах присутствуют соединительнотканные клетки, встречаются участки гиалиноза. Аденома имеет дольчатое строение, на разрезе серовато-розового цвета, покрыта капсулой. Опухоль развивается исподволь, постепенно. Первые признаки ее появляются на 2-4-м десятилетии жизни, но возраст больных, впервые обратившихся к врачу по поводу своего заболевания, увеличивается до 50-60 лег. Объяснение этому мы видим в одном: по мере удлинения срока заболевания наступает более быстрое прогрессирование симптомов растущей опухоли. По нашим данным, более 60% больных обращаются к врачу в среднем через 7 лет (2-32 года) с момента появления первых симптомов. Один из первых признаков — не воспалительный отек век, который появляется вначале в наружной трети века. В это же время можно заметить изменение формы глазной щели за счет развивающегося частичного птоза (в зоне отека). Существует мнение, что одним из первых признаков развивающейся опухоли в слезной железе является слезотечение. Однако в наших наблюдениях (55 больных с различными опухолями слезной железы) ни в одном случае в начале заболевания (при экзофтальме не более 5 мм) слезотечения не было. Распространение опухоли книзу в средней трети орбиты может, напротив, привести к уменьшению переднезадней оси глаза за счет его компрессии, появлению складчатости мембраны Бруха в центральной зоне глазного дна. Возможно ограничение подвижности глаза кверху и кнаружи. Репозиция глаза к этому моменту резко затруднена. Есть основания полагать, что ослабление рефракции при плеоморфной аденоме является косвенным признаком ее инкапсулированности и, следовательно, доброкачественности процесса на данном этапе. Длительно растущая плеоморфная аденома может достигать гигантского размера. Описаны случаи разрушения прилежащих костей плеоморфной аденомой. Лечение плеоморфной аденомы слезной железы только хирургическое. Удалять опухоль необходимо в капсуле и обязательно проводить ревизию дна слезной ямки, для чего доступ к опухоли должен быть поднадкостничным и достаточно широким. Связано это с большой склонностью плеоморфных аденом к рецидивам, сроки появления которых варьируют от 3 до 45 лет. При наблюдении за 25 больными с гистологически подтвержденным диагнозом плеоморфной аденомы слезной железы первый рецидив опухоли был обнаружен в 11 случаях в срок от 1,5 до 27 лет. Более чем у 50 % больных при первом же рецидиве в опухоли обнаруживают элементы озлокачествления. В 2 случаях мы наблюдали озлокачествление только при третьем рецидиве опухоли через 39 и 45 лет после первой операции. Опасность озлокачествления возрастает по мере уменьшения сроков ремиссии. Подобные наблюдения позволяют рекомендовать локальное удаление плеоморфной аденомы, но с обязательным диспансерным наблюдением, которое в связи с возможностью длительной ремиссии должно быть практически пожизненным. — Также рекомендуем «Онкоцитома слезной железы. Рак глаза — орбиты» Оглавление темы «Опухоли глаза и орбиты»:
|
Источник
Медицинский эксперт статьи

х
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
Плеоморфная аденома слезной железы (доброкачественная смешанно-клеточная опухоль) — наиболее часто встречающаяся эпителиальная опухоль слезной железы, которая исходит из протоков, стромы и мышечно-эпителиальных элементов.
 [1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
[1], [2], [3], [4], [5], [6], [7], [8], [9], [10], [11], [12], [13], [14]
Симптомы аденомы слезной железы
Проявляется в 5 декаде жизни в виде безболезненной, медленно увеличивающейся припухлости в верхненаружной области орбиты и имеет длительность обычно более года.
- Опухоль, произрастающая из орбитальной доли, представляет собой гладкое, плотное, безболезненное образование в ямке слезной железы, смещающее глазное яблоко в нижненосовом направлении.
- Рост кзади может вызывать экзофтальм, офтальмоплегию и появление складок хориоидеи.
Реже опухоль развивается из пальпебральной доли и имеет тенденцию к росту в переднем направлении, сопровождается увеличением верхнего века и не приводит к смещению глазного яблока.
КТ выявляет округлое или овальное образование с ровным контуром с расширением, но без деструкции кости в области ямки слезной железы. Образование может также сдавливать глазное яблоко.
Лечение аденомы слезной железы
Лечение состоит в хирургическом удалении. Рекомендуется избегать биопсии для того, чтобы предотвратить диссеминацию опухоли в окружающую орбитальную ткань, хотя это не всегда возможно из-за неопределенности диагноза. Опухоли пальпебральной доли обычно иссекают в пределах здоровых тканей методом передней (трансфасциальной) орбитотомим. При опухолях орбитальной доли выполняют латеральную орбитотомию:
- рассекают височную мышцу;
- просверливают подлежащую кость для последующего наложения проволочных швов;
- удаляют наружную стенку орбиты и опухоль;
- восстанавливают височную мышцу и надкостницу.
Прогноз довольно благоприятный при полном удалении и при условии предотвращения разрыва ткани. Неполное удаление или предварительная биопсия способствуют диссеминации опухолевых клеток в окружающие ткани, рецидиву с возможным озлокачествлением.
Важно знать!
Дакриоцистография также информативна при диагностике дивертикула, фистулы и дефектов заполнения, вызванных камнями или опухолями. Читать далее…
!
Обнаружили ошибку? Выделите ее и нажмите Ctrl+Enter.
Источник
Доброкачественным
вариантом первичной опухоли слезной
железы является плеоморфная
аденома (смешанная
опухоль). Женщины заболевают почти в
два раза чаще в возрасте от 13 до 70 лет.
Опухоль состоит из двух тканевых
компонентов: эпителиальной и
мезенхимальной. Эпителиальный компонент
образует участки слизеподобных и
хондроподобных структур. Строма
(мезенхимальный компонент) неоднородная
в пределах одного узла: иногда она
рыхлая, в некоторых участках присутствуют
соединительнотканные тяжи, встречаются
участки гиалиноза. Опухоль развивается
исподволь, постепенно. Более 60% больных
обращаются к врачу через 2-32 года с
момента появления первых клинических
симптомов. Одним из первых является
безболезненный, не воспалительный
отек век. Постепенно присоединяется
смещение глаза книзу и кнутри.

Плеоморфная
аденома слезной железы слева
Экзофтальм
появляется значительно позднее и имеет
тенденцию к очень медленному увеличению.
В этот период уже удается пальпировать
неподвижное образование, расположенное
под верхнее-наружным или верхним
орбитальным краем. Поверхность опухоли
гладкая, при пальпации безболезненная,
плотная. Репозиция резко затруднена.
При рентгенографии выявляют увеличение
орбиты в размерах за счет истончения
и смещения кверху и кнаружи ее стенки
в области слезной ямки. Ультразвуковое
сканирование позволяет визуализировать
тень плотной опухоли, окруженную капсулой
и деформацию глаза. При компьютерной
томографии опухоль визуализируется
более четко, можно проследить целость
капсулы, распространенность опухоли
в орбите, состояние прилежащих костных
стенок орбиты.
Лечениетолько
хирургическое. Прогноз для жизни и
зрения в большинстве случаев
благоприятный, но пациента следует
предупредить о возможности появления
рецидива. Сроки появления рецидивов
3-45 лет. Приблизительно у 57% больных при
первом же рецидиве обнаруживают элементы
озлокачествления. Опасность злокачественного
перерождения плеоморфной аденомы
возрастает по мере увеличения периода
ремиссии.
Злокачественные опухоли
Среди
всех злокачественных опухолей человека
первичные злокачественные опухоли
орбиты не превышают 0,1%, в то же время в
группе всех первичных опухолей частота
их достигает 20-28%. Они практически
равномерно распределяются во всех
возрастных группах. Мужчины и женщины
страдают одинаково часто. Злокачественные
опухоли орбиты, как и доброкачественные,
полиморфны по своему гистогенезу,
степень их злокачественности вариабельна.
Более часто встречаются саркомы и раки.
Общим в клинической картине для
злокачественных опухолей орбиты
являются рано возникающая диплопия,
отек век, первоначально транзиторный,
появляющийся по утрам, а затем
переходящий в стационарный. Типичен
для этих опухолей постоянный болевой
синдром, экзофтальм возникает рано и
нарастает достаточно быстро (в течение
нескольких недель или месяцев). Сдавление
сосудисто-нервного пучка растущей
опухолью, деформация глаза и большой
экзофтальм ограничивают защитную
функцию век – у этих больных быстро
нарастают дистрофические изменения
в роговице, заканчивающиеся полным ее
расплавлением. Рак в орбите в подавляющем
большинстве случаев развивается в
слезной железе, реже он представлен
гетеротопическим раком или эмбриональной
инфантильной карциномой.
Рак
слезной железы в
два раза чаще развиваются у женщин в
любом возрасте, характеризуется
инвазивным ростом уже на самых ранних
этапах своего развития. Опухоль отличается
значительной клеточной вариабельностью,
растет быстро. Анамнез заболевания
обычно не превышает 2 лет, чаще больные
отмечают ускоренное нарастание всех
симптомов в течение нескольких месяцев
(до 6 месяцев). Нередко первым симптомом
развивающегося рака является боль,
дискомфорт, слезотечение. Рано
появляется неравномерное опущение
верхнего века. Верхняя переходная
складка становится мельче. Экзофтальм
со смещением глаза книзу и кнутри, иногда
только книзу. В результате механической
деформации глаза опухолью развивается
миопический астигматизм. Пальпируемая
опухоль бугристая, практически не
смещаема по отношению к подлежащим
тканям. Движения глаза ограничены в
сторону локализации опухоли, репозиция
резко затруднена. Диагноз устанавливают
только при гистологическом исследовании.
Предположительный диагноз возможен на
основании анализа результатов
инструментального исследования. При
рентгенографии орбиты на фоне
увеличенной в размерах орбиты выявляются
участки костной деструкции чаще в
верхне-наружной, верхней и наружной
стенках орбиты. Компьютерная томография
иллюстрирует протяженность опухоли,
неравномерность ее
краев,
прорастание опухолью прилежащих
экстраокулярных мышц и неравномерность
контуров костной стенки орбиты или ее
полное разрушение. Ультразвуковое
исследование демонстрирует лишь наличие
тени опухоли и ее плотность. Радиосцинтиграфия
орбиты при аденокарциноме характеризуется
увеличением коэффициента асимметрии,
свойственного злокачественным опухолям.
Показательна дистанционная термография,
особенно с сахарной нагрузкой. Помогает
в уточненной диагностике дооперационная
тонкоигольная аспирационная биопсия.
Лечениерака
слезной железы – задача сложная. Наряду
с радикальной точкой зрения, сторонники
которой требуют обязательной экзентерации
орбиты, существует мнение о возможности
использования органосохранного лечения,
сочетающего в себе локальное иссечение
опухоли с блоком прилежащих здоровых
тканей и послеоперационное наружное
облучение орбиты. Выбор того или иного
метода лечения зависит от размеров
опухоли и ее распространенности. При
дооперационном выявлении нарушения
целости костей орбиты хирургическое
лечение, в том числе и экзентерация
противопоказано. Прогноз для жизни и
зрения плохой, так как опухоль не только
склонна к рецидивированию с прорастанием
в полость черепа, но и метастазированию
в легкие, позвоночник или в региональные
лимфоузлы. Сроки возникновения метастазов
варьируют от 1-2
до 20 лет.
Первичный
рак орбиты встречается
редко. Мужчины страдают чаще. Первичный
рак орбиты принято рассматривать как
результат опухолевой трансформации
дис-топированных эпителиальных клеток
в мягкие ткани орбиты. Опухоль растет
медленно без капсулы. Клиническая
картина зависит от первоначальной
локализации опухолевого процесса. При
локализации опухоли в переднем отделе
орбиты первым симптомом является
смещение глаза в сторону, противоположную
локализации опухоли, резко ограничивается
его подвижность, медленно нарастает
экзофтальм и никогда не достигает
больших степеней, но репозиция глаза
оказывается невозможной. Плотная
инфильтративно растущая опухоль
сдавливает венозные пути орбиты,
возникает застой в эписклеральных
венах, повышается офтальмотонус. Глаз
как бы замуровывается опухолью в орбите,
костные края ее «сглаживаются» окружающей
опухолью и становятся недоступными для
пальпации. Зрительные функции сохраняются
длительное время, несмотря на вторичную
внутриглазную гипертензию. Первоначальный
рост опухоли у вершины орбиты проявляется
рано возникающими болями в орбите с
иррадиацией в одноименную половину
головы и диплопией. По мере роста опухоли
возникает полная офтальмоплегия.
Характерна первичная атрофия диска
зрительного нерва с быстрым падением
зрительных функций. Экзофтальм
замечают поздно, обычно он не достигает
высоких степеней. Особенности
клинической картины, ультразвуковое
сканирование позволяют определить
инфильтративный характер роста, не
раскрывая его характер. Компьютерная
томография демонстрирует плотную
инфильтративно растущую опухоль, ее
взаимосвязь с окружающими мягкотканными
и костными структурами орбиты.
Радионуклидная сцинтиграфия и термография
указывают на злокачественный характер
роста. Тонкоигольная аспирационная
биопсия с цитологическим исследованием
возможна при локализации опухоли в
переднем отделе орбиты. При расположении
ее у вершины орбиты проведение
аспирации сопряжено с опасностью
повреждения глаза.
Лечениехирургическое
(поднадкостничная экзентерация орбиты)
показано при передней локализации
процесса. Опухоли более глубокой
локализации трудны для лечения, так как
они рано прорастают в полость черепа.
Лучевое лечение мало эффективно, так
как первичный гетеротопический рак
рефрактерен к облучению. Прогноз
плохой. Опухоль метастазирует в
региональные лимфоузлы при ее переднем
расположении. Случаи гематогенного
метастазирования неизвестны, но раннее
прорастание опухоли в подлежащие кости
и полость черепа делает процесс почти
неуправляемым.
Саркомы
–
наиболее частая причина первичного
злокачественного роста в орбите. Они
составляют от 11% до 26% всех злокачественных
опухолей орбиты. Источником развития
саркомы в орбите может быть практически
любая ткань, но частота отдельных видов
ее различна. Возраст больных от 3-4 недель
до 75 лет.
Леиомиома.
Мужчины заболевают почти в два раза
чаще. Источником роста рабдомиосаркомы
являются клетки скелетных мышц.
Выделены три типа опухоли: эмбриональный,
альвеолярный и плеоморфный или
дифференцированный. Последний тип
встречается редко. Как правило,
рабдомиосаркома имеет элементы нескольких
типов (смешанный вариант). Точная
диагностика ее возможна только при
электронной микроскопии. У детей до 5
лет чаще развивается эмбриональный тип
опухоли, после 5 лет – альвеолярный. В
последние годы изучены иммуногистохимические
критерии рабдомиосаркомы. Выявление
миоглобин-антител к мышечным протеинам,
десмин-мышечноспецифичного интермедиарного
филамента и виметин-мезенхимального
интермедиарного филамента облегчает
диагностику и уточняет прогноз
заболевания. Показано, что миоглобинсодержащая
рабдомиосаркома более чувствительна
к химиотерапии, чем десминсодержащая
опухоль. Излюбленная локализация опухоли
– верхне-внутренний квадрант орбиты,
поэтому рано вовлекаются в процесс
леватор и верхняя прямая мышца (рисунок
20.6).

Рис.
20.6 – Саркома орбиты у 13-месячного
возраста
Птоз,
ограничение движений глаза, смещение
его книзу и книзу-кнутри – это первые
признаки, на которые обращают внимание,
как сами больные, так и окружающие лица.
У детей экзофтальм или смещение глаза
при локализации опухоли в переднем
отделе орбиты развиваются в течение
нескольких недель. У взрослых опухоль
растет медленнее, в течение нескольких
месяцев. Быстрое увеличение экзофтальма
сопровождается появлением застойных
изменений в эписклеральных венах,
глазная щель полностью не смыкается,
появляются инфильтраты на роговице,
ее изъязвление. На глазном дне – застойный
диск зрительного нерва. Первично
развиваясь вблизи верхневнутренней
стенки орбиты, опухоль быстро разрушает
прилежащую тонкую костную стенку,
прорастает в полость носа, вызывая
носовые кровотечения. Ультразвуковое
сканирование, компьютерная томография,
термография и тонкоигольная аспирационная
биопсия – это наиболее оптимальный
диагностический комплекс инструментальных
методов исследования при рабдомиосаркоме.
Лечениекомбинированное.
Протокол лечения предусматривает
предварительное проведение
полихимиотерапии в течение двух недель,
после чего подключается наружное
облучение орбиты. После комбинированного
лечения 3 года переживает 71% больных.
Злокачественная
лимфома (неходжкинская)
по частоте в последние годы выходит
на одно из первых мест. Злокачественная
лимфома в орбите чаще развивается на
фоне аутоиммунных заболеваний или
иммунодефицитных состояний. Мужчины
заболевают в 2,5 раза чаще. Средний возраст
заболевших составляет 55 лет. В настоящее
время злокачественную неходжкинскую
лимфому рассматривают как новообразование
иммунной системы. В процесс вовлекаются
преимущественно лимфоидные элементы
Т- и В-клеточной принадлежности, а также
элементы нулевых популяций. Морфологически
в орбите чаще диагностируют В-клеточную
лимфому низкой степени злокачественности,
в ней содержатся достаточно зрелые
опухолевые и плазматические клетки.
Как правило, поражается одна орбита.
Характерно внезапное появление
безболезненного экзофтальма, чаще со
смещением глаза в сторону, определяется
отек периорбитальных тканей. Экзофтальм
может быть небольшим. Процесс местно
неуклонно прогрессирует, развивается
красный хемоз, становится невозможной
репозиция глаза, возникают изменения
на глазном дне, чаще – застойный диск
зрительного нерва. Резко падает острота
зрения. В этот период могут появиться
боли в пораженной орбите. Диагноз
злокачественной лимфомы орбиты труден.
Из инструментальных методов исследования
более информативны ультразвуковое
сканирование, компьютерная томография
и тонкоигольная аспирационная биопсия
с цитологическим исследованием.
Необходимо обследование у гематолога
для исключения системного поражения.
Наружное облучение орбиты – практически
безальтернативный высоко эффективный
метод лечения. Полихимиотерапию
подключают при системном поражении.
Эффективность
лечения проявляется в регрессии
орбитальных симптомов и в восстановлении
утраченного зрения. Прогноз при первичной
злокачественной лимфоме для жизни и
зрения благоприятный (83% больных
переживают 5-летний период). Прогноз для
жизни резко ухудшается при диссеминированных
формах, но частота поражения орбиты при
последних составляет чуть более 5%.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник